Exponer nuestra experiencia en el diagnóstico y tratamiento quirúrgico de la anquilosis de cadera secundaria a osificación heterotópica periarticular.
Material y métodosEstudio descriptivo, longitudinal, de cohortes, retrospectivo, de 20 pacientes consecutivos (30 caderas) afectos de osificación heterotópica periarticular secundaria a lesión medular en los últimos 10 años, con un seguimiento mínimo de un año. Se realizó una revisión de las historias clínicas y pruebas de imagen, se valoró el tipo y localización de la osificación heterotópica periarticular, la movilidad pre- y postoperatoria, tipo, nivel y causa de la lesión medular según escala ASIA, tiempo desde la lesión medular hasta la cirugía, existencia de hábito tabáquico, abordaje quirúrgico utilizado y complicaciones asociadas a la cirugía.
ResultadosSe evaluaron un total de 20 pacientes (30 caderas): 16 pacientes presentaron un lesión medular completa ASIA A y 4, ASIA B. Todos los pacientes presentaban una anquilosis completa de la cadera que limitaba la sedestación en silla de ruedas, la higiene y los cambios posturales. La movilidad posquirúrgica media fue de 90° de flexión, 20° de rotación interna y 40° de rotación externa. En todos los pacientes se realizó fisioterapia intensiva en la articulación intervenida en el postoperatorio inmediato así como la administración de 200 mg de celecoxib cada 24h durante un mes con el fin de prevenir la recidiva de la osificación. En ningún caso de la serie tuvimos recidivas de la osificación.
ConclusionesEl tratamiento quirúrgico mediante exéresis de la osificación hasta conseguir un rango de movilidad adecuado es el tratamiento de elección para los pacientes con anquilosis de cadera.
To expose our experience in the diagnostic and surgical treatment of neurogenic heterotopic ossification of the hip.
Material and methodsWe designed an observational retrospective descriptive study including 20 patients (30 hips) with neurogenic heterotopic ossification of the hip secondary to spinal cord injury attended in our institution in the last 10 years, with a minimum of one year follow-up. Medical files and imaging studies were reviewed. The study variables analyzed were: type and localization of neurogenic heterotopic ossification, pre-post excision range of motion, level and aetiology of spinal cord injury, ASIA score, smoking history, surgical approach and complications associated with surgery.
ResultsA total of 20 patients were treated with resection of heterotopic ossification in 30 hips. 16 patients presented ASIA A spinal cord injury and 4 ASIA B spinal cord injury. Preoperatively all the patients had severe ankylosis in the hip that made sitting in a wheel chair and activities such as repositioning and hygiene difficult. The average postoperative motion at the follow-up evaluation was 90° in flexion, 20° of internal rotation and 40° of external rotation. Immediately after surgery all the patients followed a specific intensive physiotherapy regime for the hip and celecoxib 200 mg was administrated daily orally for a month to prevent recurrence of heterotopic bone formation. None of the patients reviewed suffered a recurrence of heterotopic bone formation.
ConclusionsSurgical excision of hip ossification in order to achieve functional ROM of the hip is the best treatment for patients with neurogenic heterotopic ossification of the hip.
La osificación heterotópica periarticular (OPA) de origen neurológico es una formación metaplásica de hueso nuevo en el tejido conectivo y muscular alrededor de las articulaciones relacionada con una lesión del sistema nervioso central1.
Afecta en mayor medida al lesionado medular, aunque también aparece en pacientes con traumatismo craneoencefálico y en coma. La prevalencia oscila según las diferentes series entre el 10 y el 53%2.
A pesar de ser una enfermedad con alta incidencia en el lesionado medular, su etiopatogenia sigue siendo desconocida3.
Puede desarrollarse en cualquier articulación; la cadera es la más frecuentemente afecta, seguida de rodilla, hombro y codo4.
En la mayor parte de los casos, la OPA se manifiesta como una tumoración articular con poca repercusión funcional y de la movilidad articular en pacientes usuarios de sillas de ruedas, por lo que no es preciso tratamiento quirúrgico y solo se realiza seguimiento coincidiendo con las revisiones anuales en nuestro hospital.
Cuando se produce una anquilosis articular de la cadera, hay dificultad para la sedestación en silla de ruedas, aparición de úlceras por presión sacras, problemas para el aseo íntimo y las transferencias. En estos casos, con gran repercusión en la calidad de vida de los pacientes con lesión medular, el tratamiento más efectivo es la escisión quirúrgica de la osificación periarticular con mejoría de la funcionalidad y sintomatología clínica del paciente5. Tradicionalmente se ha pensado que la recidiva de la osificación era la norma y por eso muchos traumatólogos han sido reacios a operar a estos pacientes. En nuestra serie y con el uso reglado de 200 mg de celecoxib tras la cirugía, no hemos presentado ningún caso de recidiva.
El objetivo de nuestro estudio es mostrar la experiencia de un hospital de referencia nacional en pacientes con lesión medular en la planificación y manejo quirúrgico de estos pacientes, así como de las complicaciones de la cirugía y de cómo intentar evitarlas.
Material y métodosEstudio descriptivo, longitudinal, de cohortes y retrospectivo de 20 pacientes consecutivos (30 caderas) afectos de OPA secundaria a lesión medular y atendidos en un hospital de referencia nacional para lesionados medulares en los últimos 10 años, con un seguimiento medio de 4 años y mínimo de un año. El autor de correspondencia estuvo presente en todas las cirugías.
Se realizó una revisión de las historias clínicas, protocolo quirúrgico y pruebas de imagen; se valoró el tipo y localización de la OPA, la movilidad pre- y postoperatoria, tipo, nivel y causa de la lesión medular según escala ASIA, tiempo desde la lesión medular hasta la cirugía, existencia de hábito tabáquico, abordaje quirúrgico utilizado y complicaciones asociadas a la intervención quirúrgica.
Los pacientes fueron remitidos, desde el servicio de rehabilitación o por traumatólogos de sus hospitales de referencia, por limitación de la movilidad de una o ambas caderas, aparición de tumoración no dolorosa y hallazgos radiológicos compatibles con OPA.
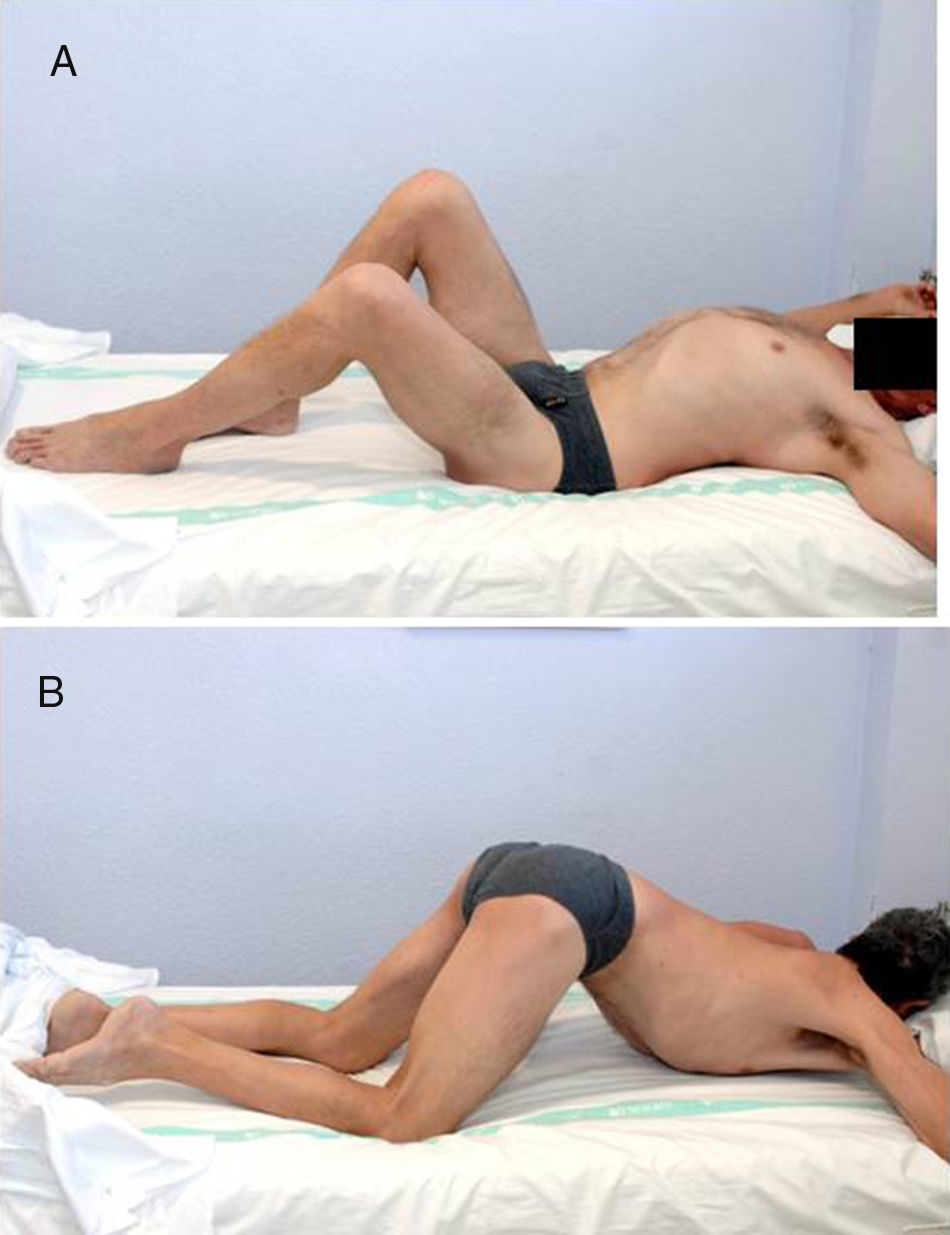
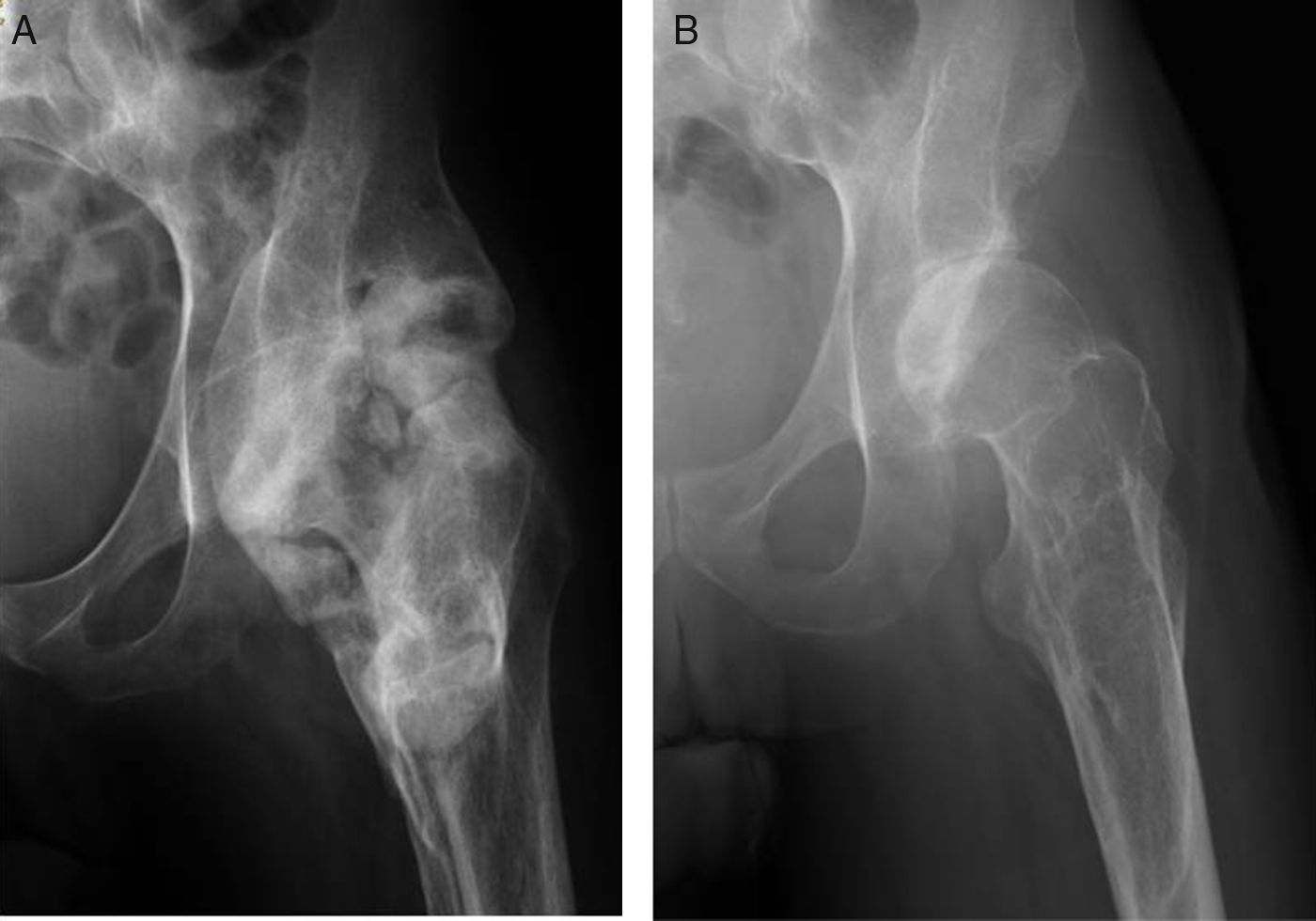
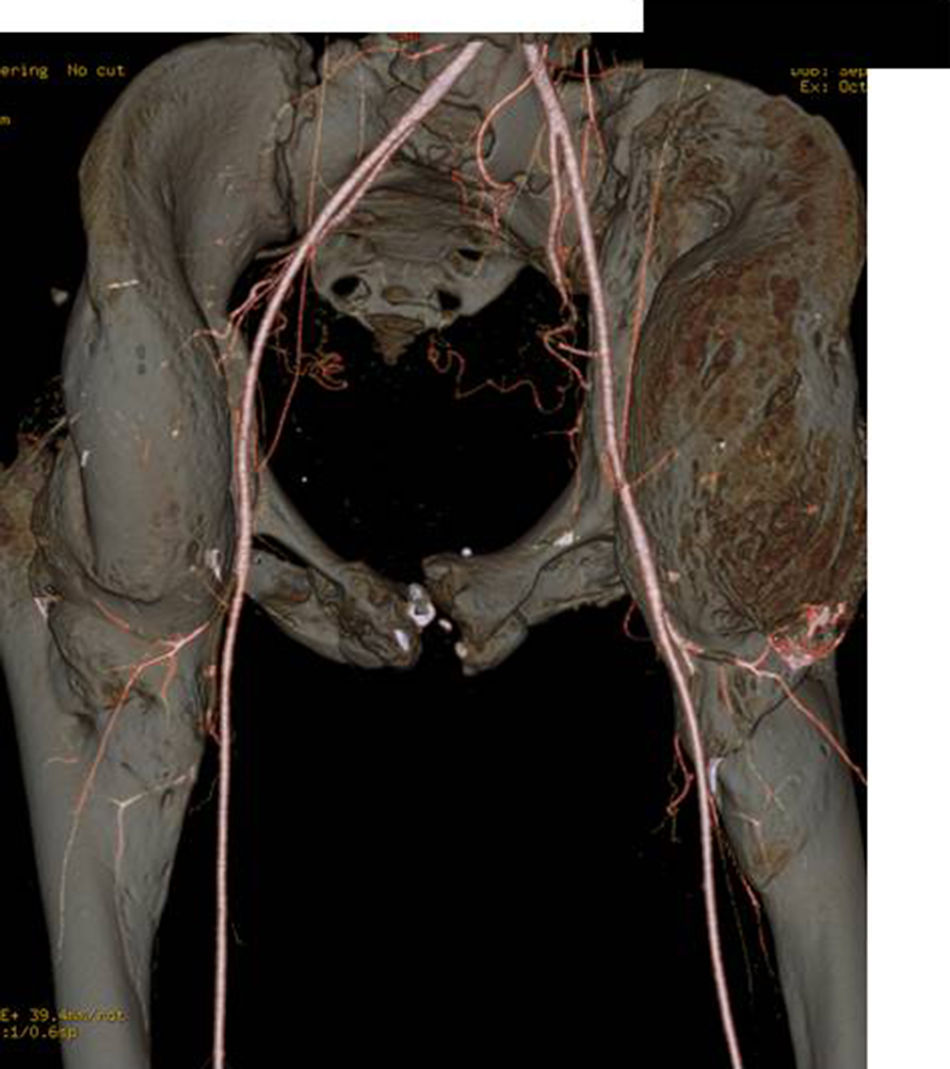
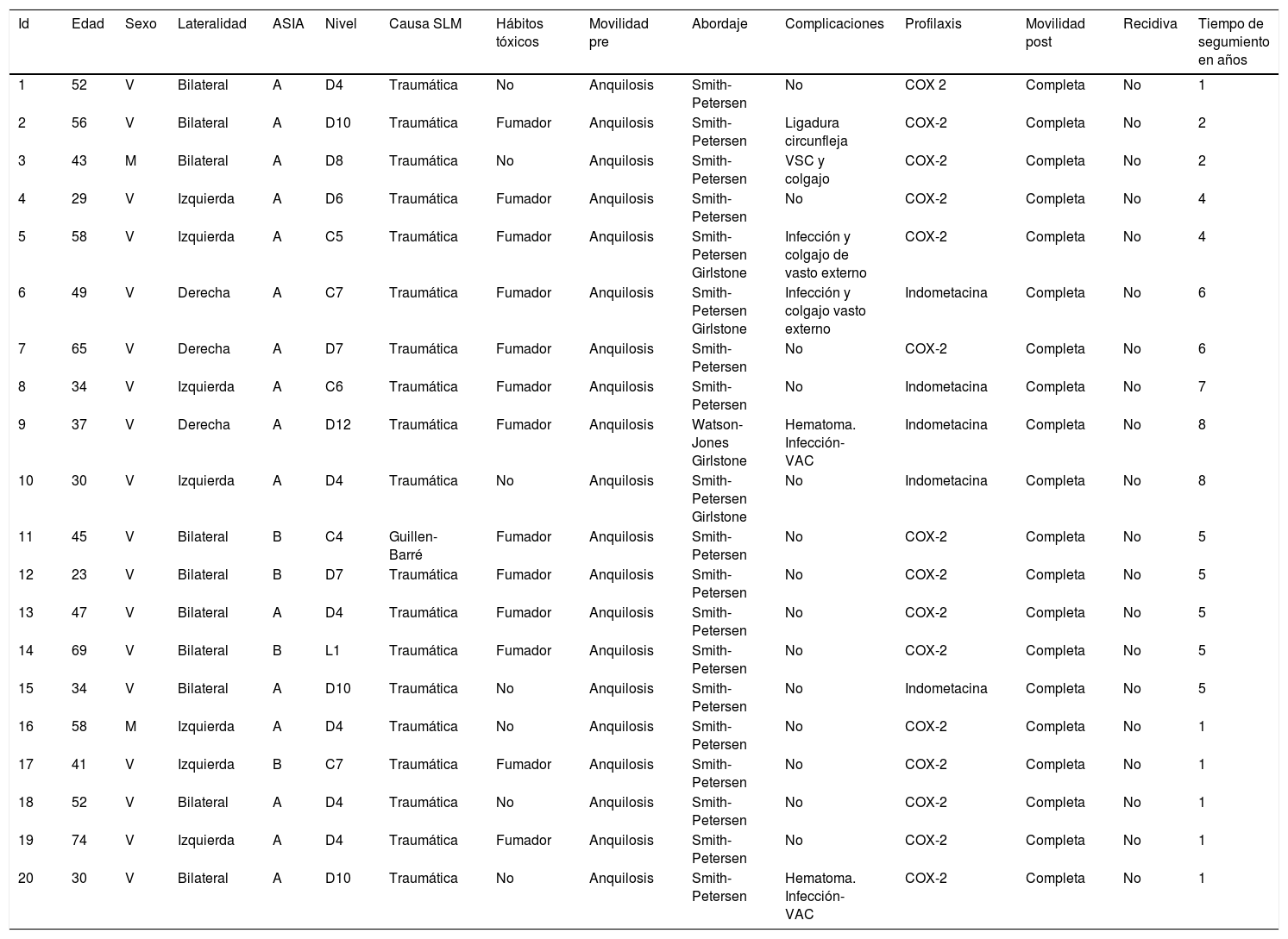
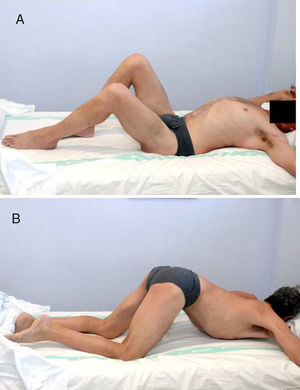
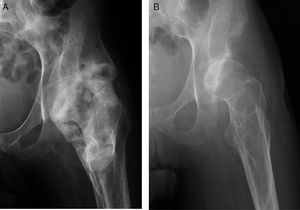
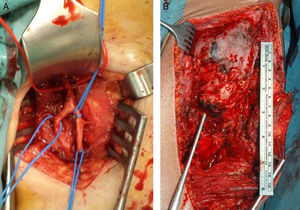
Para la clasificación de los pacientes afectos de lesión medular se empleó la clasificación ASIA. La clasificación ASIA es una clasificación estándar de la lesión medular publicada por la American Spinal Injury Association, la cual establece las definiciones básicas de los términos usados en la valoración de la lesión medular y establece una clasificación de acuerdo con 5grados determinados por la ausencia o preservación de la función motora y sensitiva, indicativos de la severidad de dicha lesión y su posible pronóstico. Presenta 5 escalas, de la A a la E. La A corresponde a un lesionado medular sin preservación motora ni sensitiva en los segmentos S4 a S5. Las escalas B a D son lesionados medulares incompletos y en la E las funciones sensitivas y motoras son normales. En total, 16 pacientes eran lesionados medulares completos (ASIA A) y 4 incompletos (ASIA B). Todos presentaban anquilosis de una o de las 2caderas que limitaba la sedestación en silla de ruedas, la higiene personal y suponía un factor de riesgo para la aparición de úlceras por presión en la zona sacra al impedir los adecuados cambios posturales (fig. 1). Fueron estudiados mediante exploración física, radiología simple, resonancia magnética o TC (fig. 2A). En aquellos pacientes en los que se sospechaba que la OPA podía englobar la arteria femoral se realizó angio-TC para planificación quirúrgica. La reconstrucción tridimensional de la OPA con la angio-TC permite la mejor planificación quirúrgica y elegir la vía de abordaje más adecuada en cada caso (fig. 3).
A) Paciente de 49 años afecto de lesión medular ASIA B tras accidente de tráfico hace 8 años. Situado en decúbito supino presenta una anquilosis secundaria a osificación periarticular (OPA) de ambas caderas. La cadera derecha es la más afecta, con una actitud en flexión de 85° que limita la sedestación en silla de ruedas. B) En decúbito prono podemos apreciar la actitud en anquilosis de ambas caderas.
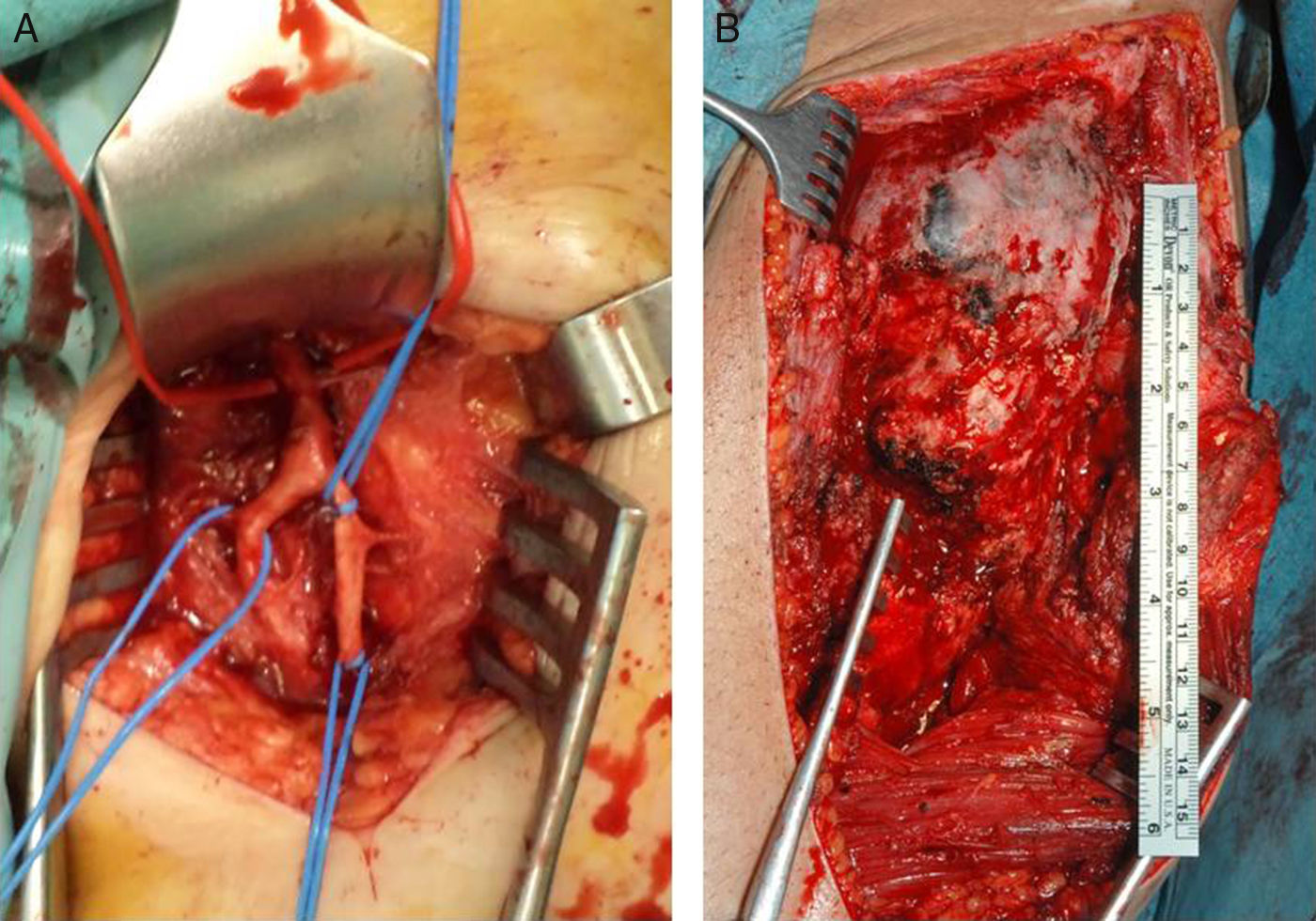
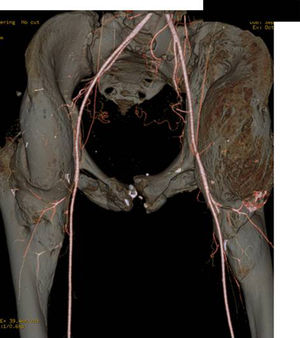
En la mayoría de los casos, la OPA se encuentra localizada en la cara anterior de la cadera formando un puente entre la pala ilíaca y la cara anterior del fémur que, en general, respeta y deja íntegra la articulación coxofemoral. Puede existir expansión lateral, posterior y medial, que puede desplazar o incluso englobar el paquete vascular femoral. Esto hay que tenerlo en cuenta por si se precisa la colaboración de los cirujanos vasculares (fig. 4).
En todos los pacientes, salvo en 4, se realizó una resección lo más amplia posible de la OPA, con conservación de la articulación. En 4pacientes, previamente intervenidos en otros centros con resección parcial de la OPA, se realizó Girdlestone.
Técnica quirúrgicaEl paciente se posiciona en decúbito supino sobre mesa radiotransparente, con un soporte bajo el glúteo que eleve la cadera afecta. La extremidad debe quedar incluida en el campo para permitir la movilidad del miembro una vez que se reseque la OPA. En los casos bilaterales preferimos realizar la cirugía con una semana de diferencia entre cada cadera, por el abundante sangrado en el postoperatorio inmediato. Solo en un caso con OPA de poco volumen se ha realizado la cirugía de ambas caderas el mismo día.
En la gran mayoría de los casos, en que la OPA tiene una localización preferentemente anterior, utilizamos un abordaje anterior de cadera tipo Smith-Petersen. Reservamos el abordaje lateral en decúbito lateral para pacientes con expansión más externa de la tumoración.
Se realiza una incisión desde la espina ilíaca anterosuperior con prolongación distal hasta el tercio proximal del fémur a nivel del trocánter menor y proximalmente siguiendo la pala ilíaca hasta donde haya osificación, con cuidado de no desinsertar la musculatura abdominal. La osificación desplaza anteriormente la musculatura del muslo, con lo que puede localizarse un intervalo entre el sartorio y el recto anterior por el que se accede a la tumoración, con cuidado de no lesionar el nervio femoral. Una vez sobre la osificación, se realiza una disección roma con periostótomo y se expone la OPA lo más posible, sobre todo a nivel medial, donde se encuentra el paquete vascular (fig. 4). Si está englobado, hay que localizar y tener controladas la arteria y venas femorales comunes por si hubiera una lesión intraoperatoria. En lesionados medulares de larga evolución estos vasos son muy friables, se rompen fácilmente y su reparación es compleja. Es importante localizar y ligar la arteria circunfleja femoral medial que entra en el trocánter menor y que suele estar muy hipertrófica, ya que nutre al tumor. Esto va a disminuir de forma notable el sangrado al resecar la OPA. El tejido que vamos a encontrar suele ser de consistencia pétrea, en el que pueden apreciarse áreas fibrosas interpuestas. Puede haber sangrando importante de las arterias perforantes, que se puede controlar con electrocauterización o el uso de cera de hueso (tabla 1).
Serie de casos afectos de osificación periarticular de cadera incluidos en el estudio
| Id | Edad | Sexo | Lateralidad | ASIA | Nivel | Causa SLM | Hábitos tóxicos | Movilidad pre | Abordaje | Complicaciones | Profilaxis | Movilidad post | Recidiva | Tiempo de segumiento en años |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 52 | V | Bilateral | A | D4 | Traumática | No | Anquilosis | Smith-Petersen | No | COX 2 | Completa | No | 1 |
| 2 | 56 | V | Bilateral | A | D10 | Traumática | Fumador | Anquilosis | Smith-Petersen | Ligadura circunfleja | COX-2 | Completa | No | 2 |
| 3 | 43 | M | Bilateral | A | D8 | Traumática | No | Anquilosis | Smith-Petersen | VSC y colgajo | COX-2 | Completa | No | 2 |
| 4 | 29 | V | Izquierda | A | D6 | Traumática | Fumador | Anquilosis | Smith-Petersen | No | COX-2 | Completa | No | 4 |
| 5 | 58 | V | Izquierda | A | C5 | Traumática | Fumador | Anquilosis | Smith-Petersen Girlstone | Infección y colgajo de vasto externo | COX-2 | Completa | No | 4 |
| 6 | 49 | V | Derecha | A | C7 | Traumática | Fumador | Anquilosis | Smith-Petersen Girlstone | Infección y colgajo vasto externo | Indometacina | Completa | No | 6 |
| 7 | 65 | V | Derecha | A | D7 | Traumática | Fumador | Anquilosis | Smith-Petersen | No | COX-2 | Completa | No | 6 |
| 8 | 34 | V | Izquierda | A | C6 | Traumática | Fumador | Anquilosis | Smith-Petersen | No | Indometacina | Completa | No | 7 |
| 9 | 37 | V | Derecha | A | D12 | Traumática | Fumador | Anquilosis | Watson-Jones Girlstone | Hematoma. Infección-VAC | Indometacina | Completa | No | 8 |
| 10 | 30 | V | Izquierda | A | D4 | Traumática | No | Anquilosis | Smith-Petersen Girlstone | No | Indometacina | Completa | No | 8 |
| 11 | 45 | V | Bilateral | B | C4 | Guillen-Barré | Fumador | Anquilosis | Smith-Petersen | No | COX-2 | Completa | No | 5 |
| 12 | 23 | V | Bilateral | B | D7 | Traumática | Fumador | Anquilosis | Smith-Petersen | No | COX-2 | Completa | No | 5 |
| 13 | 47 | V | Bilateral | A | D4 | Traumática | Fumador | Anquilosis | Smith-Petersen | No | COX-2 | Completa | No | 5 |
| 14 | 69 | V | Bilateral | B | L1 | Traumática | Fumador | Anquilosis | Smith-Petersen | No | COX-2 | Completa | No | 5 |
| 15 | 34 | V | Bilateral | A | D10 | Traumática | No | Anquilosis | Smith-Petersen | No | Indometacina | Completa | No | 5 |
| 16 | 58 | M | Izquierda | A | D4 | Traumática | No | Anquilosis | Smith-Petersen | No | COX-2 | Completa | No | 1 |
| 17 | 41 | V | Izquierda | B | C7 | Traumática | Fumador | Anquilosis | Smith-Petersen | No | COX-2 | Completa | No | 1 |
| 18 | 52 | V | Bilateral | A | D4 | Traumática | No | Anquilosis | Smith-Petersen | No | COX-2 | Completa | No | 1 |
| 19 | 74 | V | Izquierda | A | D4 | Traumática | Fumador | Anquilosis | Smith-Petersen | No | COX-2 | Completa | No | 1 |
| 20 | 30 | V | Bilateral | A | D10 | Traumática | No | Anquilosis | Smith-Petersen | Hematoma. Infección-VAC | COX-2 | Completa | No | 1 |
En general, siempre vamos a encontrar un intervalo libre entre la OPA y la cápsula articular coxofemoral. Antes de empezar con la resección de la OPA hay que localizar este intervalo e introducir a modo de protector un periostótomo dancho o instrumento similar, para evitar lesionar la cabeza y el cuello femoral.
No es preciso resecar la OPA en bloque sino que puede hacerse con escoplo o sierra de forma progresiva hasta romper el puente anterior y conseguir un rango de movilidad intraoperatorio de al menos 90° de flexión y 20° de abducción, respetando cabeza y cuello femoral (fig. 2B). Es frecuente, en OPA con extensión medial, que la tumoración choque contra la rama isquiopúbica y limite la movilidad. La resección de la OPA en esta zona se tiene que realizar de forma cuidadosa y controlando los vasos femorales.
Para controlar el sangrado postoperatorio en un lecho de hueso esponjoso sangrante utilizamos cera de hueso y Floseal®.
El principal problema postoperatorio es la formación de un hematoma en la cavidad dejada por la OPA, con el consiguiente riego de infección, por lo que hay que respetar lo más posible la musculatura para cubrir adecuadamente el defecto con ella. Para prevenirlo se dejan además 2drenajes con caída libre las 24 primeras horas y posteriormente con succión continua.
La profilaxis antibiótica es la habitual en los procedimientos ortopédicos con una dosis preoperatoria que se mantiene durante 24 h. Los pacientes con lesión medular tienen una incidencia mayor de infección al estar generalmente colonizados por presentar úlceras por presión y sondaje urinario.
El sangrado es importante, por lo que la mayoría de los pacientes van a precisar transfusión de sangre, si no en el postoperatorio inmediato, sí en los primeros días, al ser considerable la producción por los drenajes.
La rehabilitación comienza a las 48 h de la cirugía. Consiste en la movilización pasiva con el objetivo de mantener o incrementar el rango de movilidad conseguido en quirófano.
En los 4primeros pacientes de la serie se empleó como profilaxis 25 mg de indometacina al día, que se cambiaron posteriormente a 200 mg de celecoxib: un comprimido cada 24 h por vía oral durante un mes, al presentar el mismo efecto y ser menos gastrolesivo como tratamiento preventivo para la recidiva de la osificación.
Por su parte, los aspectos relacionados con la satisfacción se recogieron mediante un cuestionario autocumplimentado propio del hospital, el cual fue entregado y cumplimentado tras la finalización del proceso rehabilitador.
Análisis estadísticoEl análisis estadístico se realizó utilizando el IBM SPSS Statistics 22 para ciencias de la salud (SPSS Inc., Chicago, IL, EE. UU.). Los resultados han sido expresados en media ± desviación estándar. La estadística descriptiva incluye frecuencia, media y desviación estándar para variables cuantitativas como edad, duración de la enfermedad y estancia media.
ResultadosLa serie la constituyen 20 pacientes (18 hombres y 2mujeres), con una edad media de 46 años (rango de 23 a 74 años). En 19 pacientes (95%) la lesión medular fue de causa traumática y en un paciente fue por causa médica (Guillen-Barré) (tabla 1).
El 80% de los pacientes eran lesionados medulares completos de tipo A de la escala ASIA. El 20% se clasificaron como ASIA B. El 65% de los casos presentaban hábito tabáquico al sufrir la lesión.
El tiempo medio desde la lesión medular hasta la cirugía de resección de OPA fue de 11 años.
En 10 casos (50%) existía una afectación bilateral de caderas, en 7 pacientes (35%) solo estaba afectada la cadera izquierda y en 3 pacientes (15%) la derecha. El 100% de los pacientes presentaban al diagnóstico una anquilosis de cadera que limitaba la sedestación en silla de ruedas.
La vía de Smith-Petersen de abordaje de exéresis de osificación en cadera se practicó en un 95% de los casos y el 5% restante se realizó con un abordaje lateral de Watson-Jones. En 16 pacientes (80%) pudo conservarse la articulación coxofemoral en la exéresis de OPA y en los 4 restantes (20%) se requirió Girdlestone de cabeza femoral.
La movilidad posquirúrgica registrada de media era para la flexión de 90°, 20° de abducción, 20° de rotación interna y 40° de rotación externa.
Se realizó fisioterapia postoperatoria a los 48h de la cirugía en todos los casos. En todos los casos se realizó profilaxis con 200 mg de celecoxib: un comprimido cada 24 h por vía oral durante un mes para prevenir la recidiva de la osificación.
En un 70% de los casos no se registraron complicaciones en el postoperatorio. Tuvimos complicaciones postoperatorias en 6 pacientes (30%). Las complicaciones registradas fueron: infección profunda por gérmenes coagulasa negativos (S. epidermidis) en 3 casos, que requirieron limpieza quirúrgica, aplicación de terapia de presión negativa VAC y antibioterapia parenteral ajustada al antibiograma y cierre de la herida con colgajo de vasto externo (2 casos) y fascia lata (un caso). En 2casos se produjo una colección hemática que requirió drenaje secundario a infección superficial por S. aureus y S. epidermidis y antibioterapia específica. Se registró un caso de lesión intraoperatoria de la arteria femoral profunda que precisó reparación y ligadura de colaterales. En este caso hubo necrosis avascular de la cabeza femoral, probablemente secundaria a la ligadura de las arterias que irrigan la cabeza femoral.
Todos los pacientes, incluyendo aquellos en los que hubo complicaciones, estaban satisfechos con el resultado de la cirugía, volverían a operarse y mostraban su satisfacción dada la mejoría que había supuesto en su calidad de vida y en la independencia para las actividades habituales.
DiscusiónLa OPA es una complicación frecuente en el lesionado medular, aunque son pocos los casos que acaban en una anquilosis que pueda precisar una intervención quirúrgica.
Como factores predisponentes se han descrito que la lesión medular sea completa (ASIA A) y de causa traumática, la espasticidad y la infección urinaria. La presencia de lesión pulmonar por trauma torácico asociado, neumonía, presencia de traqueotomía y el hábito tabáquico en el momento de la lesión se han propuesto también como predisponentes, por lo que se postula una relación entre la afectación pulmonar y la aparición de OPA6.
Los síntomas iniciales son inespecíficos e incluyen eritema, sudoración, dolor y limitación precoz de la movilidad en la articulación afecta. El diagnóstico diferencial en la fase inicial debe realizarse con infección articular o trombosis venosa profunda. Los parámetros de laboratorio como el incremento de la fosfatasa alcalina son inespecíficos. Como indicador precoz y específico de la formación de osificación se encuentra el incremento de la excreción urinaria de prostaglandina E2 en orina de 24 h7,8.
En el diagnóstico precoz por imagen, la ecografía es la prueba más eficaz, pues puede detectar la formación inicial de la osificación antes de que aparezcan hallazgos radiográficos, con una sensibilidad cercana al 89% en algunas series9-11. Una vez formada la OPA, puede evaluarse mediante radiografía simple, TC y RM.
Radiográficamente empleamos la clasificación de Brooker para osificación periarticular de cadera. No obstante, su aplicación para los pacientes con lesión medular es limitada, ya que es una clasificación que se ideó para osificación heterotópica tras implantación de PTC12.
La TC, y sobre todo la angio-TC con reconstrucción tridimensional, es muy eficaz para la planificación quirúrgica, dado que nos permite valorar con exactitud la localización y extensión exacta de la osificación13, así como comprobar si los vasos femorales están englobados o desplazados por la tumoración. Actualmente lo utilizamos de rutina en todos los pacientes que van a ser intervenidos: las reconstrucciones 3D son una herramienta importante para la correcta planificación prequirúrgica, dadas las distintas posibilidades de abordaje de cadera en función del lugar de la osificación14.
El tratamiento médico de la osificación periarticular consiste en la prevención primaria y secundaria. Los AINE han sido bien documentados en la prevención de osificación periarticular. En diversos ensayos clínicos se ha objetivado que el empleo de AINE de la familia de la COX-2 y la indometacina reducen la incidencia de OPA tras la lesión medular si se administran en las 3 semanas tras la lesión15-17. La evidencia indica que los AINE son más efectivos en la prevención de OPA en lesionado medular que los bisfosfonatos18. La radioterapia puede ser una herramienta útil en la prevención de la OPA19. No obstante, Teasell et al., en una revisión sistemática de la literatura realizada sobre terapias para prevenir la OPA en lesionados medulares, reflejan que la evidencia existente en la literatura en el empleo de la radioterapia en estos pacientes para prevenir la progresión de OPA es de nivel 4 y que son necesarios más estudios para obtener más conclusiones20.
Nuestros resultados son similares a los publicados y reflejan que la práctica totalidad de los pacientes afectos de OPA son lesionados medulares completos (ASIA A)9,14.
De nuestros pacientes, 13 eran fumadores en el momento de producirse la lesión medular. Estos resultados son similares a los expuestos por Wittenberg4, Citak6 y Coelho17, en los que ponen de manifiesto el hábito tabáquico como factor predisponente para la osificación periarticular.
Coincidiendo con lo publicado en la literatura, el tratamiento quirúrgico mediante exéresis de la OPA es la mejor opción terapéutica en términos de autonomía del paciente usuario de silla de ruedas. En nuestra serie la intervención quirúrgica mediante exéresis se indica cuando el paciente presenta una anquilosis articular que ocasiona dificultad para sedestación en la silla de ruedas, con las siguientes comorbilidades, como la generación de úlceras por presión en región isquiática. Al igual que otros y a la vista de la bibliografía revisada, la pérdida de movilidad que precede a la anquilosis es el factor prioritario para decidir la intervención quirúrgica21-24. Los resultados obtenidos en nuestra serie con relación al rango de movilidad obtenido son similares a los publicados por Meiners y Rubavi25,26.
En el presente estudio las complicaciones fueron de 3 infecciones profundas por gérmenes coagulasa negativos. En 2casos se produjo una colección hemática que requirió drenaje y un caso de lesión de la arteria femoral intraoperatoria que precisó reparación y ligadura de colaterales. En este caso hubo necrosis avascular de la cabeza femoral. Estas complicaciones han sido reflejadas en la literatura; en nuestra serie la incidencia es muy similar a la media, como reflejan Yang et al.27.
A 10 años de seguimiento la incidencia de recidiva en nuestra serie es nula, lo que es significativamente más bajo que lo publicado en la literatura por Sautter y Moore23. La profilaxis postoperatoria reglada con 200 mg de celecoxib durante un mes y la rehabilitación inmediata pueden estar asociadas a la no existencia de recidiva28. Al igual que otros autores14, no empleamos radioterapia como tratamiento adyuvante para evitar la recidiva ya que: primero, dada la baja evidencia que muestra la literatura con relación a la recidiva con el empleo de esta terapia; segundo, por la nula presencia de recidiva con el empleo de 200 mg de celecoxib y tercero, porque al no poder predecirse con precisión la posibilidad de neoformación de OPA, en qué región articular puede aparecer y al no ser la radioterapia un tratamiento inocuo optamos por no emplearla.
Los resultados obtenidos en este trabajo indican que el tratamiento quirúrgico mediante resección de la osificación periarticular y el empleo de inhibidores de la COX-2 durante un mes con una fisioterapia precoz posquirúrgica ofrece unos resultados satisfactorios para el paciente lesionado medular usuario de silla de ruedas.
Como limitaciones de nuestro estudio cabría destacar su carácter retrospectivo y una muestra limitada, dada su baja prevalencia.
Como fortalezas, nuestra serie supera en tamaño y seguimiento medio a la mayoría de las publicadas previamente, los datos han sido recogidos de forma prospectiva, con uno de los autores presente en todas las intervenciones quirúrgicas y en el seguimiento de los pacientes. El trabajo ha sido realizado sobre un grupo de pacientes consecutivos, en un entorno clínico muy homogéneo y especializado en el tratamiento integral del lesionado medular, sin la presencia de sesgo de selección.
Como conclusión, consideramos que la resección quirúrgica de la OPA, dada la ausencia de recidivas de la osificación tras la cirugía de exéresis, es efectiva y mejora la calidad de vida de los pacientes con lesión medular y usuarios de sillas de ruedas. El grado de satisfacción es muy alto y todos los pacientes volverían a intervenirse quirúrgicamente, a pesar de las complicaciones asociadas. En nuestras manos y con el uso de Celecoxib 200 mg postoperatorio durante un mes, no hemos tenido ningún caso de recidiva.
Nivel de evidenciaNivel de evidencia iv.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.