Los trastornos depresivos son especialmente frecuentes en la persona mayor. Además de reducir su calidad de vida, pueden incidir en determinados aspectos de la evolución de sus enfermedades médicas. El objetivo es analizar si los trastornos depresivos en la persona mayor que acude a urgencias por una causa médica constituyen un factor de riesgo de ingreso hospitalario.
Material y métodosSe incluyen personas mayores de 74 años que acudieron al Servicio de Urgencias del Hospital Universitario Central de Asturias (2004–2005) y que requirieron de una valoración geriátrica integral. Se obtuvieron datos sociodemográficos, estado funcional previo, situación cognitiva y presencia de trastornos depresivos. Se realizó un análisis de regresión logística.
ResultadosSe valoraron 1.016 pacientes (el 62,32% eran mujeres), con una edad media de 87,4 años. Índice de Barthel medio previo de 71,8 (intervalo de confianza [IC] del 95%: 69,8–73,9). Diagnosticados como trastorno depresivo en el 17,4% de los casos (el 75,7% eran mujeres). Del total, ingresaron 721 individuos (71,0%), mientras que entre los diagnosticados de depresión, ingresó el 79,7% (p=0,002). Tras el análisis de regresión logística ajustado por edad, sexo, estado civil, institucionalización, forma de convivencia, índice de Barthel y deterioro cognitivo, la depresión se asoció de forma independiente a un mayor riesgo de ingreso (odds ratio: 1,83; IC del 95%: 1,20–2,78).
ConclusionesLas personas mayores de 74 años que acuden a un servicio de urgencias, realizándose una valoración geriátrica integral y que presentan sintomatología depresiva, tienen un mayor riesgo de ingreso hospitalario.
Depression is especially frequent in the elderly. In addition to impairing quality of life, this disorder can affect the outcome of medical diseases. The objective is to analyze whether depressive disorders in elderly individuals attending an emergency room for medical complaints constitute a risk factor for admission.
Material and methodsAll patients aged more than 74 years old attending the Emergency Department of the Hospital Universitario Central de Asturias who required comprehensive geriatric assessment from 2004 to 2005 were included in this study. Sociodemographic variables and data on functional, cognitive and emotional status before attendance at the emergency department were collected. A logistic regression analysis was performed to determine whether there was an independent association between depression and admission to the Geriatric Service.
ResultsA total of 1016 patients (62.32% women) were evaluated. The mean age was 87.4 years. The Barthel index before admission to the emergency department was 71.8 (95% confidence interval [CI]: Depression was diagnosed in 17.4% of the patients (75.7% women). Of the whole sample, 721 patients (71.0%) were admitted to a geriatric service, while 79.7% of patients with depression were admitted (p=0.002). After multivariate regression analysis adjusted by age, sex, marital status, institutionalization, living arrangements, Barthel index and cognitive status before admission, depression was independently associated with a greater risk for admission to a geriatric service (odds ratio: 1.83, 95% CI: 1.20–2.78).
ConclusionsDepression and mood disorders constitute an independent risk factor for admission to a geriatric service in patients aged more than 74 years assessed by comprehensive geriatric methodology in an emergency department.
El sobreenvejecimiento que se está produciendo en los países de nuestro entorno ha puesto de manifiesto la repercusión que tienen sobre los servicios sanitarios todas las enfermedades de alta prevalencia en la población anciana. Estudios realizados en la década de los ochenta cifran la prevalencia poblacional de depresión mayor clínica en personas de 65 años o más años entre un 2 y un 5%, incrementándose hasta el 8–10% cuando se utilizan instrumentos estandarizados de cribado1.
Los estudios epidemiológicos realizados hasta la fecha presentan una gran variabilidad metodológica: diferente población diana, uso de diferentes escalas y de escalas no específicas para ancianos, criterios no ajustados a las características atípicas de la depresión en las personas mayores, etc. Para conocer la magnitud real del problema, el consorcio europeo EURODEP llevó a cabo un estudio multicéntrico a nivel europeo sobre la prevalencia del trastorno depresivo en mayores. Un 12% de esta población fue diagnosticada de trastorno depresivo, cifra que en España fue del 10,7%2. Sobre la estimación de la incidencia no existen muchos estudios dada la complejidad metodológica que requieren éstos, aunque podría estar en torno al 12% de la incidencia anual3.
Pero la relevancia del problema se encuentra en la frecuente asociación entre depresión con aumento de comorbilidad médica y aumento de consumo de recursos sanitarios4,5 y la disminución de la calidad de vida de estos enfermos y su entorno, además de ser un conocido factor de riesgo de suicidio6.
Estos factores, añadidos a la conocida efectividad y seguridad de los tratamientos actuales, inducen a proponer medidas y estudios tendentes a conocer la profundidad del problema e indican la necesidad de establecer medidas correctoras7.
En el año 2001, la Organización Mundial de la Salud identificó la depresión como una causa directa muy importante de discapacidad, e hizo hincapié en la importancia de la efectividad del manejo y tratamiento de ésta8. La United States Preventive Services Task Force recomienda el cribado de la depresión en los adultos, tanto en atención primaria como en todos los niveles donde se pueda llevar a cabo un diagnóstico, un tratamiento efectivo y un seguimiento9,10. Los servicios de urgencias reciben una población cada vez de mayor edad y, en consecuencia, con mayor probabilidad de presentar trastornos afectivos. Un 30% de los pacientes ancianos que acuden a un servicio de urgencias sufre depresión y diversos estudios destacan la importancia de una detección precoz4. Diferentes artículos científicos ponen de manifiesto la dificultad de detectar trastornos depresivos en este nivel asistencial concreto, aspecto condicionado por diferentes motivos del ámbito de urgencias, entre los que podría destacarse la priorización hacia el diagnóstico de enfermedad orgánica y de riesgo inminente, las dificultades metodológicas en el abordaje de estos problemas, los aspectos organizativos y, lógicamente, la existencia de una gran presión asistencial11.
Los efectos de este posible infradiagnóstico de la depresión del anciano en cuanto al consumo de servicios sanitarios son poco conocidos y, menos aun, el área de urgencias12,13. Sin embargo, un artículo importante al respecto en nuestro medio (Duaso et al, 2005) establece que la depresión, medida con la escala de Yessavage junto a otros factores, supone un buen factor predictor de reingreso en estas poblaciones14.
Sin embargo, la evaluación del trastorno depresivo en el anciano debería implementarse en cualquier ámbito en el que se pueda realizar de forma reglada, incluso en el servicio de urgencias, con el fin de proveer de un mejor y más eficiente servicio a nuestros mayores. De hecho, a nivel de investigación y utilizable ya en nuestro medio, se dispone de diferentes escalas de cribado rápido o en situaciones en urgencias, que podrían utilizarse y/o validarse en castellano u otros idiomas del estado15–18.
Además de las ya comentadas consecuencias que el infradiagnóstico de la depresión en el anciano puede tener en la calidad de vida de éste y de su familia, los efectos directos de la depresión sobre el sistema sanitario (frecuentación, consumo de estancias hospitalarias, uso o “mal uso” de medicación, etc.) son poco conocidas en los ancianos y menos aún en los ancianos que acuden al área de urgencias12,13.
El objetivo de este trabajo es analizar si los trastornos depresivos en la persona mayor que acude a urgencias por una causa médica constituyen un factor de riesgo independiente del ingreso hospitalario, lo que permitiría conocer un poco más sobre este tipo de trastornos en nuestros ancianos y sobre las consecuencias de éste en el sistema sanitario.
Material y métodosPoblación de estudioDiseñoEstudio observacional, longitudinal y prospectivo.
Población y ámbitoPoblación y ámbito: personas mayores de 74 años que acudieron al Servicio de Urgencias del Hospital Universitario Central de Asturias, hospital de referencia de tercer nivel, durante el período de enero de 2004 a diciembre de 2005, inclusive, por problemas no quirúrgicos. Dichos pacientes eran valorados en una primera instancia por el personal médico de urgencias y/o de otros servicios en horario de guardia, quienes evaluaban la necesidad de una interconsulta al servicio de geriatría, con el fin de realizar una valoración geriátrica integral junto con un plan de diagnóstico y tratamiento. Se incluyeron de forma consecutiva todos los individuos que fueron valorados por la unidad de interconsulta de geriatría en el horario preestablecido de 16 a 20h, excluidos los sábados y los días festivos.
VariablesSe obtuvieron datos de tipo sociodemográficos (edad, sexo, estado civil, situación de convivencia, si acudían acompañados y por quién, así como si se encontraban institucionalizados). El estado funcional previo se midió mediante el índice de Barthel. Se agruparon los individuos en independientes (puntuación de Barthel de 100), con dependencia leve (puntuación de 60 a 99) y dependientes moderados-severos (puntuación menor de 60). Se evaluó el estado mental recogiendo datos de la situación cognitiva previa y la existencia de trastornos afectivos previos o actuales. Se consideró como sujetos con trastorno depresivo a aquellos que referían en los antecedentes estar diagnosticados de dicha patología, que recibían tratamiento farmacológico por este motivo y/o que presentaban sintomatología de episodio depresivo según los criterios del DSM-IV19. En el caso de respuesta positiva se interrogó por el tipo de tratamiento, así como por quién fueron diagnosticados (especialista o médico de atención primaria). La presencia de deterioro cognitivo se evaluó sobre la base de los antecedentes y/o la historia clínica, tratamiento o seguimiento médico por este motivo o bien por clínica compatible con deterioro cognitivo asociada a valoración clínica dentro de la valoración geriátrica integral realizada.
La variable de resultado principal fue el ingreso hospitalario posterior al análisis del mismo episodio por cualquier motivo médico no psiquiátrico (sí/no).
Recogida de datosSe llevó a cabo por un mismo especialista geriatra de interconsulta en horario de tarde en el mismo Servicio de Urgencias del Hospital Universitario Central de Asturias (M.S.), hospital de referencia de tercer nivel en nuestra zona. Se incluyó a todos los pacientes valorados y que cumplían el criterio de edad acordado, no se estableció otro criterio de exclusión-inclusión para la valoración.
La recogida de datos se realizó en el propio servicio de urgencias, una vez finalizada la valoración geriátrica integral por parte del geriatra. Los datos se obtenían de la propia entrevista clínica con el paciente y/o su familia y/o la institución de procedencia, así como de la revisión de la historia clínica del paciente, en el caso de no disponer de otro medio válido de información.
Para la recogida de las variables se creó una base de datos utilizando el programa FileMaker v. 8.5 sobre un Pocket PC. Posteriormente, se trasvasaron los datos al programa SPSS 13.0 para su análisis estadístico.
Análisis estadísticoSe realizó un análisis univariante descriptivo de las variables de estudio en cuanto a frecuencia, porcentajes, rangos y medias. Consideramos como estadísticamente significativa una p<0,05. Posteriormente se llevó a cabo un análisis de regresión logística para valorar si existía una asociación independiente entre depresión y riesgo de ingreso hospitalario. En dicho análisis se incluyeron las variables recogidas para el análisis univariante: edad, sexo, estado civil, tipo de convivencia, institucionalización, el estar o no acompañados por alguien en el momento de su ingreso en el servicio de urgencias, la situación funcional previa medida con el índice de Barthel y el estado cognitivo y afectivo.
ResultadosDurante el período de enero de 2004 a diciembre de 2005, inclusive, en total se valoró a 1.016 pacientes (el 62,3% eran mujeres) con una edad media de 87,4 años (intervalo de confianza [IC]: 87,0–87,7). El rango de edad de la muestra fue de 75 a 104 años, las mujeres tenían una edad media mayor (87,74 frente a 84,72) (p<0,05). El 68,9% de los individuos estaba soltero, separado o viudo; un 11,2% vivía solo y el 17,9% se encontraba institucionalizado. El 8,5% acudía sin acompañante y en el caso de los que venían acompañados era la familia en un 97,4% de los casos la que lo hacía.
El índice de Barthel previo medio fue de 71,8 puntos (IC del 95%: 69,8–73,9), tenían mejor funcionalidad los varones (75,09 frente a 69,55 puntos), pero sin que estas diferencias fueran estadísticamente significativas. Un 27,5% sufría una dependencia en las actividades de la vida diaria, al menos moderada. Presentó deterioro cognitivo hasta el 19,1% de los individuos evaluados, según los criterios antes descritos. En un 1,4% de los pacientes no se pudo valorar su situación cognitiva dada la coexistencia premórbida de una grave alteración del lenguaje por enfermedad cerebrovascular o enfermedad de Parkinson avanzada y, en otros casos, por trastornos neuropsiquiátricos severos (p. ej., retraso mental grave/oligofrenia).
Fueron remitidos a urgencias por su médico de Atención Primaria el 56,8% de los individuos. La mayor parte de las interconsultas geriátricas urgentes realizadas fueron solicitadas por el personal médico o staff propio del servicio de urgencias (91,5%) y en una minoría de casos por el personal médico de urgencias de otros servicios asociados (medicina interna, cardiología, neumología, etc.).
Las causas más frecuentes de interconsulta geriátrica fueron, por este orden, la infección respiratoria (24,2%), la insuficiencia cardíaca (18,3%), la cardiopatía isquémica (8,4%) o el deterioro funcional (5,1%). Tras la valoración geriátrica se consideró que precisaban ingreso por diversos motivos hasta 721 pacientes (71,3%).
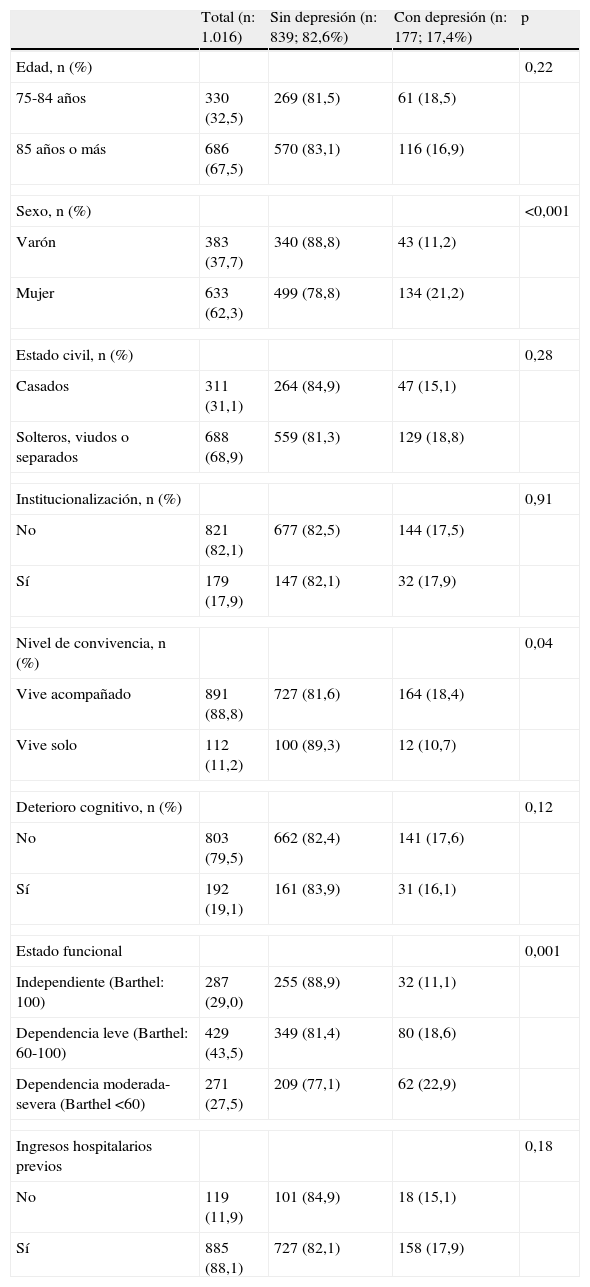
El 17,4% de estos pacientes (n=177) presentaba clínica depresiva, de los cuales el 75,7% eran mujeres (p<0,001). Las características de las personas con y sin depresión pueden verse en la tabla 1. Además del sexo también se asociaron a una mayor prevalencia de trastorno depresivo el peor estado funcional y el no vivir solo.
Características de la población
| Total (n: 1.016) | Sin depresión (n: 839; 82,6%) | Con depresión (n: 177; 17,4%) | p | |
| Edad, n (%) | 0,22 | |||
| 75-84 años | 330 (32,5) | 269 (81,5) | 61 (18,5) | |
| 85 años o más | 686 (67,5) | 570 (83,1) | 116 (16,9) | |
| Sexo, n (%) | <0,001 | |||
| Varón | 383 (37,7) | 340 (88,8) | 43 (11,2) | |
| Mujer | 633 (62,3) | 499 (78,8) | 134 (21,2) | |
| Estado civil, n (%) | 0,28 | |||
| Casados | 311 (31,1) | 264 (84,9) | 47 (15,1) | |
| Solteros, viudos o separados | 688 (68,9) | 559 (81,3) | 129 (18,8) | |
| Institucionalización, n (%) | 0,91 | |||
| No | 821 (82,1) | 677 (82,5) | 144 (17,5) | |
| Sí | 179 (17,9) | 147 (82,1) | 32 (17,9) | |
| Nivel de convivencia, n (%) | 0,04 | |||
| Vive acompañado | 891 (88,8) | 727 (81,6) | 164 (18,4) | |
| Vive solo | 112 (11,2) | 100 (89,3) | 12 (10,7) | |
| Deterioro cognitivo, n (%) | 0,12 | |||
| No | 803 (79,5) | 662 (82,4) | 141 (17,6) | |
| Sí | 192 (19,1) | 161 (83,9) | 31 (16,1) | |
| Estado funcional | 0,001 | |||
| Independiente (Barthel: 100) | 287 (29,0) | 255 (88,9) | 32 (11,1) | |
| Dependencia leve (Barthel: 60-100) | 429 (43,5) | 349 (81,4) | 80 (18,6) | |
| Dependencia moderada-severa (Barthel <60) | 271 (27,5) | 209 (77,1) | 62 (22,9) | |
| Ingresos hospitalarios previos | 0,18 | |||
| No | 119 (11,9) | 101 (84,9) | 18 (15,1) | |
| Sí | 885 (88,1) | 727 (82,1) | 158 (17,9) | |
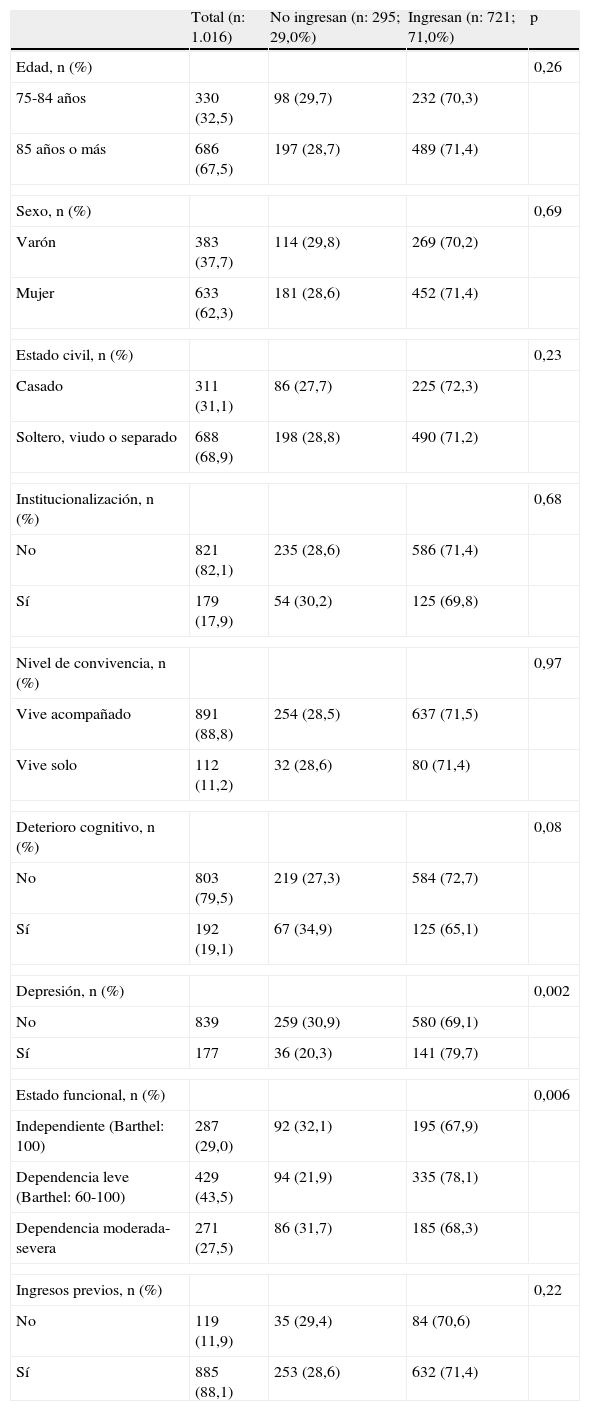
Del total de sujetos analizados, ingresaron 721 individuos (71,03%). Se detectó una proporción significativamente mayor de ingresos en los pacientes diagnosticados de trastorno depresivo (actual o pasado) que en los que no lo presentaban (p=0,002) y también en aquéllos con deterioro funcional moderado que en los que presentaban deterioro funcional leve o moderado a severo (p=0,006) (tabla 2).
Análisis bivariante de variables basales asociadas con el ingreso hospitalario
| Total (n: 1.016) | No ingresan (n: 295; 29,0%) | Ingresan (n: 721; 71,0%) | p | |
| Edad, n (%) | 0,26 | |||
| 75-84 años | 330 (32,5) | 98 (29,7) | 232 (70,3) | |
| 85 años o más | 686 (67,5) | 197 (28,7) | 489 (71,4) | |
| Sexo, n (%) | 0,69 | |||
| Varón | 383 (37,7) | 114 (29,8) | 269 (70,2) | |
| Mujer | 633 (62,3) | 181 (28,6) | 452 (71,4) | |
| Estado civil, n (%) | 0,23 | |||
| Casado | 311 (31,1) | 86 (27,7) | 225 (72,3) | |
| Soltero, viudo o separado | 688 (68,9) | 198 (28,8) | 490 (71,2) | |
| Institucionalización, n (%) | 0,68 | |||
| No | 821 (82,1) | 235 (28,6) | 586 (71,4) | |
| Sí | 179 (17,9) | 54 (30,2) | 125 (69,8) | |
| Nivel de convivencia, n (%) | 0,97 | |||
| Vive acompañado | 891 (88,8) | 254 (28,5) | 637 (71,5) | |
| Vive solo | 112 (11,2) | 32 (28,6) | 80 (71,4) | |
| Deterioro cognitivo, n (%) | 0,08 | |||
| No | 803 (79,5) | 219 (27,3) | 584 (72,7) | |
| Sí | 192 (19,1) | 67 (34,9) | 125 (65,1) | |
| Depresión, n (%) | 0,002 | |||
| No | 839 | 259 (30,9) | 580 (69,1) | |
| Sí | 177 | 36 (20,3) | 141 (79,7) | |
| Estado funcional, n (%) | 0,006 | |||
| Independiente (Barthel: 100) | 287 (29,0) | 92 (32,1) | 195 (67,9) | |
| Dependencia leve (Barthel: 60-100) | 429 (43,5) | 94 (21,9) | 335 (78,1) | |
| Dependencia moderada-severa | 271 (27,5) | 86 (31,7) | 185 (68,3) | |
| Ingresos previos, n (%) | 0,22 | |||
| No | 119 (11,9) | 35 (29,4) | 84 (70,6) | |
| Sí | 885 (88,1) | 253 (28,6) | 632 (71,4) | |
Tras el análisis de regresión logística ajustado por edad, sexo, estado civil, institucionalización, forma de convivencia, índice de Barthel y deterioro cognitivo, la depresión se asoció de forma independiente a un mayor riesgo de ingreso, con una odds ratio de 1,83 (beta 0,604; p=0,005 e IC del 95%: 1,20–2,78).
DiscusiónNuestro trabajo pone de manifiesto que los antecedentes de trastorno depresivo o la presencia actual de depresión se relacionan con un incremento en el riesgo de ingreso hospitalario en la población mayor de 74 años que acude a urgencias por patología médica. Como bien sabemos, la depresión es uno de los mayores problemas de salud mental en la población anciana. Poco consultado, y, por tanto, poco evaluado, éste es el más importante entre los problemas psiquiátricos en estas edades. Como tal, se relaciona con un incremento del consumo de recursos sanitarios y sociales y conlleva un detrimento en el estado de salud física del anciano. Diferentes estudios la asocian con frecuencia a mayor deterioro funcional, una peor calidad de vida, un incremento de la mortalidad en general y, más específicamente, a un incremento del riesgo de muerte por suicidio20–27.
La valoración geriátrica integral se ha demostrado como la mejor herramienta para la detección de patologías subyacentes en pacientes ancianos. Sin embargo, la depresión es una patología de presentación en ocasiones atípica, lo cual conlleva en muchos casos el infradiagnóstico por parte de profesionales no entrenados en la evaluación diferencial de estos problemas en poblaciones ancianas. La valoración integral por parte del geriatra, que incluye evaluaciones estandarizadas de aspectos afectivos y cognitivos puede disminuir ese infradiagnóstico, lo que aumenta la posibilidad de realizar un adecuado tratamiento y un abordaje conjunto de todos los problemas de salud de las poblaciones geriátricas.
Una de las limitaciones de este trabajo, como luego citaremos, es que selecciona los pacientes de la muestra entre aquellos más graves, ya que la valoración se realizaba tras un primer cribado en el área de urgencias, por tanto, se valoraban sólo aquellos pacientes que desde el servicio de urgencias u otros servicios consideraban que podían beneficiarse de una valoración geriátrica integral especializada. Por lo tanto, los resultados de este trabajo no son extrapolables para toda la población general anciana que acude a un servicio de urgencias. Por otra parte, las patologías de menor gravedad no suelen requerir valoración integral ni ingreso hospitalario, pero podrían verse influidas también por la presencia de clínica depresiva. Este aspecto podría analizarse en otro estudio con diferente metodología.
Las características generales de nuestra muestra son bastante concordantes con las de otros estudios realizados en el ámbito de urgencias, aunque la media de edad de nuestra muestra es superior, lo cual se refleja en el rango de edad que incluye a pacientes realmente muy mayores. Este hecho podría suponer también otro condicionante del trabajo ya que una mayor edad se relaciona con una mayor fragilidad de los pacientes y con un mayor riesgo de sufrir efectos adversos, lo que conllevaría una población con una mayor discapacidad y pluripatología de base, la cual puede condicionar su estado anímico a la baja e influir en los resultados6.
Muchos de los estudios evaluados realizados en servicios de urgencias van encaminados al conocimiento de la incidencia y prevalencia del trastorno depresivo, así como al desarrollo de instrumentos de medida que permitan su cribado rápido en este ámbito. En este sentido, la prevalencia de antecedentes de trastorno depresivo o de depresión activa actual en nuestra población es inferior a la relatada por otros autores en el ámbito de urgencias4. Esto puede ser debido al uso en estos estudios epidemiológicos de escalas específicas de que a veces sobrediagnostican depresión. En este sentido, nuestro estudio no habla sólo sobre la prevalencia de este proceso, sino también sobre sus consecuencias prácticas. Diferentes estudios refieren que otro importante factor de este hecho se debe a la falta de conocimiento/interés de los facultativos de estos servicios por el problema, así como a la propia dinámica de funcionamiento de éstos4,14,26. Los criterios diagnósticos utilizados, así como el ámbito donde se realizan los estudios (asistencia domiciliaria de forma continuada frente a seguimiento con médicos de atención primaria y/o especializada, etc.) influyen en las diferencias encontradas.
Al igual que en los estudios de Prince et al17,28,29, en nuestra muestra encontramos que la depresión es más frecuente entre las mujeres, y en aquellas personas solteras, viudas o separadas. Sin embargo, a diferencia de sus resultados donde, a mayor edad, mayor riesgo de padecer depresión, en nuestra muestra encontramos un porcentaje discretamente inferior en aquellos individuos con edad superior a los 85 años. En nuestro caso, esta disociación podría explicarse por un incremento en esta edad de los trastornos cognitivos asociados que enmascararían o harían no identificable una depresión. En el estudio citado de Duaso et al esta población fue excluida14.
En esta disociación aparente, citada también, se puede explicar este dato por una mayor superviviencia entre las personas que no padecen depresión frente a aquellas que la padecen o la han padecido en el pasado. Recordemos que la depresión ejerce un efecto deletéreo sobre la supervivencia de las personas e, independientemente del efecto del suicidio, empeora la calidad de vida y aumenta la morbilidad y otras enfermedades médicas de muchas maneras, p. ej., reduciendo la capacidad de autocuidado, dificultando el cumplimiento de pautas terapéuticas, dietéticas, etc.
En el análisis estadístico encontramos un incremento estadísticamente significativo de la prevalencia de depresión entre los pacientes que no viven solos. Este dato podría resultar paradójico ya que la soledad se postula como un factor de riesgo para los trastornos afectivos en el anciano. En nuestra muestra se puede explicar mejor el dato debido al hecho de que los pacientes que viven solos presentan un mejor estado de salud en general y, por tanto, menos factores de riesgo depresivo.
Son de resaltar los resultados entre los pacientes institucionalizados en nuestra muestra. Diferentes trabajos ponen de manifiesto que el síndrome depresivo es altamente prevalente entre la población institucionalizada. Sin embargo, no encontramos diferencias estadísticamente significativas en cuanto a depresión en esta población, pudiendo estar condicionado este dato por el hecho de que, en nuestro medio, gran parte de los pacientes institucionalizados presenten ya asociado un deterioro cognitivo en fases moderadas-severas en donde el solapamiento de la sintomatología demencial y depresiva (p. ej., la apatía o la anhedonia) y la dificultad de aplicar escalas, condicionan o infradiagnostican la depresión.
En relación con el alto porcentaje de ingresos globales de la muestra, se debe claramente a un sesgo de gravedad, debido a que estos pacientes han sufrido un primer cribado por otros servicios, es decir, la población estudiada no es la general que acude al servicio de urgencias ni la que padece patologías “menores”.
El grado funcional es el mejor indicador del estado de salud de los ancianos y cualquier trabajo realizado desde el ámbito de la geriatría debería incluir el estado funcional como variable de resultado. En nuestro trabajo, los pacientes con un deterioro funcional moderado a severo presentan asociada sintomatología depresiva con mayor frecuencia, y estas diferencias son estadísticamente significativas. Estos datos son coincidentes con múltiples estudios previos y no son ya destacables.
Finalmente, el número de ingresos previos también se relacionaba con el hecho de presentar sintomatología depresiva en la actualidad. En el estudio de Duaso et al, que hemos citado repetidamente, el número de reingresos se asociaba también a la presencia de clínica depresiva14. Es muy posible que ambos procesos se interrelacionen: a mayor número de ingresos hospitalarios (con todo lo que ello significa de malestar y aislamiento para la persona), mayor probabilidad de padecer depresión, la cual redundará (si no es tratada) en una mayor probabilidad de ingreso posterior.
Tras el análisis multivariante, el síndrome depresivo y la situación funcional constituyeron las únicas variantes independientes de riesgo de ingreso hospitalario; estos datos son concordantes con los hallados en otros trabajos realizados en la población española general geriátrica en donde el síndrome depresivo también aparece asociado con un mayor riesgo de ingreso hospitalario a los 2 años30 y a un mayor uso de recursos sanitarios31.
Por otra parte y como hemos citado, el estudio de Duaso et al de 200514, en algunos aspectos de similares características al nuestro, establece que la depresión, medida con la escala de Yessavage junto a otros factores, como la malnutrición y la polifarmacia, supone un buen factor predictor de reingreso.
A nivel internacional, la revisión casi exhaustiva en su momento (1997), realizada por De Boer et al sobre factores predictores de utilización de recursos sanitarios en enfermos crónicos de diferentes países europeos, de Estados Unidos, de Nueva Zelanda y de Canadá32, muestra cómo, en 7 de los estudios incluidos, se examinaba la gran influencia de la depresión como factor de riesgo de hospitalización. En todos ellos se encontró un mayor riesgo de ingreso hospitalario para los pacientes depresivos que entre aquellos que no lo estaban. Asimismo, al igual que en nuestro trabajo, De Boer et al encontraron que el deterioro cognitivo en sus diferentes grados no afecta al riesgo de ingreso ni a la duración de la estancia media hospitalaria, factor este último, no valorado en nuestro estudio32.
Como hemos citado, este estudio presenta diversas limitaciones. En primer lugar, hay un sesgo poblacional al ser una muestra de conveniencia y no epidemiológica. En segundo lugar, hay un sesgo de gravedad. La población de estudio es aquélla más frágil y con mayor riesgo de sufrir efectos adversos, ya que sólo incluimos a aquellos pacientes que, tras un cribado en el área de urgencias, se consideró que podían beneficiarse con una Valoración Geriátrica Integral especializada.
Como tercera limitación importante, y debido a los objetivos del estudio, se ha de considerar que los diagnósticos de depresión se obtuvieron mediante criterios clínicos sin utilizar entrevistas estructuradas psiquiátricas o alguna de las escalas conocidas y ya validadas para la detección de patología depresiva en ancianos en los servicios de urgencias que se han utilizado en los estudios epidemiológicos previos. Tampoco se consideró separadamente si la depresión actual era primaria o secundaria (reactiva) a la situación clínica en ese momento. Esto podría explicar el dato que, aunque la prevalencia encontrada en nuestra muestra se aproxime a la referida en otros estudios realizados sobre la población general, dista mucho del 30% de la encontrada en otros trabajos. Por tanto, no consideramos que el uso de criterios clínicos sobredimensione la depresión en nuestro trabajo. Al contrario, más bien acota los resultados y los aproxima a la práctica habitual.
Como conclusiones, podemos considerar que la depresión es uno de los mayores problemas de salud no consultados, por tanto, poco evaluado en la población anciana, y el más importante entre los problemas psiquiátricos en estas edades. Supone un incremento del consumo de recursos sanitarios y sociales, conlleva un detrimento en el estado de salud física del anciano y se ve asociado con frecuencia a un mayor deterioro funcional, una peor calidad de vida, incremento de la mortalidad y riesgo de suicidio. Por otro lado, la dificultad en su diagnóstico por las características especiales de este grupo de edad, en cuanto a la presentación atípica de las enfermedades, y las dificultades añadidas para un cribado en el servicio de valoración en urgencias de esta patología, hacen de esta patología un importante caballo de batalla para la sanidad comunitaria debido a sus importantes implicaciones, como se ha visto en los resultados de este estudio y otros similares.
Diferentes estudios han puesto ya de manifiesto dichas implicaciones y han valorado diferentes factores de riesgo asociados a la depresión en el anciano. Este trabajo viene a corroborar la importancia de la evaluación del trastorno depresivo en el anciano en cualquier ámbito en el que se pueda realizar de forma reglada, incluso en el servicio de urgencias donde se han propuesto diferentes escalas de cribado, con el fin de proveer de un mejor y más eficiente servicio a nuestros mayores.