El aumento en la esperanza de vida ha generado hospitalizaciones de pacientes con edades muy avanzadas. El objetivo de este trabajo es estudiar las características de la población de más de 90 años que ingresa por fracaso renal agudo (FRA) en comparación con otros grupos etarios.
Materiales y métodosEstudio transversal que incluyó a todos los pacientes hospitalizados entre 2013 y 2014 cuya codificación al alta era de FRA. Recogimos características epidemiológicas, comorbilidad, medicación y datos analíticos basales. Analizamos y comparamos los datos de los mayores de 90 años con los menores de dicha edad.
ResultadosSe incluyeron 1.733 pacientes. Del total de pacientes, 264 (15%) tenían una edad superior a 90 años y se encontró una proporción significativamente mayor de mujeres. La causa más frecuente del FRA en los pacientes mayores de 90 años fue la funcional (81%) (p < 0,001 respecto al resto de grupos etarios). La principal causa de ingreso fue la infecciosa. En el grupo de más de 90 años, encontramos mayor prevalencia de hipertensión arterial (HTA) (p = 0,005), enfermedad renal crónica (ERC) (p = 0,014), insuficiencia cardiaca congestiva (ICC) (p = 0,006) y deterioro cognitivo (p < 0,0001). El filtrado glomerular basal por CKD-EPI fue inferior en el grupo de mayores de 90 años (p < 0,0001). Los pacientes hospitalizados por FRA menores de 90 años tenían mayor prevalencia de diabetes mellitus (p < 0,001), dislipemia (p < 0,001) y antecedente de neoplasia (p < 0,001), y un índice de Barthel superior (p < 0,0001).
ConclusionesLa causa más frecuente de FRA en nonagenarios es la funcional, presentando los pacientes más HTA, ERC, ICC, mayor dependencia y deterioro cognitivo frente al resto de grupos etarios.
The increase in life expectancy leads to higher hospitalisation rates in elderly patients. The aim of this work is to study the characteristics of the population over 90 years of age that are admitted due to acute kidney injury (AKI).
Material and methodsA cross-sectional study was conducted that included all patients admitted to hospital with AKI in the years 2013 and 2014. Epidemiological characteristics, comorbidity, medication and baseline analytical data were collected, and a comparison was made between patients with age over 90 years-old and the others.
ResultsA total of 1733 patients were included, of whom 264 (15%) were over 90 years-old. A significantly higher proportion of these patients were women. The most frequent cause of AKI in patients older than 90 years was functional (81%) (p < 0.001 compared to other age groups). The main cause of hospital admission was infection. In the group of over 90 years of age, a higher prevalence was found for arterial hypertension (p = 0.005), chronic kidney disease (p = 0.014), congestive heart failure (p = 0.006), and cognitive impairment (p < 0.0001). The baseline glomerular filtration rate by CKD-EPI was lower in the group of patients older than 90 years (p < 0.0001). Patients under 90 years admitted to hospital due to AKI, had a higher prevalence of diabetes mellitus (p < 0.001), dyslipidaemia (p < 0.001), history of neoplasia (p < 0.001), and a higher Barthel index (p < 0.0001).
ConclusionsNonagenarians admitted due to AKI have functional aetiology as the most common factor. These patients have a higher prevalence of hypertension, heart failure, chronic kidney disease, low functional status, and more cognitive impairment.
El aumento en la esperanza de vida global condiciona que el perfil de pacientes que ingresan en los hospitales haya variado en las últimas décadas, situándose en 2018 en 83,19 años según datos del Instituto Nacional de Estadística1. La edad por sí misma es un condicionante pronóstico para cualquier hospitalización, pero otras comorbilidades pueden agravar determinadas situaciones, como por ejemplo, un fracaso renal agudo (FRA)2-4. El simple desarrollo de un FRA durante una hospitalización predice un peor pronóstico, tanto a corto como a largo plazo, y los pacientes de mayor edad se encuentran en una situación de riesgo más evidente para ello5.
Por otro lado, el manejo del FRA clásicamente se ha podido ver condicionado por la edad del paciente. Sin embargo, esta situación presenta cambios emergentes en el que se tienen en cuenta factores diferentes a la edad, como por ejemplo, la situación mental, la robustez o la ausencia de comorbilidades importantes, así como el deseo expreso de los pacientes para el manejo más o menos conservador6.
Hasta la fecha muy pocos estudios sobre FRA han sido capaces de incluir a pacientes de edad muy avanzada (por encima de los 85 años), por lo que los datos disponibles son realmente escasos7,8. Además, apenas existen series en los que la inclusión de pacientes nonagenarios sea relevante o en los que se realicen subanálisis de esta población9,10.
El presente estudio tiene como objetivo analizar las características de los pacientes nonagenarios que sufren FRA durante un ingreso hospitalario y comparar las mismas con otros grupos etarios.
MétodosSe trata de un estudio transversal que incluyó a todos los pacientes hospitalizados en nuestro centro (Hospital Universitario de La Princesa, Madrid) durante los años 2013 y 2014, con codificación al alta de FRA, independientemente del desenlace del ingreso. Se excluyeron aquellos que presentaban una codificación incorrecta, que no tuvieran criterios clínicos de FRA o que no dispusieran de datos de función renal durante el ingreso. FRA se definió siguiendo las guías KDIGO que establecen un incremento de la creatinina sérica ≥ 0,3 mg/dL en 48 horas o un aumento de 1,5 a 1,9 veces respecto a la creatinina basal11. Este se podía producir durante la hospitalización y al ingreso basándonos en esta definición.
De cada paciente se recogió basalmente edad, sexo, motivo de ingreso, servicio de ingreso, fecha de ingreso, comorbilidad cardiovascular (presencia de diabetes mellitus, hipertensión arterial, cardiopatía isquémica, insuficiencia cardiaca, enfermedad vascular periférica, accidente cerebrovascular, dislipemia) y neoplasia12-14. En aquellos pacientes en los que estaba disponible, se registraron los datos de ecocardiograma reciente (menos de seis meses) tales como disfunción sistólica, diastólica, hipertrofia de ventrículo izquierdo y fracción de eyección de ventrículo izquierdo15. Como escala de dependencia se utilizó el índice de mini-Barthel que se codificó en función de la capacidad del paciente para: la alimentación (10 puntos si es independiente, 5 si necesita ayuda y 0 si es dependiente), baño (5 puntos si es independiente y 0 si es dependiente), vestirse (10 puntos si es independiente, 5 si necesita ayuda y 0 si es dependiente), arreglarse (10 puntos si es independiente y 0 si es dependiente) y realizar deposición (10 puntos si es continente, 5 si tiene incontinencia ocasional y 0 si es incontinente)16,17. Se recogió la presencia de deterioro cognitivo que se definió con los criterios del grupo de estudio de demencias y trastornos de la conducta de la Sociedad Española de Neurología18. En cuanto a la función renal, se evaluó la presencia de enfermedad renal crónica (ERC) de base, la creatinina basal, el filtrado glomerular estimado por MDRD y CKD-EPI con base en la creatinina sérica y la proteinuria basal (en mg en 24 horas)19,20. Además, se recogió basalmente si dentro de su medicación habitual recibían metformina, diuréticos o fármacos bloqueantes del sistema renina-angiotensina-aldosterona (BSRAA), que son fármacos que pueden contribuir al desarrollo de un FRA si se dan determinadas circunstancias relacionadas con la disminución de la perfusión renal.
En el momento del ingreso se recogió el motivo de este (FRA, cardiovascular, infeccioso, neoplasia de novo, otros) y el tipo de FRA (funcional, obstructivo, necrosis tubular aguda, nefritis intersticial aguda, causa glomerular, vascular o no filiado). Para la definición de la etiología se utilizaron criterios clínicos que se revisaron por los investigadores y biopsia renal si ésta se encontraba disponible. En caso de duda diagnóstica se incluyó en el grupo de no filiado. Se ha utilizado la escala AKIN para determinar la severidad del FRA, de manera que el estadio 1 supone un aumento de la creatinina sérica de un 150 a 199%, el estadio 2 de 200% a 299% y el estadio 3 más de 300%21. Se recogió la necesidad de diálisis durante el ingreso.
El estudio cumple la normativa vigente de protección de datos, así como los principios éticos, y ha sido aprobado por el Comité Ético del Hospital Universitario de La Princesa (referencia 3447, 11/2018).
Análisis estadísticoLas variables se expresan como media (desviación estándar) si siguen una distribución normal (según el test de Kolmogorov-Smirnov) o como mediana (rango intercuartílico) en caso contrario. Dividimos a los pacientes en función de su edad en los siguientes grupos: menos de 65 años, de 65 a 89 y más de 89. Comparamos las diferentes características recogidas en los grupos etarios usando los test de inferencia estadística χ2, t de Student o ANOVA dependiendo del tipo de variable utilizada (cualitativa o cuantitativa). Todos los análisis estadísticos se realizaron con el programa SPSS® (SPSS Inc., Chicago, IL) versión 22.0. Una p < 0,05 se consideró estadísticamente significativa.
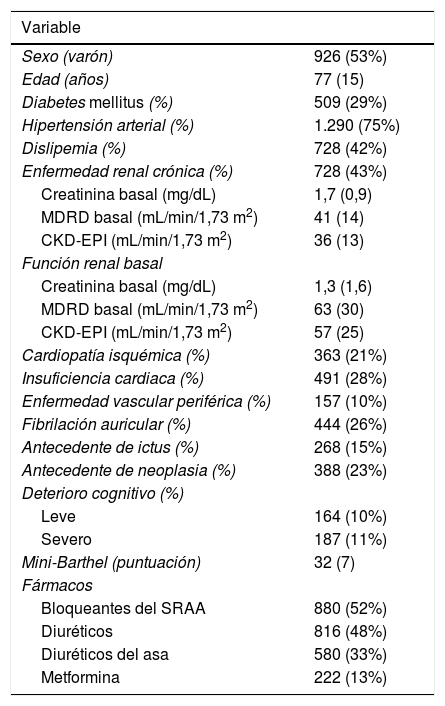
ResultadosSe incluyó y analizó a 1.733 pacientes, de los que 926 (53%) eran varones, con una edad media de 77 (15) años. Las comorbilidades más frecuentes fueron la hipertensión arterial, que se registró en 1.290 pacientes (75%), la dislipemia que presentaron 728 pacientes (42%), la enfermedad renal crónica presente en 728 (43%) y la diabetes mellitus registrada en 509 de ellos (29%). El resto de las características basales se recogen en la tabla 1. En cuanto a la distribución por servicios, el 34% de los pacientes ingresaron en Medicina Interna, el 14% en Cirugía, el 11% en Nefrología, el 8% en Cardiología y el 8% en la Unidad de Cuidados Intermedios. El restante 25% se repartió entre el resto de servicios del centro.
Características basales de la población (n = 1.733)
| Variable | |
|---|---|
| Sexo (varón) | 926 (53%) |
| Edad (años) | 77 (15) |
| Diabetes mellitus (%) | 509 (29%) |
| Hipertensión arterial (%) | 1.290 (75%) |
| Dislipemia (%) | 728 (42%) |
| Enfermedad renal crónica (%) | 728 (43%) |
| Creatinina basal (mg/dL) | 1,7 (0,9) |
| MDRD basal (mL/min/1,73 m2) | 41 (14) |
| CKD-EPI (mL/min/1,73 m2) | 36 (13) |
| Función renal basal | |
| Creatinina basal (mg/dL) | 1,3 (1,6) |
| MDRD basal (mL/min/1,73 m2) | 63 (30) |
| CKD-EPI (mL/min/1,73 m2) | 57 (25) |
| Cardiopatía isquémica (%) | 363 (21%) |
| Insuficiencia cardiaca (%) | 491 (28%) |
| Enfermedad vascular periférica (%) | 157 (10%) |
| Fibrilación auricular (%) | 444 (26%) |
| Antecedente de ictus (%) | 268 (15%) |
| Antecedente de neoplasia (%) | 388 (23%) |
| Deterioro cognitivo (%) | |
| Leve | 164 (10%) |
| Severo | 187 (11%) |
| Mini-Barthel (puntuación) | 32 (7) |
| Fármacos | |
| Bloqueantes del SRAA | 880 (52%) |
| Diuréticos | 816 (48%) |
| Diuréticos del asa | 580 (33%) |
| Metformina | 222 (13%) |
SRAA: sistema renina angiotensina aldosterona.
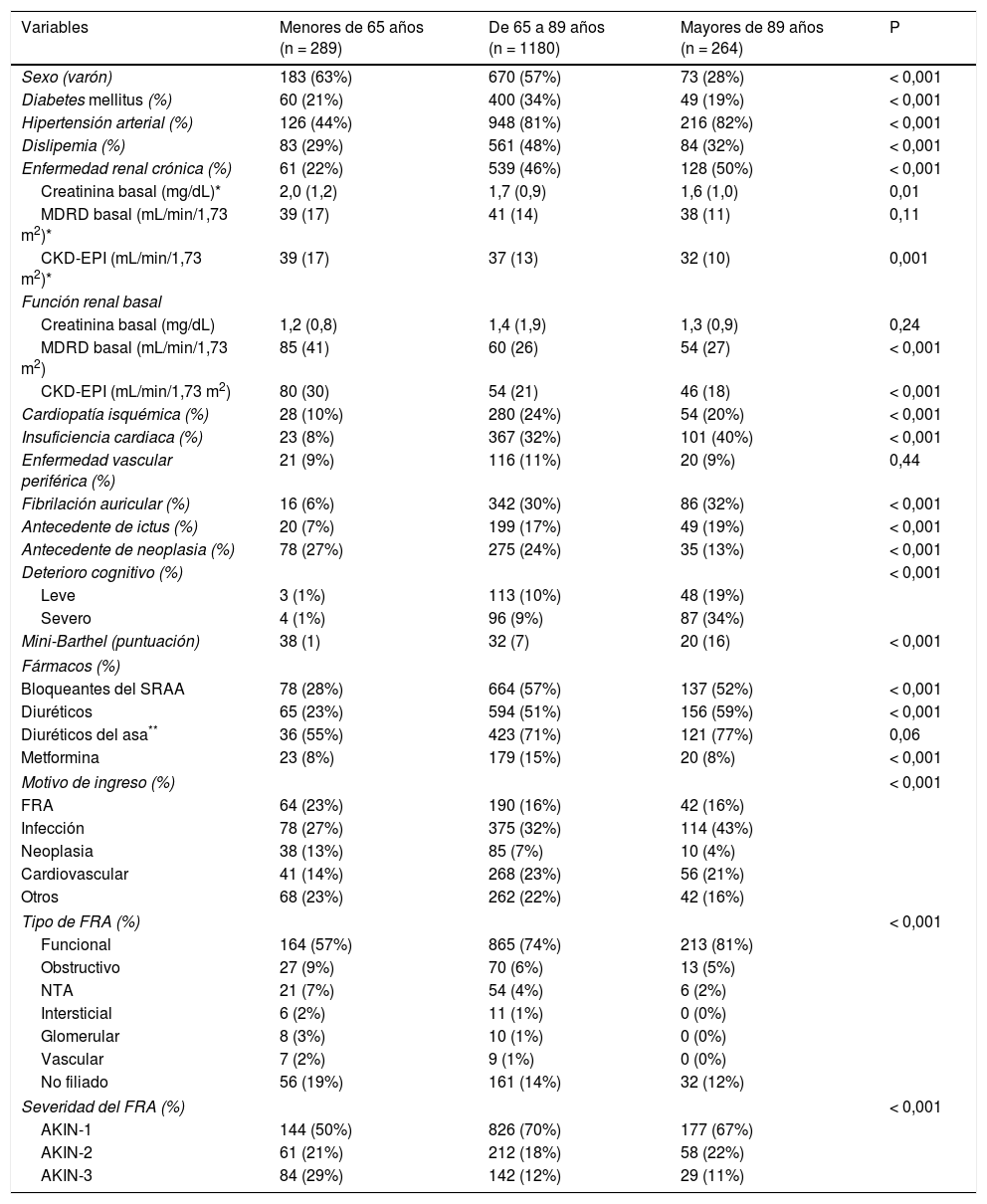
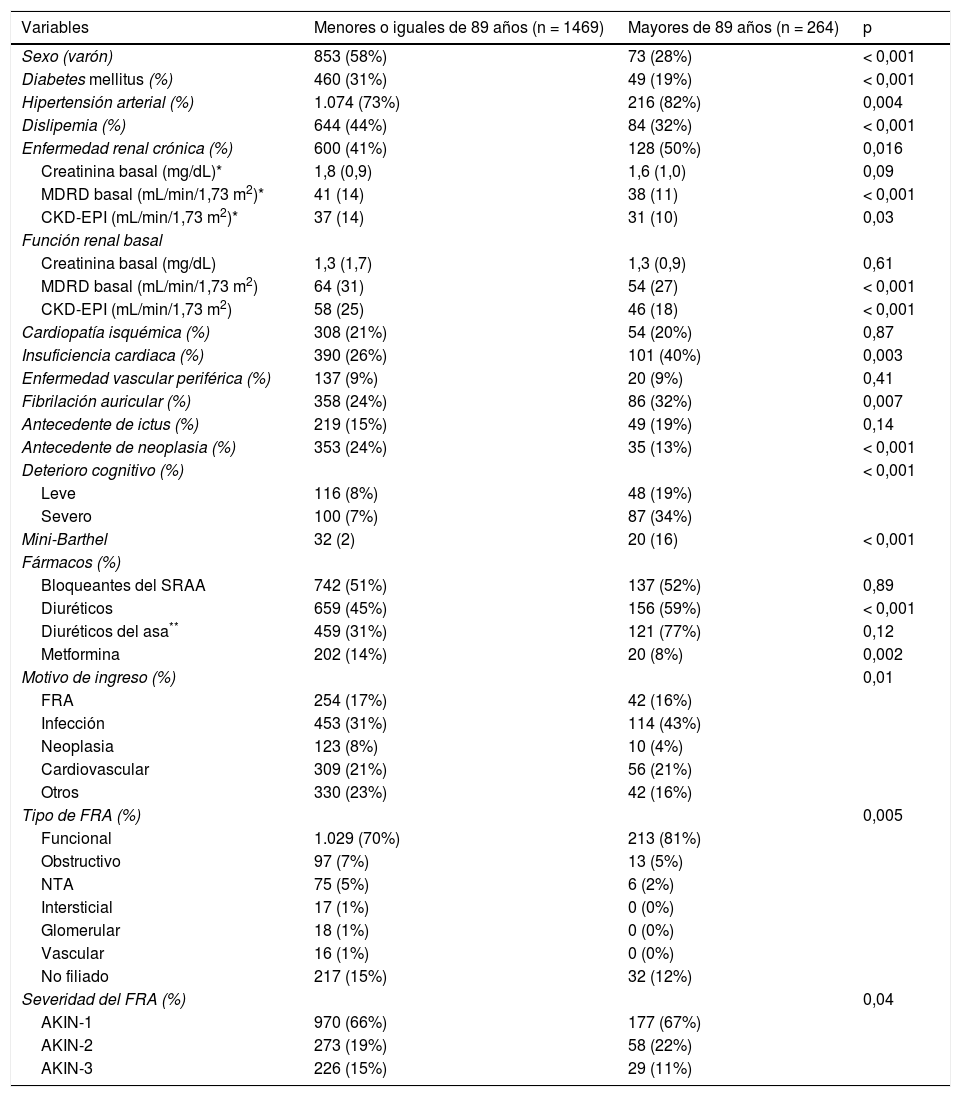
Del total de pacientes, 264 (15%) tenían una edad igual o superior a 90 años, 1.180 (68%) tenían entre 65 y 89 años y 289 (16%) tenían menos de 65 años. Realizamos una comparación entre los diferentes grupos etarios y encontramos diferencias significativas en el sexo, en la prevalencia de hipertensión arterial, de enfermedad renal crónica, de insuficiencia cardiaca, fibrilación auricular, de ictus, de deterioro cognitivo y de dependencia (tabla 2). En la tabla 3 se muestra la comparación entre las variables en los mayores y menores de 90 años.
Comparación entre los diferentes grupos etarios
| Variables | Menores de 65 años (n = 289) | De 65 a 89 años (n = 1180) | Mayores de 89 años (n = 264) | P |
|---|---|---|---|---|
| Sexo (varón) | 183 (63%) | 670 (57%) | 73 (28%) | < 0,001 |
| Diabetes mellitus (%) | 60 (21%) | 400 (34%) | 49 (19%) | < 0,001 |
| Hipertensión arterial (%) | 126 (44%) | 948 (81%) | 216 (82%) | < 0,001 |
| Dislipemia (%) | 83 (29%) | 561 (48%) | 84 (32%) | < 0,001 |
| Enfermedad renal crónica (%) | 61 (22%) | 539 (46%) | 128 (50%) | < 0,001 |
| Creatinina basal (mg/dL)* | 2,0 (1,2) | 1,7 (0,9) | 1,6 (1,0) | 0,01 |
| MDRD basal (mL/min/1,73 m2)* | 39 (17) | 41 (14) | 38 (11) | 0,11 |
| CKD-EPI (mL/min/1,73 m2)* | 39 (17) | 37 (13) | 32 (10) | 0,001 |
| Función renal basal | ||||
| Creatinina basal (mg/dL) | 1,2 (0,8) | 1,4 (1,9) | 1,3 (0,9) | 0,24 |
| MDRD basal (mL/min/1,73 m2) | 85 (41) | 60 (26) | 54 (27) | < 0,001 |
| CKD-EPI (mL/min/1,73 m2) | 80 (30) | 54 (21) | 46 (18) | < 0,001 |
| Cardiopatía isquémica (%) | 28 (10%) | 280 (24%) | 54 (20%) | < 0,001 |
| Insuficiencia cardiaca (%) | 23 (8%) | 367 (32%) | 101 (40%) | < 0,001 |
| Enfermedad vascular periférica (%) | 21 (9%) | 116 (11%) | 20 (9%) | 0,44 |
| Fibrilación auricular (%) | 16 (6%) | 342 (30%) | 86 (32%) | < 0,001 |
| Antecedente de ictus (%) | 20 (7%) | 199 (17%) | 49 (19%) | < 0,001 |
| Antecedente de neoplasia (%) | 78 (27%) | 275 (24%) | 35 (13%) | < 0,001 |
| Deterioro cognitivo (%) | < 0,001 | |||
| Leve | 3 (1%) | 113 (10%) | 48 (19%) | |
| Severo | 4 (1%) | 96 (9%) | 87 (34%) | |
| Mini-Barthel (puntuación) | 38 (1) | 32 (7) | 20 (16) | < 0,001 |
| Fármacos (%) | ||||
| Bloqueantes del SRAA | 78 (28%) | 664 (57%) | 137 (52%) | < 0,001 |
| Diuréticos | 65 (23%) | 594 (51%) | 156 (59%) | < 0,001 |
| Diuréticos del asa** | 36 (55%) | 423 (71%) | 121 (77%) | 0,06 |
| Metformina | 23 (8%) | 179 (15%) | 20 (8%) | < 0,001 |
| Motivo de ingreso (%) | < 0,001 | |||
| FRA | 64 (23%) | 190 (16%) | 42 (16%) | |
| Infección | 78 (27%) | 375 (32%) | 114 (43%) | |
| Neoplasia | 38 (13%) | 85 (7%) | 10 (4%) | |
| Cardiovascular | 41 (14%) | 268 (23%) | 56 (21%) | |
| Otros | 68 (23%) | 262 (22%) | 42 (16%) | |
| Tipo de FRA (%) | < 0,001 | |||
| Funcional | 164 (57%) | 865 (74%) | 213 (81%) | |
| Obstructivo | 27 (9%) | 70 (6%) | 13 (5%) | |
| NTA | 21 (7%) | 54 (4%) | 6 (2%) | |
| Intersticial | 6 (2%) | 11 (1%) | 0 (0%) | |
| Glomerular | 8 (3%) | 10 (1%) | 0 (0%) | |
| Vascular | 7 (2%) | 9 (1%) | 0 (0%) | |
| No filiado | 56 (19%) | 161 (14%) | 32 (12%) | |
| Severidad del FRA (%) | < 0,001 | |||
| AKIN-1 | 144 (50%) | 826 (70%) | 177 (67%) | |
| AKIN-2 | 61 (21%) | 212 (18%) | 58 (22%) | |
| AKIN-3 | 84 (29%) | 142 (12%) | 29 (11%) | |
FRA: fracaso renal agudo; SRAA: sistema renina angiotensina aldosterona; NTA: necrosis tubular aguda; AKIN: Acute Kidney Injury Network.
Comparación entre los pacientes mayores y menores de 90 años
| Variables | Menores o iguales de 89 años (n = 1469) | Mayores de 89 años (n = 264) | p |
|---|---|---|---|
| Sexo (varón) | 853 (58%) | 73 (28%) | < 0,001 |
| Diabetes mellitus (%) | 460 (31%) | 49 (19%) | < 0,001 |
| Hipertensión arterial (%) | 1.074 (73%) | 216 (82%) | 0,004 |
| Dislipemia (%) | 644 (44%) | 84 (32%) | < 0,001 |
| Enfermedad renal crónica (%) | 600 (41%) | 128 (50%) | 0,016 |
| Creatinina basal (mg/dL)* | 1,8 (0,9) | 1,6 (1,0) | 0,09 |
| MDRD basal (mL/min/1,73 m2)* | 41 (14) | 38 (11) | < 0,001 |
| CKD-EPI (mL/min/1,73 m2)* | 37 (14) | 31 (10) | 0,03 |
| Función renal basal | |||
| Creatinina basal (mg/dL) | 1,3 (1,7) | 1,3 (0,9) | 0,61 |
| MDRD basal (mL/min/1,73 m2) | 64 (31) | 54 (27) | < 0,001 |
| CKD-EPI (mL/min/1,73 m2) | 58 (25) | 46 (18) | < 0,001 |
| Cardiopatía isquémica (%) | 308 (21%) | 54 (20%) | 0,87 |
| Insuficiencia cardiaca (%) | 390 (26%) | 101 (40%) | 0,003 |
| Enfermedad vascular periférica (%) | 137 (9%) | 20 (9%) | 0,41 |
| Fibrilación auricular (%) | 358 (24%) | 86 (32%) | 0,007 |
| Antecedente de ictus (%) | 219 (15%) | 49 (19%) | 0,14 |
| Antecedente de neoplasia (%) | 353 (24%) | 35 (13%) | < 0,001 |
| Deterioro cognitivo (%) | < 0,001 | ||
| Leve | 116 (8%) | 48 (19%) | |
| Severo | 100 (7%) | 87 (34%) | |
| Mini-Barthel | 32 (2) | 20 (16) | < 0,001 |
| Fármacos (%) | |||
| Bloqueantes del SRAA | 742 (51%) | 137 (52%) | 0,89 |
| Diuréticos | 659 (45%) | 156 (59%) | < 0,001 |
| Diuréticos del asa** | 459 (31%) | 121 (77%) | 0,12 |
| Metformina | 202 (14%) | 20 (8%) | 0,002 |
| Motivo de ingreso (%) | 0,01 | ||
| FRA | 254 (17%) | 42 (16%) | |
| Infección | 453 (31%) | 114 (43%) | |
| Neoplasia | 123 (8%) | 10 (4%) | |
| Cardiovascular | 309 (21%) | 56 (21%) | |
| Otros | 330 (23%) | 42 (16%) | |
| Tipo de FRA (%) | 0,005 | ||
| Funcional | 1.029 (70%) | 213 (81%) | |
| Obstructivo | 97 (7%) | 13 (5%) | |
| NTA | 75 (5%) | 6 (2%) | |
| Intersticial | 17 (1%) | 0 (0%) | |
| Glomerular | 18 (1%) | 0 (0%) | |
| Vascular | 16 (1%) | 0 (0%) | |
| No filiado | 217 (15%) | 32 (12%) | |
| Severidad del FRA (%) | 0,04 | ||
| AKIN-1 | 970 (66%) | 177 (67%) | |
| AKIN-2 | 273 (19%) | 58 (22%) | |
| AKIN-3 | 226 (15%) | 29 (11%) |
FRA: fracaso renal agudo; SRAA: sistema renina angiotensina aldosterona; NTA: necrosis tubular aguda; AKIN: Acute Kidney Injury Network.
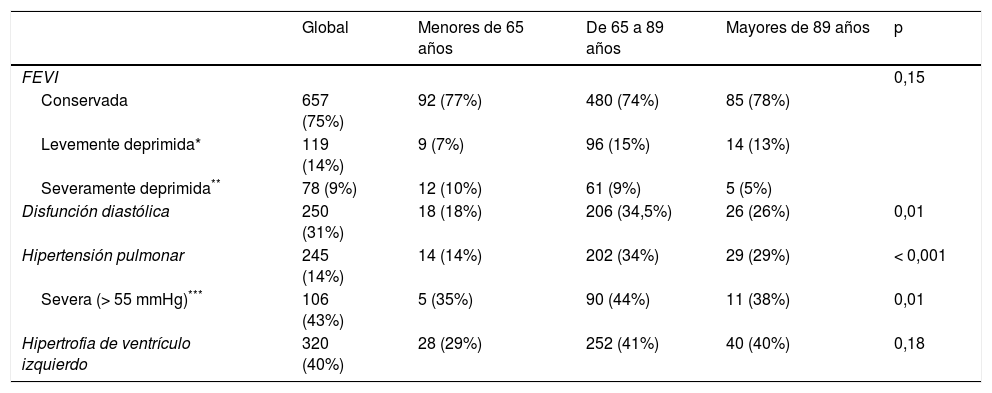
Analizamos los parámetros ecocardiográficos de aquellos pacientes que tenían un ecocardiograma disponible como máximo seis meses antes del ingreso (854 pacientes [49%]) y encontramos diferencias significativas en la función sistólica y en la hipertensión pulmonar en los diferentes grupos de edad (tabla 4).
Parámetros ecocardiográficos por terciles de edad
| Global | Menores de 65 años | De 65 a 89 años | Mayores de 89 años | p | |
|---|---|---|---|---|---|
| FEVI | 0,15 | ||||
| Conservada | 657 (75%) | 92 (77%) | 480 (74%) | 85 (78%) | |
| Levemente deprimida* | 119 (14%) | 9 (7%) | 96 (15%) | 14 (13%) | |
| Severamente deprimida** | 78 (9%) | 12 (10%) | 61 (9%) | 5 (5%) | |
| Disfunción diastólica | 250 (31%) | 18 (18%) | 206 (34,5%) | 26 (26%) | 0,01 |
| Hipertensión pulmonar | 245 (14%) | 14 (14%) | 202 (34%) | 29 (29%) | < 0,001 |
| Severa (> 55 mmHg)*** | 106 (43%) | 5 (35%) | 90 (44%) | 11 (38%) | 0,01 |
| Hipertrofia de ventrículo izquierdo | 320 (40%) | 28 (29%) | 252 (41%) | 40 (40%) | 0,18 |
FEVI: fracción de eyección del ventrículo izquierdo.
El 49% (854) de los pacientes tenían un ecocardiograma en los últimos seis meses.
El motivo principal de ingreso fue infección (32,8%), seguido de patología cardiovascular (21,2%) y neoplasia (20,9%). Encontramos diferencias en la distribución del motivo de ingreso en los diferentes grupos etarios como se muestra en las tablas 2 y 3, predominando la infección en los pacientes mayores de 90 años y el FRA en los menores de 65 (p < 0,001).
El 71,1% de los pacientes tenía como etiología del FRA la causa funcional, seguida de no filiado (13,2%), obstructivo (6,2%) y necrosis tubular aguda (NTA) (4,6%). La distribución por grupos etarios presentó diferencias estadísticamente significativas, como se muestra en las tablas 2 y 3 (p < 0,001 y p = 0,005).
Respecto a la severidad del FRA, 1.147 pacientes (66%) presentaban un AKIN-1, 331 (19%) un AKIN-2 y 255 (15%) un AKIN-3. Los diferentes grupos etarios tuvieron una distribución distinta de la severidad del FRA, como se muestra en las tablas 2 y 3. Ciento veintiocho pacientes (7,3%) precisaron terapia renal sustitutiva, de los que solo dos (0,1%) eran mayores de 90 años (p < 0,001 respecto al resto de grupos etarios).
DiscusiónEl envejecimiento progresivo de la población condiciona un cambio en las características epidemiológicas y clínicas de los pacientes hospitalizados y, concretamente, en aquellos que sufren un FRA durante el ingreso. Dentro de las características de nuestro estudio, que incluyó todos los FRA hospitalizados, destaca en general una población envejecida con importante carga cardiovascular (elevada prevalencia de hipertensión arterial, ERC y eventos cardiovasculares previos) y un elevado porcentaje de pacientes con deterioro cognitivo, que pudiera estar en relación con la propia afectación vascular cerebral.
Abordando la población nonagenaria encontramos diferencias llamativas respecto al resto de grupos etarios en algunas patologías como por ejemplo la diabetes mellitus, la dislipemia o las neoplasias. Así, por ejemplo, menos del 20% de los pacientes presentan diabetes mellitus y solo el 8% de los nonagenarios tenían prescrita metformina. A pesar de que con el aumento de la edad se incrementa la prevalencia de hipertensión arterial, en las etapas vitales más avanzadas el riesgo cardiovascular sinérgico con la diabetes y dislipemia se atenúa, favoreciendo un perfil más favorable de comorbilidades y, por tanto, un aumento de la supervivencia22,23. De hecho, los pacientes más ancianos presentan menos antecedentes de eventos cardiovasculares, como por ejemplo ictus o insuficiencia cardiaca, de acuerdo con la literatura publicada24,25.
Disponemos además de datos ecocardiográficos en el 49% de los pacientes que demuestran que los pacientes nonagenarios presentaban menos disfunción diastólica e hipertensión pulmonar. Ambas situaciones condicionan una elevada mortalidad precoz (que muchas veces pasa inadvertida por ser asintomática en estadios iniciales) y son los pacientes que carecen de ellas los que tienen oportunidad de alcanzar etapas más avanzadas de la vida26.
El 50% de los nonagenarios ingresados por FRA tenían ERC. Este es un dato interesante ya que la presencia de ERC se asocia al desarrollo de FRA, como se ha demostrado en numerosos trabajos como, por ejemplo, el recientemente publicado por He et al.27. Esta condición obedece a numerosas causas, como las características proinflamatorias y oxidativas de la ERC, a la disminución de la reserva funcional renal (más frecuente en ancianos) y la alteración de los mecanismo reparadores que dificultan o agravan un FRA28. Sin embargo, la estimación del filtrado glomerular usando fórmulas basadas en creatinina (enzima de origen muscular) y que incluyen la edad supone que este parámetro se deba interpretar con cautela en pacientes ancianos y muy ancianos y no etiquetar precozmente de ERC a pacientes con poco riesgo de progresar29. Actualmente en algunos centros se dispone de la cistatina C como estimador del filtrado glomerular, que tiene como ventaja la independencia de la masa muscular30.
La toma de ciertas decisiones clínicas, sobre todo si implican procedimientos o intervenciones, con objeto de evitar la futilidad, obedecen en parte a la situación basal del paciente31. Nuestros datos revelan, como era de esperar, que la edad aumenta el riesgo de presentar deterioro cognitivo severo y empeora las actividades de la vida diaria (que en nuestro estudio se ha evaluado mediante un test de Barthel modificado). Estas dos situaciones se asocian con un peor pronóstico global y del FRA, tal y como se ha publicado previamente32. Además, sumado a lo anterior, la fragilidad se ha propuesto en algunos estudios como un factor de riesgo para presentar deterioro de función renal33. Aunque en nuestro estudio carecemos de información acerca de la fragilidad, se deben establecer estrategias en esa población para disminuir FRA o evitar su progresión.
En cuanto a los datos relacionados con el episodio del FRA, los nonagenarios presentan predominantemente una etiología funcional del mismo. El manejo de la volemia es de vital importancia para prevenir o al menos mitigar este tipo de episodios. Abordar la volemia desde un punto de vista menos estricto evitando la hipoperfusión renal probablemente podría ayudar a prevenir episodios de FRA34,35. De hecho, las guías actuales de hipertensión arterial recomiendan un objetivo más conservador (aunque individualizable) en cuanto a las cifras de presión arterial36. Pese a ello, más de la mitad de los nonagenarios tenían prescrito diuréticos y/o BSRAA, fármacos que contribuyen a empeorar un FRA en determinadas circunstancias. Por ello es importante el manejo de la polifarmacia en pacientes ancianos y evitar la inercia en un objetivo en la prevención de complicaciones derivadas de su uso37,38.
Dentro de la etiología es destacable como el FRA obstructivo se presenta con mayor frecuencia en los pacientes más jóvenes de nuestro estudio. Hipotetizamos que pueda deberse al inicio de patología prostática en edades más tempranas de la vida y que en los pacientes nonagenarios hayan podido ser resueltas previamente mediante cirugía o descongestionantes prostáticos. También la alta incidencia de neoplasias (urológicas o metastásicas) en los menores de 90 años son una causa frecuente de obstrucción urinaria.
El presente estudio no está exento de limitaciones, como por ejemplo, la naturaleza transversal y retrospectiva del mismo con los sesgos que ello supone. Por otro lado, la ausencia de seguimiento de los pacientes nos impide obtener conclusiones pronósticas, aunque establecer un perfil de pacientes ingresados mayores de 89 años y su especial situación parecen de relevancia con el avance de la esperanza de vida. Sin embargo, el tamaño muestral y las comorbilidades recogidas son fortalezas que apoyan los resultados obtenidos y permiten establecer un patrón característico de los pacientes nonagenarios. Por otro lado, en cuanto a la función renal no disponemos de datos urinarios en muchos pacientes y cuando dispusimos de proteinuria ésta no era selectiva. Tampoco disponemos de datos hidroelectrolíticos, aunque en este caso no son de gran importancia para el objetivo del estudio. Asimismo, el volumen de diuresis no ha sido considerado, por lo que la definición de FRA se basa en la variación de la creatinina sérica. Finalmente, la fragilidad no se ha podido medir siendo una importante característica de los pacientes ancianos.
Como conclusiones podemos determinar que los pacientes mayores de 90 años suponen un elevado porcentaje de los pacientes ingresados por FRA. Estos pacientes presentan una mayor incidencia de FRA funcional, siendo el motivo predominante del ingreso el infeccioso. En cuanto a las comorbilidades, los nonagenarios que ingresan por FRA tienen más HTA, ERC, ICC, dependencia y deterioro cognitivo en comparación con el resto de los grupos etarios.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.