INTRODUCCIÓN
La isquemia mesentérica aguda (IMA) primaria o por enfermedad cardiovascular es una de las enfermedades medicoquirúrgicas agudas de mayor mortalidad y más difícil diagnóstico. Es una afección propia del paciente anciano, aunque se puede dar en otros grupos de edad. Su origen puede ser arterial por embolia, trombosis o vasospasmo y por trombosis de la vena mesentérica superior, lo menos frecuente1-4. Su incidencia global se está incrementando5, en parte debido al aumento de la edad media poblacional y del número de ancianos, con múltiples enfermedades concomitantes, especialmente cardiovasculares. También ha contribuido la mejora de las tecnologías médicas, con mayor desarrollo de las unidades de cuidados intensivos, que consiguen mantener vivos a pacientes con graves afecciones sistémicas.
El presente estudio pretende analizar de forma comparativa los resultados de la cirugía de la isquemia mesentérica en los mayores de 80 años respecto a los menores de 80 años. Su objetivo sería intentar esclarecer si, en cuanto a resultados se refiere, existen diferencias entre los dos grupos de edad que pudieran inclinar la balanza hacia una actitud quizá menos agresiva en los pacientes octogenarios.
MATERIAL Y MÉTODOS
Se estudió a 132 pacientes, 73 varones y 59 mujeres, con una media de edad ± desviación estándar (DE) 69,9 ± 12,6 años, diagnosticados e intervenidos consecutivamente por isquemia mesentérica entre 1988 y 2002 en un servicio de cirugía general de un hospital de referencia de 600 camas que atiende a una población de 400.000 habitantes. En dicho servicio se intervino quirúrgicamente a 3.104 pacientes en 2004, a 624 de ellos con carácter urgente. Todos los pacientes fueron valorados inicialmente por el equipo médico de guardia del servicio de urgencias. Tras la realización de las oportunas anamnesis y exploración, se procedía a solicitar hemograma, bioquímica, pruebas de coagulación, estudio radiográfico simple de tórax y abdomen y electrocardiograma. Si el estado del paciente revelaba signos de gravedad, se ingresaba directamente en la unidad de críticos del servicio de urgencias. Ante la sospecha de un cuadro abdominal agudo, se solicitaba la valoración por el equipo de guardia del servicio de cirugía. Si había signos para sospechar isquemia mesentérica, se procedía para su confirmación, según el estado del paciente, a solicitar pruebas complementarias como ecografía de abdomen o tomografía computarizada (TC) de abdomen o se le llevaba directamente a quirófano para la realización de laparotomía exploradora. No se incluyó en el estudio a los pacientes en los que no se practicó cirugía.
Los pacientes fueron intervenidos quirúrgicamente por el equipo de guardia, constituido por 12 cirujanos diferentes que han ido cambiando con los años. No obstante, el protocolo de actuación quirúrgica fue siempre el mismo, pues no varió prácticamente en nada durante todo el tiempo que abarcó el estudio: laparotomía media, exploración de la cavidad abdominal, valoración del grado y la extensión de la isquemia y exéresis de los segmentos intestinales necrosados. Si la extensión de la necrosis implicaba dejar menos de 50 cm de yeyuno viable, se consideraba al paciente portador de una necrosis masiva irresecable. Ante la sospecha de embolia mesentérica, se practicaba arteriotomía mesentérica y embolectomía. Asimismo, tras valoración de la vascularización mesentérica, si procedía, se valoraba conjuntamente con el cirujano vascular y de forma individualizada para cada paciente, la posibilidad de practicar cirugía de revascularización.
Se establecieron 2 grupos en función de la edad del paciente: de 80 o más años y menores de 80 años. Inicialmente se analizó en cada grupo el sexo, la presencia de shock al inicio del cuadro y la etiología de la isquemia (embolia mesentérica, trombosis arterial, trombosis venosa). A continuación se estudió si había diferencias en cuanto a mortalidad perioperatoria inmediata por isquemia masiva (mortalidad antes de 48 h tras la cirugía), mortalidad operatoria (mortalidad que acontece durante el ingreso hospitalario, tras la intervención quirúrgica), estancia mediana y supervivencia a largo plazo, tanto global (que incluía a todos los pacientes excepto los que fallecieron en el perioperatorio inmediato) como la supervivencia de todos los enfermos que llegaron a ser dados de alta.
Los pacientes que sobrevivieron a la intervención fueron seguidos por un período medio de 40,8 meses (intervalo, 1,2-128,2 meses), y se cerró el estudio en diciembre de 2003. Para el seguimiento se empleó la base de datos informatizada del hospital, en la que consta la historia médica completa de cada paciente durante su vida, y se contactó telefónicamente con los familiares o el mismo paciente. El estado a la fecha de última observación se catalogó como vivo, muerto o perdido del seguimiento. Únicamente se perdió en el seguimiento a 3 pacientes (el 2,3% del total).
Los datos obtenidos se analizaron mediante el paquete estadístico SPSS 12.0 para Windows. Se utilizó el test de la χ2 para comparar variables categóricas, el test de la U de Mann-Whitney para las variables numéricas y comparación de curvas de supervivencia (Kaplan-Meier). Se consideró en todos los casos una significación p < 0,05.
RESULTADOS
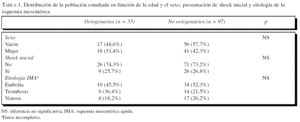
De los 132 pacientes intervenidos por IMA, 35 pacientes eran mayores de 80 años (26,5%) y 97 pacientes eran menores de 80 años (73,5%). De la población mayor de 80 años, 17 eran varones y 18, mujeres, con una edad media de 85,4 ± 4,3 años. Constituían la población menor de 80 años 56 varones y 41 mujeres, con una edad media de 67,1 ± 12,6 años. Si consideramos como punto de corte los 65 años, tan sólo 22 (16,7%) pacientes eran menores de esa edad. Ambos grupos fueron comparables en cuanto a sexo, shock como forma de presentación del cuadro y etiología de la isquemia (tabla 1).
Al analizar la mortalidad perioperatoria inmediata por isquemia masiva (40 casos, 30,3%), se objetivó que entre los pacientes de 80 o más años fallecieron 14/35 (40%) casos y entre los enfermos menores de 80 años fallecieron 26/97 (26,8%) casos. Esta diferencia de proporción de mortalidad no llegó a alcanzar la significación estadística (p = 0,14). Lo mismo ocurrió al considerar la mortalidad intrahospitalaria tras la intervención (86 casos, 65,2%). Entre los pacientes de 80 o más años fallecieron 26/35 (74,3%) casos y entre los menores de 80 años fallecieron 60/97 (61,9%) casos, diferencias que tampoco fueron estadísticamente significativas (p = 0,19) (tabla 2). Paradójicamente, la estancia mediana, excluido el grupo de los fallecidos de forma inmediata por isquemia masiva, fue menor en el grupo de 80 o más años (11 frente a 14 días), aunque no se alcanzó una diferencia significativa (p = 0,09).
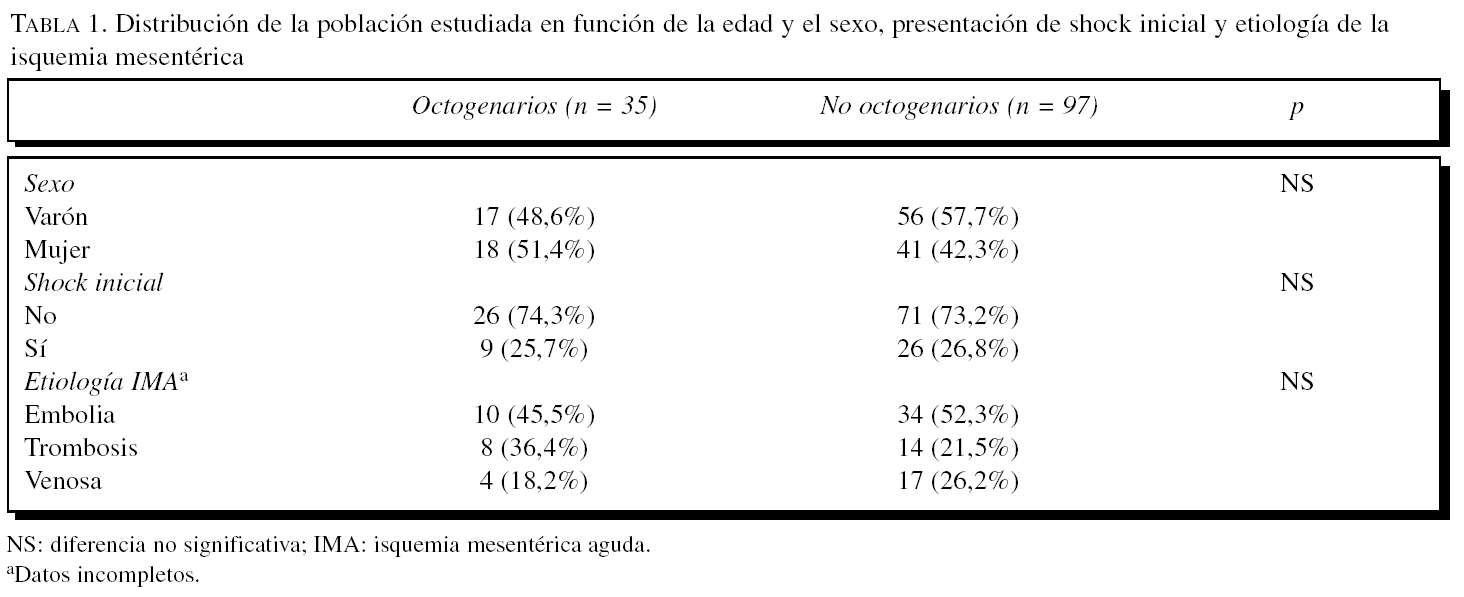
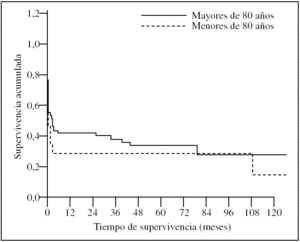
En cuanto a la supervivencia global, que incluía a todos los pacientes excepto los que fallecieron de forma inmediata en el perioperatorio por isquemia masiva (antes de 48 h tras la cirugía), los 21 pacientes de 80 o más años presentaron una probabilidad de estar vivos a los 5 años del 28,2% y sobrevivieron 6/21 (28,6%) casos al final del seguimiento. Los 71 pacientes menores de 80 años presentaron por su parte una probabilidad de supervivencia a los 5 años del 32,7% y 26/71 (36,6%) casos sobrevivieron al final del período de seguimiento. Estas diferencias no fueron estadísticamente significativas (p = 0,44) (fig. 1).
Figura 1.Curvas de supervivencia de los pacientes sometidos a cirugía por isquemia mesentérica comparando a la población octogenaria con la población no octogenaria (p > 0,05). Se excluyó a los pacientes con mortalidad perioperatoria inmediata por necrosis masiva.
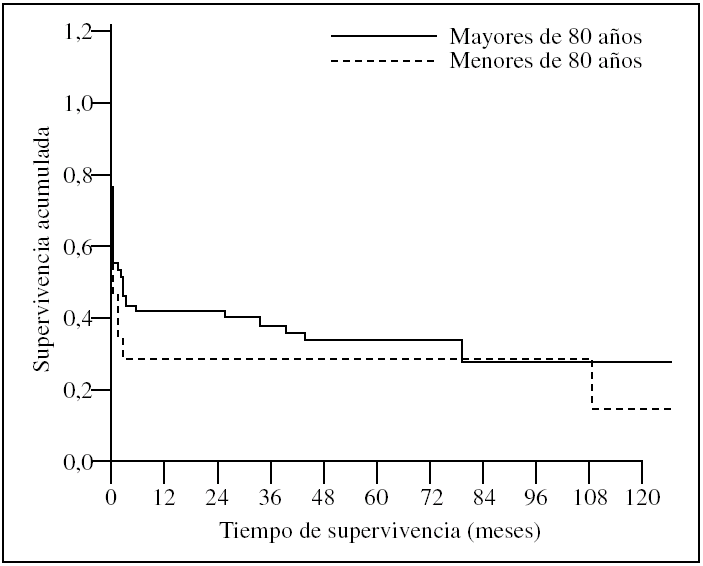
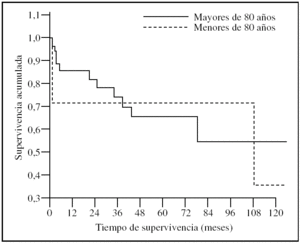
En relación con la supervivencia de los pacientes que fueron dados de alta una vez superado el episodio agudo, los 9 casos de 80 o más años presentaron una probabilidad de estar vivos a los 5 años del 73,3%, y permanecían vivos al final del seguimiento 6/9 (66,7%) pacientes. Por otra parte, los 37 casos menores de 80 años presentaron una probabilidad de supervivencia a los 5 años del 65,1%, y se encontraban vivos al final del seguimiento 26/37 (70,3%). Estas diferencias tampoco fueron estadísticamente significativas (p = 0,63) (fig. 2).
Figura 2.Curvas de supervivencia de los pacientes sometidos a cirugía por isquemia mesentérica tras el alta hospitalaria comparando a la población octogenaria con la población no octogenaria (p > 0,05).
DISCUSIÓN
La isquemia mesentérica aguda es una de las primeras causas de cirugía intestinal de urgencia en los pacientes ancianos, con pobres resultados en cuanto a morbimortalidad6. En un principio se la consideró una enfermedad relativamente poco común, pero en la actualidad, según estudios clínicos retrospectivos, la isquemia mesentérica aguda, y en particular la trombosis y la embolia arterial, parecen estar sufriendo un incremento drástico en su incidencia, y llega a ser superior a 217 casos/100.000 habitantes-año en el grupo de edad de más de 85 años según algunos estudios poblacionales7; este incremento de incidencia ha mostrado ser exponencial respecto al incremento de edad de forma muy significativa. Puede llegar a suponer la no desdeñable cifra del 1,2% como causa de muerte en la población mayor de 80 años8,9. En nuestra serie, con una edad media de 69,9 años, el 83,3% eran mayores de 65 años y el 26,5% eran octogenarios, resultados similares a los de Huang et al10, en cuya serie el 79,8% eran mayores de 65 años.
En efecto, tanto los factores de riesgo para la embolia de la arteria mesentérica superior, tales como el infarto agudo de miocardio, las valvulopatías, las arritmias cardíacas --especialmente la fibrilación auricular--, entre otros11,12, como los de la trombosis arterial mesentérica4, que serían los mismos que los de la propia aterosclerosis, es decir, hipercolesterolemia o hipertensión arterial13, son más frecuentes en los pacientes ancianos. La edad de los pacientes con IMA de origen embólico suele sobrepasar los 50 años14, aunque generalmente son más jóvenes que los pacientes que sufren trombosis de la arteria mesentérica superior debido a que estos últimos habitualmente presentan aterosclerosis de larga evolución.
Estas circunstancias hacen suponer a priori que los pacientes de mayor edad van a presentar unas cifras de mortalidad mayores que las de los pacientes menos ancianos, especialmente el grupo de octogenarios, objeto de este estudio. De hecho, se ha publicado en varios estudios, en los que se ha incluido la edad como factor pronóstico, que esta variable efectivamente se relaciona de forma significativa con la mortalidad, si bien en algunos estudios se sitúa el punto de corte de la edad a los 60 años15. En los resultados de Huang et al10 se recoge que los supervivientes tuvieron una edad media de 68 años, frente a los 74 años de los fallecidos. Kasirajan et al16 reflejan también una edad media entre los supervivientes de 68 años frente a los 74 años de los fallecidos. En la serie que aportamos, en cambio, si bien se constata que los octogenarios presentan unas cifras de mortalidad más altas que los no octogenarios, no se alcanza la significación estadística. No se puede descartar totalmente que este hecho pudiera estar en relación con la existencia de un error beta o tipo II, es decir, con el tamaño de la muestra.
Este incremento de una enfermedad de por sí difícil de diagnosticar y tratar, predominantemente en un grupo de pacientes, a priori, con menores probabilidades de supervivencia 15, plantea un doble reto a los clínicos. Por una parte derivado de los problemas para identificar y tratar precozmente esta entidad y, por otra, de que esté indicado o no aplicar medidas altamente cruentas a pacientes que pertenecen al grupo de mayor riesgo de mortalidad. Tengamos en cuenta que las dificultades para el diagnóstico oportuno y preciso, así como la presencia de comorbilidad, producen con demasiada frecuencia malos resultados del tratamiento17.
Se acepta, en general, que en el paciente anciano solamente se produce un diagnóstico adecuado si se tiene un elevado índice de sospecha y se debe tener especialmente en cuenta la presencia de factores de riesgo. Este aspecto, no obstante, no se valoró en nuestro estudio por las dificultades que plantea la recogida de algunos de los datos de forma retrospectiva. En relación con la clínica, por ejemplo, se ha descrito confusión mental en un 30% de los casos18. Por otra parte, no existen marcadores lo suficientemente sensibles y específicos para poder establecer o excluir el diagnóstico de IMA. Es más, la elevación en suero de dichos marcadores suele reflejar un estado de isquemia avanzada con afección transmural e infarto, por lo que no son útiles como herramienta diagnóstica precoz19.
Por todo ello y en relación con el diagnóstico precoz, es especialmente difícil llegar a un diagnóstico correcto preoperatorio en todos los pacientes y probablemente aún más en este grupo etario, dado que la clínica es larvada y los hallazgos iniciales son inespecíficos. En nuestro estudio, sin embargo, cabe reseñar que no se objetivaron diferencias en relación con la presentación en forma de shock inicial entre la población de octogenarios y los pacientes menores de esta edad, por lo que se puede mantener que en los pacientes mayores de 80 años se diagnosticó tan precoz o tardíamente como en los menores de 80 años. Ahora bien, debe considerarse la posibilidad de que en los ancianos el shock acontezca de manera más rápida por el envejecimiento del organismo y la disminución de su reserva funcional. Esto podría haber condicionado que muchos ancianos murieran antes de llegar al hospital o incluso en el servicio de urgencias, antes de que el cirujano los evaluara. Es evidente que esta circunstancia podría inducir un sesgo a favor de los resultados obtenidos en los pacientes octogenarios intervenidos, lo cual constituiría una de las limitaciones de este estudio.
Las dificultades diagnosticoterapéuticas de esta patología, unido a la edad avanzada de la mayoría de estos pacientes, con múltiples enfermedades asociadas, plantean al clínico no sólo problemas médicos y de estrategia, sino también éticos. Nos estamos refiriendo a la indicación de medidas agresivas tanto en el diagnóstico (como puede ser la angiografía, la instilación intraarterial de vasodilatadores, la profilaxis con heparina a altas dosis, entre otros) como en el tratamiento (laparotomía, exploración vascular, embolectomía, resección masiva intestinal, second look y demás); medidas que, por otra parte, se han descrito como la clave del manejo más eficaz en la IMA. Es más, los malos resultados en cuanto a la mortalidad global de esta afección, a pesar de medidas altamente invasivas, pueden cuestionar la indicación de dichos métodos en pacientes muy mayores.
En este sentido, al considerar el «abordaje de los pacientes ancianos con enfermedades potencialmente quirúrgicas», Gassel20 sostiene que no se debe considerar la edad de forma aislada, sino en el contexto de una valoración individualizada del perfil de factores de riesgo asociados y basados en comorbilidades. También propone valorar minuciosamente las características del tratamiento propuesto. La cooperación interdisciplinaria y las técnicas mínimamente invasivas serían las claves del planteamiento inicial diagnosticoterapéutico. Sin embargo, tomados en cuenta todos los factores, una exploración quirúrgica puede estar plenamente justificada en el anciano.
Char21 en su estudio divide el manejo de los pacientes con IMA en 2 grupos según la edad, aplicando manejo agresivo (angiografía, bypass, embolectomía, resección intestinal) al grupo de menor edad, y tratamiento de soporte al grupo de edad avanzada (edad media 86 ± 7 años), comorbilidades y preferencia familiar. Aunque la agresividad se vuelve a constatar como la clave de la mejora en la supervivencia, el autor señala que en los pacientes muy ancianos y debilitados, el manejo conservador debe ser tenido en cuenta caso por caso, aunque con una perspectiva, en general, sombría.
Por ello, hubiera sido de gran valor haber recogido los datos del estado funcional y mental antes y después de la cirugía, así como la calidad de vida posquirúrgica y la mortalidad de los pacientes tratados conservadoramen-te, pero estos datos no se encontraban reflejados en nuestros archivos históricos. Sin duda, supone una de las limitaciones más obvias de los estudios retrospectivos. También habría que tener en cuenta, no obstante, las dificultades existentes para diagnosticar una isquemia mesentérica en un anciano que muere en estado de shock en un servicio de urgencias si no se recurre al estudio necrópsico. De ahí que en nuestra serie sólo se haya incluido a los pacientes intervenidos quirúrgicamente. Por tanto, habría que tener en cuenta la posibilidad de que los resultados observados pudieran tener relación con una selección más rigurosa de los pacientes más viejos, en quienes se indica cirugía. Ahora bien, sí creemos preciso insistir en que, cuando se encuentra indicada, la cirugía es una opción perfectamente válida en el manejo de los pacientes octogenarios con IMA.
En definitiva, a pesar de que la IMA continúa presentando malos resultados en cuanto a mortalidad y supervivencia en todos los pacientes y en los ancianos en particular, podemos concluir de nuestros resultados que la aplicación de medidas invasivas, como la cirugía, no debe dejar de ser una opción más a tener en cuenta basándonos exclusivamente en la edad. El ageísmo o discriminación por edad en la indicación de este tipo de cirugía se demuestra injustificado.
Correspondencia: Dr. M.A. Acosta Mérida.
Apartado de Correos 45. 35017 Tafira Alta. Las Palmas. Gran Canaria. España.
Correo electrónico: jmargom@telefonica.net
Recibido el 19-07-05; aceptado el 09-02-06.