Presentamos el caso de una paciente de 86 años con antecedentes de fibrilación auricular crónica, insuficiencia cardíaca, hipertensión arterial e hipertiroidismo, en tratamiento crónico con carbimazol 5mg/día, digoxina 0,25mg/día, nitrendipino 20mg/día y lorazepam 1mg/día. Índice de Barthel previo: 100.
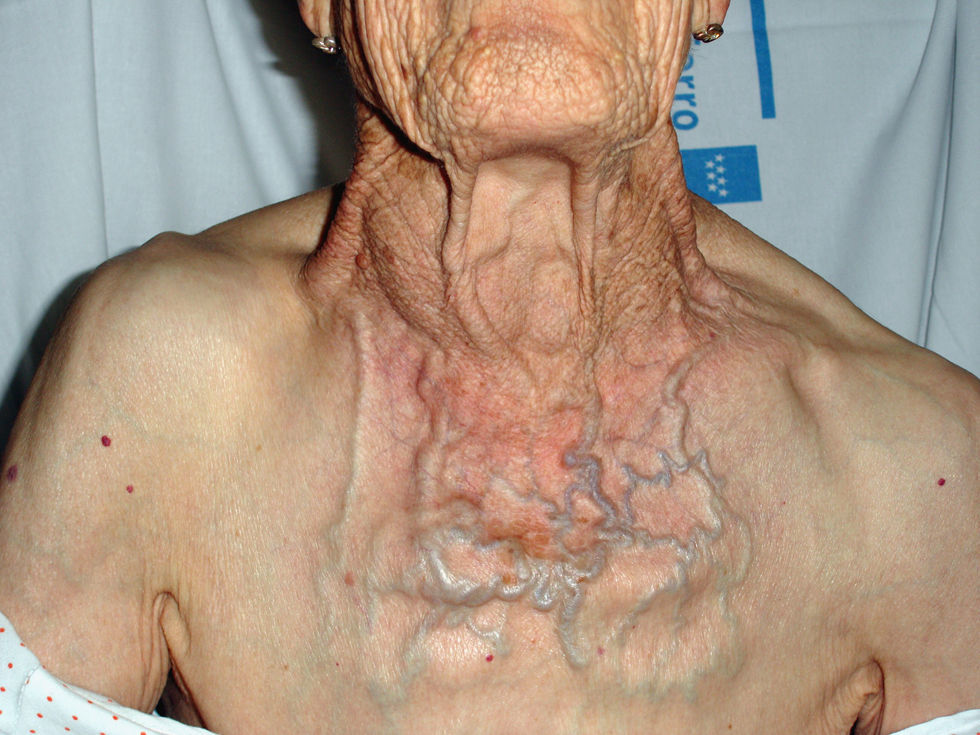
Ingresó por presentar dificultad respiratoria y sensación dolorosa opresiva de aparición brusca a modo de “bufanda” en el cuello, que empeoraba con el decúbito supino. Tenía dificultad para la deglución de alimentos sólidos desde hacía un tiempo; sin episodios de atragantamiento ni estridor respiratorio. En la exploración física se observó TA de 145/70mmHg, afebril, saturación del 97%; bocio de gran tamaño que ocupaba y se desplazaba a la zona laterocervical derecha, no doloroso a la palpación y sin signos inflamatorios. Presentaba importante desarrollo de la circulación colateral en la pared anterior del tórax, con dilatación e ingurgitación de red venosa superficial de la parte superior del tronco, sin edema (fig. 1). No se observaban adenopatías. Auscultación cardíaca: arrítmica sin soplos. Auscultación pulmonar: normal. No presentaba visceromegalias ni edemas en los miembros inferiores. Sangre elemental y bioquímica normal. Hormonas tiroideas: hormona estimulante del tiroides (TSH) de 0,81μUI/ml (c.n.: 0,46–5,00) y tiroxina libre (T4 libre) de 0,80ng/dl (c.n.: 0,8–2,0). Radiografía de tórax: gran ensanchamiento mediastínico y desviación traqueal. Cardiomegalia. Se realizó TAC cervicotorácico que, a la altura de la embocadura torácica, mostraba una gran masa mediastínica con áreas de degeneración quística, englobando la tráquea y desplazándola a la derecha, con compresión de la vena braquiocefálica derecha. Además, comprimía la pared posterior del bronquio del lóbulo superior derecho y el tronco venoso braquiocefálico izquierdo con abundante circulación colateral. Cranealmente, la masa se extendía hasta la orofaringe, ocupando el espacio visceral del cuello, dependiendo, por tanto, de la glándula tiroidea, confirmándose entonces como diagnóstico un bocio intratorácico. La vena cava superior se visualizaba de calibre normal. Se realizó, además, gammagrafía tiroidea que objetivó depósito irregular con múltiples nódulos de tamaño variable, ávidos de captación y grandes formaciones nodulares isocaptantes e hipocaptantes, que penetraban de forma intratorácica en profundidad. Se realizó punción-aspiración de uno de los nódulos cuyo estudio anatomopatológico fue negativo para malignidad.
En los casos de bocio intratorácico con manifestaciones de síndrome de vena cava superior (SVCS), el tratamiento con radioyodo ha demostrado ser muy poco efectivo; por ello, en este caso se planteó la intervención quirúrgica, pero ésta fue rechazada por la paciente. De este modo, se inició entonces tratamiento con broncodilatadores y corticoides a dosis iniciales de 40mg/día de metilprednisolona i.v. y dosis posteriores de mantenimiento de 5mg/día de prednisona oral. Al año y medio de seguimiento, la paciente comenzó con estridor y se propuso la colocación de endoprótesis torácica para mejorar el tamaño de la luz traqueal, pero también fue desestimado por la paciente, por lo que en la actualidad se mantiene estable con dosis de 15mg de prednisona oral.
El SVCS es un trastorno poco frecuente, que ocurre cuando una compresión extrínseca o una oclusión intraluminal impiden el flujo sanguíneo en dicho sistema venoso. La causa en la gran mayoría de los casos es debida a neoplasias, casi en un 80%. Entre las causas benignas se encuentran las iatrogénicas (catéteres de nutrición parenteral, cables de marcapasos, etc.) y el bocio intratorácico, de los que se han descrito escasos pacientes en la literatura médica1–5.
El agrandamiento tiroideo o bocio es una patología frecuente, sobre todo en zonas endémicas con deficiencia de yodo. El bocio de crecimiento subesternal puede causar compresión extrínseca de estructuras mediastínicas, dando lugar a distintos síntomas compresivos: traqueal con síndromes de distress respiratorio crónico, esofágico con disfagia y várices esofágicas y, como ya hemos referido, el SVCS, que puede complicarse con trombosis venosa.
Habitualmente, en esos casos, los síntomas de obstrucción venosa en la cava o en alguna de sus ramas afluentes forman parte de lo que se conoce como síndromes de compresión causados por bocios subesternales y que incluyen como síntomas disnea, disfagia, estridor, disfonía, dolor torácico, hemoptisis, dolor de garganta, cefalea, síncope, y más raramente, incluso manifestaciones oculares en forma de edema conjuntival, proptosis o alteraciones de la visión6,7. De este modo, entre los datos exploratorios, las características externas del paciente pueden hacer sospechar ya el síndrome, como ocurrió en el caso que presentamos, pudiendo aparecer dilatación de las venas del cuello, hinchazón de la cara, el cuello y las manos, con cianosis a ese nivel.
El comienzo clínico suele ser insidioso y lentamente progresivo, aunque los síntomas pueden precipitarse por hemorragia intratiroidea. Se ha relacionado la intensidad de la sintomatología con la localización de la obstrucción8. Los hallazgos radiográficos suelen incluir ensanchamiento mediastínico y desviación traqueal.
Una vez confirmado el diagnóstico de SVCS secundario a bocio intratorácico por TAC, el tratamiento de elección es la cirugía, aunque algunos autores han utilizado yodo radioactivo precedido en casos aislados por la administración de hormona tiroidea.