La enfermedad pulmonar obstructiva crónica (EPOC) es una enfermedad progresiva cuyo síntoma principal es la percepción de disnea. En fases avanzadas, esta puede constituir un factor de riesgo de depresión, ansiedad y trastorno por somatización, sobre todo en pacientes mayores.
ObjetivoEvaluar la presencia de estas psicopatologías en función de la disnea y del grado de severidad de la enfermedad en pacientes ancianos con EPOC.
Materiales y métodoLos pacientes (n=51) con una media de edad de fueron evaluados mediante el Hospital Anxiety and Depression Scale, la escala de disnea, el cuestionario de Salud de Goldberg y la espirometría.
ResultadosA medida que aumenta el nivel de disnea y avanza la enfermedad, los pacientes presentan progresivamente síntomas ansioso-depresivos y somáticos de mayor relevancia clínica (p<0,05). Aparecen correlaciones significativas entre todos estos parámetros (p<0,05).
ConclusionesLa detección y tratamiento precoz de psicopatologías asociadas a la disnea y evolución de la enfermedad debe tenerse en cuenta a la hora de abordar esta compleja patología.
Chronic Obstructive Pulmonary Disease (COPD) is a progressive disease with dyspnoea perception as a main symptom. In severe stages, dyspnoea can constitute a risk factor for depression, anxiety and somatization disorders.
ObjectiveThe objective was to evaluate the presence of these psychopathologies based on dyspnoea and severity stages in patients with COPD.
Materials and methodsPatients (n=51) were evaluated by means of the Hospital Anxiety and Depression Scale, the dyspnoea scale (MRC), the General Health Questionnaire (GHQ-28) and spirometric criteria.
ResultsThe increase in dyspnoea level and disease severity lead to a progressive worsening of anxiety, depressive and somatic symptoms with clinical relevance (P<0.05). There was a significant correlation between those parameters (P<0.05).
ConclusionsThe early detection and treatment of these psychopathologies associated with dyspnoea and progression of the disease must be taken into account in this complex pathology.
La enfermedad pulmonar obstructiva crónica (EPOC) es un proceso patológico caracterizado por una limitación del flujo aéreo que no es completamente reversible1. Dicha limitación es, por lo general, progresiva y se asocia a una respuesta inflamatoria pulmonar anormal a partículas o a gases nocivos, principalmente relacionados con el humo del tabaco. El diagnóstico se establece a través de una espirometría y la gasometría arterial que valora la consecuencia más importante de la EPOC: la insuficiencia respiratoria2. Actualmente se tiende a incluir bajo la denominación de EPOC únicamente a los enfermos con enfisema pulmonar y a los que padecen bronquitis crónica.
La EPOC es causa de morbi-mortalidad en todo el mundo3. En muchos casos, presenta un curso variable y no sigue el mismo patrón en todos los individuos ya que, como cada vez resulta más evidente, suele originarse décadas antes del comienzo de los síntomas. Las principales características clínicas de estos pacientes son la tos crónica, la expectoración y sobre todo, la disnea. La obstrucción de las vías aéreas en estos pacientes no solo es progresiva, sino que además, es irreversible.
La percepción de disnea se define como aquella sensación subjetiva de falta de aire o dificultad para respirar que en sí misma engloba múltiples sensaciones, cualitativa y cuantitativamente diferentes, que explican la heterogeneidad con la que puede expresarse este síntoma1; sin embargo la disnea puede presentarse tanto en enfermedades no respiratorias como en personas sanas. En la EPOC, generalmente, se presenta en fases avanzadas, cuando hay un daño pulmonar importante.
La disnea puede ser percibida de forma diferente por pacientes con igual grado de obstrucción bronquial, además de no correlacionar enteramente con medidas de función pulmonar como la espirometría. Esta discordancia con algunos parámetros funcionales se explica porque en su génesis y evolución coexisten factores fisiológicos, ambientales, sociales y psicológicos implicados4. Este último aspecto es más evidente en fases de mayor gravedad de la EPOC, donde son más prevalentes los trastornos de ansiedad, la depresión y la somatización, lo que lleva a los pacientes a mostrar importantes oscilaciones en su valoración de la disnea5. Respecto a sus mecanismos fisiopatológicos, existe poca información acerca de los receptores exactos que median en la disnea. Se sabe que desde las vías aferentes se envían señales que son procesadas en el córtex, pero no existe un área cerebral exacta cuya excitación sea capaz de evocar la sensación de disnea, lo que apunta a que está implicado más de un mecanismo en su producción.
En la interpretación que hace el paciente del grado de disnea que padece y en la respuesta que emite ante ella adquieren importancia otras variables mediadoras tan importantes como la ansiedad, la percepción de autoeficacia, la presencia de depresión, el uso de estrategias de afrontamiento adaptativas y las creencias del sujeto, entre otros factores más de tipo sensorial, afectivo y cognitivo6. De hecho, la relación entre la ansiedad (incluso crisis de pánico) y la disnea está bien establecida en la literatura, pudiéndose asumir que el 90% de las variaciones que acontecen en la disnea crónica son debidas a cambios psicológicos7–9.
Asimismo, a causa de la disnea, los pacientes con enfermedades respiratorias crónicas presentan un alta prevalencia de síntomas de ansiedad o de depresión más o menos acentuados10 dependiendo a su vez de la situación en la que se encuentren (estables, exacerbados u hospitalizados) al ser evaluados11,12. El hecho de padecer una limitación funcional debido a la disnea a mínimos esfuerzos, la sensación de menor control sobre las circunstancias vitales que rodean el progreso de la enfermedad constituye uno de los principales factores de riesgo para la depresión, la ansiedad y el trastorno por somatización13. La literatura científica establece que la presencia de trastornos del estado de ánimo y de ansiedad influyen directamente en la capacidad de adaptación del paciente a su enfermedad crónica14,15,10,16.
De esta forma, ante la aparición de estos trastornos, surge inevitablemente un progresivo aislamiento que, no solo contribuye a aumentar los estados ansioso-depresivos, sino que genera una disminución del apoyo social, llegando a imposibilitar las relaciones sociales o el contacto con los propios familiares. De hecho, se ha descrito que los pacientes mayores con EPOC padecen depresión y ansiedad cuatro veces más que las personas sanas, sobretodo en fases avanzadas de la enfermedad donde la depresión se solapa en ocasiones con las reacciones naturales ante la inminencia del fin de la vida17. A este respecto, Kunik et al10, establecen que un 80% de los pacientes con enfermedades respiratorias crónicas padecen síntomas de ansiedad y depresión, incrementándose hasta un 65% en la submuestra de EPOC. Por su parte, Williams et al18 informa que menos de la mitad de los pacientes respiratorios tiene diagnosticados sus trastornos de ansiedad y/o depresión por lo que no reciben ningún tipo de tratamiento hasta que estos trastornos son graves y afectan al paciente en su movilidad física, en sus relaciones sociales, etc, aumentando así la morbilidad asociada a la enfermedad. En otro estudio de revisión realizado por Mikkelsen et al19, se constató de nuevo la elevada prevalencia de trastornos de ansiedad y depresivos entre los pacientes con EPOC, incluyendo entre ellos la presencia de ansiedad generalizada, las crisis de pánico y el trastorno depresivo mayor.
En otro orden de cosas, Kim et al20 establecen en su investigación claramente una relación entre el estatus funcional del paciente (movilidad física), la aparición de síntomas de ansiedad y depresión y la utilización de los servicios sanitarios. Recientemente DiMarco et al21 publicaron un estudio en el que se analizaron diferencias de género en la prevalencia de trastornos ansioso-depresivos. Sus resultados muestran mayores niveles de ansiedad y depresión en las mujeres y confirman que la prevalencia de estos trastornos en los pacientes EPOC era de 28,2% mientras que en el grupo control solo afectaba al 6,1% de los sujetos. En esta línea, un estudio publicado por Oga22 afirma que, en un periodo de 5 años, el grado de deterioro de la sintomatología ansioso-depresiva que presentan los pacientes es independiente del grado de severidad de la enfermedad, en cambio, sí observan una clara relación con otros parámetros de declive como la calidad de vida relacionada con la salud.
La presencia del trastorno por somatización en los pacientes que padecen enfermedades respiratorias que cursan con disnea como síntoma principal puede llegar a exacerbar dicho síntoma hasta provocar la aparición de una crisis severa que requiera hospitalización y un posterior tratamiento psicológico adecuado a las características del paciente crónico23. De hecho, el estudio realizado por Pembroke et al24 obtuvo puntuaciones elevadas en la subescala de somatización en pacientes con EPOC, además de que, en el cuestionario en general, demostraron el valor de dicha subescala para predecir la probabilidad de padecer una patología respiratoria. A su vez, el estudio elaborado por Woo et al25 observó puntuaciones elevadas en las escalas de somatización, ansiedad y depresión del cuestionario GHQ-28 en un grupo de pacientes con EPOC severo que, tras la aplicación de un programa completo de atención sanitaria que incluía educación sobre la enfermedad, entrenamiento físico, manejo de la disnea, relajación y técnicas de ahorro energético, disminuían significativamente. El punto en común de estas investigaciones es que en sus análisis hallan correlaciones estadísticamente significativas entre puntuaciones de la subescala de ansiedad, la subescala de somatización del GHQ-28 y puntuaciones elevadas de disnea.
Otras líneas de investigación novedosas que tienen como protagonistas a los pacientes con EPOC analizan la relación entre la aparición de síntomas psiquiâtricos como los de somatización con el uso de tratamientos farmacológicos como los esteroides inhalados26 o el estudio de la eficacia de los programas de fisioterapia respiratoria sobre la calidad de vida de las personas27.
Una vez expuesto el estado actual del tema, nos planteamos como objetivo del presente estudio evaluar la presencia de ansiedad, depresión y trastorno por somatización en función de la sensación de disnea y del grado de severidad de la enfermedad en una muestra de pacientes con EPOC.
Materiales y métodoLa muestraEste estudio se desarrolló con una muestra total de 51 pacientes (38 hombres y 13 mujeres). La media de edad de la muestra de pacientes fue de 73,43 años (SD: 9,12 años) con un rango que osciló entre los 60 y los 87 años. Las características sociodemográficas de la muestra se describen en la tabla 1. Todos los pacientes presentaban diagnóstico de EPOC en diferentes grados de severidad según la clasificación de Celli y McNee de 200428 revisada. Todos ellos fueron seleccionados de entre aquellos circunscritos al área de atención sanitaria del Hospital Joan March de Bunyola, Mallorca, Baleares.
Características sociodemográficas de la muestra (n=51)
| Variable | Categoría | N | % |
| Sexo | Hombre | 38 | 74,5 |
| Mujer | 13 | 25,5 | |
| Estado civil | Soltero/a | 6 | 11,8 |
| Casado/a-pareja | 24 | 47,1 | |
| Separado/a Divorciado/a | 4 | 87,8 | |
| Viudo/a | 14 | 27,5 | |
| Ocupación | No especificado | 3 | 5,9 |
| Ama de casa | 11 | 21,6 | |
| Jubilado/a | 24 | 47,1 | |
| Pensionista | 13 | 25,5 | |
| Nivel de estudios | Primarios | 13 | 25,5 |
| Medios | 23 | 45,1 | |
| Diplomados | 15 | 29,4 | |
| Convivencia | Esposo/a e hijos | 37 | 72,6 |
| Otros familiares | 2 | 3,9 | |
| Solo/a | 9 | 17,6 | |
| Residencia ancianos/as | 3 | 5,9 |
- •
Los pacientes fueron evaluados mediante los siguientes materiales e instrumentos:
- •
Historia clínica: en ella figuran los datos relativos la edad, sexo, estado civil, ocupación, convivencia, nivel educativo y número de ingresos hospitalarios previos. Como medida de la severidad de la enfermedad respiratoria, se registró el valor FEV1% ref. (volumen espiratorio en el primer minuto porcentaje respecto a valor de referencia) proporcionado la espirometría establecido por la American Thoracic Society (ATS) y la European Respiratory Society (ERS)28.
- •
El grado de disnea: la escala de disnea del Medical Research Council (MRC): esta escala fue elaborada por Fletcher en 195929 y revisada por el British Medical Research Council y la American Thoracic Society, se la conoce con la abreviatura MRC. La adaptación española ha sido realizada por la Sociedad Española de Neumología y Medicina Torácica (SEPAR) en 1999. Esta escala mide principalmente la magnitud de la tarea que produce disnea al paciente con un recorrido que va de 0 (ausencia de disnea), 1 (disnea leve), 2 (moderada), 3 (severa) a 4 (disnea muy severa). La versión española de esta escala unidimensional está descrita para expresar la actividad diaria, la muestra muy buena correlación con las pruebas de esfuerzo (prueba de marcha de 6min o walking test), alcanzando una correlación de 0,73, claramente superior al resto de los parámetros fisiológicos pulmonares30.
- •
La escala de ansiedad y depresión hospitalaria (HADS): Zigmond y Snaith31 diseñaron esta escala con la finalidad de proporcionar un instrumento específico para detectar estados de depresión y ansiedad en pacientes de servicios hospitalarios no psiquiátricos. El HADS es un cuestionario autoaplicado de 14 ítems, integrado por dos subescalas de 7 ítems cada una, la primera de ansiedad (ítems impares) y la otra de depresión (ítems pares). La intensidad o frecuencia del síntoma se evalúa en una escala de Likert de 4 puntos (rango 0–3), donde 0 indica ausencia del síntoma y 3 alta frecuencia del síntoma). La puntuación corresponde al sumatorio de los ítems respectivos. En la versión original de la escala se proponían los mismos puntos de corte para las dos subescalas: normal (0–7), dudoso (8–10) y problema clínico (>11), puntos que han sido utilizados en la presente investigación. La versión utilizada en este estudio ha sido la validada por Quintana et al32.
- •
Cuestionario de salud general (GHQ-28): basándose en el Cornell Medical Index, David Goldberg desarrolló en 1972, el cuestionario GHQ (General Health Questionnaire), concebido como método de identificación de pacientes con posibles trastornos psíquicos en el ámbito clínico no psiquiátrico. En 1979, Goldberg y Hillier33 diseñaron un nuevo modelo «escalado» de 28 ítems (GHQ-28) compuesto de cuatro subescalas. El GHQ, en su versión de 28 ítems (GHQ-28), es un cuestionario autoadministrado que consta de cuatro subescalas de 7 ítems cada una: subescala A (síntomas somáticos), subescala B (ansiedad e insomnio), subescala C (disfuncion social) y subescala D (depresión grave). Para determinar la puntuación del GHQ se utiliza una puntuación tipo Likert (puntuación de 0-3), donde 0 indica ausencia y 3 alta frecuencia de síntomas). En la presente investigación hemos utilizado este método de corrección ya que produce una distribución menos asimétrica que otras formas alternativas. El punto de corte utilizado como referencia en este trabajo ha sido 5/6, recomendado por Lobo et al34 en la versión española adaptada y validada por estos mismo autores.
La selección de la muestra y posterior recogida de información fue llevada a cabo en la Unidad de Neumología del Hospital Sociosanitario Joan March de Mallorca. Los pacientes de la muestra fueron seleccionados consecutivamente de entre aquellos que acudían a las consultas externas del citado hospital y que cumplían los siguientes criterios de inclusión: a) pacientes entre 65 y 90 años incluidos en el Programa de Atención Continuada al Paciente Respiratorio Crónico (RESC) que acudían, tras cita previa, a las consultas externas ambulatorias de la Unidad de Neumología del Hospital Joan March; b) diagnóstico de EPOC diagnosticada según los criterios de clasificación de la ATS/ERS28, y c) pacientes para acceder a los cuales se obtuvo el permiso médico y que firmaron del consentimiento informado.
Los criterios de exclusión del estudio afectaron a aquellos pacientes que, aunque estuvieran incluidos en el programa de atención continuada RESC, cumplían una o más de las características siguientes: a) pacientes con deterioro cognitivo en cualquier grado, analfabetismo funcional o deficiencia mental que les dificultase la realización de las pruebas psicométricas o la comprensión de instrucciones simples; b) pacientes que, debido a la gravedad de su estado clínico, no pudiesen completar todas las pruebas requeridas; c) pacientes con graves problemas auditivos y/o visuales que les impidiesen realizar las prueba, y d) negarse a firmar el consentimiento informado para la realización del estudio.
Antes de iniciar el estudio se solicitó la autorización del servicio de neumología y de los propios pacientes a través de un consentimiento informado siguiendo las consideraciones éticas correspondientes de confidencialidad y anonimato. En una primera entrevista se registraron los datos sociodemográficos, clínicos y el consentimiento informado. En la segunda entrevista se realizaron los cuestionarios y escalas descritos anteriormente. Toda la evaluación fue llevada a cabo por la psicóloga del centro en las consultas externas del hospital.
Diseño y análisis estadísticoEl diseño de nuestra investigación corresponde a un estudio transversal donde se realiza un análisis descriptivo, comparativo de grupos independientes y posteriormente correlacional. Los datos recogidos fueron analizados mediante el programa estadístico SPSS vs.17. Para el estudio de las variables sociodemográficas, clinicas y psicológicas se realizó un estudio descriptivo mediante el análisis exploratorio de datos. Una vez analizadas las distribuciones de las variables a comparar, se llevó a cabo el contraste de hipótesis (comparaciones múltiples) de las variables utilizando la vía no paramétrica en todas ellas (Kruskal-Wallis) y la posterior aplicación de contrastes. El nivel de significación se estableció en p<0,05.
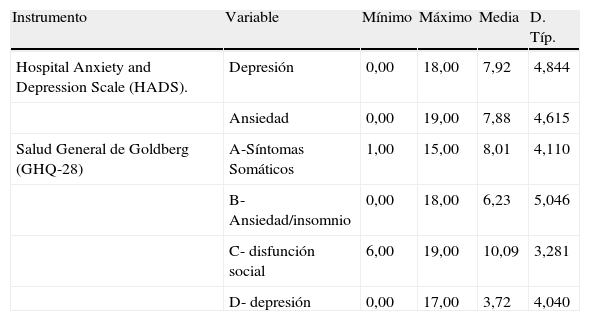
ResultadosEstudio descriptivo de las variablesA continuación se describen (tabla 2) las puntuaciones obtenidas para todas las variables psicológicas de la muestra total de 51 pacientes. Las puntuaciones muestran que la muestra de pacientes con EPOC presentó puntuaciones por debajo de la media teórica en las dos subescalas de la escala HAD, de lo que se deduce que, en general, los pacientes no experimentaban ansiedad o depresión. Aún así, 14 pacientes presentaron problemas clínicos en la subescala de Depresión y 6 que presentaron síntomas de ansiedad clínicamente relevantes (tabla 3).
Características psicológicas de la muestra
| Instrumento | Variable | Mínimo | Máximo | Media | D. Típ. |
| Hospital Anxiety and Depression Scale (HADS). | Depresión | 0,00 | 18,00 | 7,92 | 4,844 |
| Ansiedad | 0,00 | 19,00 | 7,88 | 4,615 | |
| Salud General de Goldberg (GHQ-28) | A-Síntomas Somáticos | 1,00 | 15,00 | 8,01 | 4,110 |
| B-Ansiedad/insomnio | 0,00 | 18,00 | 6,23 | 5,046 | |
| C- disfunción social | 6,00 | 19,00 | 10,09 | 3,281 | |
| D- depresión | 0,00 | 17,00 | 3,72 | 4,040 |
Interpretación clínica de las variables psicológicas estudiadas
| Instrumento | Variable | Interpretación | Frecuencia | Porcentaje |
| Hospital Anxiety and Depression Scale (HADS). | Depresión | Normal | 30 | 58,8 |
| Dudoso | 7 | 13,7 | ||
| Problema clínico | 14 | 27,5 | ||
| Ansiedad | Normal | 30 | 58,8 | |
| Dudoso | 15 | 29,4 | ||
| Problema clínico | 6 | 11,8 | ||
| Salud General de Goldberg (GHQ-28) | Síntomas | Ausentes | 15 | 29,4 |
| Somáticos | Presentes | 36 | 70,6 | |
| Ansiedad Insomnio | Ausentes | 24 | 47,1 | |
| Presentes | 27 | 52,9 | ||
| Disfunción Social | Presente | 51 | 100 | |
| Depresión | Ausente | 37 | 72,5 | |
| Presente | 14 | 27,5 |
Respecto al estado de salud general, las mayores puntuaciones respecto al punto de corte establecido para todas las subescalas se han obtenido en las subescalas de síntomas somáticos y disfunción social, observándose de nuevo bajas puntuaciones medias (tabla 2). Como puede observarse en la tabla 3, casi 2/3 partes de los pacientes de nuestra muestra presentaban Síntomas somáticos, algo más de la mitad ansiedad/insomnio, 1 de cada 3 presentaban depresión y el total de ellos disfunción social.
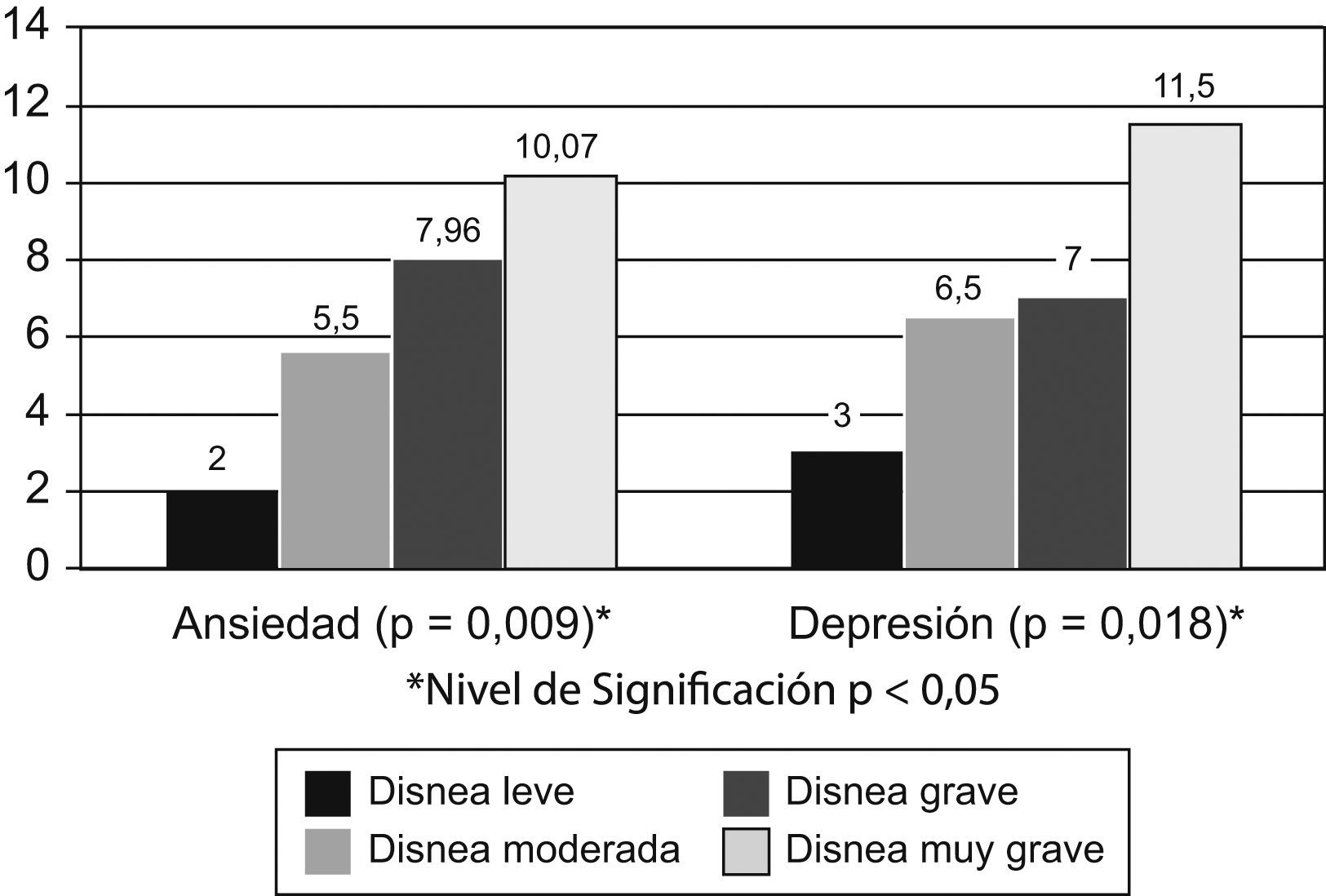
Análisis comparativo y de correlación de las variablesEn el análisis comparativo se han hallado diferencias estadísticamente significativas (p<0,05) en las variables depresión y ansiedad (HADS) en función de los niveles de disnea percibidos. Concretamente, los contrastes muestran que los pacientes con niveles invalidantes de disnea (nivel 4) presentan significativamente más ansiedad que aquellos con disnea leve (Z=−2.053; p=0,038) y que aquellos con disnea moderada (Z=−2.396; p=0,016), mientras que, por otro lado, los pacientes con disnea muy grave presentan más depresión que aquellos con disnea leve (Z=−2.216; p=0,019), moderada (Z=−2.398; p=0,016) e incluso grave (Z=−2.719; p=0,006) (fig. 1).
Respecto al cuestionario de salud general (GHQ-28), hemos hallado diferencias estadísticamente significativas (p<0,05) únicamente en la subescala de somatización (síntomas somáticos) en función del nivel de disnea, observándose una ligera tendencia hacia la significación en otras dos subescalas (fig. 2). Concretamente, los contrastes identifican de nuevo que los pacientes con disnea muy severa presentan mayores puntuaciones en la subescala de somatización frente a aquellos con disnea moderada (Z=−2.652; p=0,006) y los pacientes con disnea severa (Z=−2.392; p=0,016).
Por su parte, el estudio de correlación realizado (Rho de Spearman) confirma la estadísticamente significativa correlación existente entre todas las variables estudiadas y la percepción de disnea (tabla 4), especialmente la subescala de somatización (p=0,001).
Estudio de Correlaciones entre las variables psicológicas y el nivel de disnea
Los pacientes ancianos con EPOC evaluados presentaron, tal y como muestra el análisis descriptivo realizado, escasos síntomas de ansiedad y depresión. A este respecto, pudimos comprobar que, en 12 de los 14 pacientes ancianos con EPOC que presentaron síntomas de depresión, esta ya había sido diagnosticada meses o años antes, por lo que se hallaban bajo tratamiento, generalmente farmacológico, en el momento de realizar el estudio, al igual que aquellos que presentaron síntomas de ansiedad con relevancia clínica. Estos resultados se sitúan en la misma línea que los obtenidos por Dowson et al35, en el que describieron signos de ansiedad en el 50% de los pacientes de los pacientes con enfermedad respiratorio y de depresión en el 27% de ellos. Las puntuaciones más elevadas también se localizaron en pacientes con historia clínica previa de ansiedad y/o depresión y en aquellos con mayor grado de severidad de la EPOC y mayor edad.
Respecto a su estrecha relación con la percepción de disnea, debemos señalar que, como ya señalaban Mikkelsen et al19, los pacientes ancianos con avanzado estado de la EPOC y niveles de disnea más elevados presentan dificultades de movilidad física lo que les lleva a un empobrecimiento en el número y frecuencia de las relaciones sociales y un empeoramiento de la calidad de vida en general. Así, nuestro estudio señala que, a medida que aumenta el nivel de disnea y avanza la enfermedad, los pacientes presentarán progresivamente más sintomatología ansioso-depresiva y con mayor relevancia clínica que aquellos con menores niveles de disnea.
La detección precoz de estos procesos psicopatológicos de inicio insidioso nos permitiría dirigir los esfuerzos terapéuticos hacia la prevención del agravamiento de los síntomas que, aunque como mostramos en nuestro estudio, están ligados a la presencia de disnea, no siempre va emparejada con el grado de obstrucción bronquial ni con el avance de la enfermedad, sino con otros muchos factores perceptivos y psicosociales, e incluso ligados a la edad.
Sin embargo, existe un factor a considerar a la vista de estos hallazgos; como se sugieren DiMarco et al21 y Dowson et al36, el hecho de no hallar elevadas puntuaciones de ansiedad y estrés en nuestra muesta podría estar relacionado con las diferencias de género en la prevalencia de trastornos ansioso-depresivos. Entre los pacientes mayores con EPOC, las mujeres muestran en el estudio de Dowson et al36 grados de disnea más elevados que los hombres, constituyendo el grupo más afectado por los trastornos ansiosos y depresivos. Debido a ello, la escasa presencia de mujeres en nuestra muestra podría haber sesgado los resultados obtenidos al evaluar estas variables y, posiblemente, se hubieran obtenido valores diferentes si existiese mayor equilibrio entre el tamaño de las dos submuestras, aspectos que tendremos en cuenta en futuras investigaciones sobre el tema.
El estudio descriptivo del estado de salud general subjetivo de los pacientes mayores con EPOC ha mostrado la presencia de síntomas somáticos, de ansiedad e insomnio y disfunción social, pero no de depresión. De hecho, la literatura examinada exponía que existe una asociación entre el nivel de disnea y la aparición de somatización en los pacientes con EPOC de todas las edades, pero sobre todo en ancianos24,25.
Por otro lado, nuestro estudio enfatiza en la misma línea de Elías et al37, el papel que juegan las variables mediadoras en la interpretación que hace el paciente del grado de disnea que padece y en las respuestas que emite ante ella; la percepción de autoeficacia y el uso preferente de ciertas estrategias de afrontamiento más adaptativas constituyen algunas de estas variables mediadoras11, aspecto que dejamos abierto a futuras investigaciones en este campo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.