Mujer de 78 años diagnosticada de glomerulonefritis extracapilar tratada con ciclofosfamida y corticoides. Tres meses después de iniciarse el tratamiento, la paciente presenta un cuadro de disnea, tos y expectoración sin fiebre, objetivando un infiltrado intersticial en la radiografía de tórax. Se instauró inicialmente tratamiento antibiótico empírico sin lograr mejoría clínica ni cambios radiológicos. Tras descartar proceso infeccioso, actividad de la enfermedad de base y otras causas de fibrosis y habiendo logrado mejoría clínica y radiológica con la suspensión del tratamiento con ciclofosfamida, establecemos una relación causa-efecto entre la toxicidad pulmonar y la administración del fármaco.
A 78 year-old woman with extracapillary glomerulonephritis was treated with cyclophosphamide and corticosteroids. Three months after starting the therapy, the patient had an episode with breathlessness, cough and sputum without fever. X-ray showed bilateral interstitial infiltrates.
She was initially treated with empirical antibiotics without achieving clinical or radiological changes. After ruling out an infectious cause, activity of the underlying disease, and other causes of fibrosis, treatment with cyclophosphamide was stopped. Following this, there was an immediate improvement of her clinical and radiological states. The administration of cyclophosphamide was considered directly related to the cause of her symptoms.
Las vasculitis constituyen un grupo heterogéneo de enfermedades que tienen en común la presencia de inflamación, necrosis e infiltración de la pared vascular. Algunas de ellas afectan preferentemente a los vasos de pequeño tamaño y suelen asociarse con la presencia de anticuerpos anticitoplasma de neutrófilos (ANCA). Es el caso de la poliangitis microscópica, la granulomatosis de Wegener, el síndrome de Churg-Strauss y la vasculitis limitada al riñón1,2.
Se caracterizan por presentar a nivel renal una glomerulonefritis proliferativa extracapilar (GNPE) como manifestación anatomopatológica y un desarrollo rápido de insuficiencia renal, a menudo irreversible, como manifestación clínica2.
Son una patología grave. Sin tratamiento tienen mal pronóstico, con casi el 90% de pacientes que mueren en el periodo de dos años; precisan, por ello, un tratamiento agresivo y precoz basado en la administración de ciclofosfamida y corticoides3,4.
Enfermedades poco comunes en general muestran mayor incidencia entre los pacientes de edad avanzada5, presentando peor pronóstico y mayor frecuencia de efectos tóxicos de los tratamientos6,7.
Describimos el caso de una paciente anciana con GNPE ANCA positivo que mientras se encontraba en tratamiento con esteroides orales y pulsos mensuales de ciclofosfamida desarrolló un cuadro de insuficiencia respiratoria.
Exposición del casoMujer de 78 años con antecedentes de hipertensión arterial de larga evolución con hipertrofia de ventrículo izquierdo secundaria; úlcera duodenal y artroplastia de rodilla derecha. No presentaba historia nefrourológica previa. Tenía una situación basal aceptable, la paciente vivía a temporadas con sus hijos, precisaba ayuda para aseo, era doble continente y deambulaba con ayuda de bastón; no tenía deterioro cognitivo. Su medicación habitual era un inhibidor de la enzima convertidora de angiotensina (enalapril 10mg/día). Tenía antecedentes familiares de padre con diabetes mellitus tipo 2.
Fue remitida a Nefrología por incremento progresivo de creatinina plasmática (Crp) inicialmente de 1mg/dL a 1,7mg/dL, y 5 meses después era de 4,2mg/dL.
En la anamnesis, lo único que refería era nicturia de un año de evolución.
La paciente tenía buen estado general, estaba afebril, con tensión arterial de 186/94mmHg, sin otros hallazgos patológicos en la exploración física.
En la analítica de sangre al ingreso presentaba Crp 4,2mg/dL; urea 130mg/dL, sodio 139,7 mEq/L, potasio 4,2 mEq/L, calcio 8,5mg/dL, fósforo 5,3mg/dL, colesterol 218mg/dL, triglicéridos 116mg/dl, proteínas totales 7g/L, albúmina 3,4g/dL, siendo el resto de parámetros bioquímicos normales. Hemoglobina10,8g/dL, hematocrito 31,1% y resto sin alteraciones. La coagulación, hormonas tiroideas, PCR y VSG eran normales.
En el análisis de orina se objetivaba hematuria ++ y proteinuria +++ con un cociente proteína/creatinina 14g/día.
El estudio inmunológico mostró positividad para ANCA anti MPO; el resto del estudio, incluyendo inmunoglobulinas A, G y M, complementos C3, C4 y crioglobulinas, fue normal. La serología de virus B, C y VIH fue negativa. La electroforesis en sangre no mostró alteraciones. La proteinuria Bence-Jones también fue negativa.
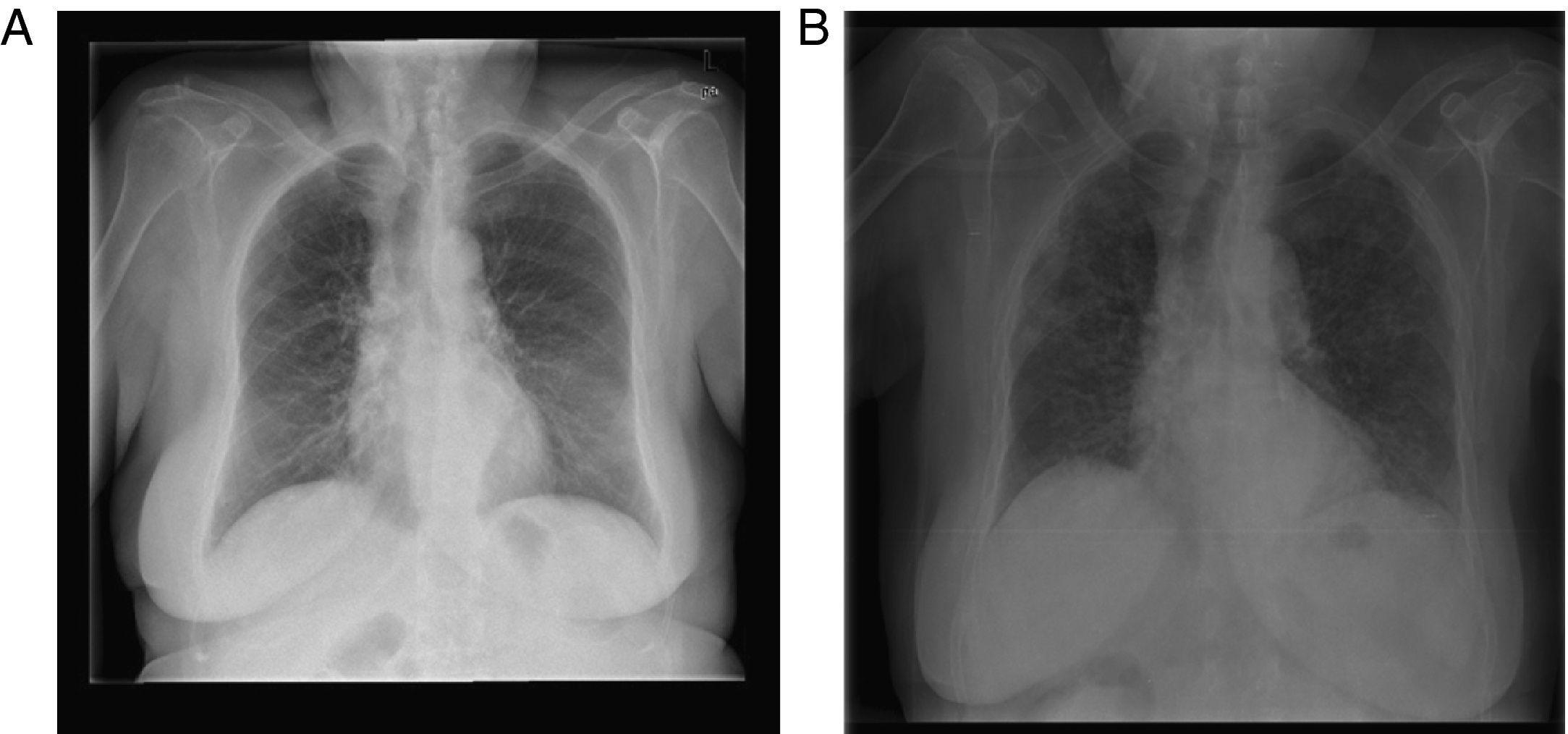
La radiografía de tórax (fig. 1A) y la ecografía renal no mostraban hallazgos relevantes.
Se realizó biopsia renal con aguja de 16G bajo control ecográfico obteniendo 8 glomérulos por plano de corte con los siguientes hallazgos: glomerulonefritis necrotizante focal y segmentaria con semilunas en más del 50% de los glomérulos, proliferación de células parietales, infiltrado inflamatorio, áreas de atrofia tubular, fibrosis intersticial, arterioloesclerosis, arterioesclerosis y glomeruloesclerosis. La inmunofluorescencia mostró ausencia de depósitos inmunes.
Con el diagnóstico de GNPE ANCA positivo se inició tratamiento con 1g de 6-metilprednisolona i.v., 3 días, seguido de prednisona 1mg/kg/día v. o. y pulsos de 750mg de ciclofosfamida mensual. El tratamiento permitió la estabilización de la creatinina en 2,7mg/dL.
Una semana después de haber recibido el tercer pulso de ciclofosfamida la paciente acude a urgencias por un cuadro de tos, expectoración blanquecina de 3 días de evolución y disnea sin fiebre. Los únicos hallazgos patológicos en la exploración física fueron hipoventilación pulmonar bibasal y edema leve en miembros inferiores.
En la analítica se observaron 6.560 leucocitos (90% N), sin desviación izquierda, hemoglobina 11,8mg/dL, Crp 2,2mg/dL, urea 135mg/dL, sodio 132mEq/L, potasio 4,7mEq/L y resto normal. La coagulación no mostraba alteraciones. Gasometría arterial con FiO2 60%, Ph 7,49, pCO2 30mmHg, PO2 55mmHg, HCO3 22 mEq/L, saturación 91%. La orina elemental objetivó hematuria ++ y proteinuria +++. En la radiografía de tórax se vio un infiltrado intersticial bilateral (fig. 1B).
Ante la sospecha de proceso infeccioso en paciente inmunodeprimida se inició tratamiento empírico con trimetoprim/sulfametoxazol 800/160mg i.v. cada 12 horas, claritromicina 500mg/12h i.v. y cefotaxima 1g/12h i.v. durante 15 días y oxigenoterapia. Se mantuvo el tratamiento con esteroides orales.
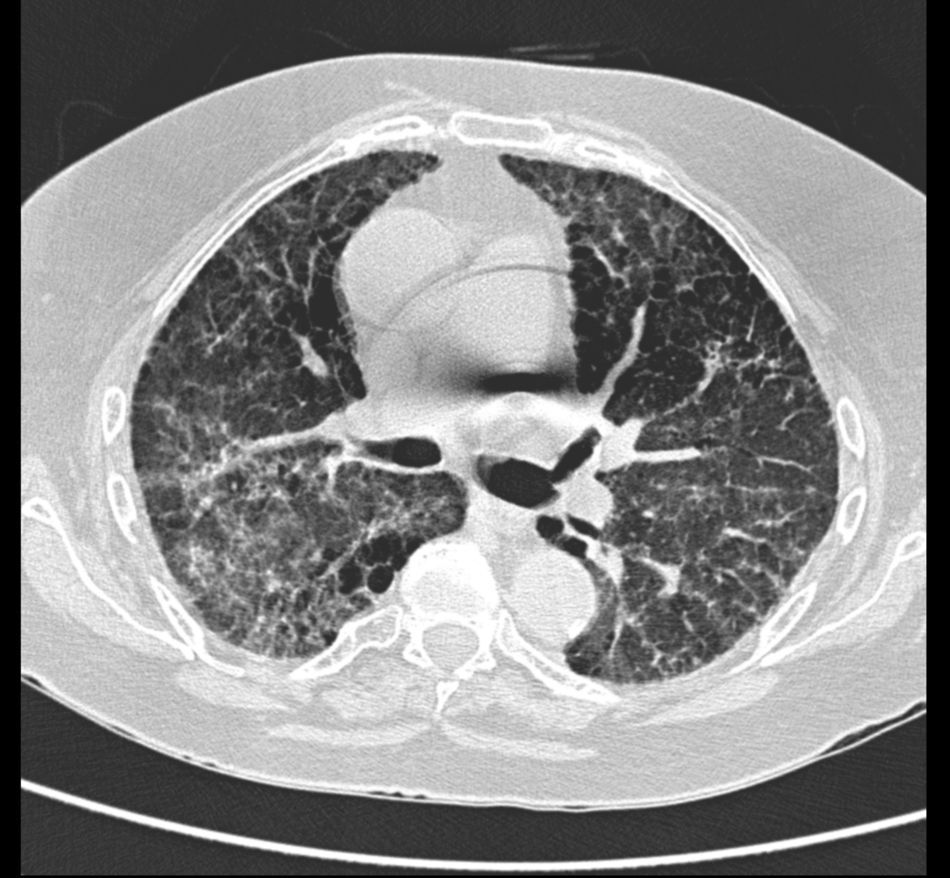
A pesar de las medidas terapéuticas no hubo mejoría clínica ni radiológica. Se realizó una TAC de alta resolución donde se apreciaron imágenes compatibles con fibrosis pulmonar (fig. 2). Las pruebas funcionales pulmonares mostraron un patrón restrictivo con disminución de la capacidad de difusión pulmonar. Se realizó fibrobroncoscopia y lavado bronquioalveolar con tinción Gram y cultivo negativos; la baciloscopia y el cultivo Lowenstein también fueron negativos. Debido al estado de la paciente no se pudo realizar biopsia transbronquial.
Considerando que con el tratamiento antibiótico no se logró mejoría clínica ni radiológica y descartada actividad vasculítica como causante del proceso respiratorio1, dado que la paciente había recibido tratamiento con ciclofosfamida una semana antes, que se encontraba con esteroides orales y que los ANCA eran negativos, se sospechó que el infiltrado pulmonar pudiera relacionarse con toxicidad farmacológica por ciclofosfamida, decidiendo no pautar nuevos pulsos. En su lugar se instauró terapia de mantenimiento con micofenolato de mofetilo8,9 a dosis de 500mg/8h v.o. La paciente presentó intolerancia digestiva, por lo que se cambió a la formulación de micofenolato sódico 180mg/12h v.o.10.
Siete meses después de haber suspendido la ciclofosfamida, la paciente mejoró clínicamente sin precisar oxigenoterapia, y el infiltrado pulmonar desapareció completamente. La función renal se estabilizó con Crp 2,3mg/dL, aclaramiento de creatinina de 14ml/min, proteinuria de 0,24g/24h, y los ANCA persistieron negativos. La situación mental y funcional no experimentó cambios significativos respecto a su situación basal.
DiscusiónLa ciclofosfamida es un agente citotóxico e inmunosupresor utilizado como tratamiento estándar en las GNPE3,4.
Desde su descubrimiento en los años cincuenta ha sido ampliamente usado en el tratamiento de neoplasias y enfermedades inmunológicas. Sin embargo, su uso no está exento de efectos secundarios; entre los más frecuentes se incluyen náuseas, vómitos, mielosupresión, infecciones oportunistas, cistitis hemorrágica e infertilidad11.
Las lesiones pulmonares asociadas a toxicidad por ciclofosfamida son poco frecuentes, con una incidencia probablemente menor del 1% de los casos tratados, sin que exista relación clara entre la dosis y la duración de la terapia. El daño alveolar difuso es la manifestación más común, siendo la neumonía intersticial difusa y la bronquiolitis obliterante más raras12,13.
Nosotros describimos un caso de toxicidad pulmonar vinculada al uso de ciclofosfamida. La clínica y el patrón intersticial difuso en una paciente inmunodeprimida nos llevó inicialmente a sospechar una infección respiratoria ya que estas, especialmente la neumonía por Pneumocistis cariini, son la primera causa de patrón radiológico intersticial en pacientes inmunodeprimidos14. La ausencia de mejoría clínica y radiológica tras el tratamiento antibiótico de amplio espectro instaurado, así como la negatividad de los cultivos de esputo y de la baciloscopia, descartaron la etiología infecciosa.
La rapidez de instauración del cuadro, la normalidad en radiografías previas y la ausencia de antecedentes de tabaquismo, así como de exposición a polvos orgánicos, inorgánicos y la ausencia de enfermedad respiratoria previa, descartó causas crónicas de enfermedad pulmonar intersticial difusa. La neumonitis por radiación y la toxicidad por oxígeno se excluyeron ambas en nuestra paciente ya que no había recibido tratamiento con radioterapia ni oxigenoterapia en ningún momento. Tampoco hubo administración de otros fármacos potencialmente tóxicos..
Asimismo se descartó actividad de la enfermedad de base puesto que la paciente se encontraba bajo tratamiento con ciclofosfamida y esteroides orales, no había empeoramiento de la función renal y los ANCA eran negativos.
Por tanto, habiendo descartado otras causas, la desaparición de la clínica respiratoria, unido a una mejoría radiológica tras el cese de la administración de la ciclofosfamida, nos permite considerar una relación causa-efecto entre la toxicidad pulmonar y el fármaco15.
En la literatura existen pocos casos documentados de neumonitis relacionada con ciclofosfamida en los que la exposición a la misma es el único factor tóxico15,16.
La toxicidad por ciclofosfamida es difícil de reconocer debido a la presencia habitual de otras variables: proceso infeccioso concomitante, oxigenoterapia, administración conjunta de otros fármacos quimioterápicos, etc. Se manifiesta clínicamente por disnea, fiebre, tos, nuevos infiltrados, alteraciones en pruebas de función pulmonar15.
Existen dos tipos de toxicidad pulmonar por ciclofosfamida15: aguda, que aparece antes de los 6 meses de iniciado el tratamiento, como un proceso reversible gradual con buen pronóstico, que responde bien a la suspensión de ciclofosfamida; y la neumonitis de inicio tardío, que se produce tras tratamiento prolongado, incluso a dosis bajas o descontinuación del fármaco y que presenta clínica más insidiosa y lentamente progresiva que puede llevar a fallo respiratorio terminal por mínima respuesta al uso de corticoides y a la descontinuación del fármaco. En nuestro caso se trata de una toxicidad aguda puesto que la clínica respiratoria comienza a los 3 meses desde el inicio del tratamiento, con una dosis acumulada de 2,25g de ciclofosfamida y la evolución favorable con restauración completa de la función pulmonar 7 meses después de haber dejado de administrarla.
En conclusión, describimos una complicación poco habitual, asociada al tratamiento convencional de la vasculitis (ciclofosfamida). Con la suspensión de la administración de ciclofosfamida se logró una mejoría de la neumonitis (relación causa-efecto). El tratamiento de mantenimiento de la enfermedad de base se realizó con micofenolato sódico, permitiendo la estabilización de la vasculitis.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.