Los cuidados paliativos (CP) tienen como objetivo fundamental aliviar el sufrimiento y mejorar la calidad de vida de los pacientes, siendo el domicilio el mejor lugar para proporcionar los CP en aquellos pacientes que así lo deseen. Esta situación hace que se planteen modelos de atención integral donde es fundamental la colaboración entre los diferentes niveles asistenciales de forma continuada y global, adaptándose a las necesidades de los pacientes y sus familias1,2.
Los Equipos de Soporte de Atención Paliativa Domiciliaria (ESAPD) son equipos interdisciplinares que, en los casos más complejos, prestan ayuda y soporte a los profesionales. Realizan actividades de conexión y de docencia, entrenamiento del resto de profesionales y de investigación en su ámbito, colaborando en situaciones difíciles, tanto a nivel de control sintomático como de manejo psicoemocional, consiguiéndose además un descenso del número de ingresos hospitalarios y de las visitas a los servicios de urgencias3,4.
El ESAPD, radicado en la atención primaria de la antigua Área 9, tiene 2 hospitales de referencia para sus pacientes: el Hospital Severo Ochoa de Leganés, con equipo de soporte hospitalario y camas paliativas, y el Hospital de Fuenlabrada que carece de dichos recursos.
El objetivo de nuestro estudio ha sido analizar las características de los profesionales sanitarios y su comportamiento con respecto a la derivación de pacientes terminales al ESAPD en este Área.
Se realizó un estudio descriptivo transversal mediante un cuestionario en los hospitales de Leganés y Fuenlabrada. La población incluida fueron los facultativos especialistas no quirúrgicos con más de un año de antigüedad. Se excluyeron a los médicos en formación. Se calculó el tamaño muestral para una diferencia esperada en la proporción de derivación al ESAPD entre centros del 25%, una confianza del 95%, una potencia del 80% y una tasa de respuestas del 90%, siendo necesarias 64 respuestas de cada hospital. Se recibieron 54 respuestas del Hospital de Fuenlabrada y 60 del hospital de Leganés.
Se recogieron variables sociodemográficas (sexo y edad) y las relacionadas con la formación (especialidad, formación en CP), el conocimiento del Plan de CP de la Comunidad de Madrid (si se conocía el Plan de CP y los criterios de derivación) y el manejo de pacientes en situación terminal (actitud frente a pacientes en situación terminal, las dificultades en su derivación y si cambiaría su forma de derivación en caso de conocer mejor el funcionamiento del Plan). Las variables fueron descritas con su distribución de frecuencias. Las asociaciones se evaluaron mediante pruebas de comparación de proporciones. Se empleó un modelo de regresión logística multivariante para establecer los factores predictivos relacionados con la derivación y la capacidad discriminatoria del modelo mediante curva ROC.
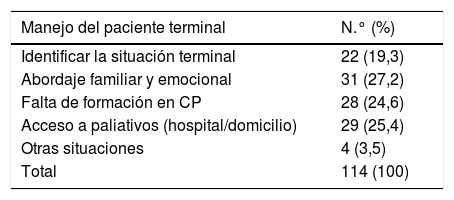
La mayoría de los encuestados fueron mujeres (64,9%) y el 78,1% tenían entre 31 y 50 años. Por especialidad, la que más respondió a las encuestas fue urgencias, seguido por medicina interna y cardiología. El 43% manifestó tener conocimientos en CP, pero solamente el 36,8% conocían el Plan de CP y un 41,6% los criterios de derivación. La formación en paliativos por especialidad fue desigual, siendo los oncólogos los que tenían mayor formación, seguido de urgencias y medicina interna, siendo esta formación baja y mejorable5. Respecto a su actitud cuando un paciente llega a una situación terminal, el 40,6% eligen como primera opción la consulta al servicio de paliativos, mientras que un 31,6% derivaría directamente al ESAPD. En la tabla 1 se muestra la distribución de frecuencias del manejo de pacientes terminales expresada por los facultativos. El Hospital de Fuenlabrada, que no cuenta con unidad de paliativos hospitalaria, considera el acceso a paliativos como parte importante en la dificultad del manejo de estos pacientes.
Dificultad en el manejo de pacientes terminales expresada por los facultativos
| Manejo del paciente terminal | N.° (%) |
|---|---|
| Identificar la situación terminal | 22 (19,3) |
| Abordaje familiar y emocional | 31 (27,2) |
| Falta de formación en CP | 28 (24,6) |
| Acceso a paliativos (hospital/domicilio) | 29 (25,4) |
| Otras situaciones | 4 (3,5) |
| Total | 114 (100) |
CP: cuidados paliativos.
El 77,7% de los facultativos cambiaría su forma de derivación al ESAPD si conociese mejor el funcionamiento y las formas de derivación (p<0,01).
Aquellos profesionales que conocen el Plan de CP, los criterios y vías de derivación al ESADP utilizan más este servicio y expresan menor dificultad en la atención de pacientes terminales. El modelo de regresión logística predeciría correctamente el 80,4% de las derivaciones al ESAPD con un poder de clasificación aceptable ya que la especificidad y la sensibilidad iguala o supera el 75% (curva ROC).
La proporción de hospitales con equipos especializados es todavía insuficiente4, a pesar de ser un recurso coste-efectivo y de incrementar la satisfacción del usuario6,7. Una identificación rápida de los pacientes que pueden beneficiarse de estos cuidados, la existencia de mayor formación y conocimiento de los recursos disponibles, así como de liderazgo clínico compartido entre niveles asistenciales mejoraría la atención sanitaria en CP2.
AutorizacionesEl estudio ha sido autorizado por las direcciones médicas de los hospitales de Leganés y de Fuenlabrada.
Forma parte del trabajo de investigación de la XIII edición del máster de Medicina Paliativa de la Universidad Autónoma de Madrid.