Presentamos el caso de una mujer de 75 años con síndrome neurológico tardío (SNT) por intoxicación por monóxido de carbono (ICO).
La paciente no tenía antecedentes de interés, era independiente para las actividades básicas e instrumentales de la vida diaria (índice de Barthel [IB]: 100/100 y escala de Lawton y Brody: 8/8). No presentaba deterioro cognitivo y vivía sola en su domicilio.
La paciente fue encontrada inconsciente en el domicilio cerca de una estufa de gas, trasladándose a urgencias. A su llegada a urgencias, la paciente presentaba bajo nivel de conciencia (Glasgow Coma Scale [GCS]: 3/15), miosis pupilar reactiva y saturación de oxígeno del 60%. En la gasometría se objetivó un pH de 6,8 con lactato de 21 y carboxihemoglobina (COHb) del 33,2%. Analíticamente destacaba una leucocitosis de 22.200. En la tomografía axial computarizada (TAC) craneal se apreciaba atrofia córtico-subcortical e incipiente leucoencefalopatía. En la radiografía de tórax se observó una atelectasia en lóbulo inferior derecho. Electrocardiograma sin alteraciones.
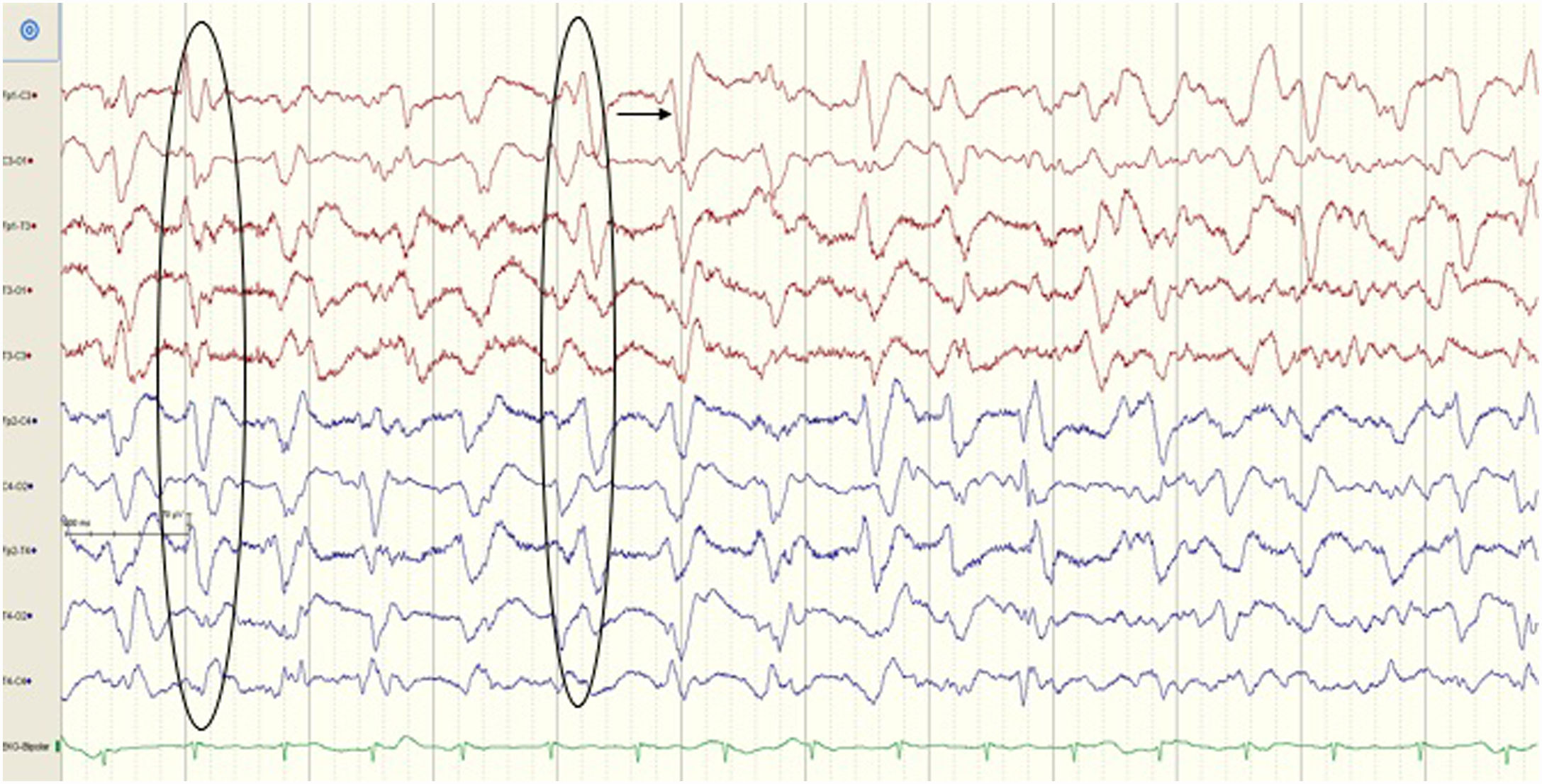
Ingresó en la unidad de cuidados intensivos con diagnóstico de ICO y neumonía secundaria a broncoaspiración. Se le realizó un electroencefalograma (EEG), evidenciando encefalopatía de probable origen tóxico-metabólico (fig. 1). Dada la buena evolución clínica y analítica, se trasladó al servicio de geriatría.
A su llegada a planta, la paciente presentaba GCS: 15/15, aunque con leve tendencia a la somnolencia. Mantenía bipedestación con ayuda de 2 personas, iniciándose fisioterapia y posterior traslado a la unidad de recuperación funcional.
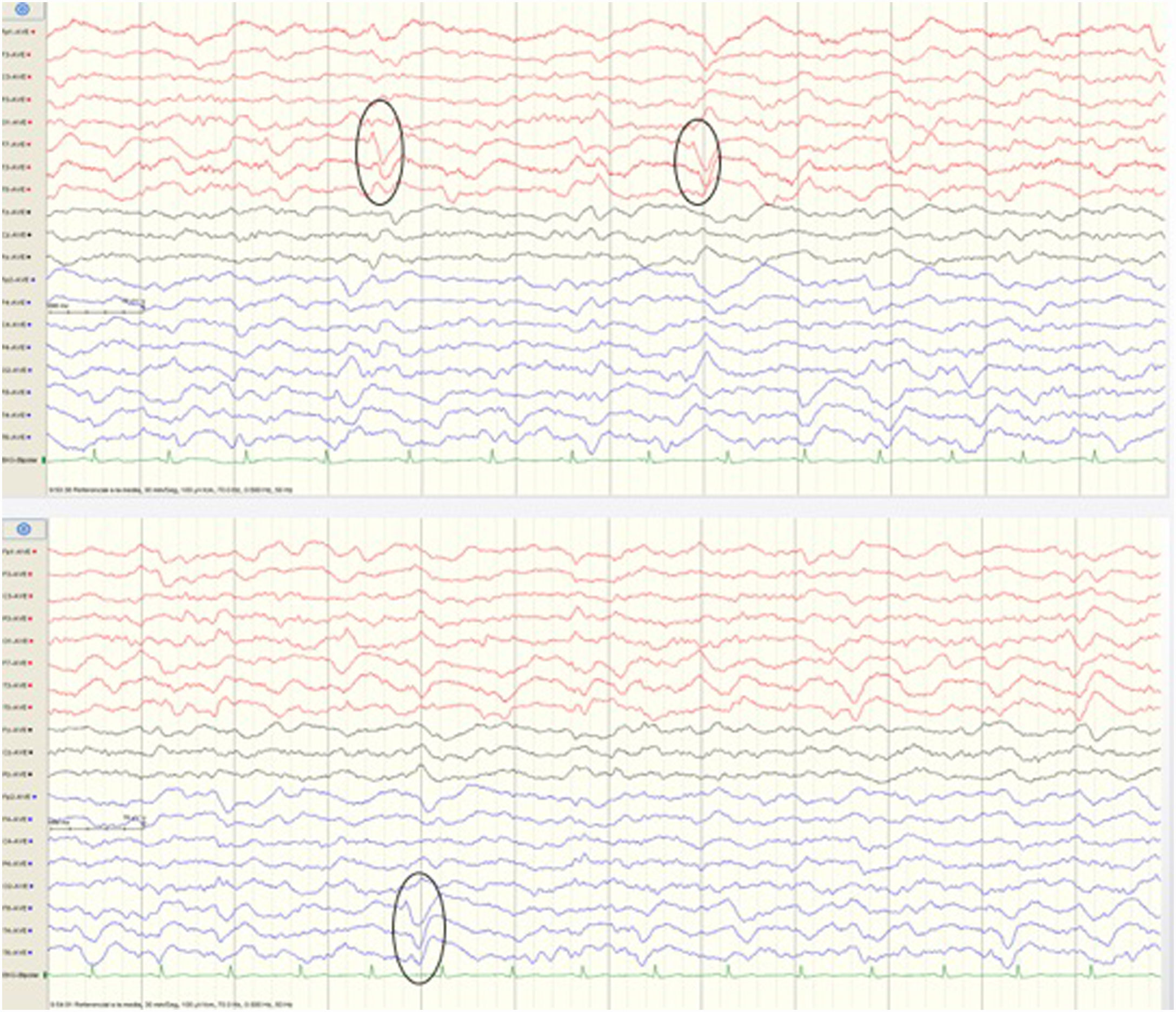
La paciente caminaba de manera independiente con apoyo de andador y supervisión, y presentaba un IB de 60/100. Durante el ingreso presentó un empeoramiento neurológico y funcional progresivo, con mutismo y negativa a la ingesta. Se realizó TAC cerebral sin cambios respecto al previo y resonancia magnética sin hallazgos. En el EEG se objetivaron anomalías focales asíncronas en ambos lóbulos temporales (fig. 2), iniciándose tratamiento con lacosamida (300mg/día).
Ante un posible trastorno adaptativo, se inició tratamiento con sertralina a dosis bajas (25mg/día). La paciente presentó mayor deterioro progresivo, colocándose sonda nasogástrica por imposibilidad para la alimentación. A las 4h presentó vómitos, diaforesis, rigidez y movimientos tónico-clónicos en miembros inferiores, por lo que se trasladó a la paciente a la urgencia con sospecha de síndrome serotoninérgico.
A su llegada presentaba GCS: 8/15. Se realizó TAC y EEG siendo similares a los previos y TAC de arterias cerebrales sin hallazgos. Se iniciaron medidas antiserotoninérgicas con mala evolución clínica, falleciendo a los 14 días por neumonía nosocomial.
El SNT por ICO es una entidad con incidencia variable (3-40%) debido a la ausencia de consenso de unos criterios diagnósticos1–3. Su incidencia en España es de un 15% con un pico de edad entre los 60-70 años1 y un periodo de latencia amplio (de 2 días tras la intoxicación hasta 3 meses)1,3.
Debido a la alta prevalencia del uso de estufas de gas durante los meses de invierno en nuestra sociedad, la intoxicación accidental por CO es un problema de gran importancia1.
En cuanto a la fisiopatología, continúa siendo controvertida. Se postulan 2 hipótesis diferentes: una hipoxia tisular aguda secundaria a la ocupación de la hemoglobina por el CO1,4 y un daño inmunopatológico tardío responsable de la activación de leucocitos polimorfonucleares, de la desmielinización del sistema nervioso central y de la disfunción serotoninérgica y dopaminérgica, cambios que serían apreciables en la resonancia como focos de desmielinización1.
La clínica es muy variable, dependiendo del órgano diana afectado por la hipoxia (desorientación, déficit de atención, menor fluidez verbal, trastornos en el procesamiento de la información y memoria, demencia, alteraciones motoras como parkinsonismo y corea, y alteraciones afectivas como irritabilidad, ansiedad y depresión)1,3,5.
Como factores predictores de riesgo para SNT se encuentran la exposición a CO mayor a 6h, GCS<9, convulsiones, hipotensión, aumento de CPK (>160UI/l) y leucocitosis (>10.000×103/μl)1,2. Sin embargo, no se ha observado relación entre los niveles de COHb y la severidad del SNT, aunque sí un mayor riesgo de secuelas neurológicas en aquellos pacientes con una COHb>24%1,2,5.
Sigue sin haber un consenso respecto al tratamiento, centrándose principalmente en el manejo sintomático. Contrariamente a lo que podría pensarse, aquellos pacientes tratados con cámara hiperbárica no han demostrado mejores resultados1–4.
Conviene recordar que en las ICO es posible que esté presente otro gas tóxico, el cianuro. En víctimas de incendios en espacios cerrados que inhalan humo con bradipnea, alteración del nivel conciencia hasta el coma, marcada acidosis metabólica con lactacidemia superior a 8mmol/l y COHb>15% (como el caso presentado), se debería pensar en la intoxicación mixta con cianuro y, por ende, estaría indicado administrar su antídoto, la hidroxicobalamina intravenosa6. Se desconoce si este antídoto previene el SNT.
El caso que presentamos ilustra la potencial gravedad de la ICO, así como los síntomas inespecíficos del SNT, lo que puede conllevar a un retraso en el diagnóstico y un mal pronóstico subsecuente.
AutoríaLeire Eguzkiza-Ezponda y Ana C. Algora-Martín han contribuido de manera equitativa en este trabajo.