El término síndrome de Gradenigo (SG) se ha aplicado clásicamente a pacientes con otitis media complicada con petrositis apical y con dolor en el trayecto del nervio trigémino con parálisis del sexto par craneal. Sin embargo, la petrositis apical puede no producir todos los signos clínicos asociados con la tríada original del SG y, por el contrario, parte o la totalidad de la tríada del SG original puede verse en otras entidades infecciosas o no infecciosas y no debido a una petrositis apical; estos casos se han descrito recientemente como simuladores de SG1.
Se presenta el caso de un paciente varón de 82 años con antecedentes personales de hipertensión, diabetes mellitus y colesteatoma en seguimiento por Otorrinolaringología (ORL) que se presentó al servicio de Urgencias por cuadro de fiebre y otalgia derecha. Se encontraba en tratamiento con metformina 1.000mg cada 12h, losartán 100mg cada 24h, bendroflumetazina 12,5mg cada 24h, paracetamol 1g y codeína 30mg. En relación con su estado cognitivo tenía diagnóstico de déficit cognitivo en seguimiento por su médico de cabecera. El paciente deambulaba con la ayuda de un andador y era capaz de realizar las actividades básicas de la vida diaria, vivía solo con 2 cuidadores que acudían en 2 ocasiones al día. Destacaba un documento de voluntades anticipadas con orden de ONR (orden de no reanimar).
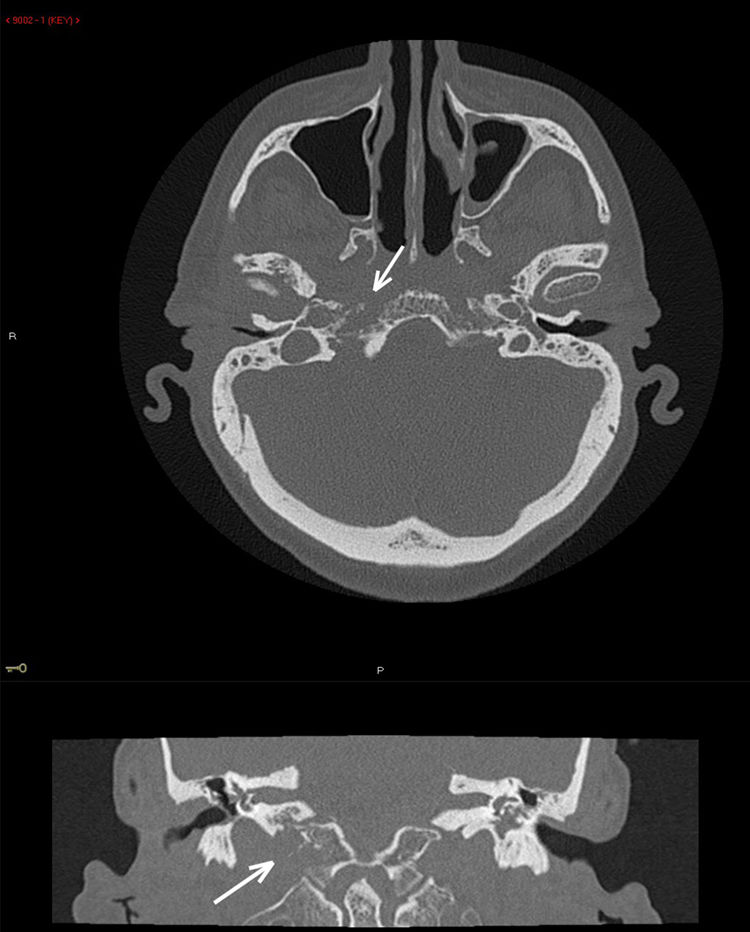
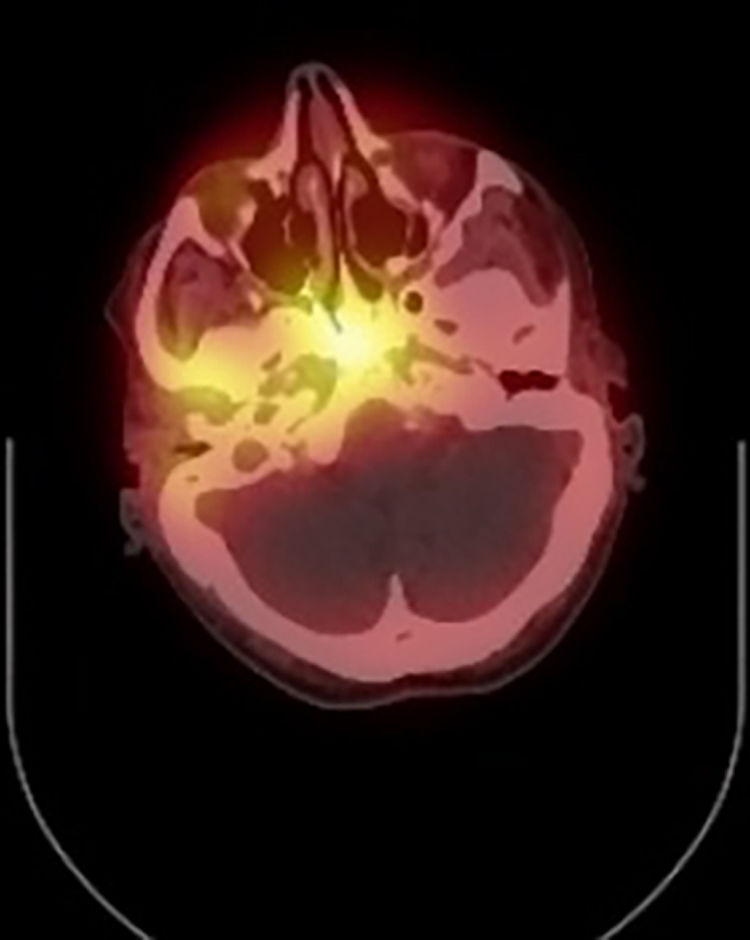
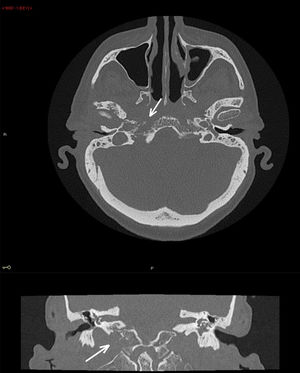
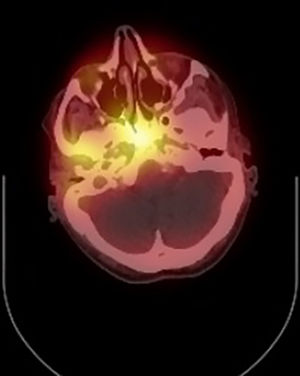
Según refería el paciente, había comenzado con otalgia y supuración en el oído derecho hacía 48horas con pico febril en las últimas 24horas. Al examen físico destacaba exoftalmia del ojo derecho, diplopía binocular derecha y parálisis del sexto par craneal, asociado a hipoacusia severa y dolor hemifacial derecho. La sospecha inicial en Urgencias fue de trombosis séptica de seno cavernoso; se comenzó tratamiento empírico con ceftriaxona y se solicitó TAC de cráneo con contraste que fue reportado como normal sin visualizar trombosis de seno cavernoso. El paciente ingresó en el servicio de Medicina Interna donde se continuó el tratamiento antibiótico y se interconsultó con ORL, que al valorar al paciente sospechó SG; se realizó TAC de peñasco y mastoides (fig. 1) que demostró erosión ósea nueva comparado con el TAC reciente. Al no poder realizar RMN (paciente con marcapasos) se solicitó estudio de imagen nuclear (fig. 2) que confirmó el diagnóstico de apicitis petrosa. El cultivo de secreciones de oído medio demostró Pseudomonas aeruginosa, y se cambió el tratamiento con ceftazidima y ciprofloxacino intravenoso según sensibilidad. Tras 2 semanas de tratamiento parenteral la PCR bajó de 13 (inicial de 254) y el paciente presentó una mejoría sintomática, especialmente del dolor y otitis media, aunque persistía la parálisis del sexto par. El paciente fue dado de alta a su domicilio y se continuó el tratamiento antibiótico a través de un catéter central de inserción periférica (PICC) durante 3 semanas. En la consulta de seguimiento por Oftalmología persistía diplopía con parálisis persistente del sexto par craneal. Continúa en seguimiento por el servicio de ORL para colesteatoma, pero actualmente no se ha planteado tratamiento quirúrgico.
Estudio nuclear en el que se administró 654MBq tecnecio 99m HDP galio 67. Se muestra una mayor absorción tanto en el tecnecio como en las imágenes de galio en la base del cráneo, predominantemente alrededor del ápice petroso derecho, de acuerdo con osteomielitis de la base del cráneo.
Para comprender la variabilidad clínica y el fenotipo de las infecciones que involucran estas estructuras, es útil discutir la anatomía del ápex petroso. La porción petrosa del hueso temporal es una estructura piramidal ubicada en la vecindad de los nervios craneales quinto y sexto. Si bien la neumatización de las celdas mastoideas es casi universal, el ápex petroso está neumatizado solo en un tercio de los adultos2. Esta última neumatización puede facilitar la propagación de una otitis media aguda causando la petrositis apical. El ápex petroso se encuentra en la parte más central del hueso temporal. Un pliegue de la duramadre medial del ápex petroso forma el canal de Dorello, en el cual el sexto nervio se eleva hacia el seno cavernoso3. Debido a la cercanía al ganglio de Gasser, en el que surgen las ramas oftálmicas y maxilares, los pacientes que padecen de otitis media aguda pueden desarrollar dolor intenso en la cara y los ojos. El dolor en o alrededor del ojo, la sien, o el lado de la cara puede ser el síntoma más temprano de SG. El dolor occipital a veces está presente, y se ha atribuido a la irritación de la rama tentorial del quinto nervio.
La fotofobia y el aumento de lagrimeo a menudo están presentes, y la sensación corneal puede reducirse.
La presencia de colesteatoma en el paciente está descrita como un factor predisponente del SG. Un reciente estudio demostró que de 44 pacientes con SG, un 15,9% tenían colesteatoma4. El caso descrito se trata de una otitis crónica colesteatomatosa que ha provocado la apicitis por evolución del proceso o por sobreinfección.
El diagnóstico diferencial para un paciente con colesteatoma y síntomas y signos de afectación intracraneal es largo, y las complicaciones potenciales son numerosas. Sarcoidosis, miastenia gravis o el síndrome de Miller que puede causar un déficit unilateral en la abducción ocular. Sin embargo, en este paciente, los síntomas rápidamente progresivos y la fiebre asociada descartaban estos diagnósticos. Teniendo en cuenta los estudios de imagen, el diagnóstico diferencial también incluye procesos neoplásicos como carcinoma de células escamosas, linfoma o lesiones metastásicas; sin embargo, no existe elevación de la velocidad de sedimentación o la PCR en estos pacientes, al contrario de lo ocurrido en el nuestro, el cual tenía niveles elevados de ambas. Inicialmente se consideró en Urgencias la trombosis séptica del seno cavernoso, que se descartó por lo estudios de imagen. Otras lesiones que pueden simular el SG incluyen el pseudotumor tuberculoso, descartado en nuestro paciente.
En este el contexto de paciente anciano, diabético, con un proceso crónico en el oído, Pseudomonas y parálisis de pares craneales se debe incluir en el diagnóstico diferencial la otitis externa maligna.
El perfil microbiológico en este contexto es distinto al de la otitis media aguda (neumococo y Haemophilus), y la Pseudomonas es relativamente frecuente, que es precisamente lo que se obtuvo en el cultivo.
El Fusobacterium necrophorum, un patógeno emergente, más conocido en el contexto de las infecciones endovasculares como la enfermedad de Lemierre, se ha descrito de forma no habitual. El cultivo de estos microrganismos no implica necesariamente la causalidad de la enfermedad, y dependiendo del tipo de bacteria y el sitio de la muestra, algunos de estos aislamientos pueden haber sido contaminantes.
Cuando se sospecha SG se deben realizar de forma urgente estudios de neuroimagen con contraste intravenoso para determinar las anormalidades subyacentes. El TAC visualiza mejor las estructuras óseas y la anatomía de las células aéreas mastoideas, mientras que la RMN es preferible para delinear la extensión completa de la infección, incluyendo afectación neural, vascular y la potencial diseminación intracraneal. Por lo tanto, estaría indicada la combinación de ambas imágenes5. En nuestro caso, debido a la contraindicación del marcapasos, fue necesario un estudio de medicina nuclear para confirmar el diagnóstico.
El manejo en el servicio de Urgencias por sospecha de SG debe incluir de forma inmediata tratamiento con antibióticos de amplio espectro e interconsulta temprana con el servicio de ORL6. Los antibióticos no deben retrasarse y las opciones iniciales generalmente incluyen ceftriaxona, piperacilina/tazobactam o imipenem. Desde el punto de vista quirúrgico el drenaje transtimpánico es útil en algunos casos, pero se debe hacer cirugía curativa del proceso de forma urgente salvo excepción. Durante la valoración del paciente por parte de ORL se planteó tratamiento quirúrgico que fue rechazado por el paciente. Los pacientes generalmente requieren antibióticos a largo plazo después del alta hospitalaria7. Este caso muestra un paciente anciano que se presenta con parálisis inexplicable del sexto par craneal, donde el facultativo debe tener en cuenta el historial otológico del paciente. El manejo del SG varía desde la terapia conservadora hasta la cirugía radical dependiendo de la presentación clínica y la patología intracraneal relacionada. Muchos otorrinolaringólogos no están familiarizados con su presentación, que puede conducir a un diagnóstico tardío y manejo complicado. Los médicos deben mantener un alto índice de sospecha y no descartar apicitis petrosa debido a la falta de uno o más de los síntomas clásicos.