Paciente varón de 74 años de edad, jubilado, exfumador, que consulta por tos, expectoración y disnea de moderados esfuerzos desde hace varios años.
Con la sospecha de enfermedad pulmonar obstructiva crónica (EPOC), se deriva a la consulta de Neumología para su confirmación.
En la exploración física presentaba aspecto asténico. La auscultación cardíaca resultó normal. En la auscultación pulmonar se oían crepitantes inspiratorios y espiratorios en ambas bases pulmonares.
En las pruebas de función respiratoria, la FVC (forced vital capacity ‘capacidad vital forzada’) fue de 2.710 ml (92%), el FEV1 (forced expiratory volume ‘volumen espiratorio máximo en el primer segundo’) fue de 1.050 ml (47%) y la relación entre FEV1 y FVC expresó el 38% del volumen total espirado. Se observó un patrón obstructivo de EPOC grave. La saturación de oxígeno fue del 92%. El paciente no presentaba deterioro cognitivo y era independiente para todas las actividades de la vida diaria.
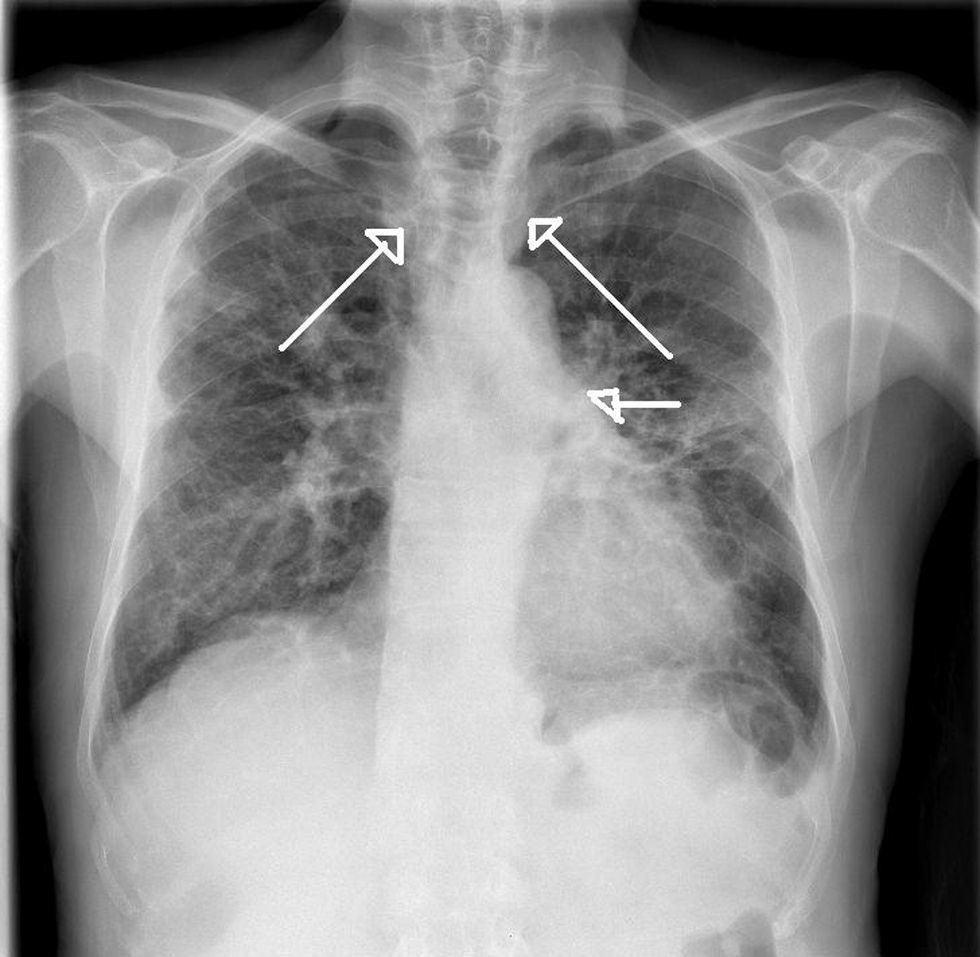
En la radiografía torácica se vieron bronquiectasias basales e importante dilatación traqueal y de bronquios proximales (fig. 1).
La tomografía computarizada (TC) torácica mostró dilatación traqueal y bronquios principales con numerosos divertículos.
El diagnóstico fue de síndrome de Mounier-Kuhn.
El tratamiento consistió en la administración de formoterol por vía inhalatoria cada 12h y una cápsula de bromuro de tiotropio por día por vía inhalatoria .
DiscusiónEl síndrome de Mounier-Kuhn o traqueobroncomegalia fue descrito en 1932 por este autor francés y, desde entonces, se han recogido unos 100 casos1,2, aunque probablemente esté infradiagnosticado3.
La base patológica es una atrofia o ausencia de fibras elásticas que conlleva adelgazamiento de la musculatura lisa traqueobronquial desde la primera hasta la cuarta generación bronquial, lo que condiciona una laxitud de sus paredes y da lugar a dilatación y formación de divertículos. De esta manera, dificulta la tos y el aclaramiento mucociliar y, por este motivo, favorece las infecciones respiratorias repetidas1,2,4.
En la mayoría de los casos su etiología es desconocida, aunque se ha descrito asociado a la enfermedad de Ehlers-Danlos y a cutis laxa, lo que apoya la teoría de un defecto del tejido conjuntivo1.
El espectro clínico varía desde formas asintomáticas hasta síntomas indicativos de EPOC y bronquiectasias5.
Es más frecuente en varones de entre 40 y 50 años6.
El diagnóstico radiológico exige la presencia de unos criterios de dilatación traqueal y de bronquios principales que en el caso de los varones se corresponden a un diámetro traqueal transversal superior a 25mm y sagital superior a 27mm, junto con un diámetro bronquial izquierdo mayor de 18mm y derecho superior a los 19mm1,7.
Las pruebas funcionales no lo diferencian de la EPOC, por eso se utilizan la TC y la endoscopia para su confirmación1.
El tratamiento es sintomático y se realiza mediante drenajes posturales, broncodilatadores, corticoides y antibióticos en las exacerbaciones1,6.