INTRODUCCION
Lasvasculitis leucocitoclásticas (de hipersensibilidad opredominantemente cutáneas) se caracterizan por unsíndrome vasculítico secundario a una reacciónde hipersensibilidad tras la exposición frente a unantígeno exógeno (fármacos, microorganismos oproteínas) o endógeno (ADN, inmunoglobulinas oantígenos tumorales). Existen múltiples causas ymecanismos de producción de las lesiones (tablaI).
Tabla I. Diagnóstico diferencial de las vasculitisleucocitoclásticas según su patogenia (1). |
| 1.Infección. |
| Bacteriana (Gram +/-, micobacterias, espiroquetas,...). |
| PorRicketsias. |
| Porhongos. |
| Viral. |
| 2.Daño inmunológico. |
| a) Porinmunocomplejos. |
| Púrpura de Schönlein-Henoch. |
| Crioglobulinemia. |
| Enf. delsuero. |
| Enf. deltejido conectivo. |
| Vasculitis urticarial hipocomplementémica. |
| Síndrome de Goodpasture. |
| b) Enfermedadesautoinmunes. |
| Procesosinmunológicos inducidos por una infección (pe.hepatitis B o C, estreptococo...). |
| c) Inducido porfármacos. |
| d) Procesosparaneoplásicos. |
| e) Enfermedadde Behçet. |
| f) Eritemaelevatum diutinum. |
| g) Asociado aANCA: |
| Granulomatosis de Wegener. |
| Panarterits nodosa (PAN) microscópica. |
| Enfermedad de Churg-Strauss. |
| Algunasvasculitis inducidas por fármacos. |
| h)Desconocidas. |
| PAN. |
Laclínica es predominantemente cutánea, aunque puedenafectarse otros órganos de forma más leve que en lasvasculitis sistémicas.
Es unavasculitis de pequeño vaso (sobre todo vénulaspostcapilares). Existe en ellas leucocitoclastia o residuosnucleares procedentes de la cariorrexis de los neutrófilos,que infiltran el vaso y sus alrededores durante la fase aguda. Enestadios subagudos y crónicos predominan célulasmononucleares y a veces eosinófilos. Es frecuente laextravasación de eritrocitos, dando lugar a lapúrpura palpable. Ésta aparece en zonas declives comomiembros inferiores y región sacra (en pacientes encamados).Las lesiones pueden ser pruriginosas y dolorosas oacompañarse de síntomas generales como fiebre,mialgias y anorexia.
La biopsiacutánea constituye el método diagnósticofundamental. Se debe realizar un diagnósticoetológico así como pruebas de función de losprincipales órganos, que pueden afectarse en las vasculitissistémicas (riñón, sistema nervioso,etc.).
Eltratamiento consiste en erradicar el agente causante, seaéste infeccioso, antigénico... Será expuestocon más detalle en el apartado deDiscusión.
CASOCLINICO
Varón,de 85 años, que ingresa en el servicio de Geriatríaprocedente de Urgencias.
Antecedentes personales: EPOC severo, con oxígenodomiciliario desde hace dos meses y múltiples ingresos porreagudización; fractura de cadera hace cuatro años;caída con aplastamiento de varias vértebras lumbares(L1, L3) e incapacidad física posterior; Adenoma depróstata no intervenido; portador de sonda vesicalpermanente desde hace un año. En tratamiento conoxígeno domiciliario a 1,5 l/minuto, broncodilatadores yomeprazol.
Situación basal: dependiente para lastransferencias, el vestido, el uso del WC y el aseo. Come solo.Deterioro cognitivo leve con episodios ocasionales deconfusión coincidentes con los ingresos. Vive en Residencia.Movilizado en silla de ruedas desde hace dosaños.
Acuderemitido por el médico de la Residencia por laaparición de lesiones purpúricas diseminadas, depredominio en miembros superiores, sobre todo en manos, einferiores. También en cara, región sacra y tronco.Una semana antes había comenzado con un cuadro deinfección respiratoria con abundante tos yexpectoración verdosa, sin fiebre.
Presentó dolor epigástrico que calmaba con laingesta y heces oscuras, en alguna ocasión en el mes previoal ingreso.
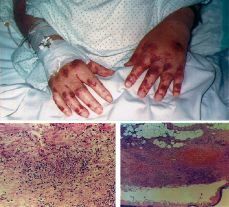
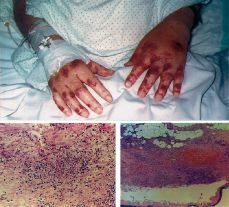
A sullegada a planta: consciente, parcialmente desorientado enespacio. Afebril (36,8°), con TA: 110/60 y frecuenciacardíaca de 80 lpm. Palidez mucocutánea y lesionespetequiales dispersas, algunas agrupadas en forma depequeños hematomas palpables, de predominio en pies, manos,región sacra y cara (Fig. 1). En la exploraciónfísica destaca la auscultación pulmonar condisminución generalizada del murmullo vesicular de amboscampos, roncus y sibilancias dispersos y crepitantes en bases. Eltacto rectal mostró restos de heces oscuras nomelénicas en ampolla rectal. Resto de la exploración,normal.
Figura 1. Arriba: lesiones macroscópicas.Abajo derecha: biopsia cutánea. Vesículasubepidérmica superficial. Infiltración inflamatoriacon zonas de extravasación hemática en dermis ehipodermis. Abajo izquierda: Hematoxilina-Eosina. Base de lavesícula. Infiltrado por polimorfonucleares fragmentados, enla pared de los vasos, que aparecen fuertementedesestructurados.
Pruebascomplementarias: función renal alterada(parámetros anormales: úrea: 186, creatinina: 2,8).Anemia de enfermedad crónica (Hb: 8,4, VCM: 84,9, CHCM:35,2, RDW: 15,5), cifra de plaquetas normal y leucocitosis condesviación izquierda (12.300 leucocitos con el 88% degranulocitos). Hierro: 21, transferrina: 110, CHTF: 139, ferritina:629, IST: 15. Coagulación normal. Las hemorragias ocultas enheces (2) fueron negativas. El análisis de orinamostró proteínas +, Hb ++ y el sedimento 5-10hematíes/campo. Los iones en orina fueron normales y elurocultivo, negativo.
Gasometría al ingreso: hipoxemia (pO2: 71) ehipocapnia (pCO2: 30). Rx de tórax conalteraciones compatibles con EPOC, fibrotórax derecho,alteraciones pleuropulmonares en ambos vértices de aspectoantiguo, alteraciones bronquiales de aspecto inflamatorio en bases,infiltrado intersticial en LSI de aspecto crónico yateromatosis aórtica. El cultivo de esputo fue negativo, latinción de auramina negativa, el cultivo para micobacteriasnegativo y la citología de esputo fue descrita comoextendido inflamatorio.
El TACcraneal, las hormonas tiroideas, la vitamina B12 y elácido fólico fueron normales.
El TACtorácico visualizó las alteracionespleuroparenquimatosas ya descritas en la Rx de tórax, noencontrando ninguna imagen sugerente de neoplasia niadenopatías hiliares ni mediastínicas. Elárbol bronquial era permeable. La esofagogastroscopiamostró gastritis crónica y erosiones duodenales enfase de remisión. El TAC abdominal fue normal. Losmarcadores tumorales (CEA, CA 125, CA 19.9, Alfafetoproteína y PSA) fueron normales.
Loshemocultivos (2) resultaron negativos. El dímero D estabaaumentado (1.500 ng/ml) seguramente como consecuencia de laslesiones purpúricas.
Serealizó biopsia de las lesiones cutáneas, cuyoinforme fue «infiltrado inflamatorio en el que predominan losneutrófilos, que con frecuencia muestranfragmentación de sus núcleos y se acompañan dehematíes extravasados. Se disponen preferentemente rodeandoy ocupando las paredes de los vasos sanguíneos depequeño y mediano calibre».
Eldiagnóstico fue vasculitis leucocitoclásticaprobablemente secundaria a infección respiratoria y setrató con levofloxacino, oxigenoterapia, broncodilatadores yomeprazol. Requirió también transfusión de dosconcentrados de hematíes.
Lainsuficiencia renal que presentaba el paciente era probablementeprerrenal y esto se demuestra porque no empeoró ni en losmomentos de mayor actividad de la enfermedad, lo que seríade esperar en el caso de una vasculitis necrotizante, y porquemejoró hasta la completa normalizacíon de lafunción renal tras la hidratación.
Tras eltratamiento antibiótico empírico mejorórápidamente el cuadro respiratorio y desaparecieron laslesiones cutáneas.
DISCUSION
El pacientepresenta una púrpura palpable. Sus causas pueden ser(3):
1. Vasculitisleucocitoclástica:
Porinfección localizada, respiratoria en este caso. Es la causamás probable del cuadro.
Por unaneoplasia oculta (sobre todo linfoides oretículoendoteliales).
Porsepsis.
Endocarditis.
Crioglobulinemia mixta esencial.
Vasculitis asociada al lupus, artritis reumatoide y síndromede Sjögren.
Púrpura de Schönlein-Henoch.
Vasculitis inducida por fármacos (alopurinol, tiacidas, oro,sulfamidas, fenitoína, penicilina, claritromicina,ofloxacino, etc.).
Enfermedad del suero.
2.Coagulación intravascular diseminada.
3. Vasculitisnecrotizante: suelen afectar con mayor frecuencia alriñón, aparato locomotor, sistema nerviosoperiférico y aparato digestivo (en el caso de la PAN) y enotros casos producen asma, infiltrados pulmonares y eosinofilia(enfermedad de Churg-Strauss).
4.Otros:
Granulomatosis de Wegener (sinusitis, infiltrados pulmonares yafectación renal).
Meningococemia aguda.
Infección gonocócica diseminada (s.artritis-dermatitis).
Fiebrede las Montañas Rocosas.
Ectimagangrenoso.
Eldiagnóstico que más se aproximaba al cuadro delpaciente fue «púrpura palpable en el contexto de unavasculitis por hipersensibilidad secundaria a infecciónrespiratoria». Se realizó biopsia de las lesionescutáneas (prueba fundamental para el diagnóstico devasculitis) (3) y el estudio anatomo-patológicoconfirmó esta sospecha (1, 4). El tratamientoantibiótico resolvió la vasculitis.
En general,el origen infeccioso (vírico, bacteriano o parasitario) delcuadro se demuestra en menos del 30% de los casos (2). En cuanto alas secundarias a una infección vírica, comohepatitis B y C, citomegalovirus o parvovirus, el tratamientoantiviral permite un mejor control de la vasculitis (2).
Esfundamental a la hora de filiar el cuadro vasculítico laintegración de los datos clínicos y de laboratorio(4, 5). El estudio debe incluir la determinación deanticuerpos anticitoplasma de neutrófilos (ANCA),anticuerpos antinucleares (ANA), complemento, hemorragias ocultasen heces, serología de hepatitis B y C, factor reumatoide,hematuria y proteinuria (4). También hay que ver si existeafectación sistémica mediante las pruebas defunción propias de cada órgano.
Ladeterminación de los ANCA es importante para descartarprocesos como la enfermedad de Churg-Strauss (ANCA perinuclear) ola enfermedad de Wegener (ANCA citoplásmico) (3).También lo es el depósito vascular de IgA(púrpura de Schönlein-Henoch) o las crioglobulinasséricas (4).
Laimportancia de un buen diagnóstico estriba en los diferentestratamientos que se aplican a cada patología. Muchasvasculitis leucocitoclásticas son episodios aislados que seresuelven espontáneamente en semanas o pocos meses. Un 10%tienen una enfermedad recurrente a intervalos de meses oaños. En ausencia de enfermedad sistémica eltratamiento es sintomático. A diferencia de las vasculitisnecrotizantes y el Wegener, que responden espectacularmente aprednisona más ciclofosfamida a pesar de ser másgraves, las vasculitis leucocitoclásticas tienen unarespuesta variable al tratamiento. Si se identifica unestímulo antigénico debe ser eliminado. Si essecundaria a un fármaco, éste ha de ser retirado. Sise trata de una infección, el antibiótico resuelve elcuadro (3). En un estudio realizado sobre pacientes con vasculitissecundaria a un proceso linfo o mieloproliferativo, laquimioterapia hizo que disminuyera el número de lesionespurpúricas (6).
Si laenfermedad cutánea es severa mejor usar corticoides a dosisbajas (prednisona 1 mg/kg/día) (3). Si se afecta lafunción de otros órganos, se tratará como lasvasculitis necrotizantes. En algunos cuadros fulminantes hafuncionado la plasmaféresis.
Existealgún caso de vasculitis exclusivamente cutánea enque se ha usado la dapsona con éxito (3).
Lotti (7)incluso propone AINES, agentes fibrinolíticos, ácidoaminocaproico, inmunosupresores o anticuerpos monoclonales si fueranecesario.
AGRADECIMIENTOS
Al doctor M.Rabadán, del Servicio de Hematología del hospitalGregorio Marañón, por su colaboración.
INFORMACIONESDE ESPAÑA
Escuela dePastoral de la Salud Nuestra Señora de laEsperanza
Nacimiento. La Escuela dePastoral de la Salud nació hace cinco años, tras serengendrada la idea en el seno de la Comisión deFormación del Departamento de Pastoral de la Salud de laConferencia Episcopal Española. La idea de crear una nuevaEscuela de Pastoral ha sido asumida por la FERS (FederaciónEspañola de Religiosos/as Sanitarios).
El director es el religioso camiloH. José Carlos Bermejo, doctor en teología pastoralsanitaria por el Camillianum de Roma. Junto con él y lasecretaria, Pilar Ramos, un equipo de responsables de diversasentidades implicadas en la pastoral de la salud, constituye el«equipo asesor» y responsable del funcionamiento de laEscuela: el Departamento de Pastoral de la Salud de la ConferenciaEpiscopal Española, la Delegación Diocesana dePastoral Sanitaria de Madrid, el Secretariado Interprovincial delos Hermanos de San Juan de Dios y el Centro de Humanizaciónde los Religiosos Camilos.
Finalidad. La Escuela dePastoral de la Salud Nuestra Señora de la Esperanza nace conel deseo de contribuir a la renovación de la presencia de laIglesia en el mundo de la salud ofreciendo una formacióncualificada para responder a la demanda creciente deformación por parte de los agentes de pastoral sanitaria yde los profesionales sanitarios cristianos.
Con el programa de formaciónque se imparte se pretende preparar nuevos agentes de pastoral paralos diferentes sectores del mundo de la salud y ofrecer a losprofesionales sanitarios y voluntarios la posibilidad deprofundizar sus conocimientos y renovar susmotivaciones.
Destinatarios. Losdestinatarios de la Escuela son todos aquellos que deseenprepararse para ser agentes de pastoral sanitaria, bien sea enhospitales, parroquias, asociaciones u otros ámbitos oinstituciones, así como los profesionales de la salud,voluntarios y cuantas personas se interesen por ayudar mejor a losque sufren.
Plan de estudios. El plan deestudios, esmeradamente preparado para ser desarrollado en unbienio, cuatro horas a la semana, los martes por la tarde, de 16,30a 20,30, contempla la Pastoral de la Salud desde sus diferentesperspectivas: bíblica, teológica,antropológica, psicológica, sociológica,ética, espiritual, histórica, litúrgica,sacramental... Un conjunto de materias que ofrecen conocimientosteórico-prácticos a cargo de expertos delsector.
Entre los profesores se cuenta conexpertos en Sagrada Escritura, Teología, Pastoral,Bioética, Antropología, Psicología,Sociología, Liturgia y Sacramentos, Medicina, etc. Unhermoso abanico de disciplinas se dan cita para preparar buenosagentes de pastoral.
Las materias que imparte la Escuelason: Antropología teológica; Enfermedad, sufrimientoy muerte en la Sagrada Escritura; Teología de la Salud;Teología del sufrimiento, de la enfermedad y de la muerte;Relación pastoral de ayuda; Bioética; Liturgia ysacramentos en la enfermedad; Espiritualidad del agente de pastoralde la salud; Pastoral de la salud; Psicología del enfermo yde sus cuidadores; Sociología de la salud; Pastoral conenfermos terminales, cuidados paliativos y elaboración delduelo; Los servicios religiosos en el hospital; Consagraciónreligiosa y servicio a los enfermos; Psicopatología ypastoral; Historia de la acción de la iglesia en el mundo dela salud y de la enfermedad; Pastoral especializada (con ancianos,enfermos mentales, enfermos de sida, disminuidospsíquicos...). El voluntariado sociosanitario y la pastoralde la salud; El profesional sanitario cristiano; Laprogramación pastoral y el trabajo en equipo; La sanidad enEspaña; La pastoral de la salud en otras confesiones y Laatención pastoral a los alejados.
Sede. La sede de la escuelaes el aula de la FERS, en la madrileña calle de RíosRosas, n.º 9. En la sede de la escuela funciona lasecretaría los días lectivos, es decir, los martespor la tarde, de 16,30 a 20,30, teléfono 91 339 22 37,mientras que para cualquier otra información ogestión se atiende desde la secretaría de la FERS,situada en la calle Santa Engracia, 131, 2.º, teléfono91 441 14 33 y fax 91 441 97 26.