Sr. Director: El espectro de gérmenes causantes de infecciones articulares parece mantenerse estable. Las micobacterias representan entre el 2,7 y el 7,7% de los casos1. La infección tuberculosa (TB) ha conocido una amplificación con la extensión de la epidemia del sida. La tasa de morbilidad declarada de TB en Cataluña pasó del 28,9 por 100.000 en 1982 al 38,6 en 1989, y en EE.UU. la incidencia, del 9,1 por 100.000 en 1985 al 12,2 en 19882.
La infección osteoarticular por micobacterias ocurre aproximadamente en el 10% de las formas extrapulmonares de tuberculosis (13,8% en 1986 en Barcelona), con una incidencia como foco primario del 2%. Estos porcentajes son mayores en los pacientes con el virus de la inmunodeficiencia humana (VIH). La espondilitis tuberculosa representa hasta el 50% de las formas de afectación del aparato locomotor y la sacroilitis un 10%3,4.
Describimos el caso de un paciente varón de 34 años, con VIH estadio C3 diagnosticado en 2000 (valores de CD4: 218 células/µl3; carga viral < 200 copias de ARN). Infección por Pneumocystis carinii, un año antes. El tratamiento actual incluía: estavudina (D4T), lamivudina (3Tc) y nelfinavir, así como profilaxis secundaria para Pneumocystis con cotrimoxazol.
Ingresa por dolor lumbar y febrícula de 15 días de evolución. Dolor localizado en área glútea derecha, dificultad para la deambulación y respuesta insatisfactoria a analgésicos (metamizol y paracetamol). Los antiinflamatorios no esteroideos se suspendieron por reacción pruriginosa cutánea. En la exploración física presentaba dolor a la palpación sobre nalga izquierda, intensificado con la bipedestación y las maniobras de Trendelemburg-Duchenne, en decúbito lateral al abducir la extremidad izquierda contrarresistencia, en la rotación externa de la maniobra de Fabere y en decúbito supino al hiperextender la extremidad afectada (maniobra de Gaenslen). Durante el ingreso se constató la presencia de febrícula.
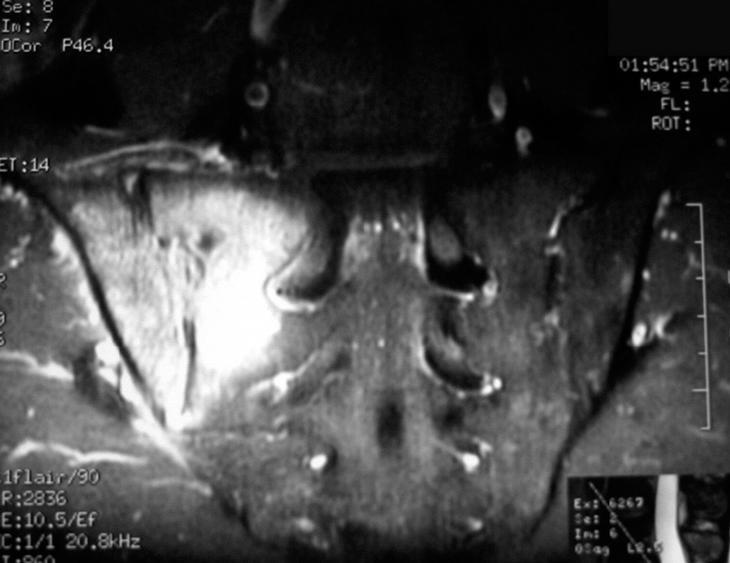
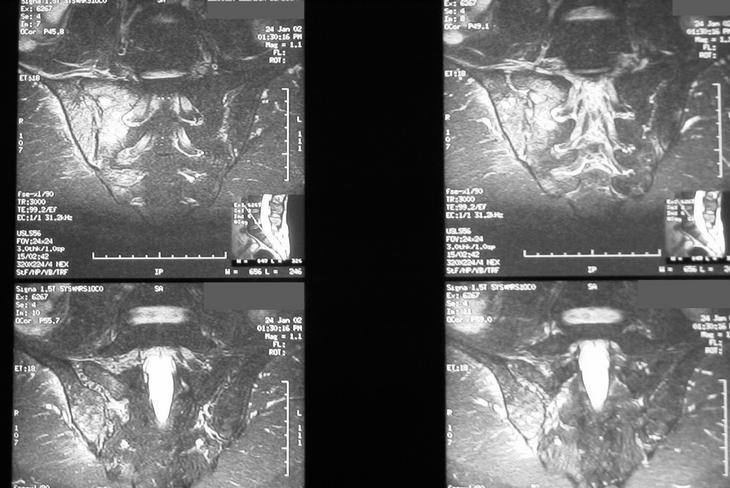
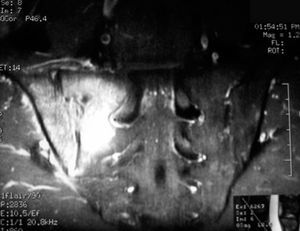
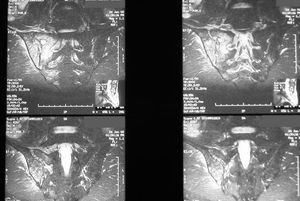
Analíticamente presentaba una cifra normal de leucocitos y neutrófilos, con elevación de VSG 39 mm en la primera hora y PCR 2,4 mg/dl (normal menor de 1). Las radiografías de tórax, lumbar y pélvica no ofrecían alteraciones significativas (fig. 1). El test de Mantoux, los hemocultivos y el rosa de Bengala fueron negativos. La resonancia magnética nuclear (RMN) lumbar y sacroilíaca mostraba una señal hipointensa en T1 e hiperintensa en T2, indicativa de edema óseo en ilíaco, derrame articular, y una imagen con borde realzado con gadolinio, indicativa de secuestro o absceso óseo en hueso ilíaco (figs. 2 y 3).
Figura 1. Imagen de radiología simple sin cambios significativos.
Figuras 2 y 3. Imágenes de RMN con señal hiperintensa en el contexto de sacroilitis infec-ciosas (véase texto).
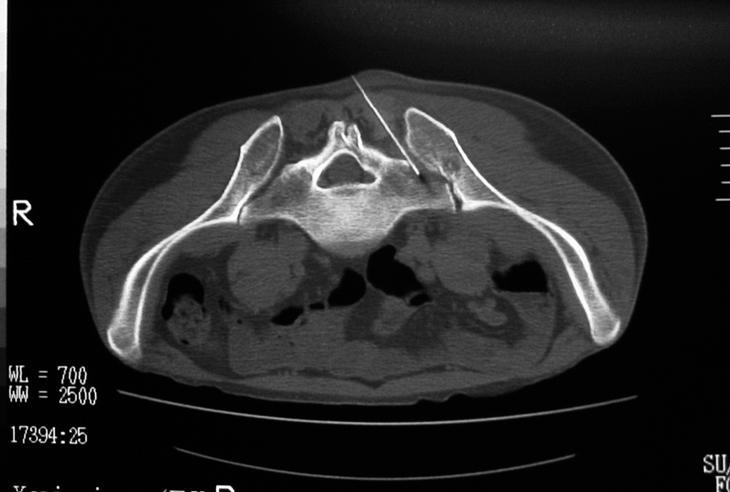
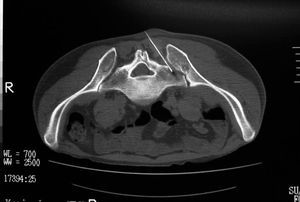
Se realizó una punción-aspiración bajo control de imagen mediante tomografía axial computarizada (TAC) (fig. 4), y se obtuvo líquido purulento. Con la tinción de Ziehl-Neelsen se demostró la presencia de bacilos ácido-alcohol resistentes, que se tipificaron como Mycobacterium xenopi. Se inició tratamiento con antituberculosos y se obtuvo una mejoría clínica y analítica.
Figura 4. Imagen de TAC en el momento en que se introduce la aguja de punción en la articulación afectada.
La sacroilitis infecciosa característicamente es unilateral5. Se reconoce en la bibliografía como factores predisponentes el uso de drogas por vía endovenosa, traumatismos penetrantes, cirugía pélvica, embarazo y enfermedad ginecológica, endocarditis infecciosa, infecciones del tracto urinario, cutáneas o respiratorias5,6.
Se suele presentar como dolor lumbar bajo e irradiación unilateral hacia la nalga ipsilateral y extremidad inferior3, aunque también puede extenderse hacia delante, con afectación del músculo psoas y manifestarse como un dolor en la cadera, actitud en flexión y cojera. Ocasionalmente puede englobar raíces nerviosas (tronco lumbo-sacro, raíces sacras, nervios glúteos y obturador) simulando una discitis o absceso epidural. La rotura de la cápsula articular puede provocar una peritonitis7. El proceso puede asociar un foco primario localizado en la fosa pélvica o la columna lumbar3.
Los pacientes con VIH pueden presentar afectación de sacroilíacas por proceso inflamatorio, no infeccioso (artropatía psoriásica o reactiva y otras espondiloartropatías). La artritis infecciosa representa sólo el 1% de las manifestaciones reumatológicas que presentan8. La infección por micobacterias atípicas es rara en pacientes no inmunodeprimidos. La más frecuente es M. hemophilum (aproximadamente la mitad de los casos); seguida por M. kansassi (25%). En pacientes con VIH, la infección por micobacterias atípicas ocurre en estadios de inmunosupresión avanzada, mientras que la infección por M. tuberculosis ocurre en cualquier estadio de la infección por el VIH2.
La RM muestra cambios de señal precoces, comparables a la gammagrafía ósea (con citrato de galio 67), con menor radiación que la TAC9. La RM (y la TAC) permite descartar la presencia de afectación muscular o retroperitoneal, con ello se demuestra la extensión y localización del proceso7,10.
Los pacientes inmunosuprimidos presentan frecuentemente anergia para el test de la tuberculina. Con frecuencia los hemocultivos son negativos. Se aconseja, por ello, la obtención de líquido sinovial, o muestra de la membrana sinovial o del tejido óseo afectado. La punción-aspiración (y la punción-biopsia con trocar), guiada por TAC (o con ecografía), permite alcanzar el diagnóstico. La combinación de datos clínicos, analíticos y de imagen permite fundamentar el tratamiento empírico, incluso sin disponer de cultivo positivo. En el seguimiento se pueden utilizar escintigrafías (y la RM), para objetivar la respuesta al tratamiento7,11.
Debemos considerar que el tratamiento médico (analgesia y tratamiento con antibióticos) constituye el pilar ineludible del manejo del cuadro. El tratamiento quirúrgico mediante curetaje y artrodesis se reserva para aquellos casos con ausencia de respuesta al tratamiento farmacológico, con persistencia de las manifestaciones clínicas y grave destrucción de la articulación3.