La eventración constituye la complicación tardía más frecuente de la cirugía abdominal, con una incidencia que oscila entre el 20-30%. Su reparación con mallas se ha convertido en la técnica de elección del tratamiento. Sin embargo, estos materiales no están exentos de complicaciones. Una complicación poco frecuente es el pseudoquiste fibroso gigante, que se define como una colección líquida mayor de 10cm. Se presentan tres casos clínicos tratados en nuestro hospital. El diagnostico es clínico, pero la TAC ayuda a identificar bien la lesión. Su etiología no está definida claramente. En cuanto al tratamiento, la punción evacuadora solo es una solución transitoria, por lo que la cirugía con la resección completa del quiste se considera el tratamiento de elección.
ConclusiónEl pseudoquiste fibroso gigante es una complicación poco frecuente. Su diagnóstico se obtiene a partir del examen físico, aunque el tac es de gran ayuda. En cuanto a su etiología, no está definida aún. El tratamiento de elección es su resección completa.
Incisional hernia is the most common late surgical complication of abdominal surgery. Its prevalence has been estimated between 20-30%. Repair using synthetic meshes has turned into the “gold standard” of the treatment. However, it is not exempt from complications. A giant fibrous pseudocyst is the least frequent complication. It is defined as a collection of fluid, larger than 10cm. The aim of this article is to report 3 clinical cases in our service. The diagnosis is based on the physical examination and on the CAT. The etiology of the pseudocyst formation still remains unclear. The puncture and the aspiration of the cyst enables only a temporary treatment. Thus, we consider that the complete resection of the cyst is the only effective treatment.
ConclusionA giant fibrous pseudocyst is the least frequent complication. The diagnosis is based on the physical examination and on the CAT. The etiology of the pseudocyst formation still remains unclear. The definite treatment is the complete excision of the cyst.
La eventración constituye la complicación tardía más común de la cirugía abdominal, con una incidencia que oscila entre el 20-30%. La reparación de estos defectos con mallas sintéticas se ha convertido en la técnica de elección del tratamiento.
Entre los tipos de mallas sintéticas ofertadas por el mercado, las compuestas por polipropileno (PP) son las más empleadas, ya que el polímero presenta mejor tolerancia, integración tisular y resistencia1,2. Sin embargo, este material no está exento de facilitar complicaciones como seroma, hematoma, infección, adherencias intestinales y fístulas enterocutáneas, y una complicación poco frecuente como es el pseudoquiste fibroso gigante, descrito por primera vez en 1993 por Waldrep con dos casos asociados a la colocación de mallas irreabsorbibles (PP) en hernias incisionales1–5.
El pseudoquiste gigante es una colección líquida con un diámetro mayor de 10cm y cuya pared no está tapizada por epitelio, sino por tejido conjuntivo fibroso denso4. Su incidencia es de 0.45% a 1%, pero se considera una entidad subregistrada2,6,7, por lo que el objetivo de este artículo es presentar tres casos clínicos tratados en nuestro servicio, junto con una revisión de la bibliografía publicada sobre dicha patología.
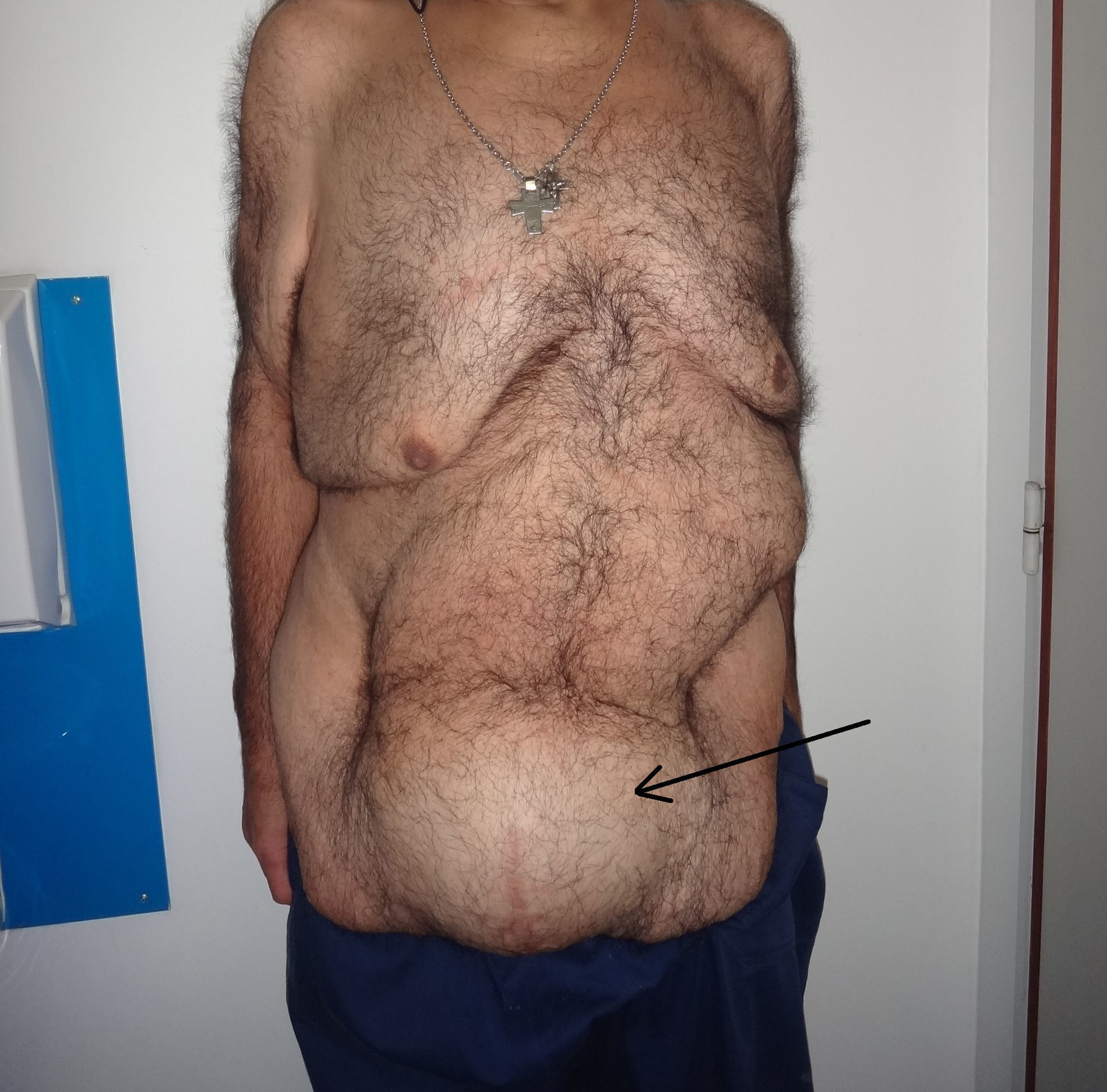
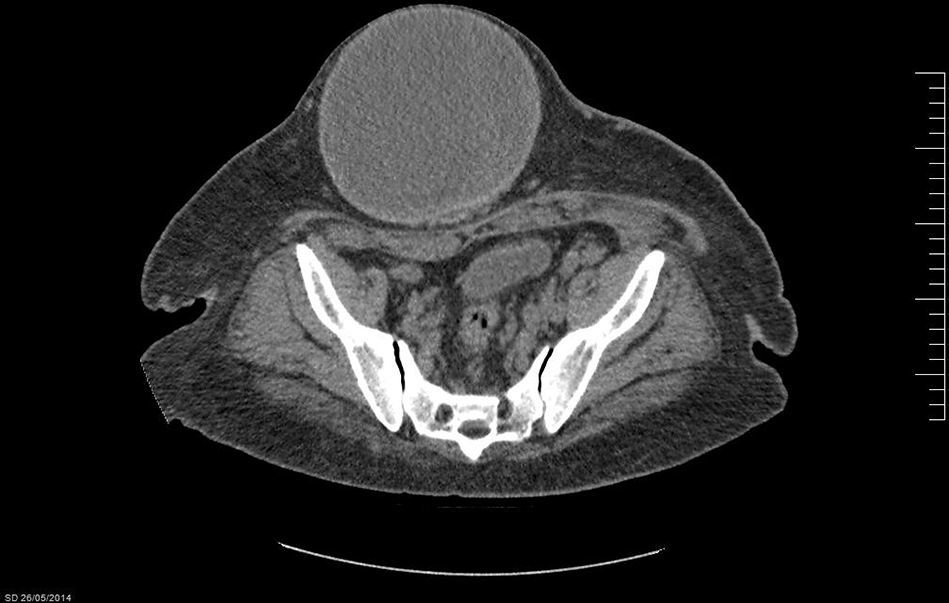
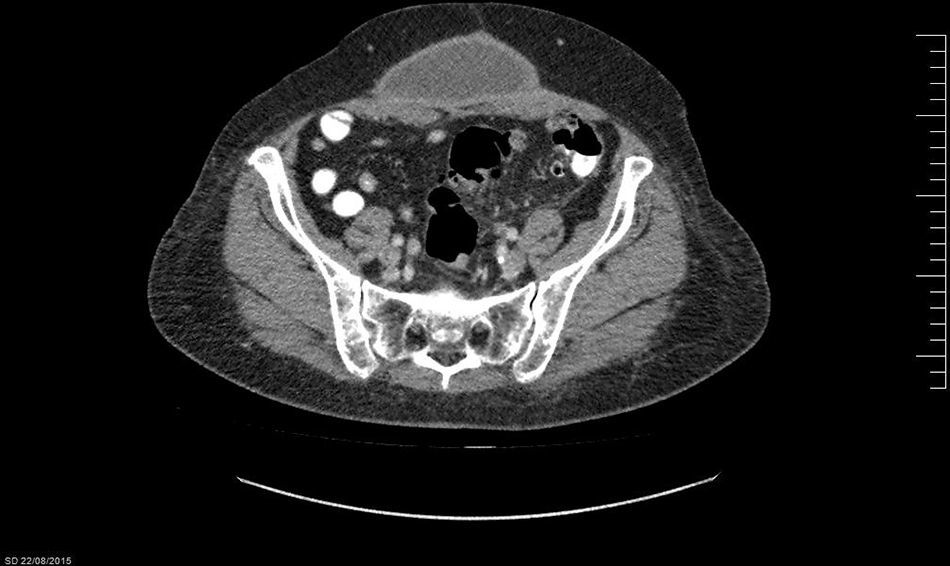
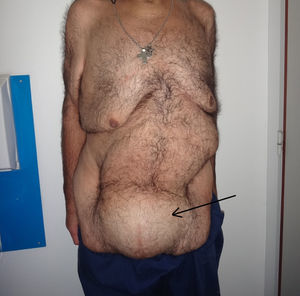
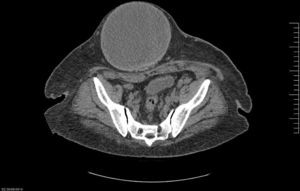
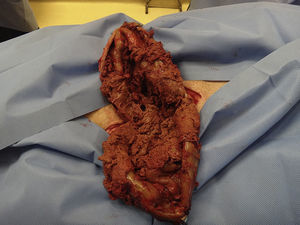
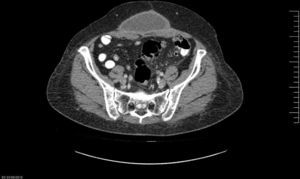
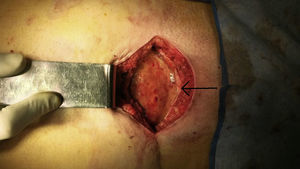
Caso 1Varón de 57 años, obeso (IMC de 36.7), que consulta por tumor abdominal de crecimiento progresivo y síntomas inespecíficos. Tiene como antecedente quirúrgico una hernioplastia umbilical por atascamiento en 2012, que requirió resección intestinal y colocación de malla de poliglactina (Vicryl®) intraperitoneal. En el examen físico se constata tumor redondeado, móvil y bien delimitado (fig. 1). La tomografía axial computada (TAC) muestra, a nivel de tejido celular subcutáneo (TCS), una formación quística, redondeada e hipodensa, con paredes fibrosas de 137×151mm (fig. 2).
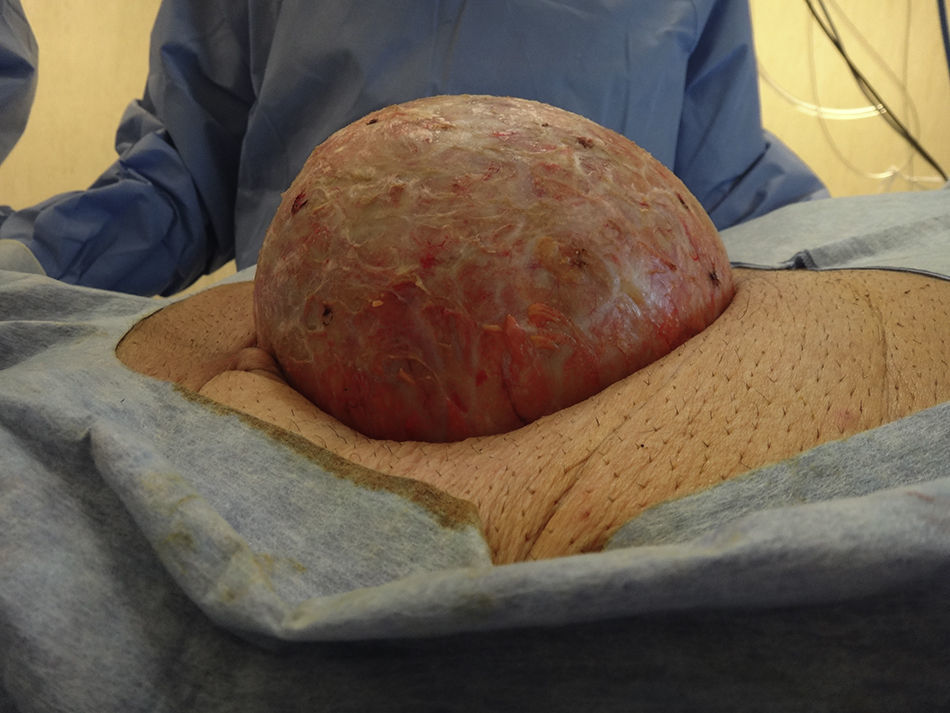
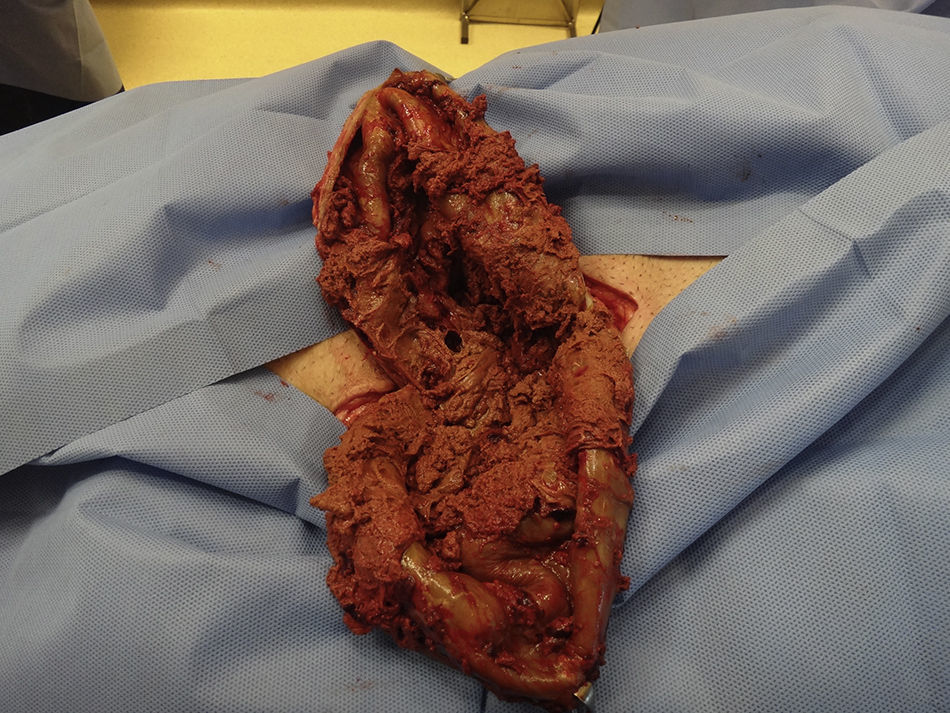
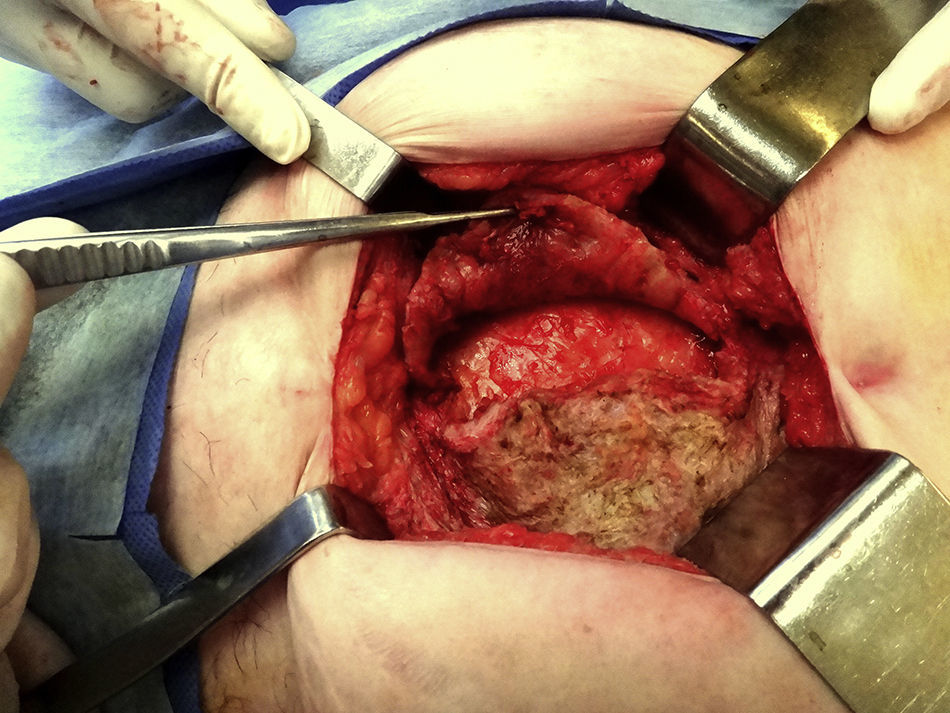
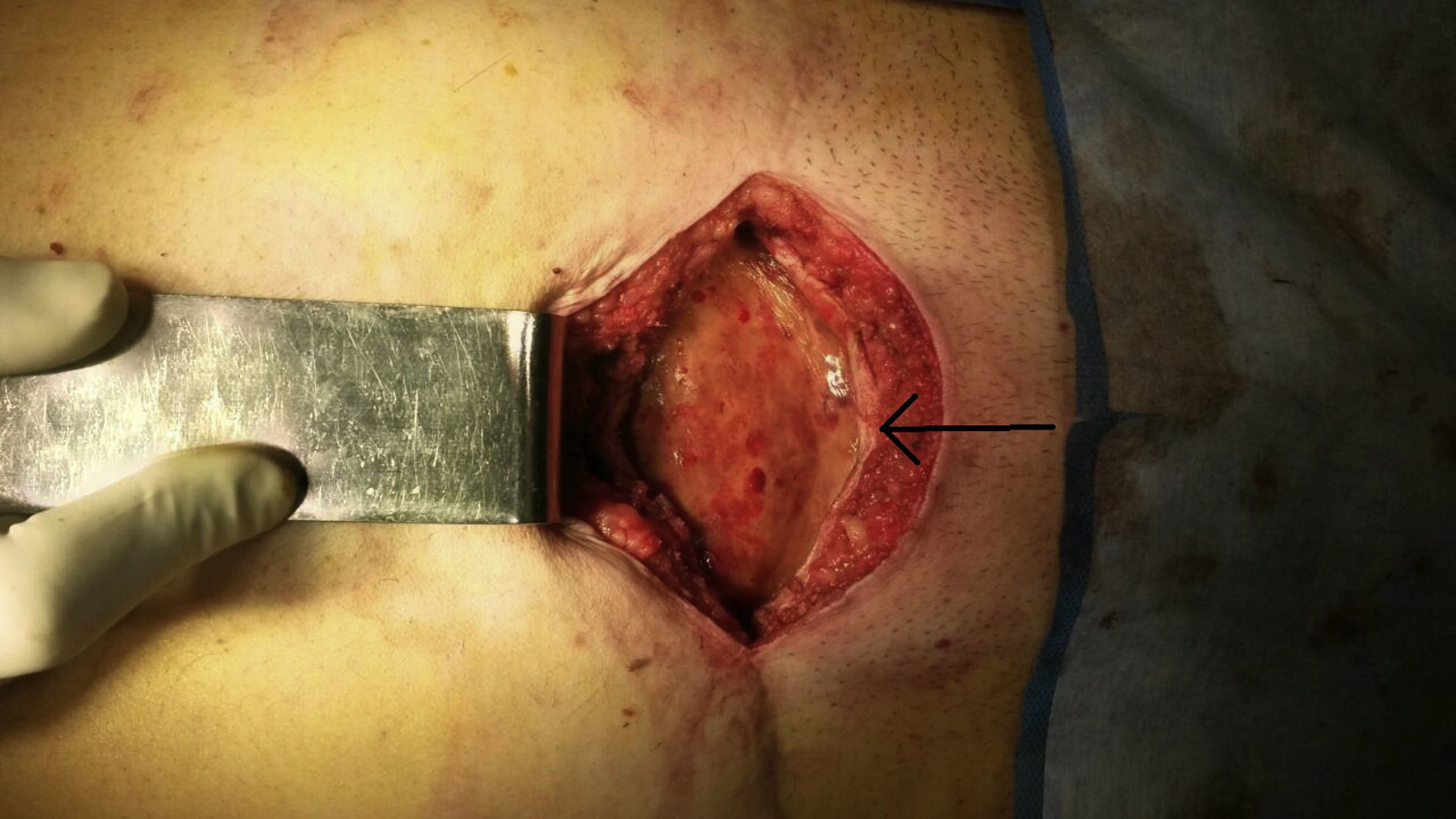
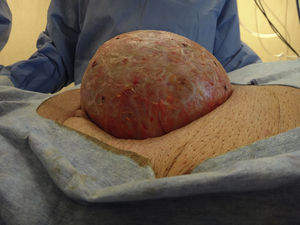
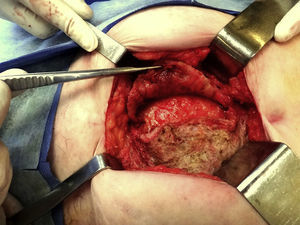
Se decide tratamiento quirúrgico y se aborda por la cicatriz previa hasta identificar dicha formación (fig. 3). Se punza y se obtienen 1100ml de material hemático oscuro, y se envía muestra para cultivo. Luego se abre y reseca la pared del quiste (fig. 4), constándose la indemnidad de la pared abdominal, por lo que no se agrega nueva plástica a la pared. Se dejan drenajes en el lecho de la quistectomía. El posoperatorio cursa sin complicaciones, y se le da el alta a las 48h. Los drenajes se le retiran al séptimo día.
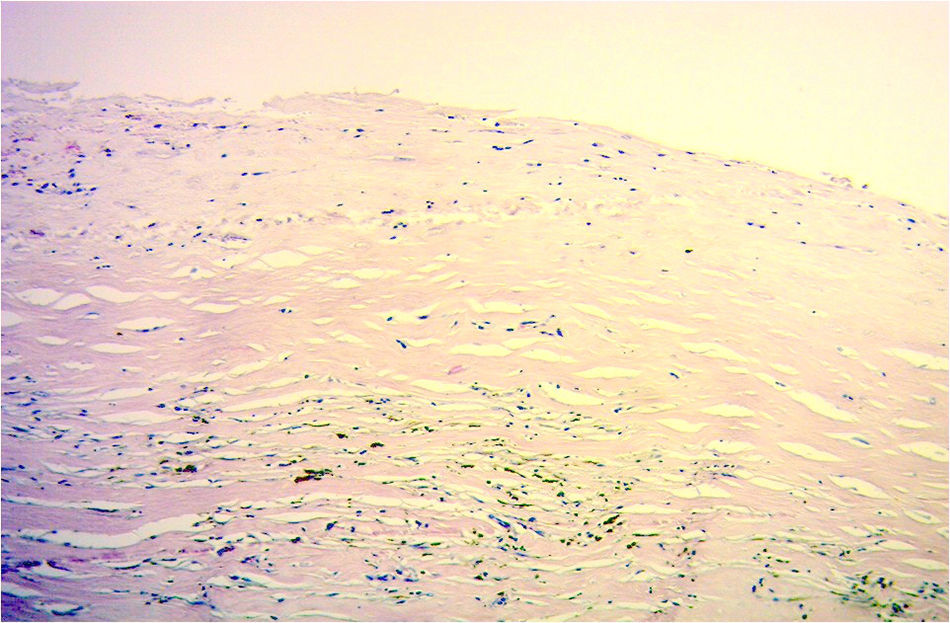
El cultivo del líquido obtenido es estéril, y el examen anatomopatológico informa de una estructura quística de 19×13×6cm, de superficie externa e interna blanquecina lisa y de pared de hasta 0.5cm de espesor, con diagnóstico de tejido fibrohialino con depósitos de hemosiderina (hematoma organizado) (fig. 5).
En la TAC no se observa comunicación entre la malla de Vicryl® intraperitoneal y el tejido celular subcutáneo. El plano de separación es absoluto, de lo que solo se puede deducir que el pseudoquiste es, en este caso, de formación exclusivamente atribuible a los fenómenos patogénicos (hematoma, linforragias, disección cruenta, etc.) que se producen en este espacio celular subcutáneo, independiente de la malla. En este sentido, la anatomía patológica no demuestra la presencia de células «granulomatosas», de «rechazo o intolerancia» (gigantonucleadas o multinucleadas), entre otros signos histológicos.
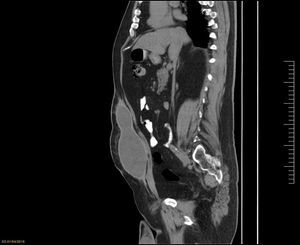
Caso 2Mujer de 71 años, con un IMC de 31.2 y eventroplastia con malla de polipropileno en posición intraperitoneal en el año 2014 como antecedente quirúrgico. Presenta seroma en el posoperatorio, que se drenó por punción en reiteradas ocasiones. Se le realiza una TAC de abdomen, con lo que se reconoce una formación quística a nivel supraaponeurótico de 90×92×38mm (fig. 6).
Se decide cirugía, y se le realiza la resección total del quiste y se le coloca drenaje en el lecho (fig. 7). No requirió una nueva plástica de pared, y cursó el posoperatorio sin complicaciones.
El estudio anatomopatológico informó fragmentos aplanados de tejido blanquecino de 10.8×6.4cm. Al corte se observó tejido de consistencia firme-elástica, con diagnóstico de tejido fibroso denso y escaso infiltrado linfoide y acúmulos de histiocitos.
En la TAC se observó que la malla contactaba con la cápsula fibrosa; por tanto, en la patogenia además de los factores traumáticos locales existía un factor añadido: el contacto de la cápsula con parte de la superficie protésica. La anatomía patológica mostraba celularidad defensiva (linfocitos e histiocitos), pero no las células típicas de respuesta granulomatosa-giganto- o multinucleadas.
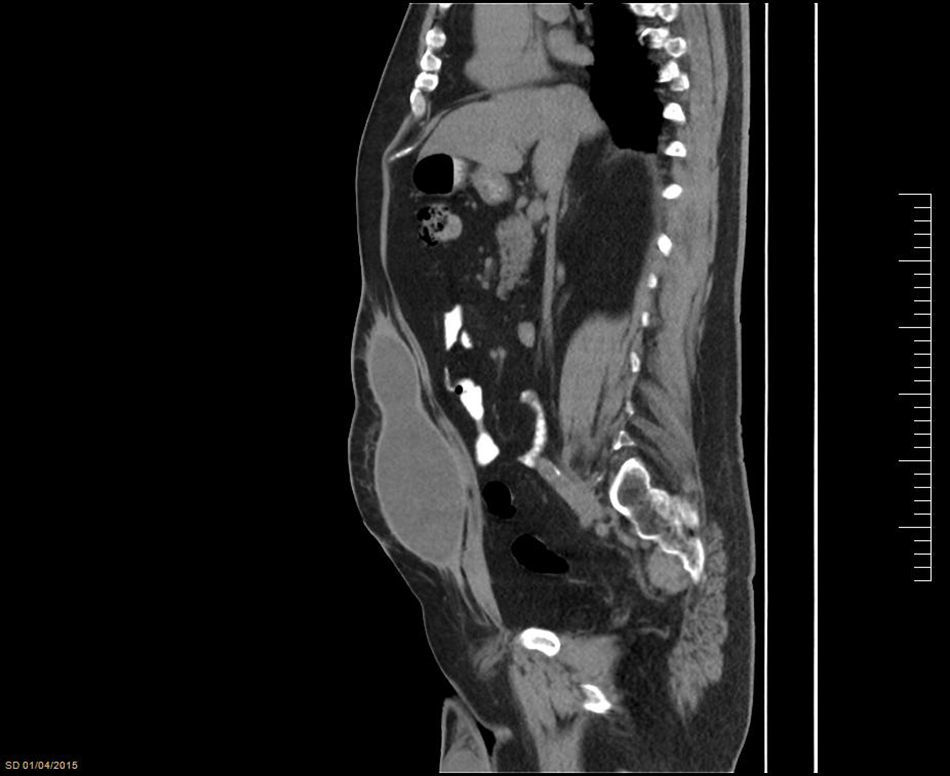
Caso 3Varón de 73 años, con un IMC de 33 y antecedente quirúrgico de dermolipectomía en 2012 que requirió múltiples punciones evacuadoras debidas a seroma posoperatorio. Consulta dos años después de la cirugía por formación redondeada a nivel de la cicatriz. Se solicita TAC de abdomen, en el que se observa quiste parietal de 130×67×198mm con paredes bien delimitadas (fig. 8).
Se realiza drenaje y resección del quiste (fig. 9). La anatomía patológica informa tejido blanquecino-parduzco de consistencia firme-elástica, con diagnostico de tejido fibroso cicatrizal.
En este caso no existía malla y, sin embargo, se formó el seroma quístico, por factores patogénicos locales. En el trabajo de Mayagoitia aparece tras una operación de Rives, y se observan en sus casos que aun con la malla retromuscular hay un contacto entre esta y la cápsula fibrosa, por que se produce, evidentemente, una disrupción –por leve que sea– en la línea media, y permite comunicación y contacto entre malla y celular subcutáneo5. No obstante, son varios los demás factores añadidos, tan o más importantes que la propia malla, salvo en los casos de las prótesis laminares, en los que esta complicación es bastante más frecuente y justificable.
DiscusiónUna revisión exhaustiva por Ielpo et al. en 2011 reveló un total de 25 casos similares en la bibliografía publicada, todos posteriores a la reparación de hernias incisionales, aunque también se han reportado casos como complicación en la hernioplastia inguinal4,8. Por lo general, suele ser asintomático. Se presenta como un abultamiento a nivel de la cicatriz, que se incrementa gradualmente durante un período de meses.
La etiología sigue siendo poco clara. La mayoría de los autores están de acuerdo en que esta condición está relacionada con la presencia de seroma posoperatorio4. Dos factores entrarían en juego en su formación: por un lado, la disrupción del drenaje linfático en el tejido celular subcutáneo producto de la disección, y por otro, la reacción inflamatoria que genera el material protésico prefascial. Esto daría lugar a una tumoración líquida bien delimitada con paredes fibrosas, propio del pseudoquiste1,4. A su vez, el hematoma también podría ser un factor etiológico, como consecuencia de la maduración y organización del mismo8,9. Sin embargo, no todos los seromas o hematomas dan lugar a esta complicación: se calcula que, en promedio, el 27% de los pacientes a los que se les coloca malla de polipropileno desarrolla seroma o hematoma1,2,10.
En lo que respecta al material protésico utilizado, no hay prueba que relacione el tipo de malla o técnica empleada con el desarrollo del pseudoquiste6, aunque Morrisd y Hughes hallaron en un metaanálisis que el polipropileno tiene una mayor tasa de formación de seroma en comparación con otros materiales, principalmente en posición prefascial11.
En cuanto al tratamiento, la punción y aspiración del quiste permite solo un tratamiento transitorio, ya que muchas veces no es evacuado por completo o recidiva. Por lo tanto, consideramos que la resección total del quiste es el único tratamiento efectivo, y después de la resección quística deberá evaluarse la continencia de la pared abdominal. Si la pared impresiona debilitada, cabe la posibilidad de agregar una nueva reparación con malla.
Todos los casos presentados tuvieron seroma posoperatorio, independientemente de la técnica y del material protésico utilizado; es más, en uno de ellos no hubo colocación de material protésico. Por lo tanto, es de fundamental importancia implementar medidas que permitan disminuir el desarrollo del mismo: evitar grandes disecciones, limitar el uso de electrocauterio, dejar la menor cantidad de material protésico en contacto con el tejido celular subcutáneo, corregir el sobrepeso, colocar drenaje aspirativo y compresión de herida.
ConclusiónEl pseudoquiste fibroso gigante es una rara complicación del tratamiento de las hernias incisionales. Su etiología parece estar relacionada con la formación de seroma o hematoma posoperatorio, pero sigue siendo poco clara. El diagnóstico se basa en el examen físico y el tac. El tratamiento definitivo es la resección total del quiste.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interésNo existen conflictos de intereses.