Las abdominoplastias se han convertido en un proceso quirúrgico frecuente en pacientes con pérdida masiva de peso tras cirugía bariátrica. El objetivo de este estudio es describir: a) la incidencia de hernias incisionales poscirugía bariátrica en los pacientes operados por abdominoplastia, y b) los resultados de su reparación simultánea.
MétodosEstudio retrospectivo descriptivo de 72 pacientes intervenidos por lipodistrofia abdominal tras cirugía bariátrica tras un periodo medio de 28 meses. Presentamos datos demográficos, IMC, comorbilidades, complicaciones y la existencia y reparación de hernia incisional simultánea.
ResultadosEn 9 pacientes (12.5%) coexistía una hernia incisional. En la cirugía laparoscópica (5 pacientes), la localización fue a nivel de la puerta de entrada del trocar supraumbilical de la línea media, siendo en la cirugía abierta (4 pacientes) algún segmento de la cicatriz. Se corrigió con sutura simple en 6 casos, dado el pequeño tamaño del orificio, y se precisó colocación de malla de PPL preperitoneal en 3 pacientes. El IMC medio fue 27.8kg/m2; 4 pacientes eran fumadores y 3 eran diabéticos tipo 2. Como complicaciones destacaron la necrosis umbilical y la infección de herida en 2 pacientes, y hematoma local en un caso.
ConclusionesEl uso de la vía laparoscópica se asocia a una menor frecuencia de secuelas herniarias. Por otra parte, la reparación se asocia a complicaciones posoperatorias locales que no influyen en el resultado final ni alargan la estancia media de la abdominoplastia, por lo que ambas cirugías combinadas generan beneficios estéticos y funcionales y disminuyen el riesgo de recurrencia.
Body contouring surgery is in high demand following the increase in bariatric surgery. The aim of this study was to evaluate the results of the repair of incisional hernias following bariatric surgery with concomitant abdominoplasty.
Methods72 patients underwent body contouring surgery following massive weight loss. The surgery was performed, on average, 28 months after gastric bypass. They were reviewed retrospectively for demographic data, pre- and post- operative weight status, co-morbidities and complications and reoperation rate and for the incidence of incisional hernias.
ResultsA total of 9 patients (12.5%) had hernia repair in combination with abdominoplasty. Gastric bypass laparoscopic approach comprising 5 patients and the open approach comprising 4, one conversion. Average body mass index at the time of abdominoplasty was 27.8kg/m2. Comorbid conditions included diabetes mellitus and smoker use. Hernias were in supra umbilical midline port and in the laparotomy. We repaired these hernias using primary closure in 6 patients and poliypropylene mesh in 3. Complications arisen: 2 developed a wound infection and umbilical necrosis and one developed a hematoma.
ConclusionThe use of laparoscopic in bariatric surgery has decreased the incisional hernias. The repair of incisional hernias following bariatric surgery with concomitant abdominoplasty is an adequate alternative procedure that does not add considerable morbidity, may reduce recurrence rates and improve aesthetic results. Moreover, the repair is associated with frequent local postoperative complications that don’t affect the result of surgical treatment and the hospital stay.
La cirugía bariátrica ha demostrado ser el único tratamiento efectivo para la pérdida de peso a largo plazo, y mejora la calidad de vida de los pacientes afectados de obesidad mórbida.
Tras una pérdida de peso masiva es frecuente la aparición de piel laxa, redundante y colgante, que va a requerir en muchas ocasiones tratamiento quirúrgico debido al malestar físico y psicosocial que supone para el paciente. Por ello, las dermolipectomías y las abdominoplastias se han convertido en un proceso quirúrgico frecuente en pacientes tras una cirugía bariátrica.
Con el desarrollo de la laparoscopia se ha ido abandonando la laparotomía como vía de acceso habitual a esta cirugía. Si bien la técnica laparoscópica ha disminuido de forma importante, las complicaciones posoperatorias en la pared abdominal de estos pacientes siguen presentándose como hernias incisionales, a veces previamente inadvertidas en el campo quirúrgico de la dermolipectomía.
El objetivo de este estudio es describir, por un lado, la incidencia de hernias incisionales después de una cirugía bariátrica en los pacientes operados de abdominoplastia, y por otro, los resultados de su reparación simultánea.
Material y métodosPacientesRealizamos un estudio retrospectivo descriptivo de todos los pacientes a los que se les realizó una dermolipectomía y abdominoplastia por faldón abdominal, consecuencia de la gran pérdida de peso tras cirugía bariátrica, entre enero de 2005 y enero de 2011.
La serie está constituida por 300 casos intervenidos por obesidad mórbida con técnica de cirugía bariátrica, bien por vía laparoscópica, bien por vía abierta. De ellos, a 72 pacientes (21 varones y 51 mujeres, con una edad media de 43.5±10.7) se les realizó una dermolipectomía y abdominoplastia, tras un periodo medio de 28 meses después de la cirugía bariátrica.
Variables estudiadas- -
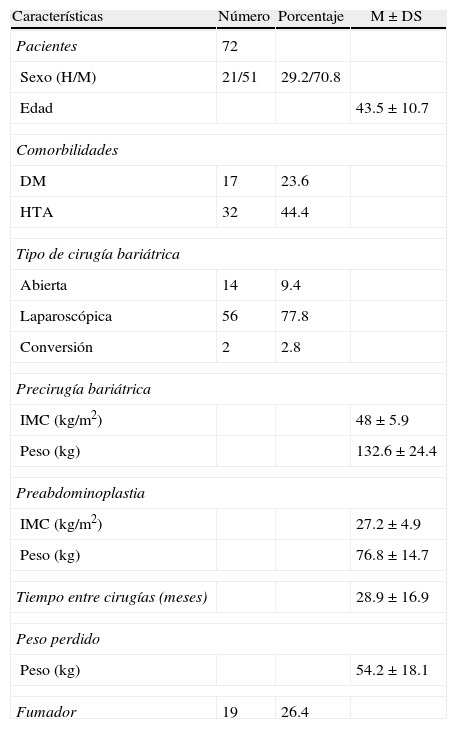
Datos demográficos (como edad y sexo), tipo de cirugía bariátrica, índice de masa corporal (IMC) en la cirugía bariátrica, IMC previo a la abdominoplastia, tiempo entre cirugías, porcentaje de peso perdido ente ambas y las comorbilidades como hipertensión, diabetes mellitus y hábito tabáquico (tabla 1).
Tabla 1.Características generales de los 72 pacientes intervenidos
Características Número Porcentaje M±DS Pacientes 72 Sexo (H/M) 21/51 29.2/70.8 Edad 43.5±10.7 Comorbilidades DM 17 23.6 HTA 32 44.4 Tipo de cirugía bariátrica Abierta 14 9.4 Laparoscópica 56 77.8 Conversión 2 2.8 Precirugía bariátrica IMC (kg/m2) 48±5.9 Peso (kg) 132.6±24.4 Preabdominoplastia IMC (kg/m2) 27.2±4.9 Peso (kg) 76.8±14.7 Tiempo entre cirugías (meses) 28.9±16.9 Peso perdido Peso (kg) 54.2±18.1 Fumador 19 26.4 - -
Existencia de hernia incisional, su diagnóstico y tipo de reparación.
- -
Estancia media, complicaciones posoperatorias desarrolladas y tasa de reintervención.
La comparación entre variables cualitativas se ha efectuado mediante la aplicación de la prueba de χ2 (chi cuadrado) de Pearson, χ2 (chi cuadrado) de tendencia lineal y exacta de Fisher. La comparación entre variables cuantitativas y una cualitativa de 2 opciones se ha analizado mediante la prueba t de Student si la variable cuantitativa se distribuye de forma normal, y mediante la prueba de Mann Whitney si la distribución es no paramétrica.
Se ha utilizado el programa informático SPSS versión 15.0 para Windows (SPSS, Chicago, Illinois, Estados Unidos).
ResultadosDe los 72 pacientes estudiados, en 9 de ellos (12.5%) coexistía una hernia incisional media; 7 fueron mujeres y 2 fueron hombres, con una edad media de 43.5±10.7 años. En todos se había realizado un bypass gástrico, por vía laparoscópica en 5 pacientes y por vía abierta en 4, uno de ellos tras conversión. El IMC medio fue 27.8kg/m2 (rango: 22-42). En cuanto a las comorbilidades, 4 pacientes eran fumadores y 3 eran diabéticos tipo 2.
El diagnóstico de la eventración, en la mayoría de las casos, fue durante la exploración física del seguimiento posoperatorio; solo en 2 casos fue un hallazgo incidental durante la cirugía del faldón abdominal. En cuanto a su localización fue, en la cirugía laparoscópica, a nivel de la puerta de entrada del trocar supraumbilical de la línea media, siendo en la cirugía abierta algún segmento de la cicatriz. Se corrigió con sutura simple en 6 casos, dado el pequeño tamaño del orificio, y se precisó la colocación de una malla de PPL preperitoneal en 3 pacientes.
En el posoperatorio inmediato destacaron la necrosis umbilical y la infección de la herida en 2 pacientes; los cuadros se resolvieron con curas locales y tratamiento antibiótico posterior. En un paciente apareció un hematoma local, tratado de forma conservadora. No se encontró ningún factor de riesgo como comorbilidades o hábito tabáquico asociado a complicaciones.
Por último, la estancia hospitalaria media fue de 5.4±1.7 días. Durante el seguimiento (rango: 24-54 meses) no se ha reintervenido a ningún paciente ni se han encontrado recurrencias en nuestra serie.
En cuanto al estudio comparativo entre la reparación herniaria simultánea con abdominoplastia y la aparición de complicaciones y tasa de reintervenciones, no se han encontrado diferencias estadísticamente significativas en ambos grupos.
DiscusiónLa obesidad se ha convertido en la epidemia del siglo xxi. Respecto a la forma mórbida, la práctica de la cirugía bariátrica se ha incrementado enormemente en las últimas décadas, considerada como la única solución al problema a largo plazo. De la misma manera, y paralelamente tras la cirugía bariátrica, ha aumentado el número de pacientes que buscan una solución al exceso de piel y tejido subcutáneo abdominal que queda tras una pérdida masiva de peso1, por lo que las abdominoplastias se han convertido en un proceso quirúrgico frecuente en pacientes con deformidades abdominales tras la cirugía bariátrica. A veces una hernia incisional coexiste con el abdomen péndulo2.
En los últimos años, la cirugía laparoscópica de la obesidad ha ido desarrollándose como vía de elección para la cirugía bariátrica, y divulgándose a pesar de su larga curva de aprendizaje. Indudablemente, la cirugía laparoscópica ha transformado las tasas y tipos de complicaciones posoperatorias de la cirugía bariátrica. Pese a que ambas técnicas son igual de efectivas para la pérdida de peso y la mejora de comorbilidades, la técnica laparoscópica, a corto plazo, presenta todas las ventajas de la cirugía mínimamente invasiva. A largo plazo, la mayor ventaja de la laparoscopia es la reducción de la tasa de hernias incisionales, complicación frecuente en la cirugía abierta (cuya incidencia varía del 20% al 40% según las distintas publicaciones), y aumenta su riesgo con el incremento del IMC, lo que como complicación típica del bypass gástrico abierto incrementa los costes y el riesgo de recurrencia tras su reparación hasta en un 36%3,4. En nuestra serie, la frecuencia de hernia incisional tras cirugía abierta fue de un 25% (4 de 16 casos) y de la cirugía laparoscópica, del 8.9% (5 de 56 casos).
Aunque no hay que olvidar que, con la rápida difusión de las técnicas laparoscópicas para distintos procesos, las publicaciones sobre hernias incisionales de los trocares son cada vez más frecuentes, y presentan una incidencia variable del 1% al 6%, con las mismas complicaciones potenciales que las producidas en la vía abierta (incarceración o estrangulación). Esas complicaciones ocurren con mayor frecuencia en el trocar de 10mm, aunque también han sido descritas en el de 5mm5.
Las causas de aparición de una hernia incisional son múltiples. La obesidad es un factor de riesgo conocido para la génesis de una hernia incisional tras cirugía abdominal. El mecanismo por el que se desarrolla es el aumento de presión intraabdominal, que es 2-3 veces mayor en pacientes obesos que en los que no lo son3,4. Otros factores predisponentes –tanto locales como sistémicos– para desarrollar hernias y sus recurrencias son los siguientes: edad avanzada, sexo (varones), enfermedades pulmonares o cardiacas, diabetes, infección de herida que interfiere en el normal proceso de cicatrización, malnutrición, íleo prolongado o vómitos posoperatorios que aumentan la presión abdominal6.
No hay consenso en el tratamiento de las hernias en pacientes con pérdida masiva de peso. El uso de cierre primario es controvertido y cuestionable en la reparación de hernias incisionales. Según el trabajo de Eid et al.7, con el cierre primario se encuentra una tasa de recurrencia del 49% respecto a las técnicas sin tensión con malla, del 8-17%. Parece que la decisión del cierre primario depende únicamente del tamaño de la hernia, por lo que hernias umbilicales pequeñas (menores de 3-4cm) pueden ser reparadas como el cierre del trocar de 12mm en la cirugía. En nuestra serie se ha reparado el defecto con malla en 3 pacientes, que correspondían a defectos de la laparotomía, mientras que en los 6 restantes se utilizó el cierre simple por el pequeño tamaño del defecto (Ø<1-2cm). No han existido recurrencias en el seguimiento.
En la mayoría de los casos, este tipo de hernia, si se descubre, no requiere tratamiento de urgencias, por lo que puede retrasarse hasta que el paciente alcance su peso ideal. Probablemente la reparación conjunta de hernia y abdominoplastia mejore los resultados de la cirugía herniaria y disminuya el riesgo de recurrencia8,9. Ijin et al.10, al comparar el grupo de reparación herniaria aislada con el grupo al que se le realizó una reparación simultánea con una abdominoplastia, no encontró diferencias significativas respecto a la aparición de complicaciones. Al igual que Ijin et al.10 y Kerviler11, creemos en la importancia de estabilizar el peso para obtener mejores resultados. Una hipótesis que justificaría esta afirmación sería que el estado de nutrición de los pacientes es mejor en el paciente que ha estabilizado su peso, ya que la cirugía bariátrica produce un disbalance nutricional, debido al proceso restrictivo y malabsortivo, que genera un déficit de vitaminas y proteínas que afecta negativamente a la cicatrización de las heridas. Así, durante el primer año tras la cirugía, estos pacientes tienen menos reservas nutricionales y sufren un 50% de pérdidas de vitaminas y proteínas, por lo que parece conveniente intervenirlos tras el transcurso de los 24 meses (aproximadamente) de la cirugía bariátrica.
El riesgo de complicaciones posoperatorias tras la abdominoplastia es mayor en este tipo de población por la misma razón por la que es más vulnerable a la formación de hernias. En la serie que presentamos, encontramos 3 complicaciones menores, que son infección, necrosis y hematoma, y que no influyeron en el resultado estético de las abdominoplastias, ni alargaron la estancia media.
ConclusionesEn nuestra serie, el uso de la vía laparoscópica inicial se asocia a una menor frecuencia de secuelas herniarias, probablemente por el cierre del orificio de trabajo en el bypass gástrico laparoscópico, que disminuye la aparición de eventraciones.
Por otra parte, la reparación se asoció a complicaciones posoperatorias locales menores, como infección o hematoma, que no influyeron en el resultado final ni alargaron la estancia media de la abdominoplastia, por lo que ambas cirugías combinadas generan beneficios funcionales y estéticos.
Probablemente, la reparación herniaria combinada con abdominoplastia mejore los resultados de la cirugía herniaria, y disminuya el riesgo de recurrencia.
FinanciaciónArtículo financiado en parte por el FFIS (Fundación para la Formación e Investigación Sanitaria de la Región de Murcia, España, Grupo FFIS-008).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.