REVISTA IBEROAMERICANA DE FISIOTERAPIA Y KINESIOLOGÍA
Revista Iberoamericana de Fisioterapia y Kinesiología 1998;1:3-14
Enero-Marzo 1998
R. Fernández Cervantes
S. Souto Camba
B. Rodríguez Romero
S. Martínez Bustelo
I. Raposo Vidal
M. Barcia Seoane
Escuela Universitaria de Fisioterapia. La Coruña.
Correspondencia:
Ramón Fernández Cervantes
Escuela Universitaria de Fisioterapia
Campus de Oza
15006 La Coruña
RESUMEN
Introducción: Fue ingresada en nuestra Unidad de la Escuela Universitaria de Fisioterapia de La Coruña una chica intervenida por astrocitoma de la médula oblongata. En el postoperatorio presentó parálisis completa de los pares craneales IX, X y XII con pérdida de deglución voluntaria y refleja y parálisis lingual. Precisaba traqueotomía para la ventilación y alimentación por sonda nasogástrica. Cuando ingresó en la Unidad la evolución funcional de los músculos era mínima.
Propusimos reeducar los músculos por electroestimulación, mioretroalimentación y cinesiterapia con el fin de alcanzar un grado de deglución funcional.
Material y métodos:
-- Equipo de mioretroalimentación:
--
*Dos electrodos electromiográficos colocados en los músculos digástricos a nivel cricoideo.
--
*Esta señal produce retroalimentación al paciente por una señal visual y otra auditiva.
-- Equipo de baja frecuencia para electroestimulación transcutánea de los nervios motores.
-- Estímulos exteroceptivos.
-- Cinesiterapia activa y contrarresistencia de los músculos faciales y linguales.
-- Tratamiento diario.
Resultados: Observamos un aumento del volumen y fuerza lingual. La paciente tiene deglución voluntaria y refleja.
Conclusiones:
-- La electroestimulación y mioretroalimentación permiten la reeducación de grupos funcionales de músculos automatizados después de una lesión neurológica.
-- Potenciar estos músculos y aprender a controlarlos por cinesiterapia permiten lograr una deglución eficaz.
PALABRAS CLAVE
Fisioterapia; Feedback; Deglución.
ABSTRACT
Intoduction: Admited in our Unit of the Phisiotherapy University School of La Coruña a girl operated of an astrocitoma of the medulla oblongata. Postsurgery presented a complete paralisis of the IX, X and XII craneal pairs with the loss of voluntary and reflexed swallowing, and tongue paralisis. Needed tracheotomy for ventilation. She''s been fed by nasogastric sonda. When she entered our unit the functional evolution of the muscles was minimum.
We pretend by electrostimulation, miofeedback and kinesitherapy reeducate the muscles and reach a grade
of functional swallowing.
Material and methods:
-- Miofeedback team:
--
*Two electromiografic electrods: at the digastric muscles and cricoid level.
--
*This signal is feedback to the patient by one visual signal and another hearing signal.
-- Low frequency team: for transcutane electroestimulation of the motor nerves.
-- Exteroceptive stimules.
-- Active and resisted kinesitherapy of facial and tongue muscles.
-- Daily treatment.
Results: We notice increasement of volume and power of the tongue. Can swallow voluntary and reflected.
Conclusions:
-- The electrostimulation and the miofeedback allows to reeducate groups of automitised functional muscles after a neurologic injury.
-- The potentiolation of these muscles and the learning of it''s control allowed, by kinesitherapy, to reach an efective deglutation.
KEY WORDS
Phisiotherapy; Feedback; Deglutation.
Revista Iberoamericana de Fisioterapia y Kinesiología 1998;1:3-14
INTRODUCCIÓN
Definición
El término biofeedback está compuesto por el prefijo griego bio (vida) y la palabra compuesta inglesa
feedback, que literalmente significa retroalimentación. Esta palabra deriva de feedback, término acuñado por Robert Weiner (1961) desde la cibernética y que se refiere a cualquier sistema que cuenta con un método de control que reintegra la información de los resultados de una acción al propio sistema de ejecución. Para explicarlo de una forma sencilla se compara con un termostato de un calefactor en el que se marca una determinada temperatura a mantener. El sistema recoge la información de la temperatura ambiente y enciende por sí solo el sistema calefactor siempre que los valores sean inferiores a los predeterminados. Si son iguales o mayores el sistema se apagará automáticamente.
Todo sistema de feedback es un sistema cerrado con un determinado estado ideal de equilibrio y que se regula por comparación de ese estado ideal con el estado real de determinadas funciones.
El principio básico sobre el que se apoya el biofeedback es la posibilidad de control y modificación de forma voluntaria de determinadas funciones corporales o procesos biológicos cuando se facilita al mismo tiempo información acerca de ellos. La ventaja principal es que se suministra información de un determinado proceso biológico del cual no se tiene información de forma consciente.
De forma resumida podríamos decir que el feedback es información y el biofeedback es información de un proceso biológico. Además, lo que no se debe olvidar es que no es el biofeedback el responsable final de la modificación del proceso biológico, sino que este responsable es el propio individuo con el autocontrol voluntario que consigue sobre esa función.
Como un deportista que aprende a patear una pelota, la persona que recibe adiestramiento en biofeedback intenta mejorar sus habilidades a través de la observación de su propia ejecución. Cuando la pelota no entra en la portería, el deportista ajusta la patada para que la pueda ejecutar mejor la próxima vez que lo intente.
Fundamentos del biofeedback
El biofeedback en sus inicios fue desarrollado por psicólogos dentro del marco de la psicología clínica y, dentro de ésta, en la psicología del aprendizaje. Sus bases se fundamentan en el condicionamiento operante o instrumental de forma que se considere que la información suministrada actúa como una contingencia inmediata a la ejecución de una conducta (movimiento, etc.) y que pretende aumentar o disminuir su frecuencia de aparición.
El aprendizaje de una conducta depende en gran parte del conocimiento de los resultados o los efectos de su emisión, así al suministrar al paciente información acerca de las consecuencias de esa conducta se facilitará su control voluntario.
Es posible incluso que la rapidez para aprender una u otra conducta dependa de la calidad del feedback suministrado.
Se considera como técnica de biofeedback cualquier técnica que utilice instrumentación para suministrar una información inmediata y precisa al paciente acerca de la conducta fisiológica que está realizando.
Historia
En la historia del biofeedback existen una serie de hechos y autores no relacionados directamente con éste, pero cuyos trabajos pioneros en campos afines asentaron las bases culturales sobre las que posteriormente se asentaría el biofeedback. Destacan así nombres como Tarchanoff, de finales del siglo pasado; West y Savage (1918), King (1920), Ogden y Schock (1939) o McClure (1959), que hicieron trabajos sobre el control voluntario del latido cardíaco.
Importantes en el campo del feedback EMG (electromiográfico) han sido los estudios de Blair (1901) sobre la posibilidad de aprendizaje del control voluntario de la actividad neuromuscular: facilitando a sujetos información (feedback) logró enseñarles a activar el músculo auricular posterior de la oreja, normalmente fuera del control voluntario.
Antecedentes importantes del biofeedback son también las investigaciones sobre la relajación llevadas a cabo por Schultz (1932) y Jacobson (1925, 1938, 1939) de forma independiente.
El estudio básico y fundamental en el inicio del biofeedback para establecer que la modificación de las funciones viscerales (como la frecuencia cardíaca, la tensión arterial, etc.) no tiene por qué depender de las funciones somatomotoras se hizo en 1967 por Miller et al sobre ratas curarizadas. Para eliminar la posible mediación somatomotora utilizó curare. Fue a partir de este experimento cuando el biofeedback toma cartas credenciales en el mundo científico.
El desarrollo de la cibernética o la ingeniería electrónica, estimulado en gran medida por la segunda guerra mundial, favoreció la instauración y desarrollo del biofeedback, pudiéndose distinguir tres fases:
-- Una primera fase fue la continuación del contexto cultural descrito, en el que varios autores comienzan a utilizar con cierta sistematización los principios de biofeedack aplicados a diferentes campos, sin reconocer el nacimiento de una nueva disciplina. Adquiere aquí un desarrollo importante el feedback EMG, así como el electroencefalográfico.
-- En una segunda fase surgen los primeros experimentos en los que se confirma el nuevo concepto científico del biofeedback: investigación sistemática en humanos y animales.
-- En la tercera fase se desarrolla su aplicación clínica en diferentes ámbitos, control de funciones orgánicas, control motor, déficit de atención, drogadicción, trastornos relacionados con el estrés...
Gracias al gran conocimiento de las aplicaciones del biofeedback a problemas clínicos humanos ocurrido en los setenta, acontecen hechos o logros institucionales que acaban por dar al biofeedback solidez, estabilidad y visión de futuro.
Relación entre Fisioterapia y biofeedback
El biofeedback podría definirse como «un proceso a través del cual una persona aprende a controlar respuestas fisiológicas normalmente no sometidas a control voluntario o respuestas voluntarias cuya regulación ha sido interrumpida o alterada» (Carrobles et al, 1981. p. 8).
La OMS define la Fisioterapia como «el arte y la ciencia del tratamiento por medio del ejercicio terapéutico, calor, frío, luz, agua, masaje, electricidad; además, la Fisioterapia incluye la ejecución de pruebas eléctricas y manuales para determinar el valor de la afección de la inhibición y fuerza muscular, pruebas para las capacidades funcionales, la amplitud de movimiento articular y medidas de capacidad vital, así como ayudas diagnósticas para el control de la evolución».
La aplicación de biofeedback en la Fisioterapia la podemos basar en la definición de Carrobles et al, que nos dicen que el biofeedback es un proceso por el cual una persona aprende a controlar respuestas fisiológicas. Esto es muy útil en la Fisioterapia para reeducar una función que se ha perdido o para enseñar una nueva, lo que supone uno de los objetivos fundamentales de la Fisioterapia. De otro lado se realiza un
feedback instrumental que suplementa y/o sustituye el feedback natural (espejo, contactos manuales) que siempre se han utilizado en Fisioterapia. Además es un medio terapéutico que se basa en medios físicos.
EL USO DEL BIOFEEDBACK HOY DÍA
Las técnicas clínicas del biofeedback que surgieron de los estudios iniciales de laboratorio se pueden utilizar hoy día ampliamente en el tratamiento de una amplia gama de condiciones. Éstas incluyen:
-- Las cefaleas por jaquecas o tensión y otros tipos de dolor.
-- Los trastornos del sistema digestivo.
-- La tensión arterial alta y su opuesto, la tesión arterial baja.
-- Las arritmias cardíacas (anomalías en el ritmo cardíaco).
-- La enfermedad de Raynaud.
-- La epilepsia.
-- La parálisis y otros trastornos del movimiento.
-- La adicción a las drogas y el alcoholismo.
-- Los déficit de atención.
-- Los trastornos relacionados con el estrés.
ELECTROMIOFEEDBACK EN UN CASO
DE PARÁLISIS DE LA DEGLUCIÓN
El caso que vamos a comentar se refiere a una paciente de 10 años de edad que fue diagnosticada de un astrocitoma grado I e intervenida del mismo en el Servicio de Neurocirugía de la Clínica Universitaria de Navarra (España). El tumor estaba situado en el bulbo raquídeo a nivel del origen de los pares craneales IX, X, XII. Después de la intervención la paciente cursó con una parálisis de la deglución.
Recuerdo anatomofisiológico de la deglución
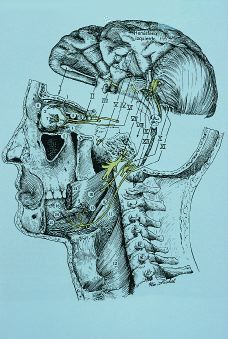
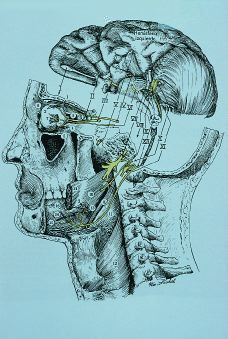
Anatomofisiología del bulbo raquídeo (Fig. 1)
El bulbo raquídeo está situado en el extremo inferior del tronco encefálico e inmediatamente por encima de la médula espinal.
Éste, junto con la protuberancia y el mesencéfalo, constituyen la formación reticular encargada de funciones muy importantes. Así, en el bulbo se encuentran los centros del control vasomotor y respiración.
De la misma manera el bulbo y la protuberancia inferior contienen el centro que regula la deglución, lo cual no es de extrañar si tenemos en cuenta que en el bulbo están presentes los núcleos de los nervios craneales:
-- IX: glosofaríngeo.
-- X: vago.
-- XI: accesorio.
-- XII: hipogloso, subyacentes a la mitad inferior del IV ventrículo y a cada lado.
-- V: trigémino, en situación más profunda junto con la formación reticular.
Las raíces de estos nervios salen a través de los surcos anterolaterales (XII) y posterolaterales (X, IX, XII) del bulbo.
Anatomofisiología de la deglución
Previa a la deglución es necesaria la fase de la masticación: la principal finalidad de la masticación consiste en facilitar la deglución reduciendo previamente el tamaño de las partículas alimentarias y lubrificándolas con las saliva.
La musculatura responsable de la masticación es inervada por los pares craneales:
-- XII o hipogloso, que da la inervación motora a la musculatura intrínseca y extrínseca de la lengua.
-- VII o facial, que da la inervación motora a la musculatura de la mejilla, bucinador y expresión facial.
-- V o trigémino, cuya rama motora inerva la mayor parte de la musculatura de la masticación.
Estos nervios se encargan de:
1. Funciones del V par (trigémino):
a) Sensitiva:
-- Desde la parte inferior de la cavidad nasal, cara, dientes superiores, a la parte superior de la boca (rama maxilar).
-- Desde la superficie de la mandíbula, dientes inferiores, mucosa y parte anterior de la lengua (rama mandibular).
b) Motora: músculos de la masticación.
2. Funciones del IX par (glosofaríngeo):
a) Sensitiva: desde faringe y parte posterior de la lengua, incluyendo el gusto.
b) Motora: músculos de la masticación.
3. Funciones del X par (vago):
a) Sensitiva: gran parte de las vísceras del tórax y abdomen.
b) Motora: laringe y músculos faríngeos medios e inferiores (cricofaríngeo).
4. Funciones del VII par (hipogloso):
-- Motora: músculos intrínsecos y extrínsecos de la lengua.
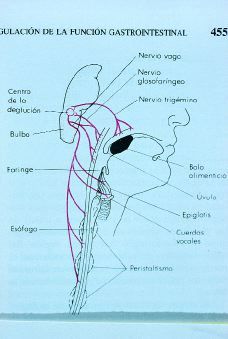
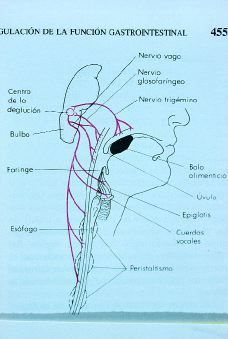
La deglución consta de tres fases (Fig. 2):
1. Bucal o voluntaria.
2. Faríngea o involuntaria.
3. Esofágica o involuntaria.
-- Primera fase: bucal o voluntaria. El bolo alimenticio situado en el dorso de la porción libre de la lengua es impulsado hacia atrás y arriba por acción de la contracción de la musculatura intrínseca de la lengua, controlada por el XII par craneal (hipogloso).
-- Segunda fase: faríngea o involuntaria. La llegada del bolo alimenticio a las áreas táctiles más sensibles de la faringe, situadas en el anillo que rodea la abertura faríngea, provoca una estimulación transmitiendo los impulsos a través de las porciones sensitivas de los nervios trigéminos (V) y glosofaríngeo (IX) hacia el bulbo raquídeo.
Las etapas sucesivas del proceso de deglución son controladas luego de forma automática en una secuencia ordenada por áreas neuronales distribuidas por la sustancia reticular del bulbo y la porción inferior de la protuberancia. De ellas se transmiten impulsos motores eferentes hacia la faringe y el esófago superior a través de los nervios craneales V (trigémino), IX (glosofaríngeo), X (vago) y XII (hipo-
gloso) desencadenándose el proceso de la deglución.
En conclusión, la fase faríngea de la deglución es prácticamente un acto reflejo que casi nunca es iniciada por estímulos directos. Por el contrario, casi siempre empieza con el movimiento voluntario de la comida hacia la parte posterior de la boca que desencadena el reflejo deglutorio.
-- Tercera fase: esofágica o involuntaria. Se inicia con la entrada del bolo alimenticio en el esófago. En él las ondas peristálticas del esófago se inician por reflejos vagales que se transmiten a través de fibras vagales aferentes (V par) al bulbo y de regreso al esófago a través de fibras vagales eferentes (X par).
Astrocitoma
Es un tumor cerebral dentro de la clasificación histogénica (según tejido de origen); se trata de un tumor del neuroepitelio.
En el caso que nos ocupa se corresponde a un subtipo: el protoplasmático, poco frecuente. Puede aparecer en cualquier estructura cerebral y en la médula espinal; en este caso la paciente estaba afectada de un astrocitoma protoplasmático grado I situado en la parte posterolateral izquierda del bulbo raquídeo, a nivel de la clava izquierda.
El astrocitoma puede presentarse en cuatro estadios que aparecen sucesivamente al ir evolucionando durante varios años.
En el grado I el tumor se desarrolla en una zona específica del cerebro o médula; se trata de un tumor localizado y no infiltrante que responde bien a la cirugía. La paciente fue sometida a extirpación de la lesión, la cual se encontraba en este estadio.
Esto evitó la posible evolución del astrocitoma a grado II, que ya infiltraría lentamente la sustancia blanca de cerebro y médula, y más posteriormente a grado III, que correspondería a un astrocitoma maligno o glioblastoma, altamente invasivo, de rápido crecimiento y localizado más frecuentemente en el cuerpo calloso, lóbulo frontal, parietal, temporal y tálamo.
Tras la intervención, la paciente presentó, según se desprende del informe clínico: parálisis completa bilateral de los pares craneales IX, X, XII, que provocaba:
-- Deglución ineficaz.
-- Parálisis de cuerdas vocales en abducción con hipoestesia del vestíbulo laríngeo.
-- Atrofia y parálisis lingual. Como consecuencia precisó sonda nasogástrica para alimentación y cánula traqueal con balón al objeto de evitar aspiraciones pulmonares que la paciente sufrió en tres ocasiones, las cuales requirieron tratamiento específico.
Ocho meses después de la intervención la paciente presenta la siguiente situación:
-- Evolución del IX par craneal: recupera el reflejo laríngeo e inicia contracción faríngea.
-- Evolución del X par craneal: contracción del constrictor medio e inferior de la faringe.
-- Evolución del XII par craneal: inicia la movilidad en la retropulsión de la lengua.
Un año despues de la intervención recibimos a la paciente en nuestra unidad docente-asistencial e iniciamos el tratamiento fisioterápico por medio de: electroestimulación (Figs. 3 y 4) facial y lingual, y miofeedback: estimulación motriz de la lengua y de la deglución.
Para ello empleamos (Figs. 5, 6 y 7) reeducación motriz por estimulación sensitivo-refleja, estimulando el paladar, la lengua y el reflejo de deglución. Kinesiterapia activa, activa-resistida de la musculatura intrínseca de la lengua y de la musculatura facial.
MATERIAL Y MÉTODOS
Equipo de corrientes de baja frecuencia (Dynatron 438 de Enraf-Nonius):
-- Aplicación monopolar: electrodo puntiforme y electrodo indiferente de caucho colocado en uno de los brazos.
-- Tipo de corriente: progresiva exponencial.
-- Impulso: 200 ms.
-- Pausa: 500 ms.
-- Intensidad: 3,3 mA.
-- Tiempo total de aplicación: 15 minutos.
-- Tiempo de estimulación por punto: de 1 a 1,5 minutos.
-- Frecuencia del tratamiento: 3 días por semana.
-- Puntos de estimulación: en musculatura intrínseca de la lengua.
Miofeedback (equipo Myomed 432 de Enraf-Nonius)
Para la monitorización de la lengua utilizamos:
-- Canal de captación del potencial eléctrico expresado en microvoltios, evolucionando desde la escala de 100 a 300 microvoltios y por último de 1.000 microvoltios.
-- Retroalimentación doble: acústica y visual.
-- Electrodos transcutáneos de plata-cloruro de plata.
-- Localizados en músculos digástrico, milohioideo y cricoideo, con adecuada preparación de la piel para evitar artefactos.
-- Durante esta fase se realiza reeducación motriz por estimulación sensitivorefleja y kinesiterapia activoresistida de los siguientes movimientos: antepulsión, elevación, desplazamiento a derecha e izquierda y elevación y antepulsión resistida de la lengua.
En la deglución se empleó:
-- La misma metódica anterior, pero localizando los electrodos a nivel cricoideo.
-- Realizamos en esta fase una estimulación sensitivorefleja de la deglución por roce con cucharilla a nivel de la úvula y cara posterior de la orofaringe, con introducción de un fragmento de alimento blando, al mismo tiempo que verbalmente se le pide que realice la deglución. Quedando registrados estos valores y los anteriores en una tabla de registro formada por un diagrama que refleja la intensidad de los valores obtenidos, expresada en mV, en la ordenada y en la abscisa se reflejan los valores de tiempo expresados en semanas de tratamiento.
Utilizamos la electroterapia para conseguir la contracción de aquellos músculos en los que el paciente por falta de uso y debido al automatismo de su función ha dejado de utilizar. Asimismo, para conseguir la estimulación motriz analítica de los músculos afectados por la parálisis.
Con el miofeedback se pretende que la paciente alcance el control voluntario de aquellos músculos que han iniciado su función por medio de la electroestimulación y la kinesiterapia.
Por tanto, pretendemos complementar todas las técnicas de tratamiento con los objetivos fisioterápicos generales de reeducar la musculatura intrínseca de la lengua y de la deglución y alcanzar un grado de deglución eficaz.
RESULTADOS (Figs. 8, 9 y 10)
Despues de 17 semanas de tratamiento hemos encontrado una evolución positiva en todos los movimientos de la lengua, como se puede apreciar en las figuras 8, 9 y 10, que reflejan los valores objetivos de los movimientos estudiados expresados en microvoltios. En cuanto a la valoración visual (Figs. 11, 12, 13 y 14) se pueden comparar las figuras 11 y 12 tomadas en la valoración inicial antes de iniciar la terapia, en las que se puede apreciar la atrofia lingual, con las 13 y 14 tomadas al finalizar esta primera fase de tratamiento.
En cuanto a la deglución (Fig. 15) se apreció una mejoría en la coordinación, intensidad y eficiencia de la misma. En la figura 15 se muestran los valores crecientes de esta función que resultan más amplios cuando antes de solicitarle que efectúe la deglución se le realiza una estimulación refleja a nivel de la úvula. La figura 16 refleja la valoración radiológica con contraste de papilla de bario realizada al finalizar la decimoséptima semana de terapia, pudiéndose observar cómo la papilla desciende por el esófago (Fig. 16).
COMENTARIO
Con relación al caso descrito cabe decir que hemos encontrado pocas referencias en la literatura para un caso similar, lo que nos obligó a diseñar el protocolo concreto de intervención. También nos hemos guiado por los valores EMG obtenidos semanalmente para ir modificando los diferentes parámetros terapéuticos. Juntamente con el neurocirujano hemos decidido mantener el tratamiento mientras estos valores evolucionen positivamente, máxime teniendo en cuenta la edad de la paciente, lo que dificulta más el establecer un criterio pronóstico acerca de el grado de reinervación final.
CONCLUSIONES
Si bien creemos que el caso expuesto no resulta suficiente para poder extraer unas conclusiones concretas y definitivas, sí nos permitimos proponer algunas generales:
Consideramos que el miofeedback se muestra eficaz en la reeducación de afecciones motoras complejas.
El miofeedback es una técnica de tratamiento que contribuye a motivar al paciente al considerarlo como artífice principal del mismo. El paciente se motiva porque recibe la evidencia de que sus esfuerzos le llevan hacia la recuperación.
Aunque muy importante es el potencial terapéutico de este método, igualmente importante es su potencial investigador por aportar implícitamente una metodología de medición objetiva.
Es necesario el estimular la utilización de recursos alternativos a la Fisioterapia clásica que permitan ampliar los horizontes de nuestra profesión, adaptándola a los nuevos retos que nos presenta la cirugía y la medicina y derribando de esta forma cualquier tipo de frontera.
R. Fernández Cervantes
S. Souto Camba
B. Rodríguez Romero
S. Martínez Bustelo
I. Raposo Vidal
M. Barcia Seoane
Fisioterapia y retroalimentación: un caso4REVISTA IBEROAMERICANA DE FISIOTERAPIA
Y KINESIOLOGÍA
Volumen 1
Número 1
Enero-Marzo 1998
Fisioterapia y retroalimentación: un caso5R. Fernández Cervantes
S. Souto Camba
B. Rodríguez Romero
S. Martínez Bustelo
I. Raposo Vidal
M. Barcia Seoane
Fisioterapia y retroalimentación: un caso6REVISTA IBEROAMERICANA DE FISIOTERAPIA
Y KINESIOLOGÍA
Volumen 1
Número 1
Enero-Marzo 1998
Fisioterapia y retroalimentación: un caso
7
| Figura 1. Pares craneales. | ||||||||||||||
| Figura 2. Fases de la deglución. | Figura 3. Electroestimulación del digástrico. | Figura 4. Electroestimulación lingual. | Figura 5. Aplicación del feedback instrumental. | Figura 6. Estimulación sensitivomotriz de la lengua. | Figura 7. Kinesiterapia resistida de la lengua. | Figura 8. Evolución del desplazamiento derecho de la lengua. | Figura 9. Evolución del movimiento de antepulsión de la lengua. | Figura 10. Evolución del movimiento de elevación de la lengua. | Figura 11. Atrofia lingual al inicio del tratamiento. | Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 2. Fases de la deglución. | |||||||||||||
| Figura 3. Electroestimulación del digástrico. | Figura 4. Electroestimulación lingual. | Figura 5. Aplicación del feedback instrumental. | Figura 6. Estimulación sensitivomotriz de la lengua. | Figura 7. Kinesiterapia resistida de la lengua. | Figura 8. Evolución del desplazamiento derecho de la lengua. | Figura 9. Evolución del movimiento de antepulsión de la lengua. | Figura 10. Evolución del movimiento de elevación de la lengua. | Figura 11. Atrofia lingual al inicio del tratamiento. | Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 3. Electroestimulación del digástrico. | ||||||||||||
| Figura 4. Electroestimulación lingual. | Figura 5. Aplicación del feedback instrumental. | Figura 6. Estimulación sensitivomotriz de la lengua. | Figura 7. Kinesiterapia resistida de la lengua. | Figura 8. Evolución del desplazamiento derecho de la lengua. | Figura 9. Evolución del movimiento de antepulsión de la lengua. | Figura 10. Evolución del movimiento de elevación de la lengua. | Figura 11. Atrofia lingual al inicio del tratamiento. | Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 4. Electroestimulación lingual. | |||||||||||
| Figura 5. Aplicación del feedback instrumental. | Figura 6. Estimulación sensitivomotriz de la lengua. | Figura 7. Kinesiterapia resistida de la lengua. | Figura 8. Evolución del desplazamiento derecho de la lengua. | Figura 9. Evolución del movimiento de antepulsión de la lengua. | Figura 10. Evolución del movimiento de elevación de la lengua. | Figura 11. Atrofia lingual al inicio del tratamiento. | Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 7. Kinesiterapia resistida de la lengua. | ||||||||
| Figura 8. Evolución del desplazamiento derecho de la lengua. | Figura 9. Evolución del movimiento de antepulsión de la lengua. | Figura 10. Evolución del movimiento de elevación de la lengua. | Figura 11. Atrofia lingual al inicio del tratamiento. | Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 5. Aplicación del feedback instrumental. | ||||||||||
| Figura 6. Estimulación sensitivomotriz de la lengua. | Figura 7. Kinesiterapia resistida de la lengua. | Figura 8. Evolución del desplazamiento derecho de la lengua. | Figura 9. Evolución del movimiento de antepulsión de la lengua. | Figura 10. Evolución del movimiento de elevación de la lengua. | Figura 11. Atrofia lingual al inicio del tratamiento. | Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 6. Estimulación sensitivomotriz de la lengua. | |||||||||
| Figura 7. Kinesiterapia resistida de la lengua. | Figura 8. Evolución del desplazamiento derecho de la lengua. | Figura 9. Evolución del movimiento de antepulsión de la lengua. | Figura 10. Evolución del movimiento de elevación de la lengua. | Figura 11. Atrofia lingual al inicio del tratamiento. | Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
11
| Figura 9. Evolución del movimiento de antepulsión de la lengua. | ||||||
| Figura 10. Evolución del movimiento de elevación de la lengua. | Figura 11. Atrofia lingual al inicio del tratamiento. | Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 8. Evolución del desplazamiento derecho de la lengua. | |||||||
| Figura 9. Evolución del movimiento de antepulsión de la lengua. | Figura 10. Evolución del movimiento de elevación de la lengua. | Figura 11. Atrofia lingual al inicio del tratamiento. | Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 10. Evolución del movimiento de elevación de la lengua. | |||||
| Figura 11. Atrofia lingual al inicio del tratamiento. | Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 11. Atrofia lingual al inicio del tratamiento. | ||||
| Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | ||
| Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | |
| Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 12. Imagen de atrofia lingual al inicio del tratamiento. | |||
| Figura 13. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 14. Mejoría de la atrofia lingual al final del período de tratamiento (aumento de volumen y fuerza en la contracción). | Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). | Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
13
| Figura 15. Evolución de la deglución con y sin estimulación (registro electromiográfico). |
| Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
| Figura 16. Imagen radiográfica que muestra papilla de bario a nivel esofágico. |
BIBLIOGRAFÍA
Netter FH. Sistema nervioso: anatomía y fisiología (tomo 1.1). Salvat; 1991.
Sobotta. Atlas de anatomía humana (volumen 1). Panamericana; 1991.
Basmajian JV. Biofeedback: principles and practice for clinicians. 3.a ed. 1989.
Simon MA. Biofeedback y rehabilitación. Promolibro; 1989.
Hinsch M. Tratamiento miofeedback en pacientes con lesiones periféricas nerviosas y miofeedback como método de tratamiento después de una trasposición del tendón del músculo flexor superficial de los dedos, del dedo anular hacia el dedo pulgar. Revista El Fisioterapeuta 1984;24 y 1982;13.
Diéguez-Herrera N, Herrera JA. Apuntes Curso de formación teórico-práctico en técnicas y procedimientos de autorregulación fisiológica por medio del biofeedback. Neurobehavioral Institute of Miami. La Coruña, marzo de 1995.
Barthe J. Pneumokinesitherapie. París: Doin Editeurs; 1990.
Carrobles. El biofeedback en la rehabilitación de accidentes de la mano y el pie: estudio experimental de casos clínicos. Madrid: Fundación Mapfre; 1981.
Labrador, Cruzado, Muñoz. Manual de técnicas de modificación y terapia de conducta. Madrid: Pirámide, SA; 1995.
Guyton AC. Tratado de fisiología médica. 8.a ed. Interamericana. McGraw-Hill.