REVISTA IBEROAMERICANA DE FISIOTERAPIA Y KINESIOLOGÍA
Volumen 1 Número 2 Páginas 137 a 144 Abril-Septiembre 1998
Artículo
La ruptura fibrilar: tratamiento fisioterápico
J. Rocha Ventosa. Socio AEF n.° 2.779
Fisioterapeuta del Deporte
Correspondencia:
Jaume Rocha Ventosa
Centre de Recuperació Funcional (CRF)
Camí Capellans, 14
08870 Sitges (Barcelona)
RESUMEN
Las lesiones musculares se producen con gran frecuencia, y en concreto la ruptura miofibrilar. No obstante, la diferente nomenclatura usada para la definición de una misma lesión hace que se confundan tratamientos y diagnósticos. La ruptura miofibrilar y la elongación son un ejemplo de ello. En este trabajo se expone un protocolo de tratamiento fisioterápico de la ruptura miofibrilar (tirón), así como un diagnóstico diferencial de la ruptura y de la elongación para evitar de esta manera el confusionismo y la aplicación incorrecta de un tratamiento.
PALABRAS CLAVE
Ruptura miofibrilar; Elongación; Prevención.
ABSTRACT
Muscle lesions occur frequently, particularly myofibrillary rupture. However, differences in the nomenclature used to describe similar lesions causes confusion in their treatment and diagnosis. Miofibrillary rupture and elongation are examples. This study describes a protocol for the physical therapy of myofibrillary ruptures (sprains), and the differential diagnosis of rupture and elongation. It is hoped that this will help to prevent confusion and incorrect treatment.
KEY WORDS
Myofibrillary rupture; Elongation; Prevention.
Revista Iberoamericana de Fisioterapia y Kinesiología 1998;2:137-144
En la práctica deportiva son las lesiones musculares las que con mayor frecuencia se producen. De hecho, y según las últimas estadísticas, uno de cada cuatro deportistas sufre una lesión muscular una vez por año.
El cuerpo humano posee más de 300 músculos que constituyen aproximadamente el 40% del peso corporal. El músculo está compuesto por miles de células musculares estrechas y alargadas (fibras) y rodeadas por una vaina. Existen dos tipos de fibras musculares:
Fibras blancas o rápidas
Estas fibras obtienen su energía de la glucosa que se almacena en forma de glucógeno. Estas fibras responden mejor al ejercicio dinámico.
Fibras rojas o lentas
Obtienen su energía a través del oxígeno de la sangre. Tienen un tamaño menor que las fibras blancas y una velocidad de contracción más lenta. Están más irrigadas, aunque tienen menor inervación y resistencia. Su respuesta es mejor al ejercicio estático.
El músculo, además, posee una serie de cualidades o propiedades como fuerza, resistencia, tono, velocidad de contracción, elasticidad, etc. Según Danowski estas propiedades descansan en tres pilares muy unidos entre sí como son:
-- La estructura biomecánica del músculo, que le confiere la propiedad de la contracción.
-- Los distintos tipos de fibras musculares, que le confieren potencia, resistencia, etc.
-- El sistema neuromuscular, que le permite regular las actividades voluntarias e intervenir en el control de la postura global y específica del cuerpo (gesto deportivo).
Cuando se lesiona uno de estos tres pilares se derrumba toda esta estructura fisiológica, produciéndose la lesión.
CAUSAS
Las causas principales por las que se producen estas lesiones se deben generalmente a:
-- Esfuerzos máximos e intensos en un momento determinado de la competición como, por ejemplo, en los cambios de ritmo, en las salidas, en los sprints, etc.
-- Un entreno insuficiente. La falta de preparación física provoca un surmenage más precoz, más importante y más duradero de los músculos, con un riesgo elevado de lesión. El entreno regular permite un desarrollo de la masa muscular, retarda la aparición del surmenage, facilita la restauración rápida de la función muscular después del esfuerzo y disminuye el riesgo de la lesión muscular.
-- Agotamiento muscular. Generalmente a finales de temporada. Experiencias han demostrado que el surmenage muscular es el reflejo de un surmenage general y que los grupos musculares que realizan el máximo trabajo durante un esfuerzo considerado son los que se lesionan en primer lugar. El resultado muscular disminuye al igual que su elasticidad.
-- Desequilibrio muscular. Se suele dedicar poca atención, cuando se busca la potencia muscular, a lograr un equilibrio agonista-antagonista.
-- Un insuficiente calentamiento no permite al músculo alcanzar sus marcas máximas. Es importante llevar una prenda de abrigo durante el calentamiento, sobre todo en temporada de frío. El calentamiento debe ser progresivo, prolongado y adaptado.
-- Influencia del frío. Se está estudiando si la influencia del frío sobre la actividad muscular es debida a espasmos capilares o a modificaciones de la elasticidad muscular que dificulta la contractibilidad. Cada músculo asegura una autorregulación a partir de las informaciones suministradas por los propios receptores periféricos que regulan la tensión muscular. Josenhans en 1955 ya constata que este reflejo se ve aumentado con un pequeño enfriamiento. La tensión muscular aumenta desde que el paciente comienza a notar frío. Esta tensión es prolongada, por lo que una contracción muscular rápida puede provocar una lesión de las fibras musculares. Por otra parte, la experiencia nos demuestra que después de un enfriamiento se produce una elevación de la cronaxia y una disminución de la reobase, es decir, se produce un descenso del umbral de excitabilidad de los receptores, lo que provoca una descoordinación en el reflejo muscular autónomo, lo que puede conducir a lesiones musculares endógenas.
-- Edad. La edad es un factor indiscutible. Según Andrisi (1986):
* Entre los 16 y 21 años la patología muscular es del 28%.
* Entre los 21 y 25 es del 35%.
* Entre los 26 y 30 aumenta hasta el 42%.
Podemos dividir los accidentes musculares en dos grupos:
-- Los producidos por un traumatismo intrínseco:
* Sin lesión anatómica.
* Con lesión anatómica.
-- Los producidos por un traumatismo extrínseco, que en general conlleva una lesión anatómica.
Los accidentes musculares producidos por causas intrínsecas son los que se producen con mayor frecuencia. Los calambres, las contracturas, las agujetas son ejemplos de lesiones musculares sin daño anatómico. Por el contrario, las rupturas miofibrilares (tirón), los desgarros y las rupturas parciales o totales son ejemplos de lesiones con daño anatómico. Por lo que se refiere a las elongaciones, existe una diversidad enorme de criterios. Para unos autores se trata de una lesión anatómica, mientras que para otros se trata de una lesión fisiológica.
LA ELONGACIÓN
Antes de entrar en el terreno de la ruptura miofibrilar o tirón sí creo necesario hablar de la elongación, ya que si se trata de una lesión anatómica su tratamiento debe ser muy parejo a la de la ruptura fibrilar.
Antes de que Zuinen, gracias a sus estudios ecográficos, manifestara que en las elongaciones existe un daño anatómico demostrado por unas imágenes flameadas o «en llama» observables en las ecografías, prácticamente la totalidad de autores coincidían en que en la elongación sólo existía un daño fisiológico. No obstante, y a pesar de estos estudios, hoy día existe una división de criterios al respecto. Mientras que Zuinen, Danowski y Commandre, entre otros, manifiestan que estas pequeñas imágenes «en llama» corresponden a microdesgarros de las miofibrillas, otros autores como Hans-Uwe Hinrichs, Dumas, Battista o Ferret opinan que lo que se afecta es la túnica que rodea la fibra muscular y que se trata de una desorganización estructural de las miofibrillas y que, por consiguiente, no se puede hablar de lesión anatómica.
Lo que sí es cierto es que existe una lesión cuyo modo de aparición, así como su clínica, es muy parecida a la que presenta la típica ruptura miofibrilar, pero, por el contrario, la vuelta a la actividad deportiva se produce en menor tiempo. Según la mayoría de autores se trata de la elongación muscular, aunque entre ellos difieran en su fisiología.
El estiramiento aparece a causa de una hipersolicitación de un músculo en un momento determinado, por ejemplo, en un sprint largo, al efectuar un cambio de ritmo, etc. El deportista nota un dolor brusco e intenso, pero que generalmente le permite seguir la actividad física, aunque con ciertas molestias, pero que le impide la actividad al ciento por ciento. En general, a los pocos minutos abandonan la competición.
En la exploración se palpa un músculo doloroso. No se aprecia un punto, sino una zona dolorosa. La movilidad activa es normal, apareciendo dolor si se aplica una resistencia. La evolución es favorable, volviendo a la actividad deportiva entre los 6 y 10 días.
El tratamiento inmediato es la aplicación de frío, vendaje compresivo y reposo, aunque no es siempre posible debido a una serie de condicionantes externos. En tal caso colocaríamos un vendaje de descarga, advirtiendo al deportista de que abandone la competición a la mínima agravación del dolor.
LA RUPTURA MIOFIBRILAR
La ruptura miofibrilar, conocida vulgarmente como «tirón», es una lesión anatómica que provoca una rotura de varias miofibrillas musculares. Según J. M. Ferret las lesiones musculares alcanzan el 35% de las lesiones deportivas, lo que nos indica la importancia de esta patología y de su tratamiento correcto.
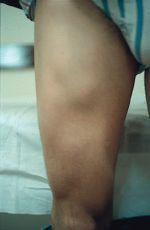
Figura 1. Ruptura fibrilar a nivel de la musculatura isquiotibial de 4 días de evolución tras retirar el vendaje funcional.
En general esta lesión se produce por un traumatismo intrínseco, al igual que en la elongación, provocado por una contracción brusca e intensa.
La aparición del dolor es brusca, intensa, con una sensación punzante y con una sideración muscular que conduce a una impotencia muscular más o menos marcada, por ejemplo, el síndrome de la pedrada en la ruptura del gemelo. En la exploración, el músculo es doloroso a la palpación, encontrándose una zona más dolorosa y que a las 24-48 horas se delimita a un punto. La movilidad activa y pasiva son posibles, pero con dolor, al igual que el estiramiento. El dolor no cede con reposo. Se palpa una muesca, que puede observarse si se trata de una lesión superficial.
El tratamiento a pie de campo consistirá en la aplicación de frío, vendaje compresivo y elevación.
Figura 2. Ruptura parcial a nivel del músculo recto anterior del cuádriceps.
Para el tratamiento posterior no existe un consenso general. Mientras que unos autores como Jarvinen son partidarios de reducir al mínimo la inmovilización, otros como Ferret, Rouillon o el propio Danowski son partidarios de dar mayor descanso al músculo.
En lo que se está de acuerdo es que el tratamiento debe ir encaminado a obtener una cicatriz pequeña, elástica e indolora, no comprometiendo la elasticidad y potencia del músculo y no provocar trastornos vasculares, es decir, conseguir una reabsorción del hematoma y una activación de la cicatrización.
Hasta 1960 era admitido que en presencia de una agresión tisular el músculo lesionado respondía con la producción de tejido cicatricial fibroso. Dos acontecimientos modifican totalmente esta tesis:
-- El descubrimiento por Mauro de la célula satélite, cuyo papel es primordial en el crecimiento de la regeneración tisular.
-- La demostración por Studitsky (1964) y después por Carlsson (1972), de un potencial regenerador muscular. Un músculo de ratón cortado en pequeños trozos es capaz de dar nacimiento a un nuevo músculo revascularizado, reinervado y funcional.
Jarniven después de provocar rupturas musculares sin lesión de piel a ratas realiza un estudio histológico desde el segundo hasta el cuadragésimo segundo día. Lo realiza en dos grupos de ratas. En el primero se instaura un tratamiento con movilización precoz y en el segundo una inmovilización.
En el grupo tratado con movilización precoz se observa:
-- Una agravación del hematoma inicial.
-- Un aumento del número de células inflamatorias.
-- La desaparición rápida de tejido necrótico.
-- Una regeneración más rápida del tejido muscular.
-- Una regeneración nerviosa más rápida.
-- Las miofibrillas y las fibras de colágeno se organizan paralelamente con las fibras existentes.
La aparición de estos efectos en el grupo tratado con inmovilización se retrasaron 3 semanas. En el seguimiento ecográfico que Jarvinen realiza observa que a los 15 días el 90% de los casos presenta una ecografía normal y que en el 10% restante se observa una pequeña imagen de hematoma.
Koch et al efectuaron el mismo experimento, pero con la musculatura del conejo, realizando también un seguimiento histológico. Como conclusiones más importantes destacan que 16 días después de la lesión la resistencia de la cicatriz muscular equivale a la de un músculo sano. Esta constatación es importante, ya que una utilización demasiado precoz puede provocar nuevas hemorragias en la cicatriz y provocar un retraso en la curación. El derrame sanguíneo en la cicatriz retarda la curación y vuelve a la cicatriz hipertrófica, dolorosa y no funcional.
TRATAMIENTO
El tratamiento fisioterápico descansa en tres pilares fundamentales:
-- Tratamiento inmediato y correcto en el terreno de juego.
-- Establecimiento de un correcto diagnóstico y de un plan de tratamiento.
-- Vuelta a la actividad de manera progresiva y personalizada.
Las bases en las que se debe asentar el protocolo del tratamiento deben ser, según Jarvinen:
-- Romper el círculo vicioso del dolor.
-- Favorecer la difusión y eliminción del hematoma.
-- Conseguir una buena vascularización para que se produzca una buena regeneración tisular y cicatricial.
-- Favorecer la orientación en paralelo de las nuevas fibras, evitando su anárquica orientación y consiguiendo al mismo tiempo una buena tensión pasiva.
Así pues, y basándonos tanto en los pilares fundamentales como en las bases establecidas por Jarvinen, podemos establecer el siguiente protocolo para las rupturas miofibrilares:
Día 1
-- Crioterapia. Aplicar frío durante 30 minutos (realizar pausas si el frío es muy intenso), de seis a ocho veces durante este primer día.
-- Vendaje compresivo, elevación y reposo.
Día 2
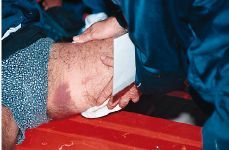
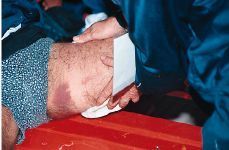
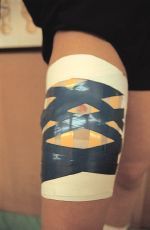
-- Vendaje funcional (acortar los extremos y disminuir la tensión) (Fig. 3).
Figura 3. Vendaje funcional en caso de ruptura miofibrilar del cuádriceps.
-- Crioterapia.
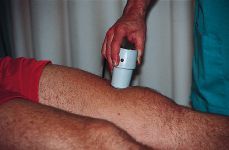
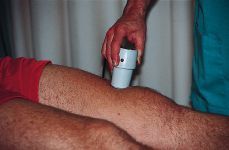
-- Ultrasonidos (0,5 a 1 w/cm2 intermitente) (Fig. 4).
Figura 4. Aplicación local de ultrasonidos a partir del segundo día de tratamiento.
-- Masaje de drenaje (cuando existe un importante edema).
Días 3 al 7
-- Termoterapia (microondas, etc.).
-- Vendaje funcional.
-- Corrientes exitomotoras. Interferenciales bipolares buscando la mínima contracción. Trenes de impulso de 6 segundos de trabajo y 20 segundos de descanso durante 20 minutos (Fig. 5).
Figura 5. Ruptura miofibrilar del cuádriceps. Aplicación de electroterapia en la primera fase de tratamiento.
-- Contracciones isométricas. Buscar una posición de acortamiento para que no aparezca dolor.
-- Estiramientos a partir de los antagonistas hasta notar la molestia.
Días 8 al 21
-- Vendaje funcional de descarga.
-- Iniciar footing lento. Puede aparecer una pequeña molestia, pero desaparece en pocos minutos. En caso de que persista, suspender la actividad.
-- Estiramientos activos y pasivos.
-- Ejercicios progresivos de reforzamiento muscular. Primero contra gravedad y posteriormente contrarresistencia. Los ejercicios nunca deben producir dolor.
-- Ejercicios de propiocepción. En la introduccion del libro del doctor Kabat «Complex Motion-Motion Facilitation», Knott y Voss escribían: «Esperamos que alguien, en alguna parte, los ejercicios aquí desarrollados para la educación corporal sean utilizados para el desarrollo de la motricidad y la prevención de lesiones en los atletas.» En el deportista el estímulo por la técnica de movimientos complejos debe ser estructurada de manera que entrañe la reacción deseada. Sólo las combinaciones de movimientos específicos de una disciplina deportiva con un fin preciso aseguran el éxito de un entrenamiento especificado. Los ejercicios globales, polivalentes, no específicos, con o sin ayuda técnica, no aportan el éxito deseado.
-- Aprendizaje de la carrera, saltos, carreras en slalom, saltos bipodales unipodales, etc. En el caso de que la lesión esté en el miembro superior se utilizan balones, pesas, etc.
-- Vuelta a la actividad entre el día 18 y 21 en función de la gravedad y de la localización.
COMPLICACIONES
Son poco frecuentes, pero podemos citar:
Las recidivas
Se presentan en lesiones mal tratadas y que presentan una deficiente cicatrización.
Hematoma enquistado
Se aprecia una tumefacción intramuscular, así como una impotencia relativa y dolorosa. El bamboleo está disminuido. Las contusiones, los masajes locales y la neglicencia son factores que favorecen su aparición. El tratamiento consiste en puncionar. Si nos es posible se realiza una incisión y se deja un drenaje.
Hematoma compresivo
Se manifiesta por un dolor de tipo pulsátil. Debe evacuarse por punción o por cirugía.
Hematoma infectado
La heridas favorecen la infección, que presenta los signos clásicos de toda infección (calor, rubor, tumor y dolor). El tratamiento es médico, a base de antibióticos.
Tromboflebitis
La inmovilización, los masajes, las varices y la edad favorecen su aparición. Persiste una tensión muscular con cierto dolor y que a veces puede confundirse con una contractura muscular. Existe un estado subfebril, con aceleración del pulso. El tratamiento es médico, a base de anticoagulantes y reposo.
Miosistis osificante
Se trata de una complicación que puede apartar de la competición para siempre a un deportista. Las manipulaciones intempestivas, los masajes intensos, las recidivas de rupturas, el calor aplicado de inmediato, son factores que favorecen su aparición. Clínicamente se observa un bamboleo muy disminuido, disminución de la amplitud articular y de la elasticidad, así como la persistencia de una zona indurada.
Cicatriz fibrosa
Se trata de una cicatriz patológica formada por un tejido cicatricial denso. Se observa una cronicidad al dolor producida por el esfuerzo que se vuelve irritante e invalidante. La cicatriz es voluminosa y puede ser palpable. El tratamiento debe ir encaminado a reducir el volumen y la densidad de la fibrosis (ultrasonidos, cyriax e ionización con ioduro de potasio). En el caso de que no se resuelva el problema debe recurrirse a la cirugía.
PREVENCIÓN
Hemos dicho anteriormente que la mayoría de estas lesiones eran producto de un traumatismo intrínseco, lo cual nos lleva a plantearnos el evitar su aparición. Uno de los métodos más efectivo y demostrado científicamente son los estiramientos.
Ya en el año 1984 el profesor Ekstrand dio a conocer unos estudios que había realizado en un grupo de futbolistas suecos mediante los estiramientos. El resultado era sorprendente. Mediante la aplicación de esta técnica consiguió una disminución de las lesiones musculares en un 75%.
Basándose en la técnica de Kabat, contracción, relajacion, estiramiento, lo aplica al deporte. Los tiempos que aplica son cortos debido a que en el momento de la realización el músculo está cansado y le sería imposible mantener una contracción isométrica máxima durante más tiempo.
Así pues, Ekstrand aplica estos estiramientos de la siguiente manera:
-- Contracción isométrica máxima: de 4 a 6 segundos de duración.
-- Relajación: de 2 a 4 segundos.
-- Estiramientos: de 6 a 8 segundos de duración.
Estos estiramientos se realizan cinco veces en cada músculo (cuádriceps, isquiotibiales, aductores y tríceps) y siempre después del entrenamiento.
Con los estiramientos se logra aumentar la amplitud articular y, por consiguiente, aumentar la elasticidad muscular, con lo que se mejora el gesto deportivo y se disminuye el riesgo a las lesiones musculares.
Ya en el año 1986 realizamos el mismo trabajo en la Escuela de Fútbol Blanca Subur, comprobando los mismos resultados.
Lo que sí queremos precisar es que, si bien en la actualidad seguimos trabajando con esta técnica como medida de prevención, la realizamos únicamente en el tren inferior, ya que los estiramientos en el tren superior no deben ser pasivos debido a que en algunos de ellos se provoca una tensión capsular que produce dolor y no se consigue el efecto deseado, por lo que aconsejamos realizar estiramientos activos o con tensión activa.
BIBLIOGRAFÍA
Kuprian W. Sport et physiotherapie. Masson; 1987.
Krejci V, Koch P. Lesions musculaires et tendineuses du sportif. Masson; 1985.
Genety J. Traumatología del deporte. Hispano Europea; 1983.
Rodineau, Simon L. Reeducation des traumatismes sportifs. Masson; 1990.
Danowski R. Traumatología del deporte. Masson; 1992.
Einsingbach T. La recuperación muscular. Pidotribo; 1994.
Sans A, Frattarola C, De Rocha J. Fútbol base. Paidrotibo; 1993.
Durey A, Boeda A. Medicina del fútbol. Masson; 1980.
Rocha J. Vendajes funcionales. Betallerra; 1996.
Castel P, et al. Pour une aproche thérapeutique fonctionnelle des accidents musculaires. Ann Kinésither 1992;19(2):111-6.