La aspergilosis invasora es una causa importante de morbilidad y mortalidad en pacientes gravemente inmunodeficientes, especialmente en aquellos con neutropenia o receptores de trasplante de médula ósea o de órganos sólidos. Informamos sobre una hialohifomicosis esplénica morfológicamente sugestiva de ser causada por Aspergillus spp. en un paciente de 22 años de edad con anemia aplásica, tratado con múltiples transfusiones y antibióticos de amplio espectro.
Invasive aspergillosis is an important cause of morbidity and mortality in severely immunocompromised patients, especially those who are neutropenic or who have undergone bone marrow or solid-organ transplant. We report a case of hyalohyphomycosis morphologically suggestive of an Aspergillus spp. in a 22-year-old patient with aplastic anaemia, treated with multiple transfusions and broad spectrum antibiotics.
Las infecciones fúngicas invasoras son una causa importante de morbilidad y mortalidad en pacientes oncohematológicos y pacientes receptores de trasplantes con precursores hematopoyéticos u órganos sólidos. Afortunadamente, se han logrado avances importantes en el diagnóstico e identificación de estas infecciones en este grupo de pacientes. En estos casos, del 80 al 90% de las infecciones fúngicas son debidas a Candida spp. y a Aspergillus spp., y el resto son producidas por hongos emergentes12,13,15.
La aspergilosis es una infección causada por hongos micelares, ubicuos, que provocan diferentes cuadros clínicos, desde una enfermedad broncopulmonar alérgica hasta una enfermedad invasora y diseminada1. La infección extrapulmonar habitualmente ocurre como resultado de un foco pulmonar; sin embargo, el compromiso esplénico es extremadamente raro2,7,14,16. En este trabajo, informamos de un caso de hialohifomicosis esplénica en un paciente de 22 años de edad con anemia aplásica.
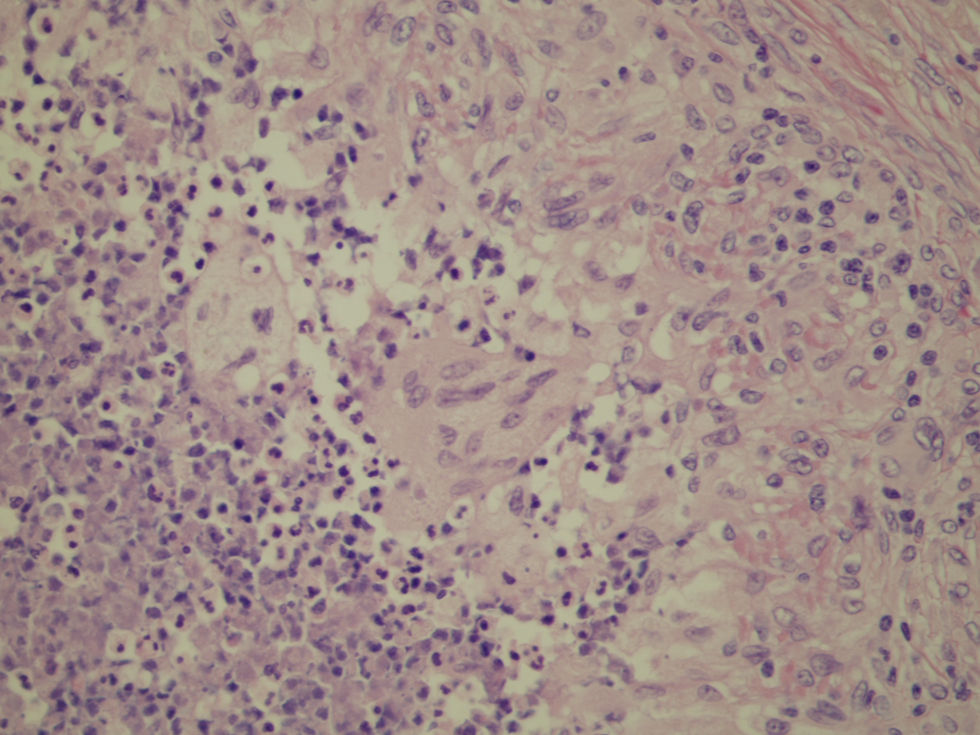
Caso clínicoPaciente de 22 años de edad, soltero, de nivel socioeconómico bajo, originario del estado de Hidalgo (México) y residente en EE.UU. durante los últimos dos años. Inició su padecimiento en octubre de 2008 con ictericia conjuntival y epistaxis leve. Tres meses después presentó epistaxis profusa, motivo por el cual fue hospitalizado. Se realizaron exámenes de laboratorio que mostraron una pancitopenia que necesitó múltiples transfusiones. Se realizó un aspirado de médula ósea, cuyo examen microscópico mostró hallazgos compatibles con anemia aplásica. Posteriormente, el paciente fue derivado al Instituto Nacional de Cancerología para su valoración y tratamient. En el examen físico se encontró un paciente orientado, con fiebre de 40°C, con palidez de tegumentos, ruidos cardiacos con presencia de un soplo funcional, extremidades con hipotrofia tenar e hipotenar bilateral, y equimosis en tórax y miembros inferiores. Los estudios de laboratorio a su ingreso mostraron: leucocitos 500/mm3, hemoglobina 4,1g/dl, hematocrito 11,5%, plaquetas 3.000/mm3, neutrófilos 100/mm3 (13,3%), linfocitos totales 400/mm3 (76,6%). Se tomó una biopsia de médula ósea con diagnóstico de anemia aplásica. Se realizaron cultivos de sangre y orina y se inició tratamiento antimicrobiano con ceftazidima, amikacina y metronidazol. Cuatro días después, el paciente seguía con fiebre y un dolor torácico a la inspiración, por lo que se añadieron al tratamiento vancomicina y anfotericina B. Se realizó una tomografía axial computarizada (TAC) de abdomen, que mostró un bazo con múltiples nódulos de 3 a 15mm de diámetro, hipodensos de distribución difusa y tendentes a confluir. Aun cuando se normalizó la cifra de neutrófilos totales, la TAC de control mostró la progresión de las lesiones esplénicas, con una dosis acumulada de 1.500mg de anfotericina B, por lo que se programó realizar una esplenectomía. El bazo pesó 230g y midió 14×10×6cm. Al corte tenía consistencia media y su superficie mostró nódulos de bordes irregulares, friables y de aspecto necrótico, que median de 0,5cm a 1,5cm de eje mayor (fig. 1). En el estudio histológico se observó un parénquima esplénico con extensas zonas de necrosis e infiltrado inflamatorio intenso, constituido por abundantes linfocitos, células plasmáticas e histiocitos epitelioides, así como ocasionales células gigantes multinucleadas, con formación de granulomas (fig. 2). En estas zonas se identificaron estructuras filamentosas con ramificación en ángulos de 45°, que se tiñeron de rojo con la tinción de PAS y de marrón oscuro con la de metenamina-plata de Grocott (fig. 3), con lo cual se estableció el diagnóstico de hialohifomicosis esplénica. En el postoperatorio presentó síndrome de derrame pleural, que se corroboró con una TAC de tórax con informe de derrame pleural bilateral de predominio izquierdo, con colapso pasivo del parénquima pulmonar de ambos lóbulos inferiores y colección heterogénea de 14×10cm en lecho quirúrgico esplénico. Se realizó laparotomía exploratoria y se drenó un hematoma (300ml) localizado en la cara posterior de cámara gástrica. Asimismo, se colocó hemitórax izquierdo un catéter y equipo para neumotórax que drenó 1.000ml de líquido seroso. El paciente cursó con mejoría clínica, remisión de la fiebre y disminución de sus requerimientos transfusionales, por lo que se suspendieron los antibióticos al completar 19 días de tratamiento. Finalmente, se le indicó prednisona (50mg/d) con la que se observó reticulocitosis y normoblastos en sangre periférica. L biometría hemática realizada el día de su egreso mostró leucocitos 5.400/mm3, hemoglobina 7,4g/dl, plaquetas 94.000/mm3, neutrófilos 4.500/mm3 (83,8%) y linfocitos 700/mm3 (12,3%). Actualmente, se encuentra asintomático y sin requerimientos transfusionales.
El género Aspergillus comprende aproximadamente 180 especies, de las cuales 34 se han asociado con enfermedad en el ser humano. Morgan et al8 encontraron que la infecciones por Aspergillus en pacientes trasplantados de células progenitoras hematopoyéticas eran causadas por Aspergillus fumigatus (56%), Aspergillus flavus (18,7%), Aspergillus terreus (16%), Aspergillus niger (8%) y Aspergillus versicolor (1,3%).
El género Aspergillus agrupa a los anamorfos (estados asexuales) con diferentes géneros de ascomicetos (estados sexuales). Son hongos no pigmentados o ligeramente pigmentados que se caracterizan por formar conidióforos erectos que se ensanchan en el ápice formando una vesícula a partir de la cual emergen las conidias3. Las conidias formadas por reproducción asexual son pequeñas (2 a 10μm de diámetro) e hidrófobas, y después de ser inhaladas por el hospedero la germinación de conidias a hifas en el pulmón da origen a una forma de aspergilosis potencialmente angioinvasora. La respuesta inmune desempeña un papel vital en la defensa contra Aspergillus; inmediatamente después de que las conidias entren en los pulmones, los macrófagos pulmonares las fagocitan y destruyen con poca respuesta inflamatoria1.
El género Aspergillus causa un espectro amplio de manifestaciones clínicas. La forma alérgica local sintomática se puede manifestar como asma, aspergilosis broncopulmonar alérgica y sinusitis alérgica. En estos pacientes el riesgo de enfermedad invasora es extremadamente bajo. La enfermedad saprobia local, también conocida como aspergiloma, es una bola de micelios que crecen en áreas del pulmón desvitalizadas de pacientes con enfermedad pulmonar cavitaria. Entre la enfermedad saprobia y la enfermedad invasora se ha descrito un grupo de entidades en las cuales están presentes bolas de micelios, pero con fibrosis progresiva y mínima invasión. Aspergillus es el género más frecuentemente identificado como agente responsable de enfermedad fúngica invasora en pacientes oncohematológicos y receptores de trasplante de células precursoras hematopoyéticas o de órganos sólidos, así como una de las principales causas de morbimortalidad en pacientes inmunodeficientes6,9–13,15.
La incidencia de aspergilosis invasora (AI) varía de acuerdo a la población estudiada y al grado de exposición a las esporas, fluctuando entre 1,5 y 14%. La mortalidad oscila entre 45 y 94%, la enfermedad es fatal cuando existe compromiso del sistema nervioso central y/o cuando la neoplasia subyacente no está en remisión14.
La afección extrapulmonar es extremadamente rara. Estudios retrospectivos basados en autopsias han descrito compromiso esplénico en aproximadamente el 16% de los pacientes con AI4; sin embargo, en la práctica clínica dicha afección probablemente está subestimada.
La utilidad de estudios epidemiológicos en enfermedad fúngica invasora en cada centro hospitalario permite conocer la situación local y considerar los factores de riesgo para establecer estrategias de prevención, diagnóstico y tratamiento15,12. Los factores de riesgo más frecuentemente asociados con el desarrollo de AI son neoplasias hematológicas, quimioterapia, trasplante de médula ósea y órganos sólidos, neutropenia (<100neutrófilos/mm3 durante más de tres semanas o <500neutrófilos/mm3 durante más de cinco semanas), enfermedad injerto contra huésped, tratamiento con esteroides y otros inmunosupresores, diabetes mellitus, tratamiento antimicrobiano prolongado, aumento de la concentración de conidios en el ambiente, cirugía cardiovascular, quemaduras de más del 50% de la superficie corporal y estancia en unidades de cuidados intensivos1,14,3.
En pacientes neutropénicos la recuperación medular es crítica para el control de la enfermedad. En el caso presentado, el paciente debutó con anemia aplásica y neutropenia grave y recuperó cifras normales posteriores al inicio de antifúngicos.
El diagnóstico de AI se basa en la combinación de factores de riesgo, signos y síntomas, cultivo, estudio histopatológico y detección de componentes del hongo como el antígeno galactomanano. El cultivo de Aspergillus se ha vuelto relevante, dada la emergencia de especies resistentes a antimicóticos y de otros hongos causales de enfermedad invasora. La sensibilidad de los cultivos de expectoración alcanza solo del 12 al 33%, con un valor predictivo positivo del 14 al 72%1,5. Las anormalidades radiológicas no son sensibles ni específicas de AI; sin embargo, el uso de la TAC ha mejorado el diagnóstico y el inicio de tratamiento empírico aún sin confirmación diagnóstica. La identificación de hifas dicotómicas con ramificación en ángulo agudo en un corte de tejido permite el diagnóstico definitivo de infección micótica, aun cuando no es específico de Aspergillus1. La detección de antígeno galactomanano y la reacción en cadena de la polimerasa en muestras de expectoración o sangre ayudan al diagnóstico temprano1,17. Pensamos que el caso presentado corresponde a una AI, por ser la micosis que más frecuentemente produce el cuadro histopatológico antes mencionado en pacientes hemato-oncológicos.
El tratamiento de la AI tiene tres aspectos fundamentales: revertir la condición predisponente, tratamiento médico y tratamiento quirúrgico. El tratamiento médico se basa principalmente en el uso de anfotericina B, itraconazol, voriconazol y equinocandinas. Las recaídas posteriores a la terapia con itraconazol son un problema importante, por lo cual puede requerirse de tratamientos prolongados; sin embargo, alrededor del 30–35% de los pacientes que toman la solución de itraconazol abandonan el tratamiento por intolerancia digestiva16. Se ha descrito mayor efectividad del voriconazol que la anfotericina B en el tratamiento de AI, con mejor supervivencia y menores efectos secundarios1. En pacientes con infección progresiva y resistente al tratamiento convencional se ha utilizado la caspofungina como agente de rescate1. El tratamiento quirúrgico solo es necesario para resecar tejido necrótico o infectado. En el caso presentado se decidió realizar la esplenectomía debido a la progresión de las lesiones esplénicas a pesar del tratamiento médico; sin embargo, podía no haber sido indispensable ya que coincidió con la normalización de la cifra de neutrófilos, lo que haría pensar en un estado de recuperación de la capacidad inmune e inflamatoria.
En conclusión, es importante interpretar de manera conjunta los factores de riesgo, signos y síntomas, así como el resultado de las pruebas diagnósticas, con el fin de establecer la probabilidad de aspergilosis invasora, realizar un diagnóstico precoz y proporcionar el tratamiento oportuno.