Comprobar si existe relación entre dolor en unos puntos de acupuntura (ACP) y los territorios miofasciales y miotendinosos (TMT) situados en el hombro y los diagnósticos ecográficos del síndrome subacromial (SSA): tendinopatía del supraespinoso, del bíceps, bursitis subacromio-subdeltoidea y bicipital.
DiseñoObservacional, transversal, multicéntrico.
EmplazamientoAtención primaria y especializada (rehabilitación/salud laboral) área de Barcelona.
ParticipantesPacientes con dolor de hombro agudo/crónico que presenten positividad en 2 de las maniobras: Yocum, Jobe y Speed. Sin antecedente traumático mayor. Mayores de edad. Disponer de ecografía realizada en un intervalo de 6 meses.
IntervenciónExploración de la cualidad de la palpación (presión, molestia, dolor) de los puntos PC 2/Taijian/ID 10/ID 12/SJ 14/IG 15 y trayecto de TMT.
Análisis de los datosMedida de la concordancia entre ecografía y los puntos/TMT con índices kappa e intervalo de confianza del 95%. Paquete estadístico Stata 14.
ResultadosPacientes: 105; edad: 59±12 años; mujeres: 69%; diestros: 97%1; afectación 53% derecha; evolución: 8,1±6,6 meses; traumatismo previo: 27%; maniobras positivas: Jobe, 88%; Yocum, 87%; Speed, 74%. El dolor en el SSA se refiere más frecuentemente en los territorios miofasciales y miotendinosos de Intestino Grueso (54%) y Pulmón (25%). IG 15 y Taijian fueron los puntos dolorosos más frecuentes. No se halló correlación entre diagnóstico ecográfico y los puntos de ACP/TMT estudiados. El punto IG 15 fue un punto muy sensible, pero poco específico. Por ello, la presencia de dolor en IG 15 implica la existencia de patología subacromial pero no discrimina cual. No se encontró relación entre las maniobras occidentales con estos puntos ni con los TMT.
To verify whether there is a relationship between pain in acupuncture points (ACP) and the myofascial and myotendinous territories (TMT) located in the shoulder, and the ultrasound diagnoses present in the shoulder impingement syndrome (SIS), tendinopathy of the supraspinatus, biceps, bursitis subacromial-sub-deltoid, and bicipital.
DesignMulticentre cross-sectional observational study
SitePrimary and Specialist Care (Rehabilitation / Occupational Health) in the Barcelona area.
Participants: The study included patients with acute / chronic shoulder pain who showed positive in two of the manoeuvres, Yocum and Jobe, and Speed. The inclusion criteria were, no major traumatic history, adult and had an ultrasound performed in an interval of 6-months.
InterventionAn examination of the quality of the palpation (pressure, discomfort, pain) of points PC2 / Taijian / ID10 / ID12 / SJ14 / IG15, and TMT trajectory.
Data analysisMeasurement of concordance was performed between the ultrasound and points / TMT with kappa index, and 95% confidence limit. Stata Statistical Package 14.
ResultsThe study included a total of 105 patients, with a mean age of 59 +/- 12 years old. The majority (69%) were women, and 97% were right-handed. The right shoulder was affected in 53%. Time from onset was 8.1 +/- 6.6 months. Previous trauma was reported in27%. Positive manoeuvres: Jobe: 88%, Yocum: 87%, Speed: 74%. Pain in SIS is most frequently reported in TMT of the large intestine (54%), and lung (25%). IG15 and Taijian were the most common pain points. There was no correlation between the ultrasound diagnosis and the ACP / TMT points studied. Point IG15 was a very sensitive, but not very specific point. Therefore, the presence of pain in IG15 implies the existence of subacromial pathology, but does not discriminate between them. No relationship has been found between the western exploratory manoeuvres with these points of the ACP and with the TMT.
Actualmente, el dolor de hombro se ha convertido en un frecuente motivo de consulta en los centros sanitarios de medicina occidental (MO) y de acupuntura (ACP). En España, la prevalencia oscila entre 47-467 casos por 1.000 habitantes1 y se ha calculado que el 40% de la población lo presentará en algún momento de su vida2. La prevalencia aumenta con la edad y en personas que realizan actividades repetitivas con las extremidades superiores3.
Una amplia variedad de procesos pueden producir dolor en el hombro4, pero es el síndrome subacromial (SSA) la causa más frecuente de hombro doloroso no traumático5. El SSA se caracteriza por el estrechamiento del espacio subacromial que provoca una compresión y la consecuente inflamación y posterior degeneración del tendón supraespinoso (SE) (30-39%), la formación de calcificaciones en él (13-15%) y la aparición de rupturas parciales (13-51%) o totales (24-70%). Además puede existir afectación del resto de estructuras circundantes, como el tendón largo del bíceps y de la bursa subacromial (12-56%). Todo ello contribuye a una mayor reducción del espacio subacromial6,7.
El diagnóstico es fundamentalmente clínico utilizando la anamnesis y la exploración física. Las pruebas complementarias más utilizadas en MO para confirmar el diagnóstico son la ecografía y la resonancia magnética. La ecografía es una técnica inocua, rápida, asequible y económica. En el hombro ha demostrado una alta sensibilidad y especificidad en estudios de validación comparada con artrografía, resonancia magnética, artroscopia y cirugía. Es especialmente útil para la detección de lesiones del manguito de los rotadores, del tendón del bíceps braquial y de la bursitis subacromio-subdeltoidea8.
El abordaje del SSA desde el punto de vista de la MO se asienta en el tratamiento rehabilitador, ya que diversas revisiones sistemáticas han sugerido que el ejercicio es la primera línea de tratamiento9, que mejora la funcionalidad a largo plazo, pero no el dolor10. El manejo del dolor incluye el tratamiento farmacológico y en ocasiones precisa de técnicas intervencionistas como infiltraciones o cirugía.
Para su resolución hay que tener en cuenta la participación del síndrome de dolor miofascial (SDM) en la patología de partes blandas. Descrito por Simons et al11, puede aparecer como causa o como factor de perpetuación del dolor. La epidemiología del dolor no suele incluir el SDM como causa, a pesar de que se estima que es un problema frecuente. En atención primaria se ha descrito que el 30% de los pacientes que consultaban por dolor osteomuscular tenía un SDM. En consultas especializadas en dolor crónico se han establecido frecuencias de entre el 76 y el 85%12. El concepto actual de SDM se sustenta sobre la base de un trastorno patofisiológico del músculo regional que origina un punto gatillo miofascial (PGM). Puede aparecer como resultado de procesos articulares o musculares (movimientos repetitivos, ergonomía incorrecta, traumatismos, etc.), déficits nutricionales y/o alteraciones metabólicas13.
A pesar de separarles cultural e históricamente 2.000 años y más de 10.000km, las tradiciones curativas de la ACP y del SDM muestran una similitud manifiesta en cuanto a las localizaciones anatómicas de sus puntos de tratamiento: los puntos clásicos de ACP y los PGM, respectivamente14. El análisis de las relaciones anatómicas espaciales entre los PGM y los puntos de ACP demuestra que existe una correspondencia anatómica de más del 93,3% entre ellos. Ambos tratamientos penetran en la misma región muscular, de manera que representarían el mismo fenómeno fisiológico y, por tanto, terapéutico.
La posible coincidencia entre los PGM y los puntos de ACP, en cuanto a propiedades anatómicas, clínicas y fisiológicas para el tratamiento de síndromes dolorosos, es un tema del que se ocupan las publicaciones más recientes15,16.
Por todo ello, podríamos establecer una analogía entre los puntos de ACP clásicos localizados en la región del hombro y los PGM definidos por Simons et al para la musculatura implicada en el SSA. Así, podríamos establecer las relaciones entre los puntos de ACP y PGM siguientes: PC 2: relacionado con porción corta del bíceps braquial; Taijian (extra): con la inserción del SE; ID 12: con el vientre muscular del SE; ID 10: con el deltoides posterior; SJ 14: con el deltoides medio, e IG 15: con el deltoides anterior.
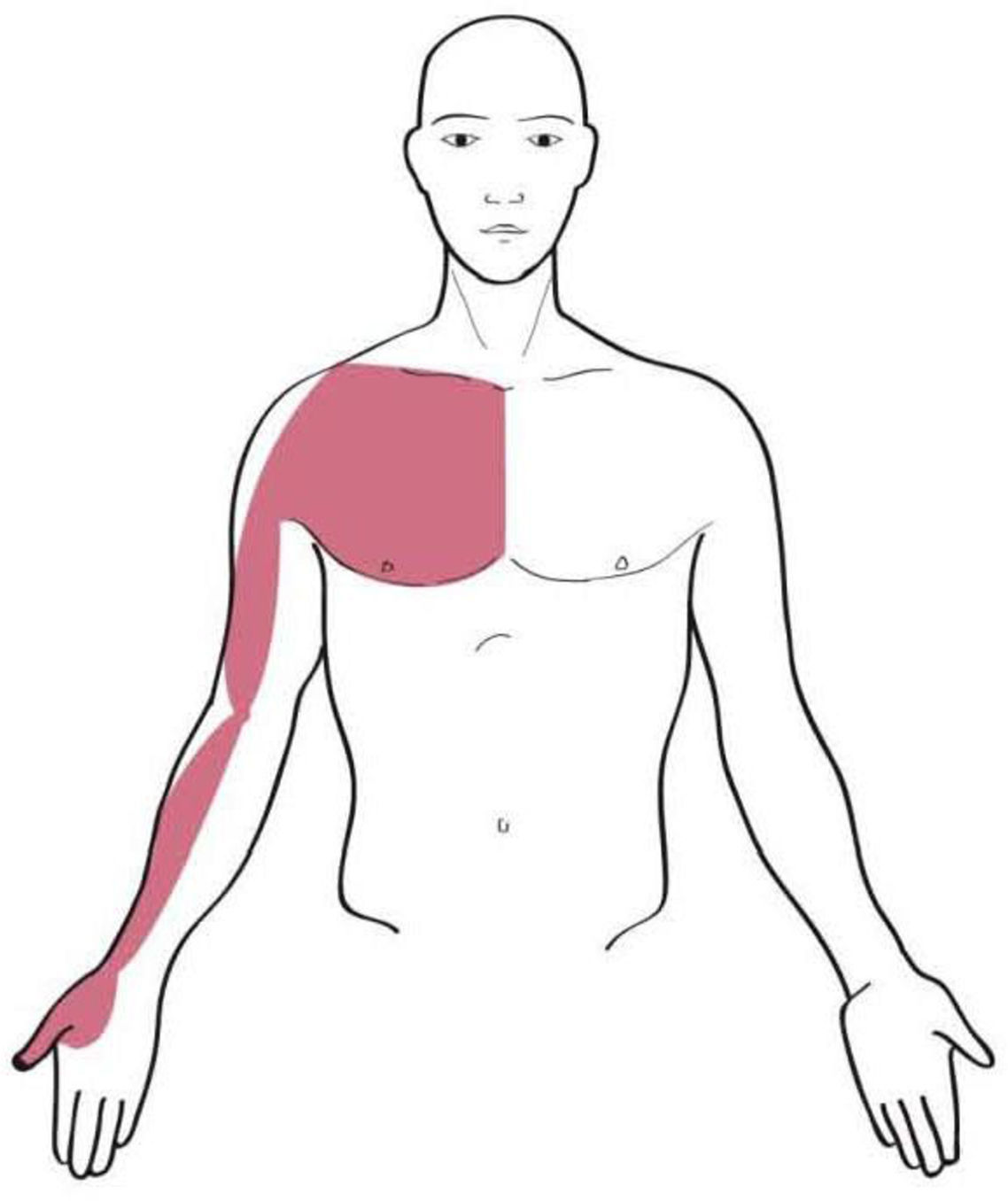
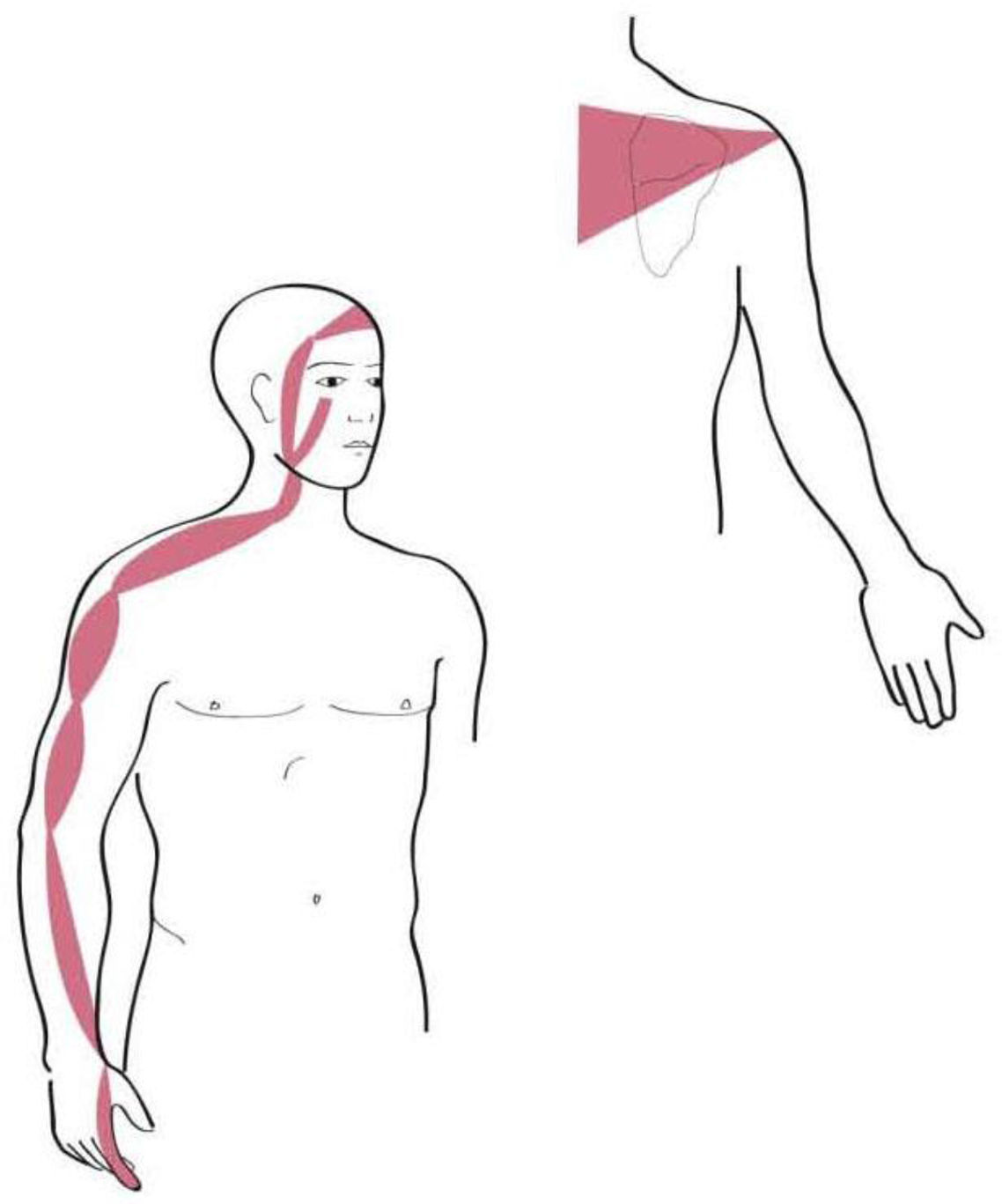
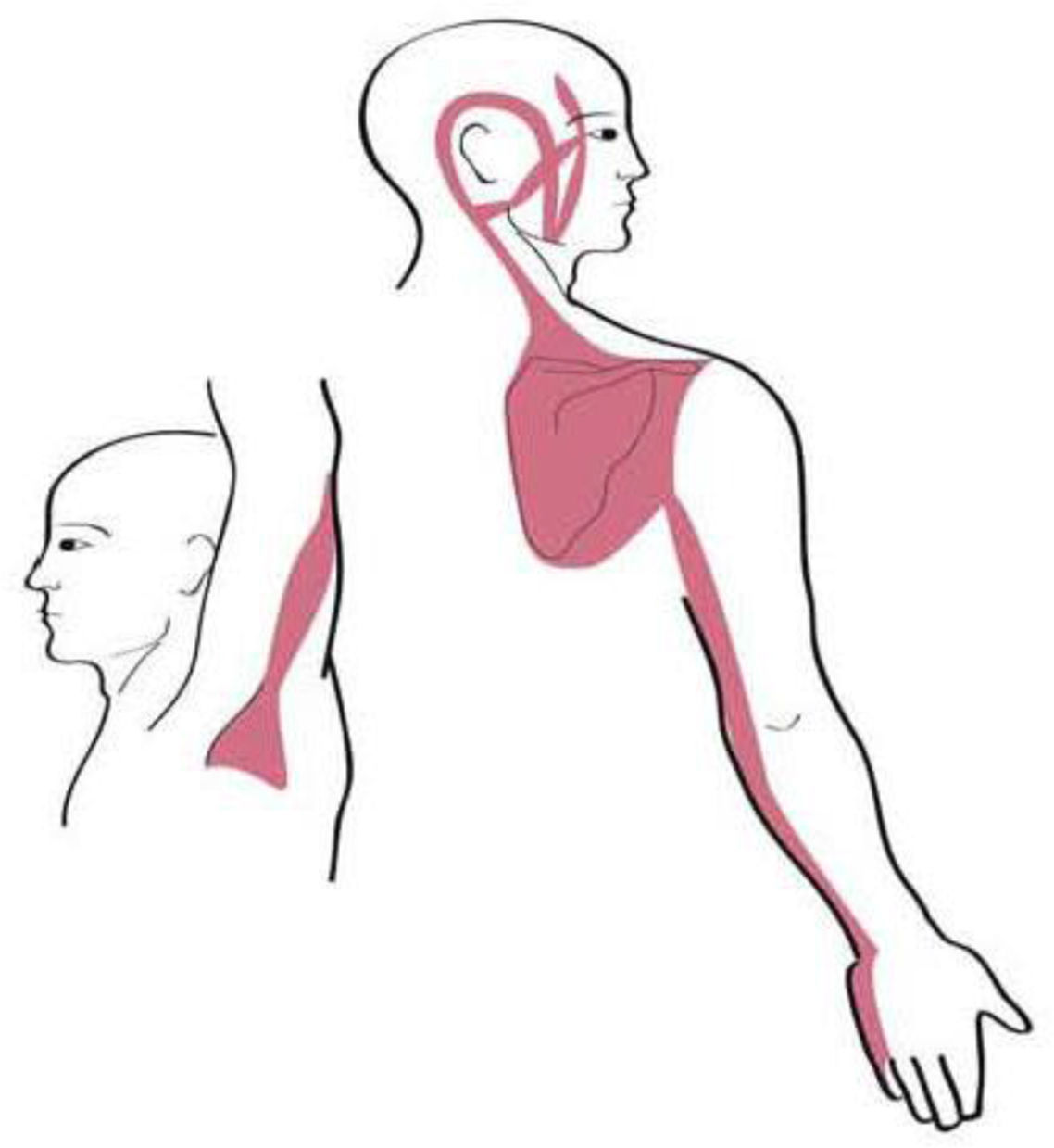
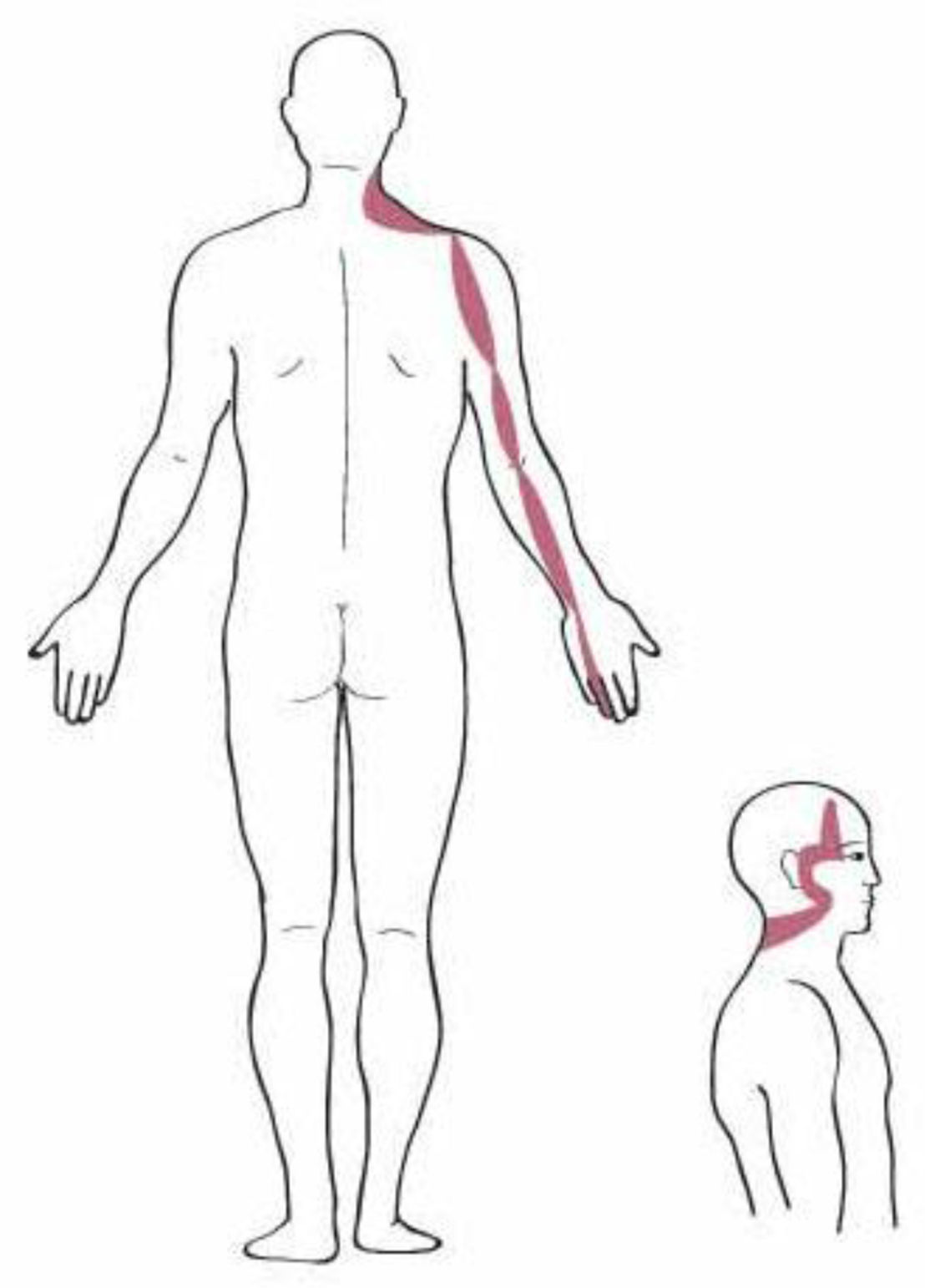
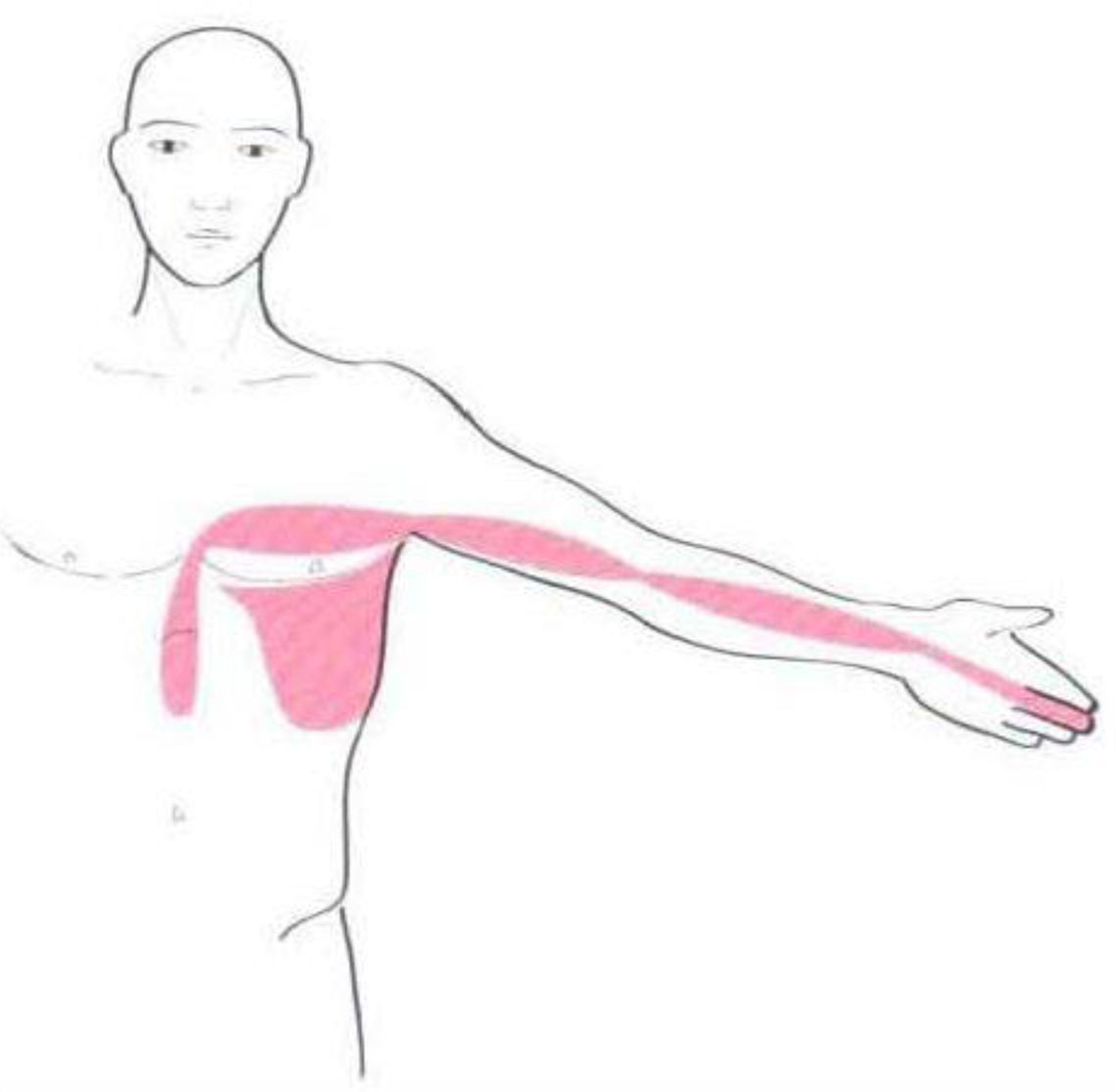
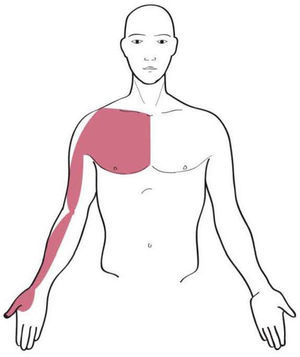
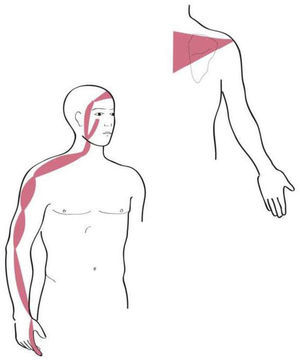
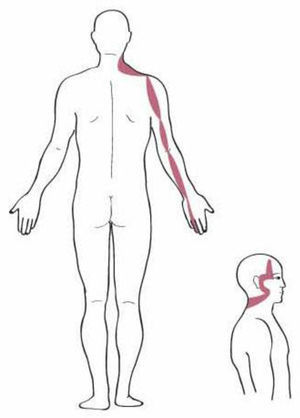
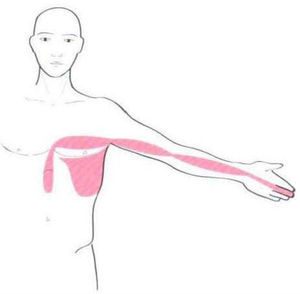
Los territorios miofasciales y tendinosos (TMT), cuyos trayectos circulan por la región del hombro son17: Shou Tai Yin: Pulmón (P); Shou Yang Ming: Intestino Grueso (IG); Shou Tai Yang: Intestino Delgado (ID); Shou Shao Yang: Sanjiao (SJ); Shou Jue Yin: Pericardio (PC). Dichos trayectos se muestran en las figuras 1–5.
Los textos de ACP reflejan el dolor atribuible a la patología del SE y bíceps al TMT de Pulmón. Desde la perspectiva de la MO el dolor de origen subacromial es referido por el paciente en el dermatoma de C 518.
Objetivos- •
Objetivo general. Comprobar si existe relación entre dolor en unos puntos de ACP definidos, situados en la región del hombro, y la patología que con mayor frecuencia está implicada en el SSA.
- •
Objetivo principal. Estudiar si existe correlación entre unos puntos de ACP y los diagnósticos ecográficos de tendinopatía del SE (TSE), del bíceps, bursitis subacromio-subdeltoidea y bicipital.
- •
Objetivos secundarios.
- –
Analizar si existe correlación entre los TMT que discurren por la región del hombro y los diagnósticos ecográficos mencionados.
- –
Describir la frecuencia de afectación de los puntos ACP definidos en relación con cada patología del hombro estudiada.
- –
Observar si hay correlación entre las maniobras de la MO seleccionadas con los puntos ACP y los trayectos de TMT estudiados.
Observacional, transversal, multicéntrico.
Población de estudioPacientes afectados de dolor de hombro unilateral, en el ámbito de consultas externas de atención primaria del área de Mataró (Cirera-Molins), de rehabilitación del CAP Mataró-Maresme/Hospital Sagrat Cor de Barcelona y consulta de Salud Laboral del Hospital de Bellvitge. El estudio se realizó en el período comprendido entre noviembre de 2015 y mayo de 2017.
Criterios de inclusiónPacientes mayores de edad, con dolor de hombro unilateral agudo o crónico que no hubieran presentado un antecedente traumático mayor (fractura/luxación). Disponer de una ecografía realizada en un plazo de 6 meses antes o después de la exploración, con los diagnósticos mencionados en el apartado anterior. Presentar un balance articular del hombro libre y tener positivas al menos 2 de las 3 maniobras definidas (Yocum, Jobe y Speed). Aceptar consentimiento informado verbal.
Criterios de exclusiónPacientes que hubieran recibido una infiltración, dolor de hombro de origen cervical, patología reumática de base, barrera idiomática o déficits cognitivos que dificultasen la anamnesis o la exploración.
VariablesLas variables fueron: a) edad; b) sexo; c) tiempo de evolución (meses); d) lateralidad afectada (derecha/izquierda); e) afectación de la extremidad dominante (sí/no); f) actividad laboral con un uso excesivo de la extremidad superior (sí/no); g) antecedente traumático menor sobre la extremidad afectada (sí/no); h) puntos de ACP: PC 2/Taijian/ID 10/ID 12/SJ 14/IG 15; i) tipo de dolor (presión/molestia/dolor); j) trayecto de TMT (P/IG/SJ/ID/PC); k) irradiación: cervical, distal (primer dedo: P / segundo dedo: IG / tercer dedo/cuarto dedo: SJ / quinto dedo: ID) o no irradiación; l) consumo de analgésicos (sí/no); m) tratamientos alternativos (sí/no), y n) diagnóstico ecográfico (TSE/bicipital, bursitis subacromio-subdeltoidea/bicipital y normal).
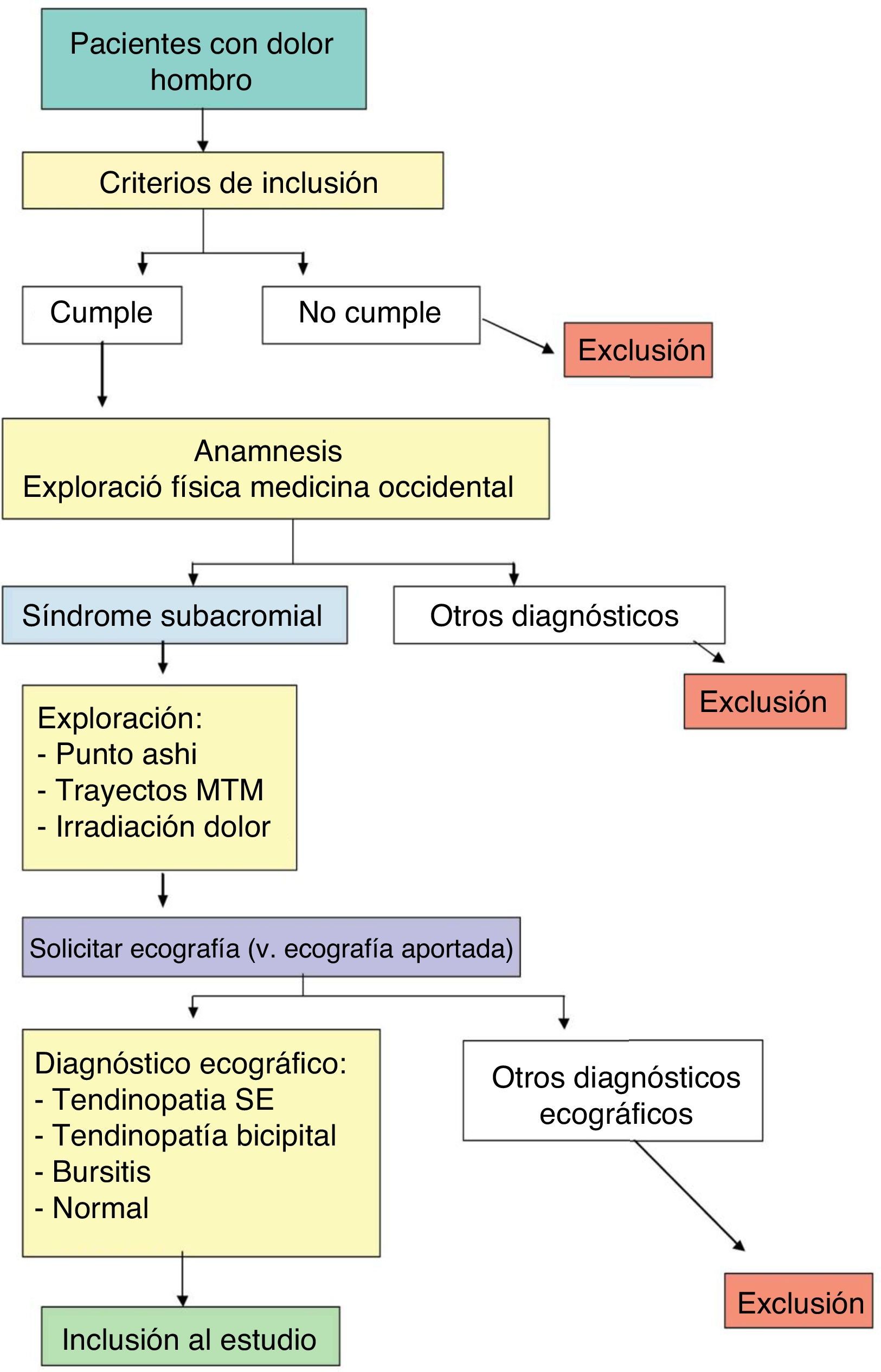
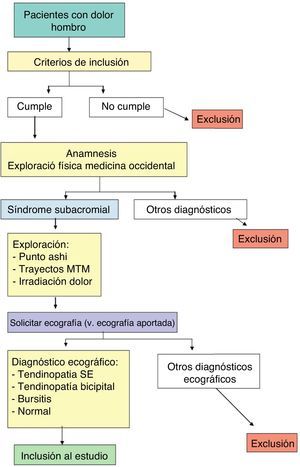
Mecanismo de selecciónSe empleó un método de muestreo secuencial a partir de las primeras visitas realizadas en los ámbitos citados de los pacientes que consultaron por dolor agudo o crónico del hombro. Si el paciente cumplía los criterios de inclusión, se recogían los datos referentes a la anamnesis (v. apartado “Variables”). Se anotó también el nombre de cada explorador, la fecha de la exploración y la fecha de la realización de la ecografía. Se excluyeron los pacientes con afectación bilateral, ya que ello dificultaría la exploración de los puntos (no habría referencia respecto a la sensación de dolor a la presión en el lado sano).
Para evitar sesgos de selección de la muestra entre los distintos investigadores, se consensuó la sistemática de la exploración física según la MO. Esta se realizó a continuación de la anamnesis y consistió en valorar el balance articular del hombro y realizar las maniobras de Yocum, Jobe y Speed. Para incluir a un paciente en el estudio era necesario que tuviera una movilidad articular pasiva libre o discretamente limitada en la rotación interna (por dolor) y que presentara positividad en al menos 2 de las 3 maniobras citadas.
A dichos pacientes se les solicitó una ecografía y se procedió a realizar la exploración de los puntos de ACP citados y el trayecto de distribución del dolor. En la figura 6 se muestra el diagrama de flujo del estudio.
Sistemática de la exploración de puntos de acupuntura y trayecto de los territorios miofasciales y tendinososPara verificar el trayecto del dolor y relacionarlo con el trayecto de un TMT, se realizó la indicación “señale con el dedo índice de la mano contraria a su dolor de hombro, por dónde le va el dolor”. En el caso que el paciente utilizara la palma de su mano para señalar la zona dolorosa se le preguntaría: ¿por dónde nota mayor dolor? Si señalaba por la zona anterior se consideraría TMT de P; por la región anterointerna, TMT de PC; por la zona lateral, TMT de IG; por la zona posterointerna, TMT de ID, y por la zona posterocentral, TMT de SJ. Finalmente se valoraron las irradiaciones: proximal (hacia región cervical), distal (hacia la mano) precisando si se dirigían hacia el primer dedo (P), segundo dedo (IG), tercer dedo, cuarto dedo (SJ), quinto dedo (ID), o no irradiación.
Los puntos de ACP se exploraron realizando una presión previamente consensuada por los 4 exploradores. La exploración de los puntos fue la siguiente: IG 15, con el brazo en abducción de 90°, el punto está situado en la depresión anterior, por delante del acromion, se ejerció la presión hacia la articulación escapulohumeral y la inserción del bíceps braquial; SJ 14, con el brazo en abducción de 90°, el punto se halla en la depresión del borde lateral inferior del acromion, se realizó la presión hacia la bursa subacromial, coracoidea, tejido periarticular y cuello de la escápula; PC 2, con el brazo en aducción y la mano en supinación, el punto está situado a 2 cun (se utilizará como referencia la medida de los dedos índice, medio y anular de la mano contralateral del paciente) por debajo del pliegue axilar, entre las 2 cabezas del bíceps braquial, se ejerció la presión hacia el bíceps braquial, entre sus 2 haces; ID 12, con el brazo en aducción y la mano en supinación, el punto está situado a 1 cun por encima del punto medio de la espina de la escápula, en la fosa supraespinosa, se ejerció la presión hacia el músculo SE a través del trapecio medio; ID 10, con el brazo en aducción y la mano en supinación, el punto se encuentra en el margen inferior de la espina de la escápula, en la vertical del pliegue axilar posterior, se ejerció la presión hacia los músculos deltoides, infraespinoso y en la inserción escapular de la cápsula articular; punto extra Taijian, con el brazo en aducción y la mano en supinación, el punto se encuentra a 1,5 cun por debajo del acromion anterior (se utilizará como referencia la medida de los dedos índice y medio de mano contralateral del paciente), se ejerció la presión hacia el acromion.
Para cuantificar la intensidad de la presión ejercida se definieron 3 categorías: presión/molestia/dolor. La presión del punto se definió como la percibida en el lado sano. La diferencia entre dolor y molestia se definió según la respuesta del paciente: cuando al ejercer la presión se desencadenaba una mueca de dolor, o “salto” con evitación a la presión se anotaría dolor, y molestia cuando el paciente expresaba dolor pero este no ocasionaba este tipo de respuesta.
Se tuvo en cuenta la posibilidad de que los pacientes hubieran tomado algún tipo de fármaco analgésico o tratamiento complementario (fisioterapia, ACP, masajes, etc.), que pudiera alterar la percepción del dolor durante la exploración. Se consideró que un analgésico podía alterar la percepción del dolor si había sido tomado 6h antes de la exploración. En los tratamientos complementarios establecimos un período de 1 semana antes de la exploración para considerar que pudiera influir en esta. Estos casos se anotaron en la hoja de recogida de datos para tenerlo en cuenta al procesar los datos.
Al recibir el resultado de la ecografía se comprobó que el diagnóstico ecográfico fuera de tendinitis del SE, tendinitis del bíceps, bursitis subacromiodeltoidea, bursitis bicipital o normal. Los pacientes con otros diagnósticos quedaron excluidos del estudio, a pesar de ya haber sido explorados.
En el caso de los pacientes que acudieron a la primera visita con una ecografía ya realizada, el facultativo realizó la misma sistemática, es decir, llevó a cabo la anamnesis y exploración física por la MO con las pruebas citadas, y si el diagnóstico de presunción era el de SSA realizó la exploración de los puntos de ACP y los trayectos de los TMT. A continuación comprobó el resultado de la ecografía para incluir o rechazar al paciente.
Se informó a los pacientes sobre la confidencialidad de sus datos durante todo el estudio y se les solicitó consentimiento informado.
Análisis estadísticoSe realizó una previsión de tamaño muestral de 200 sujetos, lo que supondría un período de reclutamiento de unos 6 meses. Con dicho tamaño se podrían estimar frecuencias del 50% con precisión del 7%, o frecuencias del 20% con precisión del 5,5% y concordancias mediante el índice kappa con precisión igual o mejor del 15%.
Los datos se presentaron como frecuencias y porcentajes, excepto para variables continuas, que se presentaron como media y desviación estándar. La asociación entre puntos de ACP o TMT y los diversos diagnósticos ecográficos se valoraron mediante test de χ2, aplicando el test exacto cuando la frecuencia esperada en alguna celda era inferior a 5. La concordancia entre la ecografía y los puntos de ACP o TMT se midió mediante índices kappa. En el caso de los puntos de ACP se realizaron 3 análisis diferentes: fusionando las categorías “presión” y “molestia”; fusionando “molestia” y “presión”, y eliminando la categoría “molestia”. Como todas las concordancias fueron bajas (k<0,20), en las diferentes estrategias de análisis se mostraron los datos como se recogieron (3 categorías de dolor) y no se llegó a realizar el cálculo de sensibilidad y especificidad, dada la baja correlación entre los puntos y el diagnóstico ecográfico. Todos los tests fueron bilaterales y con un intervalo confianza del 95%. Se usó el paquete estadístico Stata 14 para el análisis de los datos.
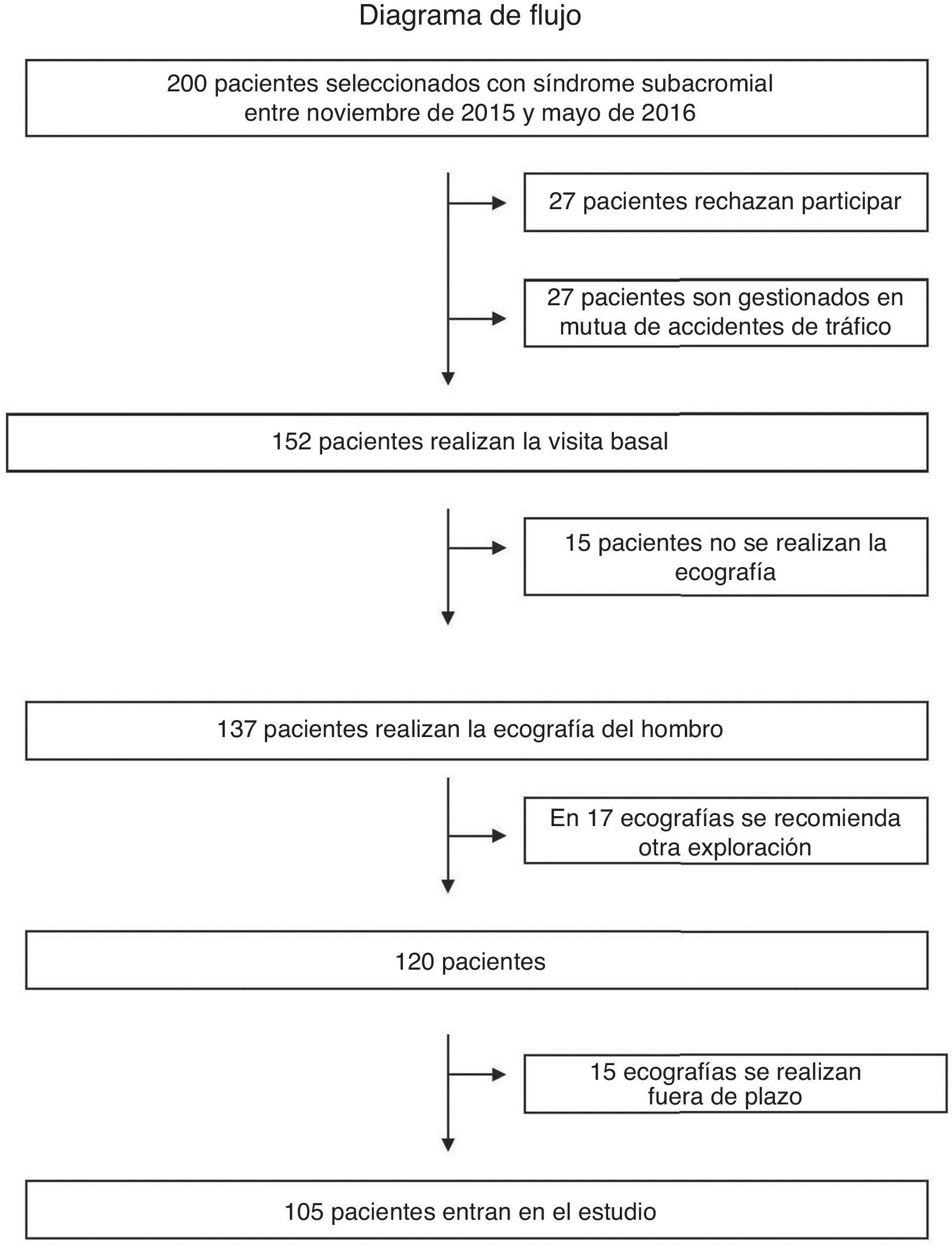
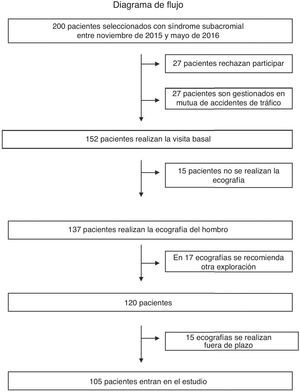
ResultadosPara el estudio se reclutaron un total de 200 pacientes. En la figura 7 se muestra el diagrama de flujo de los pacientes seleccionados y las pérdidas sufridas. Completaron el estudio 105 pacientes. Su edad media fue de 59±12,2 años (rango: 33-87), y la mayoría (69%) fueron mujeres. Respecto a la procedencia, un 63% procedió de las Consultas Externas del Servicio de Rehabilitación CAP Mataró-Maresme, el 18% de las Consultas Externas del Servicio de Reabilitación de l’Hospital Sagrat Cor de Barcelona, un 10% de las Consultas Externas de Atención Primaria Cirera-Molins y un 9% de la Consulta de Salud Laboral del Hospital de Bellvitge.
El 97% de los pacientes eran diestros, siendo la afectación derecha en el 53% y la izquierda en el 47%. El tiempo de evolución del dolor de fue de 8,1 (± 6,6) meses. El 70% tenía relación con un uso excesivo de la extremidad superior por su actividad laboral. Un 27% refirió un mínimo traumatismo previo. El 23% de los pacientes había tomado analgésicos y un 8% había realizado alguna terapia complementaria previa a la exploración.
Respecto a la exploración física, la positividad de las maniobras de la MO fue muy similar, tanto para la maniobra de Jobe (88%) como para Yocum (87%) y un menor porcentaje para Speed (74%).
En cuanto a la localización del dolor, el TMT referido con más frecuencia fue IG (54%), seguido de P (25%), siendo ID y SJ (ambos 10%) los menos referidos. Ningún paciente presentó dolor en el TMT de PC. El 66% de la muestra no presentó irradiación del dolor, el 13% lo refirió a nivel cervical y a nivel distal el segundo dedo fue el más referido (10%).
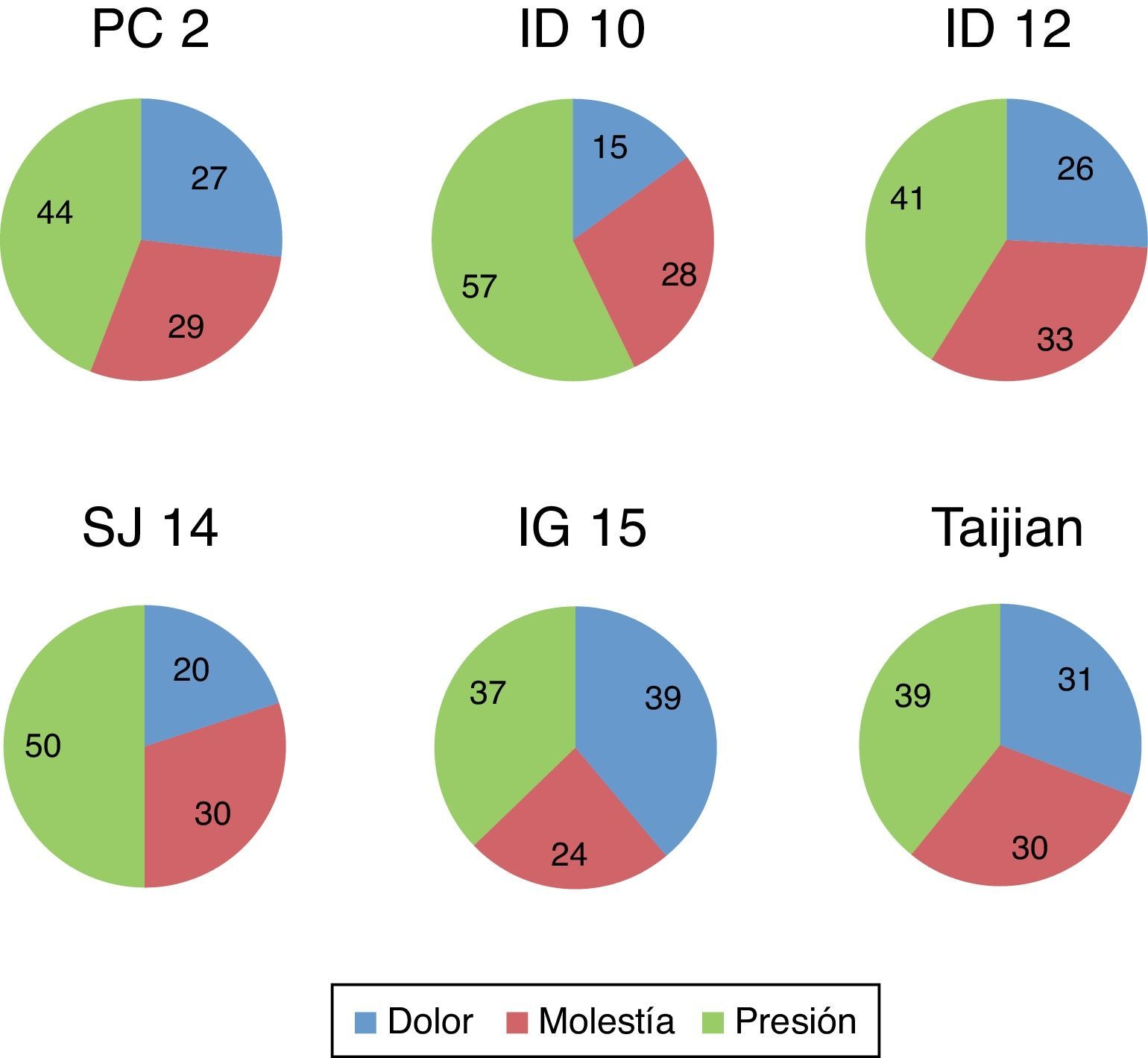
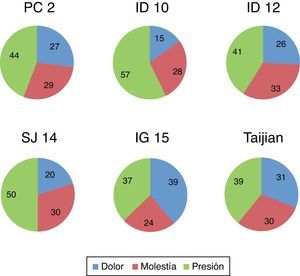
La exploración de los puntos de ACP puso de manifiesto que IG 15 y Taijian fueron los puntos dolorosos más frecuentes, tanto si tenemos en cuenta la respuesta “dolor” como si asociamos las categorías de “dolor más molestia” (fig. 8).
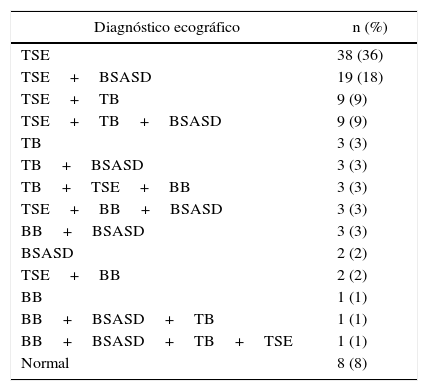
El diagnóstico ecográfico más frecuente fue la TSE como diagnóstico aislado (36%) y en diagnósticos combinados, la TSE+bursitis (tabla 1).
Diagnósticos de patología subacromial informados en las ecografías realizadas a los pacientes (%)
| Diagnóstico ecográfico | n (%) |
|---|---|
| TSE | 38 (36) |
| TSE+BSASD | 19 (18) |
| TSE+TB | 9 (9) |
| TSE+TB+BSASD | 9 (9) |
| TB | 3 (3) |
| TB+BSASD | 3 (3) |
| TB+TSE+BB | 3 (3) |
| TSE+BB+BSASD | 3 (3) |
| BB+BSASD | 3 (3) |
| BSASD | 2 (2) |
| TSE+BB | 2 (2) |
| BB | 1 (1) |
| BB+BSASD+TB | 1 (1) |
| BB+BSASD+TB+TSE | 1 (1) |
| Normal | 8 (8) |
BB: bursitis de bíceps; BSASD: bursitis subacromio-subdeltoidea; TB: tendinitis de bíceps; TSE: tendinopatía de supraespinoso.
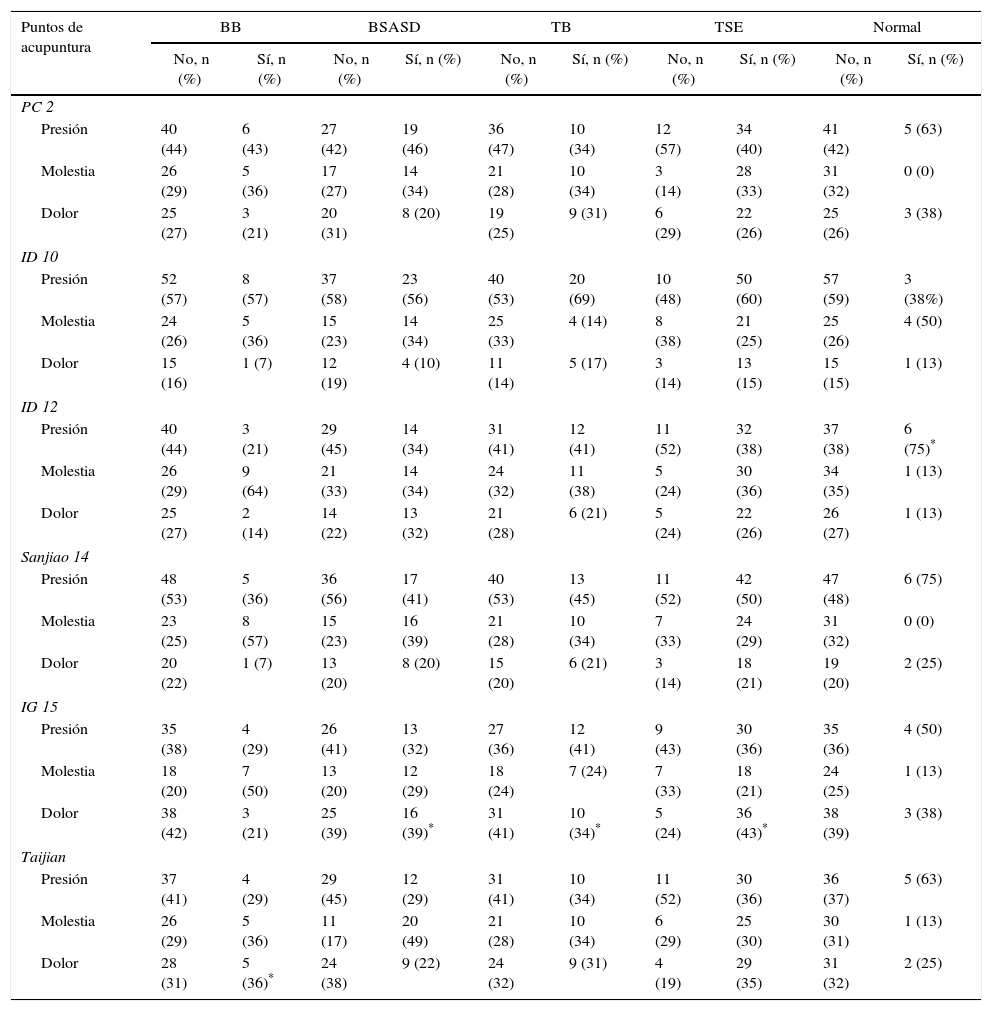
Tal como se refleja en la tabla 2, no se ha obtenido una correlación estadísticamente significativa entre el dolor en los puntos de ACP seleccionados y los diagnósticos ecográficos estudiados.
Relación entre dolor en puntos de acupuntura y la patología que con mayor frecuencia está implicada en el síndrome subacromial
| Puntos de acupuntura | BB | BSASD | TB | TSE | Normal | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| No, n (%) | Sí, n (%) | No, n (%) | Sí, n (%) | No, n (%) | Sí, n (%) | No, n (%) | Sí, n (%) | No, n (%) | Sí, n (%) | |
| PC 2 | ||||||||||
| Presión | 40 (44) | 6 (43) | 27 (42) | 19 (46) | 36 (47) | 10 (34) | 12 (57) | 34 (40) | 41 (42) | 5 (63) |
| Molestia | 26 (29) | 5 (36) | 17 (27) | 14 (34) | 21 (28) | 10 (34) | 3 (14) | 28 (33) | 31 (32) | 0 (0) |
| Dolor | 25 (27) | 3 (21) | 20 (31) | 8 (20) | 19 (25) | 9 (31) | 6 (29) | 22 (26) | 25 (26) | 3 (38) |
| ID 10 | ||||||||||
| Presión | 52 (57) | 8 (57) | 37 (58) | 23 (56) | 40 (53) | 20 (69) | 10 (48) | 50 (60) | 57 (59) | 3 (38%) |
| Molestia | 24 (26) | 5 (36) | 15 (23) | 14 (34) | 25 (33) | 4 (14) | 8 (38) | 21 (25) | 25 (26) | 4 (50) |
| Dolor | 15 (16) | 1 (7) | 12 (19) | 4 (10) | 11 (14) | 5 (17) | 3 (14) | 13 (15) | 15 (15) | 1 (13) |
| ID 12 | ||||||||||
| Presión | 40 (44) | 3 (21) | 29 (45) | 14 (34) | 31 (41) | 12 (41) | 11 (52) | 32 (38) | 37 (38) | 6 (75)* |
| Molestia | 26 (29) | 9 (64) | 21 (33) | 14 (34) | 24 (32) | 11 (38) | 5 (24) | 30 (36) | 34 (35) | 1 (13) |
| Dolor | 25 (27) | 2 (14) | 14 (22) | 13 (32) | 21 (28) | 6 (21) | 5 (24) | 22 (26) | 26 (27) | 1 (13) |
| Sanjiao 14 | ||||||||||
| Presión | 48 (53) | 5 (36) | 36 (56) | 17 (41) | 40 (53) | 13 (45) | 11 (52) | 42 (50) | 47 (48) | 6 (75) |
| Molestia | 23 (25) | 8 (57) | 15 (23) | 16 (39) | 21 (28) | 10 (34) | 7 (33) | 24 (29) | 31 (32) | 0 (0) |
| Dolor | 20 (22) | 1 (7) | 13 (20) | 8 (20) | 15 (20) | 6 (21) | 3 (14) | 18 (21) | 19 (20) | 2 (25) |
| IG 15 | ||||||||||
| Presión | 35 (38) | 4 (29) | 26 (41) | 13 (32) | 27 (36) | 12 (41) | 9 (43) | 30 (36) | 35 (36) | 4 (50) |
| Molestia | 18 (20) | 7 (50) | 13 (20) | 12 (29) | 18 (24) | 7 (24) | 7 (33) | 18 (21) | 24 (25) | 1 (13) |
| Dolor | 38 (42) | 3 (21) | 25 (39) | 16 (39)* | 31 (41) | 10 (34)* | 5 (24) | 36 (43)* | 38 (39) | 3 (38) |
| Taijian | ||||||||||
| Presión | 37 (41) | 4 (29) | 29 (45) | 12 (29) | 31 (41) | 10 (34) | 11 (52) | 30 (36) | 36 (37) | 5 (63) |
| Molestia | 26 (29) | 5 (36) | 11 (17) | 20 (49) | 21 (28) | 10 (34) | 6 (29) | 25 (30) | 30 (31) | 1 (13) |
| Dolor | 28 (31) | 5 (36)* | 24 (38) | 9 (22) | 24 (32) | 9 (31) | 4 (19) | 29 (35) | 31 (32) | 2 (25) |
BB: bursitis de bíceps; BSASD: bursitis subacromio-subdeltoidea; TB: tendinitis de bíceps; TSE: tendinopatía de supraespinoso.
Sí se ha hallado correlación estadísticamente significativa en las categorías “molestia” en ID 12 con bursitis bicipital y “molestia” en Taijian con bursitis subacromio-subdeltoidea.
La presencia de “dolor” en IG 15 se relacionó, sin ser estadísticamente significativa, con TSE, pero también presentó positividad en otras patologías, por lo que sería un punto muy sensible pero poco específico.
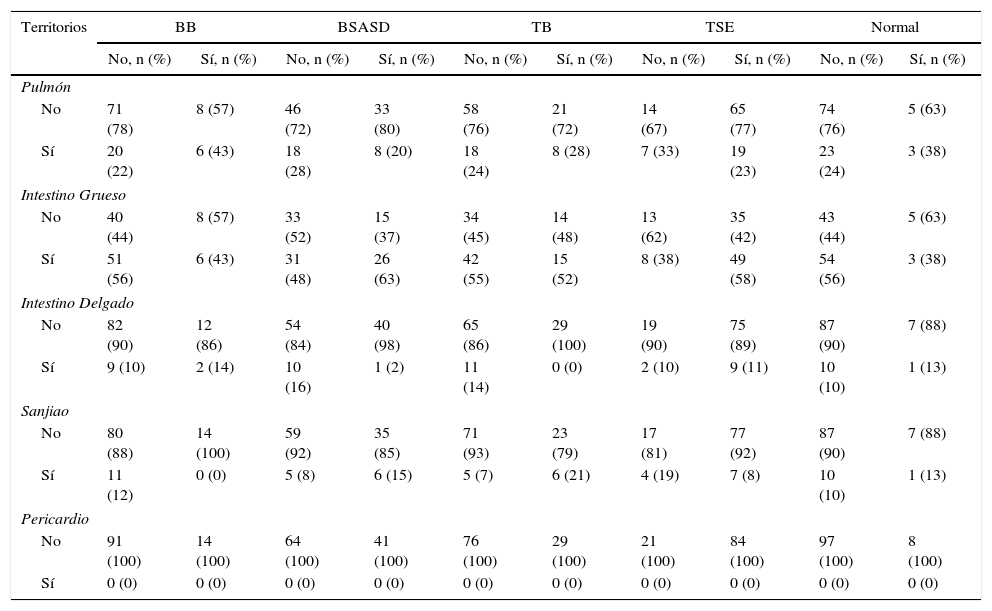
No se ha observado que haya correlación significativa entre dolor en el trayecto de los TMT que discurren por la región del hombro y los diagnósticos ecográficos analizados en conjunto (había pacientes con más de un diagnóstico ecográfico), ni al estudiar los diagnósticos ecográficos puros (analizando los pacientes con un solo diagnóstico) (tabla 3).
Relación entre los territorios miofasciales y tendinosos (TMT) que discurren por la región del hombro y los diagnósticos ecográficos
| Territorios | BB | BSASD | TB | TSE | Normal | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| No, n (%) | Sí, n (%) | No, n (%) | Sí, n (%) | No, n (%) | Sí, n (%) | No, n (%) | Sí, n (%) | No, n (%) | Sí, n (%) | |
| Pulmón | ||||||||||
| No | 71 (78) | 8 (57) | 46 (72) | 33 (80) | 58 (76) | 21 (72) | 14 (67) | 65 (77) | 74 (76) | 5 (63) |
| Sí | 20 (22) | 6 (43) | 18 (28) | 8 (20) | 18 (24) | 8 (28) | 7 (33) | 19 (23) | 23 (24) | 3 (38) |
| Intestino Grueso | ||||||||||
| No | 40 (44) | 8 (57) | 33 (52) | 15 (37) | 34 (45) | 14 (48) | 13 (62) | 35 (42) | 43 (44) | 5 (63) |
| Sí | 51 (56) | 6 (43) | 31 (48) | 26 (63) | 42 (55) | 15 (52) | 8 (38) | 49 (58) | 54 (56) | 3 (38) |
| Intestino Delgado | ||||||||||
| No | 82 (90) | 12 (86) | 54 (84) | 40 (98) | 65 (86) | 29 (100) | 19 (90) | 75 (89) | 87 (90) | 7 (88) |
| Sí | 9 (10) | 2 (14) | 10 (16) | 1 (2) | 11 (14) | 0 (0) | 2 (10) | 9 (11) | 10 (10) | 1 (13) |
| Sanjiao | ||||||||||
| No | 80 (88) | 14 (100) | 59 (92) | 35 (85) | 71 (93) | 23 (79) | 17 (81) | 77 (92) | 87 (90) | 7 (88) |
| Sí | 11 (12) | 0 (0) | 5 (8) | 6 (15) | 5 (7) | 6 (21) | 4 (19) | 7 (8) | 10 (10) | 1 (13) |
| Pericardio | ||||||||||
| No | 91 (100) | 14 (100) | 64 (100) | 41 (100) | 76 (100) | 29 (100) | 21 (100) | 84 (100) | 97 (100) | 8 (100) |
| Sí | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) |
BB: bursitis de bíceps; BSASD: bursitis subacromio-subdeltoidea; TB: tendinitis de bíceps; TSE: tendinopatía de supraespinoso.
En algunos trayectos se apreció una tendencia a la asociación cuando consideramos los diagnósticos ecográficos en conjunto, como el diagnóstico de bursitis de bíceps con TMT de P, la bursitis subacromial con TMT de IG y la tendinopatía de bíceps con TMT de IG.
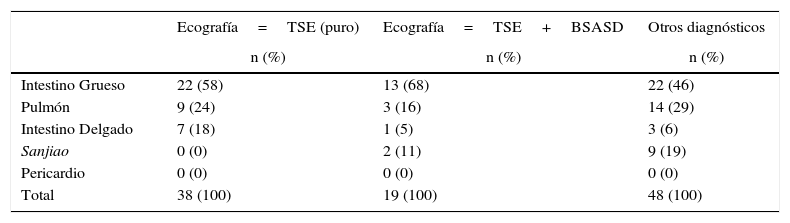
Al considerar diagnósticos ecográficos puros, la TSE (sin otros hallazgos ecográficos) presentó la siguiente distribución por territorios: IG (58%), P (24%) e ID (18%). Las TSE asociadas a bursitis subacromiales se distribuyeron en: IG (68%), P (16%), SJ (11%) e ID (5%). El resto de diagnósticos ecográficos puros no se analizaron por tener un número bajo (tabla 4).
Territorios en los que hay más dolor según diagnóstico ecográfico
| Ecografía=TSE (puro) | Ecografía=TSE+BSASD | Otros diagnósticos | |
|---|---|---|---|
| n (%) | n (%) | n (%) | |
| Intestino Grueso | 22 (58) | 13 (68) | 22 (46) |
| Pulmón | 9 (24) | 3 (16) | 14 (29) |
| Intestino Delgado | 7 (18) | 1 (5) | 3 (6) |
| Sanjiao | 0 (0) | 2 (11) | 9 (19) |
| Pericardio | 0 (0) | 0 (0) | 0 (0) |
| Total | 38 (100) | 19 (100) | 48 (100) |
BSASD: bursitis subacromio-subdeltoidea; TSE: tendinopatía de supraespinoso.
La frecuencia de afectación de los puntos ACP definidos en relación con cada patología de hombro estudiada se muestra en la tabla 2. Se ha señalado con un asterisco la presencia de dolor en los puntos más frecuentes para cada patología estudiada.
No se halló correlación entre las maniobras de la MO seleccionadas con los puntos de ACP estudiados ni con los trayectos de TMT que discurren por la región del hombro (tabla 5).
Puntos de acupuntura y dolor reportado según las maniobras de exploración de medicina occidental
| Yocum, n (%) | Jobe, n (%) | Speed, n (%) | ||||
|---|---|---|---|---|---|---|
| – | + | – | + | – | + | |
| Puntos de acupuntura y dolor reportado | ||||||
| PC 2 | ||||||
| Presión | 7 (15) | 39 (85) | 6 (13) | 40 (87) | 15 (33) | 31 (67) |
| Molestia | 2 (6) | 29 (94) | 4 (13) | 27 (87) | 6 (19) | 25 (81) |
| Dolor | 5 (18) | 23 (82) | 3 (11) | 25 (89) | 6 (21) | 22 (79) |
| ID 10 | ||||||
| Presión | 8 (13) | 52 (87) | 8 (13) | 52 (87) | 14 (23) | 46 (77) |
| Molestia | 4 (14) | 25 (86) | 4 (14) | 25 (86) | 8 (28) | 21 (72) |
| Dolor | 2 (13) | 14 (88) | 1 (6) | 15 (94) | 5 (31) | 11 (69) |
| ID 12 | ||||||
| Presión | 7 (16) | 36 (84) | 6 (14) | 37 (86) | 13 (30) | 30 (70) |
| Molestia | 5 (14) | 30 (86) | 1 (3) | 34 (97) | 7 (20) | 28 (80) |
| Dolor | 2 (7) | 25 (93) | 6 (22) | 21 (78) | 7 (26) | 20 (74) |
| Sanjiao 14 | ||||||
| Presión | 9 (17) | 44 (83) | 4 (8) | 49 (92) | 20 (38) | 33 (62) |
| Molestia | 2 (6) | 29 (94) | 6 (19) | 25 (81) | 3 (10) | 28 (90) |
| Dolor | 3 (14) | 18 (86) | 3 (14) | 18 (86) | 4 (19) | 17 (81) |
| IG 15 | ||||||
| Presión | 6 (15) | 33 (85) | 3 (8) | 36 (92) | 12 (31) | 27 (69) |
| Molestia | 4 (16) | 21 (84) | 3 (12) | 22 (88) | 7 (28) | 18 (72) |
| Dolor | 4 (10) | 37 (90) | 7 (17) | 34 (83) | 8 (20) | 33 (80) |
| Taijian | ||||||
| Presión | 5 (12) | 36 (88) | 4 (10) | 37 (90) | 11 (27) | 30 (73) |
| Molestia | 2 (6) | 29 (94) | 5 (16) | 26 (84) | 7 (23) | 24 (77) |
| Dolor | 7 (21) | 26 (79) | 4 (12) | 29 (88) | 9 (27) | 24 (73) |
| Territorios | ||||||
| Pulmón | ||||||
| No | 9 (11) | 70 (89) | 10 (13) | 69 (87) | 20 (25) | 59 (75) |
| Sí | 5 (19) | 21 (81) | 3 (12) | 23 (88) | 7 (27) | 19 (73) |
| Intestino Grueso | ||||||
| No | 7 (15) | 41 (85) | 6 (13) | 42 (88) | 12 (25) | 36 (75) |
| Sí | 7 (12) | 50 (88) | 7 (12) | 50 (88) | 15 (26) | 42 (74) |
| Intestino Delgado | ||||||
| No | 12 (13) | 82 (87) | 12 (13) | 82 (87) | 22 (23) | 72 (77) |
| Sí | 2 (18) | 9 (82) | 1 (9) | 10 (91) | 5 (45) | 6 (55) |
| Sanjiao | ||||||
| No | 14 (15) | 80 (85) | 11(12) | 83 (88) | 27 (29) | 67 (71) |
| Sí | 0 (0) | 11 (100) | 2 (18) | 9 (82) | 0 (0) | 11 (100) |
| Pericardio | ||||||
| No | 14 (13) | 91 (87) | 13 (12) | 92 (88) | 27 (26) | 78 (74) |
| Sí | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) |
En este estudio no hemos observado la existencia de correlación estadísticamente significativa entre los puntos de ACP definidos (PC 2/Taijian/ID 10/ID 12/SJ 14/IG 15) situados en la región del hombro y los diagnósticos ecográficos de TSE, del bíceps, bursitis subacromio-subdeltoidea y bicipital. Sí hemos hallado que algunos puntos han presentado más tendencia a manifestarse en algunas patologías concretas, como ID 12 en la bursitis bicipital, Taijian en la bursitis subacromio-subdeltoidea e IG 15 en la tendinitis del supraespinoso. El hecho que estos puntos también sean dolorosos en otras patologías de hombro, nos impide realizar una asociación con una patología concreta. Cabe destacar, no obstante, que en un 75% de casos en que la ecografía era normal, los pacientes no presentaban ni molestia ni dolor en ID 12 ni SJ 14. En cambio, el máximo dolor lo encontramos en la TSE a nivel de IG 15 solo en el 45% de los casos.
Tampoco se observó correlación estadísticamente significativa entre el dolor referido en los TMT que discurren por la región del hombro y los diagnósticos ecográficos mencionados. La única excepción sería en SJ, en el cual un mayor dolor implica más presencia de bursitis subacromio-subdeltoidea o tendinitis bicipital. Solo IG presenta más patología cuando hay dolor en este territorio (excepto para bursitis bicipital). En contrapartida, el meridiano de PC no se asoció a ninguna patología del hombro. De ello podemos inferir que tener dolor en este territorio descartaría un origen de causa subacromial.
Aunque no se haya podido establecer las relaciones esperadas, sí que hemos observado, tal y como dicen los textos, que los trayectos más frecuentemente sintomáticos son los de IG y P.
El SSA es una entidad compleja que implica la afectación de distintas estructuras de la articulación del hombro. El hecho de que la mayoría de los pacientes tuviera más de un diagnóstico ecográfico ha podido enmascarar la preponderancia de dolor en un punto o en un territorio.
Las maniobras de la MO seleccionadas no se relacionaron de manera significativa con los puntos de ACP ni con los trayectos de los TMT. Las 3 maniobras fueron positivas en porcentajes muy altos, tanto si había dolor en los puntos de ACP como si no lo había.
De este modo, no nos es posible estimar un diagnóstico ecográfico según la presencia de dolor en los puntos de ACP estudiados y en los trayectos de TMT y, por consiguiente, aventurar un tratamiento empírico más específico sin necesidad de pruebas adicionales. Por ello, la exploración de los puntos de ACP definidos no puede sustituir al método considerado de referencia. A pesar de que el diagnóstico ecográfico sigue siendo necesario en MO, no nos aporta información añadida en el diagnóstico en Medicina China para enfocar el tratamiento con ACP. Por esta razón no sería indispensable, a no ser que necesitemos descartar patología explícitamente.
No hemos hallado bibliografía publicada que nos permita la comparación de nuestros resultados. Solo podemos contrastar el hecho de que en nuestra muestra la irradiación del dolor en las TSE fue superior en el meridiano de IG, a diferencia de los textos de ACP, que lo relacionan con el meridiano de P.
Las limitaciones del estudio son:
- •
No haber conseguido un tamaño muestral superior, por el número de pérdidas, que pudiera poner de manifiesto diferencias significativas entre las variables estudiadas. A pesar de ello, los resultados muestran efectos moderados o nulos en cuanto a la relación puntos/territorios frente a diagnóstico ecográfico. Es poco probable que un incremento de la muestra revertiese dichos hallazgos.
- •
La dificultad que supone la medida de la variable “dolor”. Dejando aparte la subjetividad y la variabilidad de la sensibilidad individual al dolor a lo largo del tiempo, hay que tener en cuenta los posibles sesgos intraobservador e interobservador en la exploración de los puntos dolorosos.
- •
El posible sesgo en el diagnóstico ecográfico, dado que las ecografías las realizaron radiólogos procedentes de distintos servicios de radiología y desconocedores del estudio, no habiendo un protocolo homogéneo en la exploración ecográfica.
- •
El decalaje temporal entre la práctica de la ecografía (en unos pacientes previa y en otros posterior) y la exploración física. Idealmente, la ecografía debería realizarse justo después de la exploración física. Este dato se debería contemplar en estudios posteriores.
- •
La procedencia distinta de los pacientes (rehabilitación, primaria y salud laboral hospitalaria). Los procedentes de las consultas externas de rehabilitación (mayoría de la población del estudio) suelen ser más crónicos y con mayor dolor que los procedentes de primaria o de salud laboral. Otro dato a tener en cuenta para futuros trabajos sería incluir una escala de dolor.
- •
El consumo de analgésicos previos a la exploración (23%) pudo haber disminuido la sensibilidad al dolor (notando molestia en vez de dolor o presión en lugar de molestia).
- •
La presencia de diagnósticos ecográficos combinados. El análisis de pacientes con un solo diagnostico ecográfico es un aspecto a tener en cuenta de cara a posteriores investigaciones.
- •
El dolor en el SSA se refiere con más frecuencia en los TMT de IG y P.
- •
La presencia de dolor en el meridiano de PC descartaría patología subacromial.
- •
Los puntos de ACP que presentan dolor con más frecuencia en el SSA son: IG 15 y Taijian.
- •
La presencia de dolor en IG 15 implica la existencia de patología subacromial, pero no discrimina cuál.
- •
No hemos hallado correlación entre los diagnósticos ecográficos presentes en el SSA con puntos de ACP ni con los trayectos de TMT que discurren por la región del hombro.
- •
No hay relación entre las maniobras exploratorias utilizadas en el diagnóstico del SSA en la MO con puntos de ACP ni con trayectos de TMT.
Los autores declaran no tener ningún conflicto de intereses.
Los autores quieren agradecer al Dr. Pere Marco su autorización para la publicación de las imágenes de los trayectos de los TMT publicadas en este estudio.