Objetivo: Establecer a qué nivel se produce la fragmentación del ácido desoxirribonucleico (FADN), intratesticular o en la vía seminal, en varones infértiles con varicocele.
Material y métodos: Análisis preliminar sobre 15 sujetos en estudio por infertilidad de un año de evolución con varicocele como causa más probable de su alteración. Realizamos FADN en semen previo a la varicocelectomía quirúrgica. Durante la intervención, se obtuvo una muestra testicular mediante biopsia (TESE), para la medición de FADN en espermatozoides intratesticulares, con el objetivo de establecer sus valores y si había diferencias respecto al semen.
Resultados: Quince pacientes fueron intervenidos de varicocele izquierdo. En el seminograma, la alteración más frecuente fue la oligoastenozoospermia. Presentaron ADN fragmentado en semen 9 pacientes con una media de 47,8% (rango 38,8-59,2%), y en 6 fueron normales (media 27,4%; rango 12,7-35,3%). La FADN en testículo presentó valores más elevados que en el semen, estando alterados en 14 de los 15 pacientes (media 62,3%, rango 39,0-83,3%).
Conclusiones: La FADN parece tener un papel importante en la fisiopatología actual del varicocele y aumenta en el semen de varones infértiles con esta alteración. Derivado de nuestros resultados, podríamos deducir que el mecanismo más importante de fragmentación se situaría a nivel intratesticular, en contra de lo que actualmente se postula. Confirmar esta hipótesis con mayor número de casos supondría un avance significativo en el conocimiento y aplicaciones clínicas en cuanto a esta patología.
Objective: To establish the site at which intratesticular or seminal DNA fragmentation (DNAF) occurs in infertile men with varicocele.
Material and Methods: A preliminary analysis was performed in a 1-year study of 15 patients in whom the suspected cause of infertility was varicocele. Analysis of DNAF was performed in semen prior to surgical varicocelectomy. To measure DNAF in intratesticular sperm, testicular samples were obtained by biopsy during the intervention.
Results: Fifteen patients had left varicocele surgery. The most frequent abnormality observed in the semen was oligoasthenozoospermia. Nine patients had DNAF (average: 47.8%, range: 38.8-59.2%), and six were normal (average; 27.4%, range: 12.7-35.3%). DNAF levels were higher in testicular tissue samples than in semen (average: 62.3%, range: 39.0-83.3%). Only one of these patient samples did not reveal DNAF.
Conclusions: DNAF seems to be related to the physiopathology of varicocele and is present at higher levels in the semen of infertile men with this alteration. In view of these results, we deduce that DNA fragmentation will primarily occur in the testes, which is contrary to current understanding. Testing this hypothesis in studies that include more patients would allow important advances to be made in the knowledge and treatment of this alteration.
Introducción
El varicocele es una dilatación de las venas del plexo pampiniforme del testículo. Supone la causa de infertilidad masculina corregible más frecuente, encontrandose hasta en un 19-41% de los varones en estudio por infertilidad. Las muestras de semen de estos sujetos presentan una importante disminución en los parámetros de movilidad y concentración de los espermatozoides, que se ha asociado a un descenso progresivo de la fertilidad1,2. La fisiopatología clásica explica las alteraciones en la espermiogénesis debido a la elevación de la temperatura testicular derivada de la estasis venosa, como factor más destacado3. Sin embargo, hay muchas cuestiones y situaciones de variabilidad clínica que los mecanismos clásicos no llegan a responder. Hay que añadir nuevos factores a estudio responsables de los defectos en los espermatozoides que requieren planes específicos de tratamiento. Entre estas causas, la fragmentación del ácido desoxirribonucleico (FADN) ha sido identificada como un factor importante de infertilidad en hombres con varicocele4. Varios estudios han demostrado el aumento de las tasas de FADN de los espermatozoides en el semen4-7, en ocasiones, asociada a una elevación de los niveles de estrés oxidativo8, y su mejoría tras la reparación quirúrgica del varicocele, asociándose a un aumento de las tasas de reproduccion9.
El mecanismo principal que produce la FADN en el varicocele no es del todo conocido. El nivel más importante de lesión parece estar en la vía seminal en comparación con la intratesticular10-13. Sin embargo, no ha sido medida en los espermatozoides testiculares en caso del varicocele. Por tanto, una cuestión importante queda por resolver: ¿a qué nivel de la espermatogénesis se produce la fragmentación del ADN en el varicocele? ¿Es a nivel testicular o epididimario? Responder a esta cuestión, no sólo tendría interés para conocer mejor su fisiopatología, sino que ayudaría a establecer cuándo se debe utilizar la FADN como marcador en el diagnóstico y tratamiento.
Material y métodos
Diseño del estudio
Estudio de serie de casos en varones infértiles con varicocele cuyo objetivo principal es determinar a qué nivel se produce la FADN al comparar los valores entre espermatozoides en semen y testiculares. Presentamos los resultados iniciales en 15 pacientes. El estudio fue previamente aprobado por el Comité de Ética del Hospital Reina Sofía (Córdoba). Se inició en enero de 2009 y está en curso actualmente.
Criterios de inclusión/exclusión
Seleccionamos de manera consecutiva 15 varones que consultaron por infertilidad de al menos 1 año de evolución en la unidad de andrología, con varicocele como causa más probable. Todos fueron evaluados por un andrólogo, realizándose una historia clínica y un examen físico detallados. Se solicitaron al menos 2 seminogramas y un estudio analítico hormonal (hormona foliculoestimulante, hormona luteinizante, testosterona y prolactina). Los criterios de inclusión fueron: varicocele palpable en la exploración, seminograma con alguna alteración (oligo y/o astenozoospermia), analítica hormonal normal, ausencia de otras causas demostrables de infertilidad y/o tratamientos médicos recibidos por este motivo, así como ausencia de factor femenino de infertilidad. Previamente, se obtuvo el consentimiento informado de todos los sujetos participantes.
Diagnóstico y tratamiento del varicocele
El varicocele se diagnosticó mediante la palpación del cordón espermático con el paciente de pie, tumbado y durante la maniobra de Valsalva. El reflujo de sangre venosa se confirmó mediante una ecografía Doppler dúplex (Toshyba Nemio SSA-550A Diagnostic Ultrasound System). Los sujetos fueron incluidos para la realización de una varicocelectomía mediante la técnica subinguinal microquirúrgica, ligando todas las venas dilatadas, conservando las arterias y glándulas linfáticas. Simultáneamente, se hizo una biopsia testicular (TESE) homolateral para la obtención de una muestra para anatomía patológica y el análisis de FADN en espermatozoides intratesticulares.
Análisis de la fragmentación del ADN
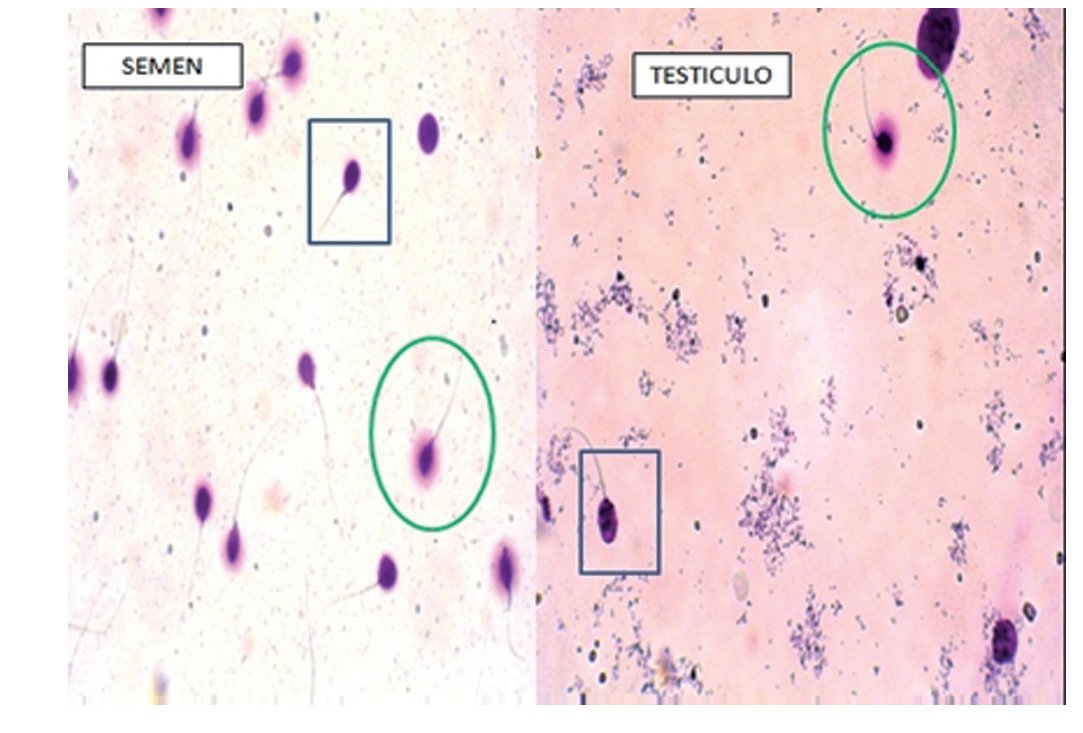
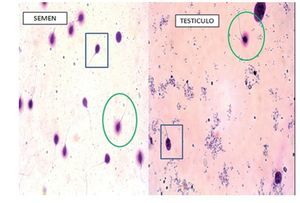
La FAD se realizó en muestras frescas de semen previo a la cirugía y testiculares obtenidas por extracción de espermatozoides del testículo, mediante el test de dispersión de la cromatina descrito por Fernández et al en 200314. Se trata de un método de desnaturalización y lisis de las proteínas nucleares, basado en el principio de que los espermatozoides cuyo ADN está intacto producirán un halo de dispersión que corresponde a la cromatina liberada de proteínas, pudiendo ser fácilmente analizado por microscopía óptica de fluorescencia (fig. 1). Para ello, utilizamos el kit comercial Halosperm® de Halotech Dna15. Valores de hasta el 27 ± 11% en el índice FADN se suelen considerar dentro de la normalidad en varones fértiles y normozoospérmicos. La muestra de semen se recolectó por masturbación tras 2-3 días de abstinencia. Las muestras frescas se procesaron siguiendo el protocolo que se describe en el kit Halosperm®. En testículo, extrajimos los espermatozoides de pequeñas cantidades del tejido biopsiado. Para ello, presionamos varias veces sobre la muestra utilizando unas pinzas, y resuspendimos con una pipeta de 1 ml. Retiramos el tejido y centrifugamos a 600 g durante 5 minutos. Desechamos el sobrenadante y resuspendimos en 50 μl de buffer fosfato salino estéril. Tomamos 10 μl y observamos la presencia de espermatozoides al microscopio. A partir de este punto, seguimos el protocolo descrito por el kit comercial.
Figura 1 Fragmentación de ADN en semen y testículo. En círculo, espermatozoides que conservan el halo de dispersión de la cromatina (ADN intacto, no fragmentado). Con el rectángulo, sin presencia del halo (ADN fragmentado).
Resultados
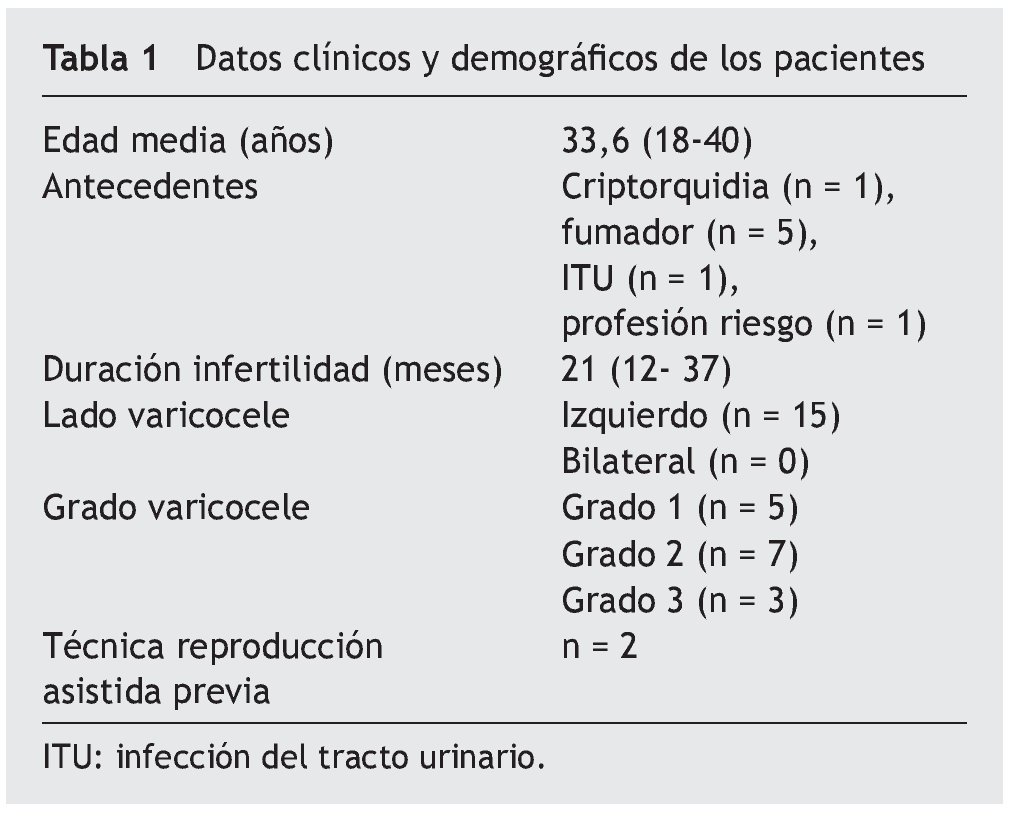
Incluimos 15 varones en el análisis (tabla 1). La edad media fue de 33,6 años (rango 18-40%). Todos consultaron por infertilidad primaria con una evolución media de 21 meses (rango 12-37%). Los antecedentes más destacados fueron: fumadores (n = 5), profesión de riesgo para infertilidad (n = 1) y antecedentes de patología urológica (n = 2). Dos parejas fueron tratadas previamente con ciclos de reproducción asistida (TRA) en otro centro. La oligoastenozoospermia fue el hallazgo más frecuente en el seminograma. El lado del varicocele fue izquierdo en todos los sujetos, y el grado 2 el más común (grado 1, n = 5; grado 2, n = 7; grado 3, n = 3).
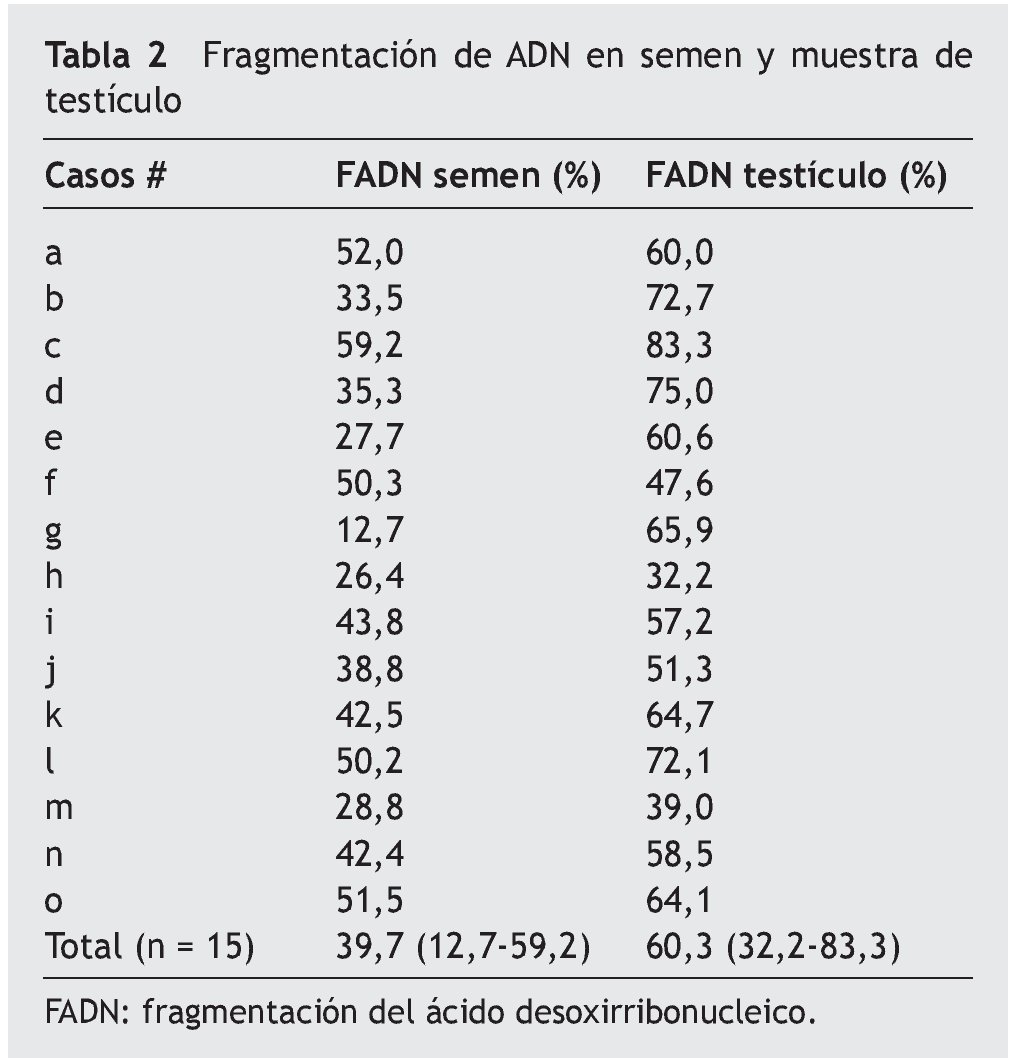
La media de FADN en semen de la muestra de pacientes fue 39,7% (rango 12,7-59,2%) (tabla 2). En 9 pacientes (60%) hubo valores elevados en semen, con una media de 47,8% (rango 38,8-59,2%). En los 6 restantes (40%), la FADN se mantuvo en valores normales, 27,4% (rango 12,7-35,3%). En testículo, la media total presentó valores muy elevados de fragmentación de hasta un 60,3% (rango 32,2-83,3%). Sólo en un paciente, el valor en testículo fue normal (32,2%). En los 14 restantes, la FADN testicular fue elevada, con valores muy superiores al 27 ± 11% considerado normal (media 62,3%, rango 39,0-83,3%).
Discusión
A pesar de la alta incidencia de hombres infértiles con varicocele, y la evidencia de su asociación con las alteraciones en la función espermática y la reproducción, llama la atención que no se conozcan los mecanismos exactos responsables de las modificaciones. Uno de los factores más estudiados en la actualidad son las elevadas tasas de alteraciones en el ADN nuclear de los espermatozoides. Estudios recientes demuestran su asociación a la disminución en la fertilidad5,7,16. Tras el tratamiento quirúrgico, los niveles de fragmentación17 mejoran, factor que se relaciona con el aumento en las tasas de embarazo tanto natural como por TRA9. Nuestro grupo de pacientes muestra valores medios elevados de FADN en semen (media total 39,7%), en 9 de ellos, patológicos (media 47,8%), confirmando la asociación entre varicocele y FADN.
Se han descrito 5 mecanismos de inducción del daño en el ADN, divididos en intratesticulares o postesticulares18. De éstos, el que juega un papel más importante parece ser a nivel de la vía seminal durante el paso de los espermatozoides a través del epidídimo. Trabajos anteriores corroboran que la FADN es más alta en espermatozoides del epidídimo y eyaculados que en testiculares10-13. Reafirmando esta hipótesis, Greco et al comprobaron que el uso de espermatozoides testiculares en parejas con fallos repetidos en TRA y tasas elevadas de FADN en semen aumentaba las probabilidades de éxito11. En contra de estas teorías, hay que tener en cuenta que también hay mecanismos importantes de lesión del ADN a nivel de los túbulos seminíferos, y que el uso de espermatozoides testiculares no siempre resuelve el problema de infertilidad18. Según nos consta, nuestra serie es la primera que mide la FADN en testículo de varones con varicocele, demostrando altas tasas (media 60,3%), incluidos los casos que presentaban cifras normales en semen. De estos hallazgos, podría deducirse que el mecanismo más importante de FADN estaría a nivel intratesticular en el varicocele, en contra de lo anteriormente postulado. Los resultados nos sugieren, por tanto, 3 posibles hipótesis, que se complementan entre sí: que el mecanismo principal de FADN se produzca en el testículo, que muchos de los espermatozoides con ADN dañado sean reparados en el testículo o completen la apoptosis y no aparezcan en el semen y que la capacidad reparadora sobre el ADN durante la maduración del espermatozoide en el epidídimo tenga un papel destacado.
Las principales limitaciones del estudio las representan 2 factores. El hecho de no disponer de valores de FADN en testículo en un grupo control en varones sanos ni en los sujetos de la muestra, con posterioridad a la cirugía para comprobar su normalización, nos impide dar mayor significado a los resultados obtenidos. Otro de los problemas que se nos ha presentado ha sido el menor recuento de espermatozoides en testículo, inferior a los 500 recomendados, en 9 de los casos, media 345 (rango 150 a 480%). La presencia de oligozoospermia en la mayoría de pacientes y la menor cantidad de células que se obtienen en la toma de biopsia justifican este recuento menor. En los últimos casos, se ha aumentado la cantidad debido a la mejor optimización en el recuento de la muestra y la obtención de una cantidad algo mayor de tejido en los sujetos con oligozoospermia.
Las aplicaciones clínicas derivadas de los resultados de nuestro análisis son de especial relevancia. Suponen un avance en el conocimiento de la fisiopatología del varicocele que otorga mayor valor a la utilización de la FADN como marcador para seleccionar qué pacientes se beneficiarían de la corrección quirúrgica, mejorando la relación costobeneficio del tratamiento y ahorrando ciclos de reproducción innecesarios. Por otra parte, no se justificaría la utilización de espermatozoides de testículo en caso de fallos repetidos en las TRA, ya que el mayor daño sería a ese nivel, en contra de lo publicado.
A pesar de tratarse de un estudio preliminar con muy pocos casos, creemos que las importantes diferencias mostradas hasta el momento tienen peso para establecer como hipótesis de trabajo que la FADN se produciría en testículo. Para confirmarla, el estudio sigue abierto en la actualidad, reclutándose sujetos para aumentar el tamaño muestral.
Conclusiones
La FADN parece tener un papel importante en la fisiopatología actual del varicocele. El mecanismo más importante podría encontrarse a nivel intratesticular derivado de las altas tasas encontradas en nuestra serie de pacientes. Este es el primer estudio que demuestra que la FADN se produce en el testículo, en contra de lo anteriormente publicado. Teniendo en cuenta que se trata de un análisis preliminar, con un pequeño tamaño muestral, si se confirmara esta hipótesis con más casos, supondría un avance en el conocimiento de esta patología y ayudaría a mejorar el enfoque en el tratamiento del varón infértil con varicocele, dando mayor base al uso de la FADN como marcador de uso clínico habitual.
Responsabilidades éticas
Protección de personas y animales: los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos: los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado: los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Recibido el 12 de abril de 2012; aceptado el 1 de junio de 2012
* Autor para correspondencia
Correo electrónico: jpcamposhdez@hotmail.com (J.P. Campos Hernández).