El aparato genitourinario puede resultar afectado por traumatismos, enfermedades congénitas, infecciones o patología tumoral, conllevando la pérdida de alguno de sus órganos o de sus funciones. Dentro de la patología tumoral, el cáncer de pene es una de las patologías que, con una frecuencia considerable, ocasiona dichas alteraciones. El tratamiento convencional es quirúrgico, implicando la amputación parcial o total, y puede generar consecuencias importantes, como impotencia sexual o incontinencia urinaria.
ObjetivoRealizar una revisión bibliográfica sobre los últimos avances y opciones terapéuticas en relación con la ingeniería tisular en la reconstrucción de estructuras peneanas.
MétodoRealizamos una revisión bibliográfica en PubMed introduciendo las palabras clave «tissue engineering AND penis» y seleccionando las publicaciones con abstract en dicho buscador científico.
ResultadosTras realizar un análisis detallado de las publicaciones seleccionadas se pone de manifiesto que las terapias regenerativas aplicadas en la reparación de estructuras peneanas (cuerpos cavernosos, uretra, túnica albugínea) se basan en la utilización de diferentes materiales sintéticos o biológicos acelulares o con cultivo celular.
ConclusionesEl avance en la construcción de tejidos mediante ingeniería tisular supone una revolución en la medicina actual, si bien son necesarios más ensayos clínicos y una mejora en las condiciones de uso de estas nuevas terapias para que puedan ser aplicadas de forma estandarizada en la clínica habitual.
The genitourinary tract may be affected by trauma, congenital diseases, infections or tumour pathology, producing a loss of any of their organs or functions. In tumour pathology, penile cancer is one of the pathologies that, with considerable frequency, causes these alterations. Conventional treatment is surgical, involving partial or total amputation, and can generate significant consequences, such as impotence or urinary incontinence.
ObjectiveOur objective was to review the literature on recent advances and therapeutic options in relation to tissue engineering in the reconstruction of penile structures.
MethodA literature review of PubMed, was carried out, entering the keywords “tissue engineering AND penis”, selecting those publications with abstracts.
ResultsA detailed analysis of the selected publications revealed that regenerative therapies applied in the repair of penile structures (corpora cavernosa, urethra, tunica albuginea) are principally based on the use of different acellular synthetic or biological materials or with cell culture.
ConclusionsProgress in the construction of tissue-engineered tissues represents a revolution in medicine today. However, more clinical trials are needed to improve the conditions of use of these new therapies, so they can be applied in a standardized way in clinical practice.
El aparato genitourinario está formado por un tracto urinario y otro genital. El tracto urinario está constituido por 2 glándulas suprarrenales, 2 riñones, 2 uréteres, la vejiga y la uretra. En el caso del aparato genital masculino, encontramos la próstata, las vesículas seminales, el pene y los testículos. Todos estos órganos pueden ser afectados por diferentes circunstancias que conducen a su pérdida de función, como traumatismos, enfermedades congénitas, infecciones y patología tumoral1.
Entre las patologías tumorales, el cáncer de pene representa el 0,4-0,6% de todos los procesos malignos en el hombre en los países desarrollados, mientras que en áreas de Asia y África puede alcanzar hasta el 10% del total de las neoplasias masculinas2. Con respecto a su etiología, factores como la circuncisión, las prácticas de higiene, el tabaco y la infección por el virus del papiloma humano (HPV) han sido normalmente asociados a esta patología. Para su diagnóstico, es fundamental una biopsia adecuada del tumor. En el grupo de las lesiones premalignas, los tipos histológicos fundamentales incluyen la balanitis xerótica obliterante (liquen escleroso), la leucoplaquia o el cuerno cutáneo. Entre las lesiones de origen viral se encuentran el condiloma acuminado, la papulosis bowenoide o el sarcoma de Kaposi3,4. En el grupo de la patología tumoral maligna se clasifican el tumor de Buschke-Löwenstein, el carcinoma basocelular, el melanoma, los sarcomas, la enfermedad de Paget, el carcinoma adenoescamoso, la neoplasia maligna linforreticular, las metástasis y el más frecuente de estos, el carcinoma espinocelular (95%)2,5,6.
Con respecto al tratamiento del tumor primario maligno, por un lado encontramos la resección limitada, la cirugía micrográfica de Mohs y la ablación con láser, que son los procedimientos más utilizados2. Por otro lado, la amputación de pene sigue constituyendo el tratamiento convencional en pacientes con carcinoma invasivo. En condiciones concretas, como lesiones de 4cm o mayores, lesiones de alto grado o que invadan en profundidad la uretra, el glande o los cuerpos cavernosos, se debe considerar la penectomía parcial o total2,5. Además, es importante mencionar la necesidad de realizar linfadenectomía inguinal en determinados casos, para complementar el tratamiento del tumor primario. Estos tratamientos evidentemente mutiladores conllevan importantes consecuencias, como impotencia sexual o cierta pérdida de control de la continencia en resecciones más amplias2.
De ese modo, frente a las limitaciones y secuelas del tratamiento quirúrgico de la patología tumoral maligna del pene, surge la necesidad de nuevos planteamientos terapéuticos reconstructivos que reparen las estructuras dañadas. En este sentido, la ingeniería tisular es un área interdisciplinaria que aplica los principios y métodos de la ingeniería para el desarrollo de sustitutos biológicos que restauren, mantengan o mejoren la formación de tejidos7 mediante la combinación de células, biomateriales y señales moleculares. En el campo de la urología están buscando nuevos abordajes para reparar y reconstruir órganos del tracto genitourinario8, como la vejiga9, la uretra10, el riñón11 y el pene12-14.
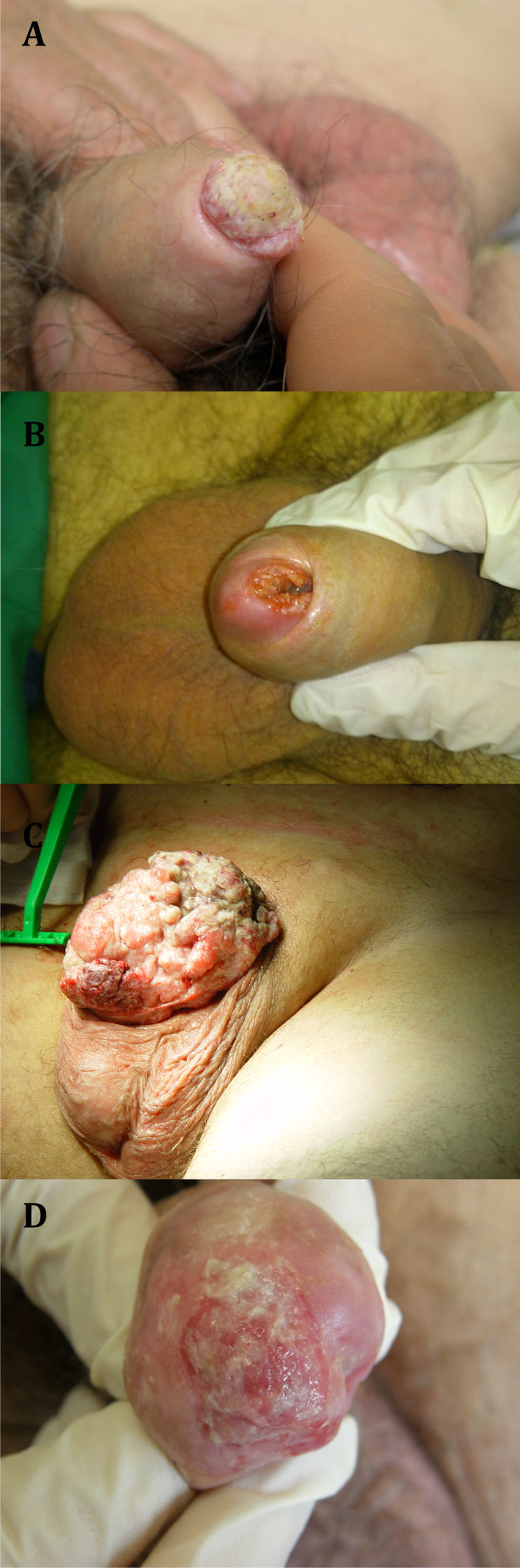
El objetivo de este trabajo es realizar una revisión bibliográfica para exponer las futuras posibilidades terapéuticas, desarrolladas mediante técnicas de ingeniería tisular, en la reconstrucción de pene de pacientes con un perfil clínico que requiera la amputación parcial o total del pene por distintas patologías (fig. 1).
Ingeniería tisular de estructuras peneanas concretasLa compleja anatomía del pene está compuesta por 3 cilindros: los cuerpos cavernosos, principal estructura encargada de la función eréctil, y el cuerpo esponjoso, que engloba en su interior a la uretra. Los cuerpos cavernosos consisten en una red de grandes senos venosos separados por un denso tejido conectivo trabecular. Durante la erección, la sangre entra en los cuerpos desde la arteria central y, a través de las arterias helicoidales, termina llegando a los senos. Posteriormente la sangre de estos senos es drenada por pequeñas venas que van a la vena dorsal del pene. Cada uno de estos cuerpos está rodeado por una capa fibrosa llamada túnica albugínea y, más superficialmente, otra fina membrana —la fascia de Buck— envuelve todos los cuerpos. Finalmente encontramos la fascia de Collin de forma más externa, que es la continuación de la pared abdominal8. La uretra masculina se divide en 3 partes: uretra prostática, uretra membranosa y uretra peneana. El epitelio de la misma está formado por células transicionales. Conforme la uretra se aproxima al meato, la mucosa se va transformando en un epitelio estratificado de células columnares, seguido de células escamosas estratificadas en el meato.
Como hemos comentado anteriormente, muchas circunstancias van a afectar a estas estructuras del pene, como traumatismos, infecciones o neoplasias, generando su pérdida parcial o total. En este contexto, para sustituir estos órganos las prótesis de pene han sido utilizadas desde hace bastante tiempo. Las primeras referencias datan de 1936, cuando Boronas empezó a utilizar prótesis de cartílago costal autólogo, lo que permitía conferir al pene la rigidez suficiente, limitando los problemas de rechazo inmunológico. Sin embargo, ofrecían unos pobres resultados estéticos y funcionales8,15–17. En 1952, Goodwin y Scot18 utilizaron los primeros implantes de prótesis acrílicas. Estos se deterioraban fácilmente y ocasionaban problemas mecánicos y de rechazo. En la década de los sesenta Beheri19 comenzó a implantar prótesis de 2 cilindros de polietileno en el interior de los cuerpos cavernosos, demostrando que reducía la alta tasa de ulceración y ofreciendo resultados funcionales satisfactorios. Posteriormente, conservando la misma técnica, se cambió de material, utilizando prótesis de silicona. En 1973 se desarrollaron las prótesis de mecanismo hidráulico, un avance en este tipo de cirugía debido a que reproducen de una forma más natural la erección; sin embargo, la complejidad de su colocación es mayor, y la tasa de fallo mecánico también16. La silicona, junto con el poliuretano —un avance aún más reciente—, siguen siendo los materiales que componen la mayoría de las prótesis actuales.
En los últimos años han surgido estudios relacionados con la ingeniería tisular del pene, enfocados a la reconstrucción de sus estructuras. Por lo tanto, pasaremos a describir algunas investigaciones relevantes que tratan de estos abordajes alternativos para la reconstrucción de las estructuras peneanas.
Cuerpos cavernosos y esponjosoEn los últimos años, algunas investigaciones han sido orientadas para la regeneración de los cuerpos cavernosos del pene. En este sentido, diversos estudios han revelado que células humanas musculares y endoteliales cultivadas sobre matrices de colágeno natural, derivadas de cuerpos cavernosos de conejo, son capaces de generar un tejido vascularizado cuando son implantadas en ratones atímicos12. Igualmente, otros autores presentan un abordaje potencial para la reconstrucción de pene mediante la utilización de matrices de colágeno de cuerpos cavernosos de conejos con células autólogas20. Asimismo, se ha generado tejido artificial de cuerpo cavernoso mediante el empleo de células madre derivadas del musculo cultivadas en una matriz de colágeno descelularizada e implantadas posteriormente en conejos, obteniendo una estructura y una funcionalidad muy similares a las del órgano nativo21. Zhe et al.14 han investigado la seguridad y la eficacia del uso de una matriz biodegradable con fibroblastos autólogos para el tratamiento del síndrome de pene pequeño, consiguiendo un crecimiento medio de la longitud del pene de al menos 2cm en el 95% de los sujetos del estudio.
A la vista de lo expuesto, la utilización de matrices de colágeno con células es el método que está siendo más investigado para la regeneración de cuerpos cavernosos y esponjoso, aunque pensamos que estudios futuros son necesarios para que se pueda aplicar a la práctica clínica.
UretraDiversas alteraciones hacen que con frecuencia se requieran injertos tisulares o flaps de otras fuentes. Aun así, el uso de estos injertos y flaps pueden implicar complicaciones importantes, entre las que destacan la estenosis y formación de fístulas. Variedad de materiales sintéticos se han propuesto también para la reconstrucción uretral, incluida la silicona, el polivinilo y el teflón. Dichos materiales también presentan complicaciones, como erosión, extrusión, fístulas, estenosis y calcificación22,23. En un estudio de reparación de uretra, en un modelo canino, se ha mostrado que la utilización de injertos de una malla fibrilar de poliglactina, recubierta con ácido polihidroxibutírico, permitió la regeneración del urotelio y de los tejidos conectivos adyacentes, sin reacciones inflamatorias24. La reconstrucción uretral mediante el uso de estructuras nativas, como la utilización de peritoneo tubularizado, mostró una adecuada epitelización de la neouretra, con una alta tasa de formación de fístula25. Matrices acelulares de colágeno obtenidas a partir de vejiga de conejo han demostrado ser un adecuado injerto para reparar defectos uretrales en pacientes con hipospadias que fueron previamente intervenidos y que tuvieron insuficiente tejido para realizar la reconstrucción26. Otros estudios han evidenciado que matrices de colágeno derivadas de vejiga y cultivadas con células pueden ofrecer una alternativa útil en el futuro para pacientes que requieren un reemplazo de segmento tubular de uretra10. De lo revisado se puede evidenciar que el uso de materiales de origen natural, en la presencia o ausencia de células, podría ser una alternativa útil para la reparación del segmento de uretra del pene.
Túnica albugíneaLos pacientes con deformidades del pene, entre las que encontramos la enfermedad de Peyronie, pueden presentar un dolor importante y/o problemas funcionales debido a la formación de placas y a la curvatura del pene. Actualmente, enfermedades de este tipo se tratan mediante la resección de la placa o incisión de la misma y colocación de un injerto de materiales como submucosa de intestino delgado, fascia y pericardio. Todos estos compuestos tienen sus inconvenientes, incluidas la limitada disponibilidad, la morbilidad del área donante y la escasa efectividad8,27.
Recientemente se ha investigado la viabilidad del reemplazo quirúrgico de la túnica albugínea del pene mediante el uso de un injerto de matriz acelular de vejiga de cerdo, demostrando que la implantación en conejos genera una estructura similar a la nativa, pudiendo este abordaje ser considerado útil para la reconstrucción de estos tejidos28. Además, en otros trabajos se han implantado matrices de ácido poliglicólico con fibroblastos autólogos en un modelo de rata, con una adecuada funcionalidad y viabilidad29. Imbeault et al.30 han cultivado fibroblastos de piel hasta la obtención de una capa, y sobre dicha capa han sembrado células endoteliales humanas de vena umbilical. Esta capa, formada por 2 tipos de células, fue colocada sobre un soporte tubular, y una vez maduro este cilindro, en su luz se cultivaron células endoteliales. Aunque el injerto tubular con endotelio fabricado demostró similitud estructural a la túnica albugínea nativa y resistencia mecánica adecuada, para una mejor caracterización del injerto se requieren pruebas funcionales.
De todo lo expuesto, aunque matrices naturales y sintéticas han sido empleadas de forma satisfactoria, en modelos animales, para la regeneración de la túnica albugínea, son sustanciales estudios dirigidos al comportamiento funcional in vivo de estos tejidos artificiales.
ConclusionesLa revisión bibliográfica realizada pone de manifiesto que las terapias regenerativas orientadas a la reparación de pene se fundamentan en el uso de distintos tipos de materiales y células. Aunque estas terapias en el momento presente son objeto de una intensa investigación, pensamos que son necesarios mayores estudios en esta área para que los tratamientos convencionales quirúrgicos, mutiladores, puedan ser complementados por terapias que regeneren estos tejidos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.