La cirugía protésica de pene es el tratamiento definitivo para aquellos pacientes con disfunción eréctil refractaria al tratamiento médico. A pesar de que asocia tasas de satisfacción>90%, se sabe que los hombres con enfermedad de Peyronie, índice de masa corporal>30kg/m2 o aquellos intervenidos previamente de prostatectomía radical presentan tasas de satisfacción menores que la población general. Los motivos principales de insatisfacción son la pérdida subjetiva de longitud del pene y la flacidez del glande. Ante esta circunstancia, se han descrito múltiples técnicas quirúrgicas adyuvantes para mejorar los resultados estéticos y funcionales tras el implante. En nuestro artículo de revisión hemos querido analizar las diferentes maniobras utilizadas en pacientes con enfermedad de Peyronie, las usadas para evitar la disminución de la longitud del pene y aquellas utilizadas para evitar el floppy glans syndrome.
Penile prosthetic surgery is the definitive treatment for those patients with erectile dysfunction refractory to medical treatment. Although it associates satisfaction rates>90%, it is known that men with Peyronie's disease, body mass index>30kg/m2 or those previously operated on radical prostatectomy have lower satisfaction rates than the general population. The main reasons for dissatisfaction are the subjective loss of penile length and glans’ flaccidity. Given such circumstance, several adjuvant surgical techniques have been described to improve aesthetic and functional outcomes after the implant. In our review, we wanted to investigate the different maneuvers used in patients with Peyronie's disease, those used to avoid the reduction of penile length and those used to avoid the floppy glans syndrome.
La cirugía protésica de pene es el tratamiento definitivo para aquellos pacientes con disfunción eréctil refractaria al tratamiento médico. Esta presenta altas tasas de satisfacción, que pueden llegar a ser>90% y que van a depender de múltiples factores como el grado de dolor postoperatorio, las complicaciones, los resultados estéticos, la facilidad de uso del implante o la aceptación por parte de la pareja. Con el objetivo de determinar qué factores influyen en ello, Akin-Olugbade et al. publicaron un estudio en el que analizaban a 114 pacientes a los que se había implantado una prótesis de pene (PP). Estos habían respondido al cuestionario del Índice Internacional de Función Eréctil (IIEF) previamente a la cirugía, y al IIEF y al Inventario de Satisfacción del Tratamiento de la Disfunción Eréctil (EDITS) 6 meses después de la intervención. Los pacientes fueron divididos en subgrupos basados en comorbilidades y factores demográficos que incluían: enfermedad de Peyronie (EP), índice de masa corporal>30kg/m2, prostatectomía radical, edad>70 años, tiempo de duración de la disfunción eréctil previamente a la cirugía, presencia/ausencia de pareja y edad de la misma. Concluyeron que los hombres con EP, índice de masa corporal >30kg/m2 o aquellos intervenidos previamente de prostatectomía radical tenían tasas de satisfacción menores que la población general1.
En 2015, Lledó-García et al.2 publicaron un estudio retrospectivo sobre 190 pacientes sometidos a la colocación de una PP (primer o segundo implante) entre 1999 y 2012 con el objetivo de analizar y comparar el nivel de satisfacción tanto del paciente como de su pareja. Entre los pacientes que reportaron estar insatisfechos, los motivos principales fueron la pérdida subjetiva de longitud pene y la flacidez del glande.
Ante todas estas situaciones (EP, pérdida subjetiva de longitud y flacidez del glande) que pueden generar insatisfacción en el paciente que va a someterse a una cirugía protésica de pene, se han descrito múltiples técnicas adyuvantes que tienen como objetivo mejorar los resultados estéticos y funcionales tras la intervención3.
Maniobras para corregir la curvatura en pacientes con PeyronieLa implantación de una PP es el tratamiento indicado en aquellos pacientes con EP en fase estable asociada a disfunción eréctil refractaria al tratamiento médico4,5. En algunos casos, el implante será suficiente para corregir la curvatura pero en muchos otros serán necesarias maniobras adyuvantes como el modelado descrito por Wilson y Delk6, las técnicas de plicatura o corporoplastia e incluso la incisión/escisión de la placa asociada o no al uso de injertos.
La elección del tipo de prótesis es la primera maniobra a tener en cuenta. Tal y como describen Mulhall et al.7 el uso de prótesis hinchables de 3 componentes disminuye la necesidad de maniobras adyuvantes intraoperatorias. Por este motivo, las prótesis maleables han caído en desuso en este escenario por presentar tasas más bajas de satisfacción y mayor incidencia de curvatura residual. El tamaño de los cilindros debe ser el correspondiente a la medida del cuerpo cavernoso si creemos que no vamos a necesitar maniobras adyuvantes para corregir la curvatura. Por el contrario, si vamos a realizar alguna otra técnica de incisión de los cuerpos cavernosos, es recomendable colocar cilindros 1cm más largos respecto a la medida del cuerpo cavernoso. Si pretendemos implantar cilindros aún más largos, exageraremos la curvatura llegando a provocar la forma de «s» itálica en el pene8.
En segundo lugar, tal y como consideran Anaissie y Yafi5, uno de los factores más importantes para el éxito de la colocación de una PP es el correcto manejo de la curvatura residual. En su artículo de revisión muestran que aquellas curvaturas preoperatorias<30° no suelen requerir procedimientos adicionales. En curvaturas entre 31-45° el 12% de los pacientes serán tributarios a maniobras adyuvantes, en curvaturas entre 45-60° lo serán el 75% de los pacientes y para curvaturas>60° el 100% de los pacientes van a necesitar técnicas quirúrgicas asociadas al implante.
El algoritmo terapéutico más descrito consiste en realizar modelado a aquellas curvaturas>30° tras la implantación de la PP. Si tras esta maniobra persiste una curvatura>30°, se realizarán técnicas de plicatura o incisión que se asociarán al uso de injertos o no según si el defecto en la albugínea es>2cm o<2cm respectivamente9,10.
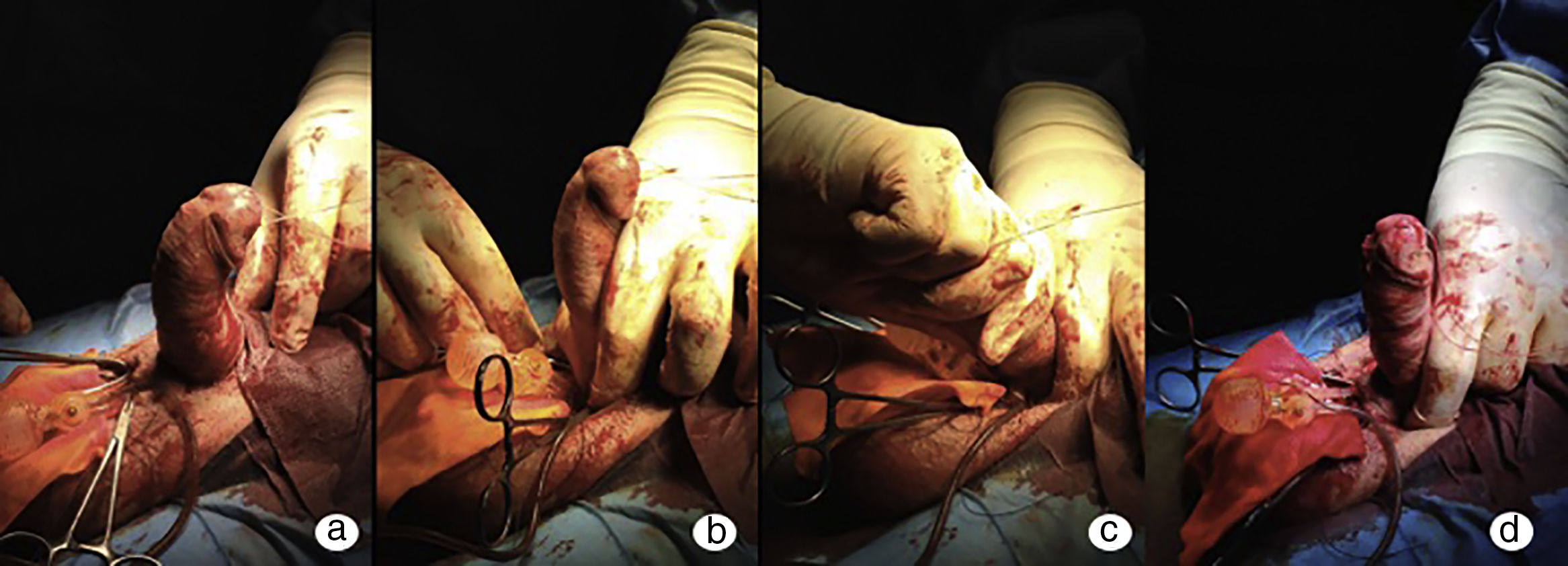
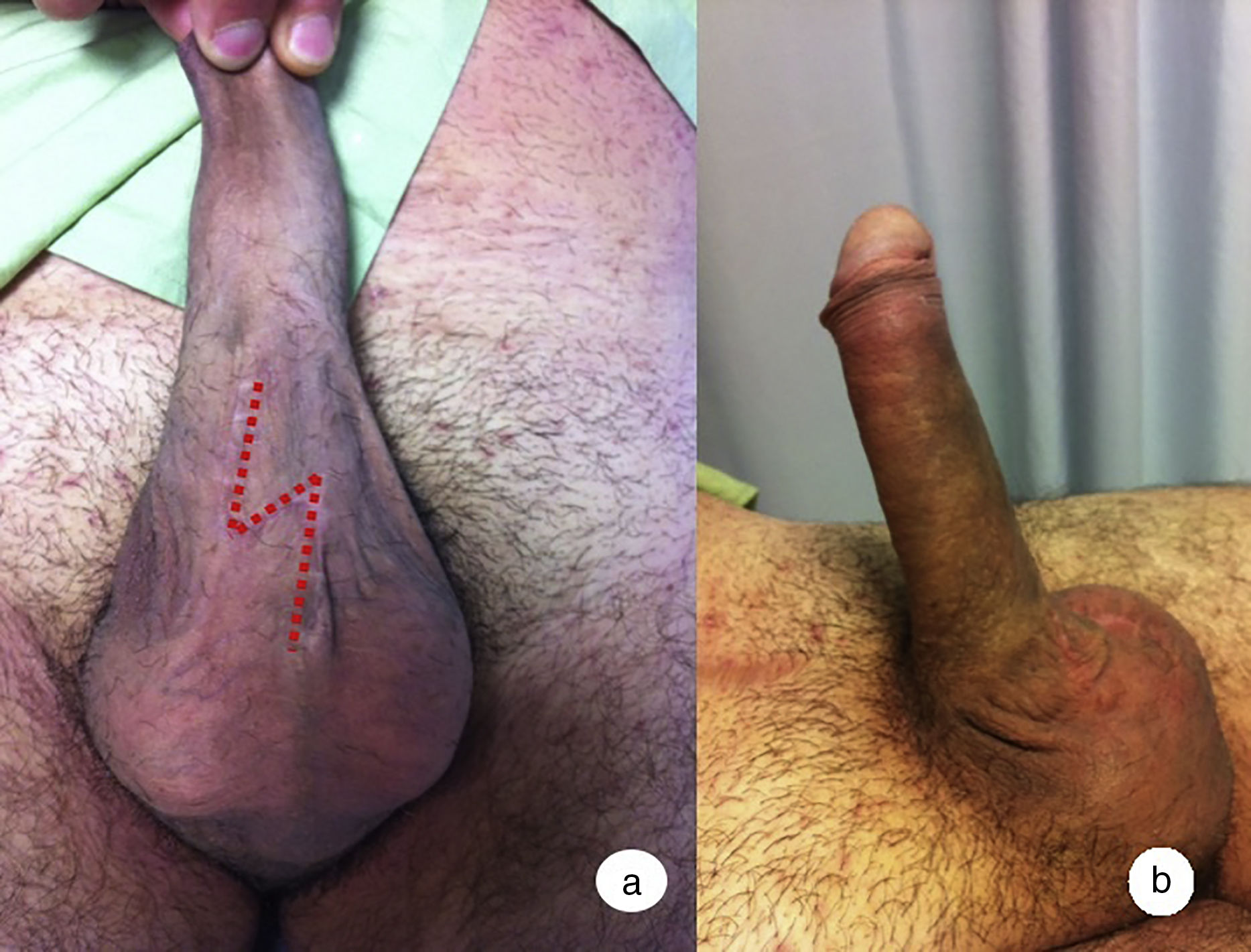
ModeladoCuando la PP no corrige suficientemente la curvatura, el siguiente paso a realizar será el modelado de Wilson. Descrito por primera vez en 1994 por Wilson y Delk6, consiste en agarrar el pene con 2 manos y doblarlo por el punto de máxima curvatura en la dirección opuesta a esta con la intención de romper las placas fibróticas (fig. 1). Es necesario mantener esta posición durante 60-90s y se puede repetir en una segunda ocasión en caso de haber sido insuficiente. Además, los conectores entre la bomba y los cilindros deben estar ocluidos para proteger la bomba de las altas presiones conferidas a la prótesis.
Los resultados iniciales de Wilson y Delk6 describen una tasa de éxito del 86% mediante esta maniobra. No obstante, en el estudio no describían el grado de curvatura inicial de los 138 pacientes estudiados ni tampoco analizaban el grado de satisfacción tras la técnica11. Posteriormente, otros autores han reportado tasas de éxito del 87% tras esta maniobra12. En 2005 Chaundhary et al. describen una serie de 46 pacientes, entre los que requirieron modelado un 61% con tasas de satisfacción del 93%13.
También en 2010 Levine et al.14 describieron una serie de 90 pacientes, con una curvatura media inicial de 53°, a los que se les implantó una PP y requirieron maniobras adyuvantes para lograr mayor rectitud. El 83% de los pacientes consiguieron una rectitud satisfactoria mediante modelado. En el algoritmo que ya hemos descrito9 encontraron que, de 46 pacientes, el 54% se corrigieron mediante modelado, el 26% requirieron incisión de la placa y el 20% necesitaron uso de injertos.
La complicación más importante de esta técnica descrita en la serie de Wilson y Delk fue la perforación uretral, que se reportó en un 4% de casos15.
Técnicas de incisión o plicaturaCuando después del modelado la curvatura sigue siendo>30°, se considera necesario aplicar técnicas de plicatura o técnicas de incisión de la placa5.
Las primeras consisten en suturar la túnica albugínea del lado contralateral a la curvatura, de forma que esta se iguala en longitud, dando rectitud al pene. La primera técnica descrita fue la de Nesbit16 en 1965 y posteriormente han aparecido modificaciones de la misma como la técnica de Yachia o la de 16-puntos17. Lo relevante de este tipo de procedimientos es que pueden acortar la longitud del pene generando insatisfacción en algunos pacientes.
Rahman et al.18 en 2004 describen una serie de 5 pacientes con curvaturas≥90° de diferentes etiologías, a los que se implanta una PP y se realiza un Nesbit modificado corrigiendo totalmente la curvatura tras un seguimiento medio de 22 meses. Destacan una disminución del riesgo de lesión uretral y nerviosa respecto al modelado así como una mejor corrección de la curvatura al poder reajustar la sutura.
Otra serie más amplia19 fue publicada en 2014, en la que se realizó una revisión retrospectiva de 18 pacientes con una curvatura media de 39° a los que se implantó una PP y se realizó una técnica de plicatura. La curvatura media residual tras la intervención fue<5°, usando una media de 4 suturas.
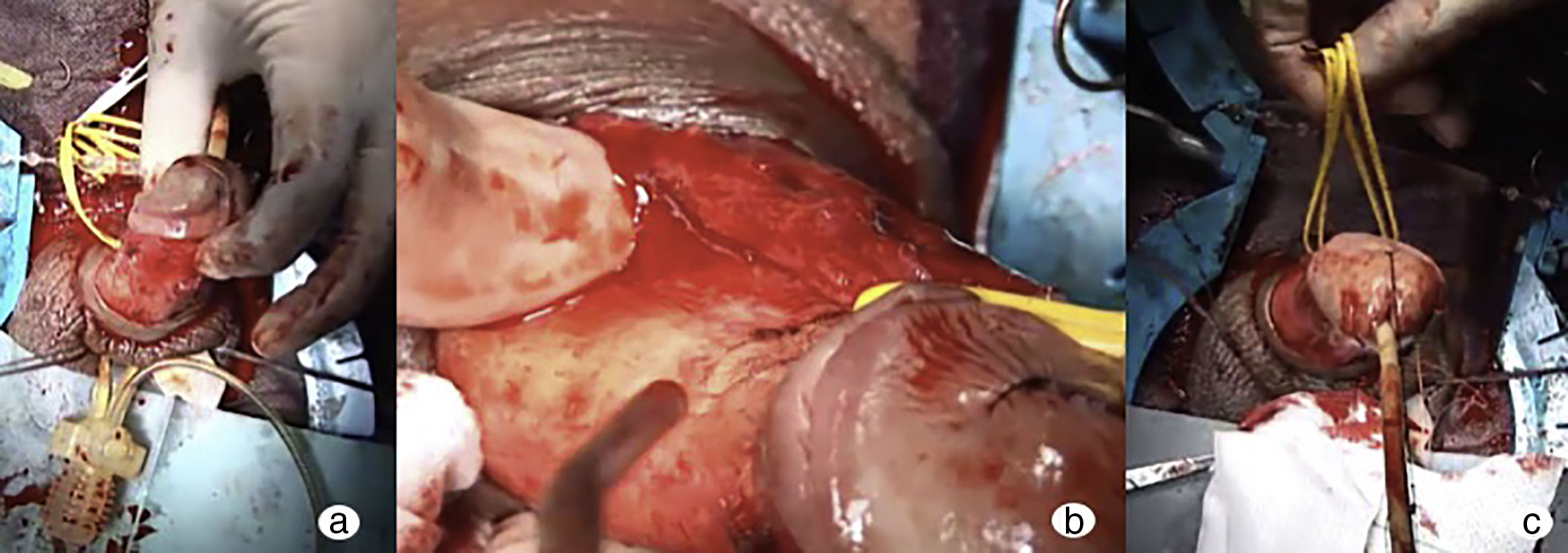
Las segundas son técnicas que mantienen la longitud del pene y que consisten en disecar la placa fibrótica de la túnica albugínea que cubre el área de máxima curvatura en el lado cóncavo del pene5. Es necesario levantar el haz neurovascular y deshinchar la prótesis previo a realizar la incisión de la placa20 (fig. 2).
Djorjevic y Kojovic21 publicaron una serie de 62 pacientes entre los que se colocaron 49 prótesis maleables y 13 prótesis hinchables. A todos ellos se les realizó incisión de la placa tras levantar el haz neurovascular. Tras un seguimiento medio de 35 meses, el 95% de los pacientes habían corregido la curvatura. Como complicación principal se registró el entumecimiento del glande que desapareció de forma espontánea entre 3-6 meses después de la intervención.
Uso de injertosEn ocasiones, la escisión de la placa de Peyronie implica defectos importantes de continuidad en la túnica albugínea que requerirán el uso de parches para ser reparados. Se considera indicado el uso de injertos en aquellos pacientes con defectos>2cm tras la escisión de la placa o que presenten curvaturas>60°, pene corto o deformidad en reloj de arena5,22.
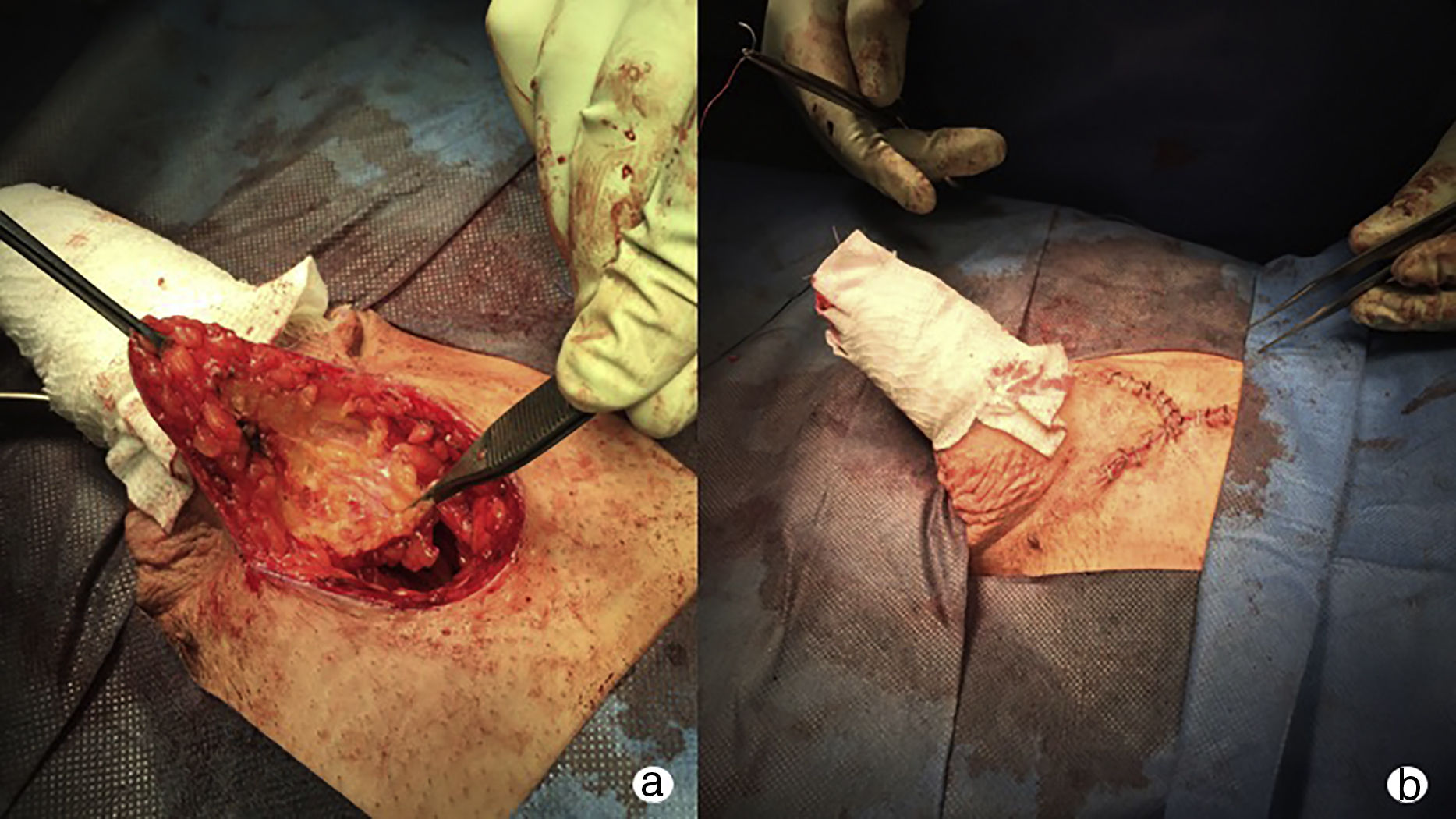
La técnica quirúrgica empieza por una incisión de circuncisión y degloving hasta la base del pene. Empezando desde la uretra, se abre la fascia de Buck y se diseca hasta llegar al haz neurovascular que se individualiza. Posteriormente se genera una erección artificial para poder realizar la incisión en la placa o la escisión parcial/total de la misma. Finalmente, el parche de elección se ajusta al defecto y se fija a la albugínea mediante una sutura continua22.
Existen materiales autólogos y no-autólogos que se pueden usar como parche, teniendo cada uno de ellos sus ventajas e inconvenientes. Según la revisión hecha por Anaissie y Yafi5, actualmente se recomienda el uso de materiales biológicos como la fascia autóloga de recto, pericardio de cadáver o submucosa intestinal porcina. Por otro lado, se recomienda evitar el uso de materiales sintéticos por ser más immunogénicos, lo cual aumenta el riesgo de infección de la prótesis hasta un 30%9. Para cualquier tipo de injerto, es importante utilizar un parche que sea un 25% mayor que el defecto a cubrir para permitir la extensión del pene y evitar la contracción del parche12.
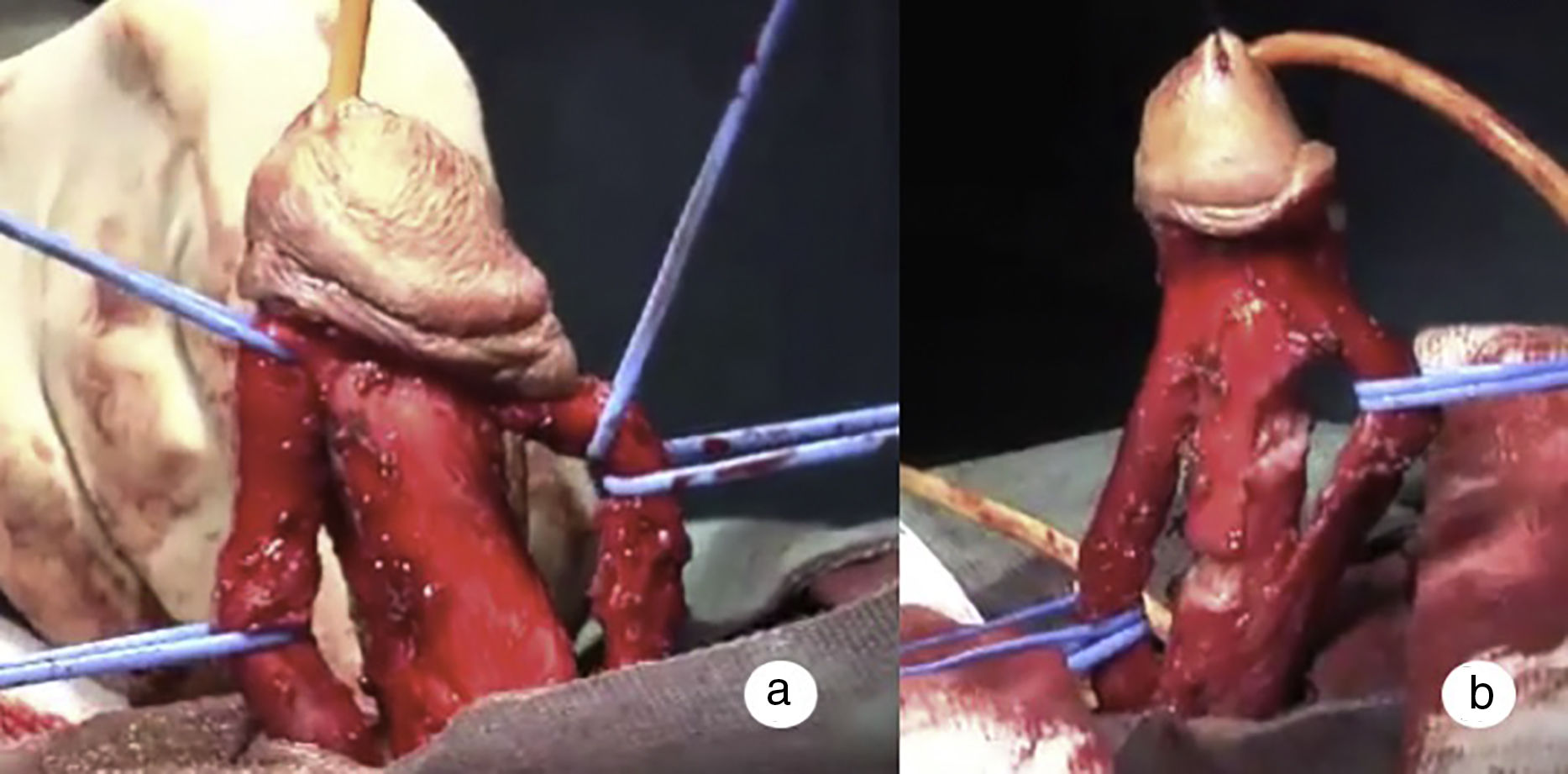
Otra técnica descrita en la que es necesaria la aplicación de injertos es la técnica de «deslizamiento». Se considera también una técnica que aumenta la longitud del pene y se basa en una incisión ventrodorsal de la túnica albugínea, la implantación de una PP y el uso de un parche doble dorso-ventral23 (fig. 3). En 2016 se publicó un estudio prospectivo, multicéntrico e internacional24 en el que se evaluaban 28 pacientes a los que se había realizado esta técnica. Se implantaron 7 prótesis maleables en las que se usaron como injerto esponjas de colágeno y fibrina. En el resto de los pacientes se implantaron prótesis hinchables de 3 componentes y como parche se usó submucosa intestinal porcina. Como complicaciones postoperatorias se reportó un caso de sangrado abundante en un paciente anticoagulado que requirió trasfusión sanguínea y un caso de infección que requirió extracción de la PP. El alargamiento medio del pene fue de 3,2cm y en ningún paciente re reportó recurrencia de la curvatura.
Maniobras para evitar la disminución de la longitud del peneOtro de los problemas importantes tras la implantación de una PP es la pérdida subjetiva de longitud del pene. En 2007, Deveci et al. publicaron un estudio en el que realizaban una medición basal de la longitud del pene a 56 pacientes que iban a ser sometidos a la implantación de una PP. Posteriormente, hacían nuevas mediciones al mes de la cirugía y a los 6 meses. También valoraban la satisfacción mediante el IIEF y el EDITS. Concluyeron que, a pesar de que no había diferencias estadísticamente significativas en la longitud antes y después de la cirugía, sí había una pérdida subjetiva en 40 de los 56 pacientes y que esta era más frecuente en aquellos que habían sido sometidos a una prostatectomía radical previamente25.
Más recientemente, Welliver et al.26 publicaron un artículo en el que revisaban cerca de 63.000 implantes de PP (39.430 de AMS y 23.583 de Coloplast) colocadas en todo el mundo entre 2005 y 2010. Tuvieron en cuenta, entre otras características, la medida de los cuerpos cavernosos en el momento de la cirugía y la medida de los cilindros implantados. A pesar de que ambas aumentaron durante el periodo estudiado de forma estadísticamente significativa, se objetivó una disminución en la medida de los cuerpos cavernosos en pacientes con EP o historia de cirugía pélvica con intención radical por lo que estos recibieron PP más cortas.
Ante esta insatisfacción generada por la disminución subjetiva de la longitud, se han desarrollado diferentes técnicas quirúrgicas con el objetivo de mantener o incluso aumentar tanto la longitud como el diámetro tras el implante27.
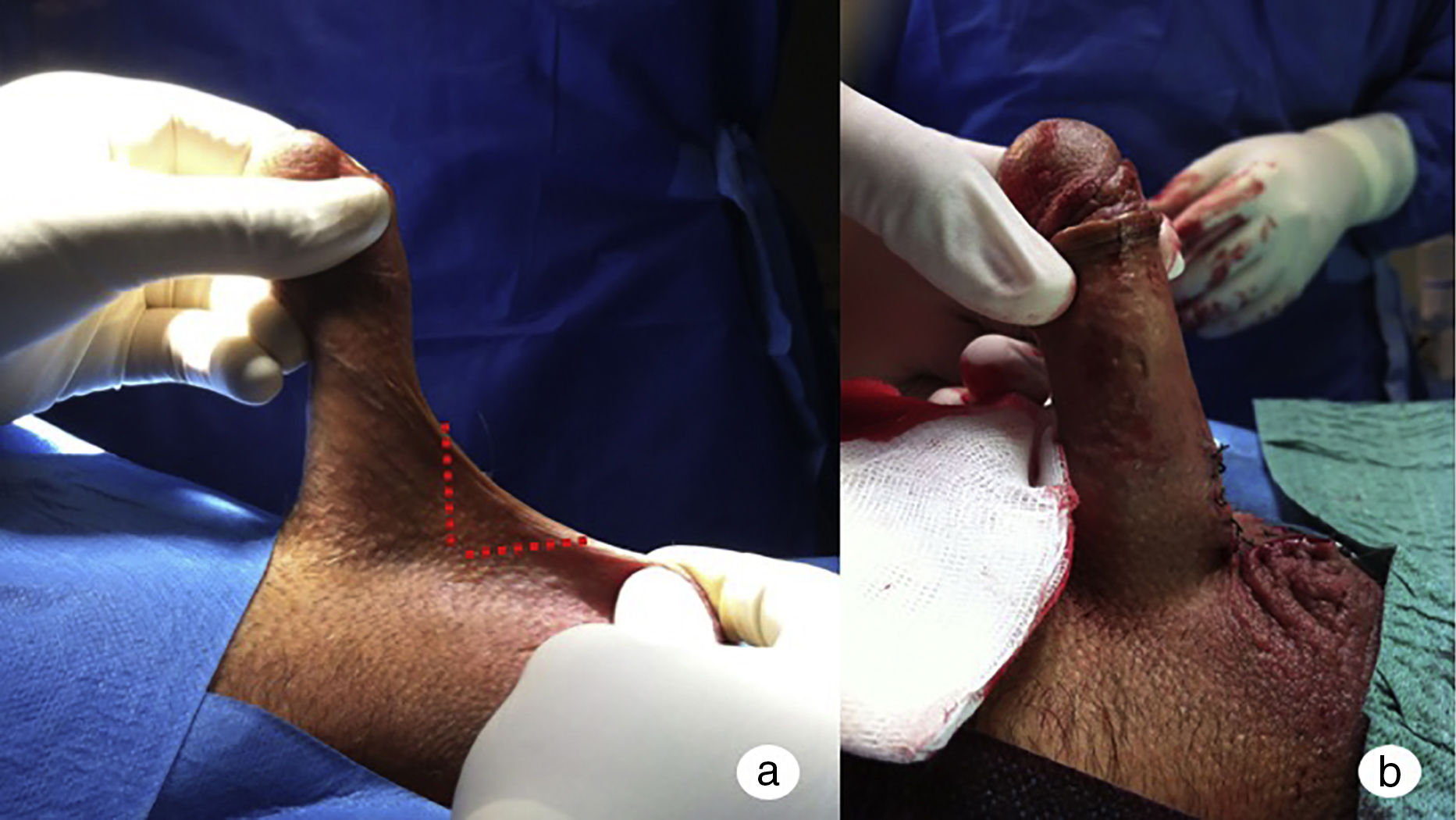
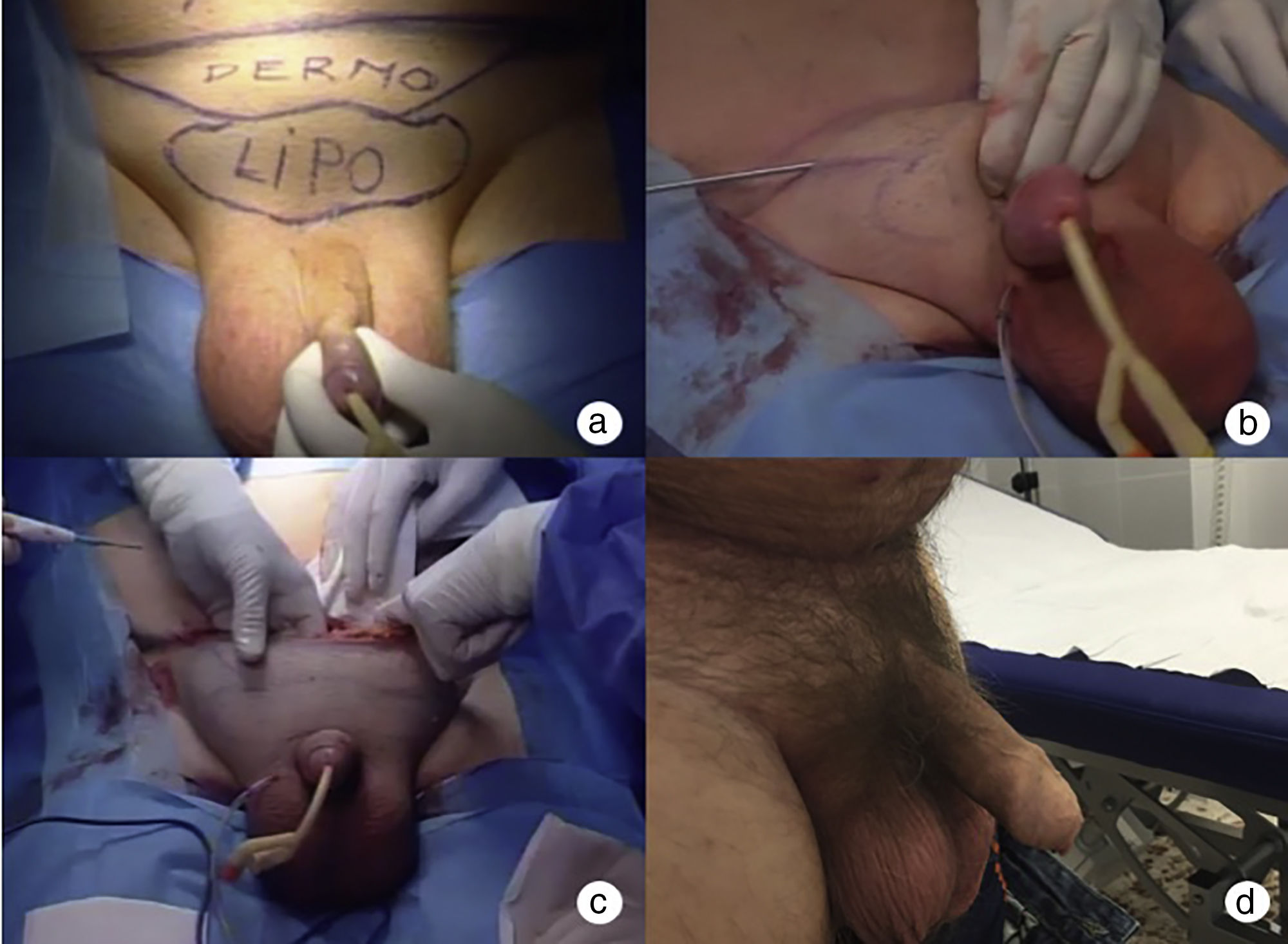
Faloplastia ventralLas técnicas de reducción de la piel penoescrotal para evitar la pérdida de longitud tras la implantación de una PP se han utilizado durante muchos años. En 2009, Caso et al. describieron con detalle la faloplastia ventral que consiste en hacer una escisión de la piel penoescrotal en forma de rombo y realizar posteriormente una sutura longitudinal para afrontar los bordes28 (fig. 4). Se han descrito múltiples modificaciones como la Z-plastia y la incisión transversa con cierre longitudinal (fig. 5).
Una de las series más largas29 que analizaba la técnica se publicó en 2007. En ella se comparaban 43 pacientes que eran sometidos a la implantación de una PP con realización concomitante de faloplastia ventral con 37 pacientes a los que se implantaba una PP sin ninguna otra técnica asociada. Los resultados mostraron que los varones sometidos a faloplastia ventral tenían un 98% de tasa de satisfacción global y el 84% reportaron mejoría en la longitud del pene. Entre los que no se aplicó la técnica mencionada, el 84% reportaron disminución en la longitud. Por lo tanto concluyen que, dado el mínimo aumento de morbilidad y los resultados que demuestran mejoría tanto en la satisfacción como en la longitud del pene, la faloplastia ventral se considera una técnica razonable en aquellos pacientes en los que se quiera preservar la longitud tras el implante de una PP.
No obstante, es importante destacar como complicación posquirúrgica la dehiscencia de la herida, sobre todo en pacientes diabéticos. En una serie de 102 pacientes sometidos a faloplastia, 15 presentaron dicha complicación (uno de ellos requirió revisión quirúrgica) y la odds ratio para dehiscencia fue de 9,8 en pacientes diabéticos30.
Lipectomía suprapúbicaLos pacientes con exceso de grasa abdominal pueden tener un pene corto puesto que este se encuentra enterrado debajo de la grasa suprapúbica31. Por lo tanto, la exéresis de esta grasa puede suponer una mejoría tanto en longitud como funcional. La primera técnica quirúrgica descrita para el pene enterrado fue por Horton et al. en 1987 en pacientes pediátricos32. Consiste en extirpar la grasa suprapúbica con liberación del ligamento suspensorio del pene y de la fascia de dartos. Posteriormente, la piel suprapúbica se fija a la fascia del recto.
Otra opción que se ha utilizado con resultados satisfactorios es la panniculectomía con lipectomía mediante succión y anclaje de la piel del pubis a la pared abdominal (fig. 6). En primer lugar se realiza el marcaje preoperatorio del paciente para determinar el área que va a ser resecada, y el área suprapúbica y el abdomen inferior se infiltran con solución salina. A continuación, se realiza la lipectomía mediante succión. Finalmente, la piel del pubis y de la base del pene se sutura a la fascia del recto. Es recomendable dejar un vendaje compresivo postoperatoriamente durante 4-6 semanas31.
Recientemente Shaeer et al. han presentado una técnica, conocida como faloplastia dorsal, que consiste en unir mediante una sutura la región subdérmica de la unión entre el pene y el pubis y el periostio de la sínfisis púbica33. En su serie de 13 pacientes, 7 (53,8%) reportaron un pene más largo, 5 (38,5%) no observaron ningún cambio y un paciente (7,7%) reportó un pene más corto.
Sección del ligamento suspensorioEl ligamento suspensorio del pene está compuesto por el ligamento suspensorio y el ligamento arcuato. La sección del mismo permite que el pene caiga un poco más, cosa que el paciente percibe como un aumento en la longitud31. Normalmente se realiza combinado con una plastia en forma de V-Y invertida (fig. 7) y en algunos casos también se ha utilizado una prótesis testicular pequeña de silicona (colocada en el espacio creado por la sección del ligamento y anclada al pubis) para evitar la reinserción34. Con esta misma intención, se recomienda el uso de dispositivos de estiramiento.
Borges et al. llevaron a cabo esta técnica en 303 pacientes en el momento de implantar la PP que se realizó por vía infrapúbica. Reportaron un 93% de satisfacción en cuanto al rendimiento de la PP y a su longitud y solo un 1,3% de los pacientes tuvieron una pérdida subjetiva de tamaño35. No obstante, no se puede menospreciar el aumento del tiempo quirúrgico, el riesgo de acortamiento por reinserción del ligamento y las complicaciones asociadas al uso de cuerpos extraños como la silicona36.
Corporoplastia de aumentoComo ya hemos explicado, el uso de injertos es un método establecido para corregir la EP. No obstante, los mismos tejidos pueden usarse para la corporoplastia de aumento durante la implantación de una PP36.
Existen 3 tipos de materiales usados para realizar la corporoplastia de aumento: injertos humanos (venoso o dermis), materiales biológicamente tratados (InteXen, Tutoplast, AlloDerm) y materiales sintéticos (Gore-Tex o silicona).
Los materiales sintéticos se prefieren menos porque su uso se asocia a fibrosis intensa. Los injertos autólogos son una buena opción si no se tiene en cuenta el tiempo quirúrgico o las complicaciones de la zona dadora. Los materiales tratados biológicamente producen con menos frecuencia fibrosis pero son más caros36.
Uso de prótesis como extensor de longitudAdemás de las diferentes maniobras quirúrgicas adyuvantes que se pueden aplicar para evitar la pérdida de longitud, otra estrategia a tener en cuenta es la elección de una PP expansible27. En 1990, AMS introdujo los cilindros Ultrex que fueron los primeros en aportar aumento tanto de longitud como de grosor37. Intraoperatoriamente, la diferencia en la longitud media del pene con la prótesis activada o desactivada fue de 1,9cm (rango entre 1-4cm). Postoperatoriamente, más del 50% de los pacientes mantuvieron la misma longitud de pene mientras que un 12% observaron un aumento de la longitud de al menos 1cm. No obstante, objetivaron que la vida media de este tipo de prótesis disminuía respecto a las anteriores38 y que en algunos pacientes aparecía la deformidad en S itálica39.
Con el objetivo de evitar la aparición precoz de fallos mecánicos manteniendo la capacidad de expansión, se creó en 2006 la prótesis AMS 700 LGX. Negro et al. realizaron un estudio prospectivo en el que incluyeron a 82 pacientes a los que se implantaba por primera vez una PP. De todos ellos, 45 recibieron una prótesis AMS 700 LGX y se midió la longitud del pene en flacidez, la longitud del pene al 50% (P50) y al 100% (P100) de la activación de la prótesis y el IIEF y el EDITS a los 6 y 12 meses después de la cirugía. Observaron una diferencia estadísticamente significativa en la longitud del pene en flacidez entre los 6 y los 12 meses. Asimismo, la diferencia en la puntuación media del IIEF a los 6 y 12 meses fue estadísticamente significativa para el dominio deseado y para la satisfacción en general. Sin embargo, las puntuaciones en el EDITS a los 6 y 12 meses no mejoraron significativamente37.
En este estudio se utilizaron cilindros de la misma medida que el cuerpo cavernoso, demostrando así que no es necesario usar sistemáticamente cilindros más pequeños para evitar la deformidad en S itálica como habían sugerido otros autores previamente. Además, afirman que tampoco es necesario realizar downsizing para evitar la erosión o extrusión del implante puesto que con una prótesis hinchable la tensión aplicada en el ápex no es constante como lo es en el caso de las prótesis maleables37.
Shaeer añadió además que las prótesis AMS 700 LGX son más útiles en pacientes con penes rectos y elasticidad normal y menos eficaces en aquellos pacientes con elasticidad disminuida o EP40.
Maniobras para evitar el floppy glans syndromeOtro de los motivos de insatisfacción que se ha descrito tras el implante de una PP es el floppy glans syndrome (FGS), que ocurre cuando hay una desviación y flacidez del glande a pesar de una correcta colocación de la PP. La consistencia blanda del glande puede resultar en una penetración difícil y los pacientes suelen quejarse de dolor y relaciones insatisfactorias. A pesar de ser un síndrome infrecuente, la insatisfacción causada al paciente y a su pareja hace que resulte imprescindible minimizar la aparición del FGS en todas sus formas mediante el uso de técnicas adyuvantes intraoperatorias41.
Existen 3 subtipos de FGS que se clasifican según la dirección en la que se desvía el glande (ventral, dorsal o lateral). Si la desviación es ventral también se conoce como deformidad en SST o deformidad en Concorde y suele deberse a la colocación de una PP menor de lo necesaria o a la presencia de hipermovilidad del glande42.
Por el contrario, la caída dorsal puede deberse a la colocación de una PP mayor de lo necesaria o por una mayor rigidez del tejido dorsal del pene respecto a la cara ventral. Las puntas de los cilindros protésicos pueden sobresalir desde la superficie ventral del pene, causando un fenómeno conocido como la deformidad de ojo de búho. En esta situación existe un riesgo aumentado de erosión y extrusión de los cilindros. La caída lateral del glande es normalmente consecuencia de un crossover intraoperatorio durante la dilatación de los cuerpos cavernosos. El tratamiento definitivo para el FGS es quirúrgico siendo las diferentes opciones el recambio de la PP, la glanspexia o la faloplastia distal que vendrán determinadas según el tipo de deformidad41.
Fijación del glande o glanspexiaEsta técnica consiste en la fijación de la parte dorsal de la fascia de Buck del glande en la túnica albugínea del cuerpo cavernoso. Mulhall et al.42 publicaron un artículo en 2001 en el que analizaban una serie de 10 pacientes a los que se había realizado la glanspexia por presentar deformidad en SST. Durante el seguimiento, no tuvieron alteraciones de la sensibilidad y el glande se mantuvo en su posición anatómica en todos los pacientes (fig. 8). En ninguno de ellos se lesionó la prótesis durante el acto quirúrgico. Por lo tanto concluyen que la fijación del glande mediante esta técnica ofrece un manejo seguro, coste-efectivo y eficiente de la deformidad en SST en hombres con hipermovilidad de glande.
Faloplastia distalEste método consiste en realizar una tracción sobre el pene en dirección opuesta a la caída del glande y colocar 2 clamps a nivel de la piel y el dartos para mantener la posición recta. Una vez el glande está alineado con el resto del pene, se reseca el exceso de piel y dartos y se cierra el defecto de forma transversa41.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.