El priapismo es una afección patológica que consiste en una erección peneana persistente más allá de la estimulación sexual. Presentamos el caso de un paciente de 80 años, diagnosticado inicialmente, por la historia clínica, valores gasométricos de los cuerpos cavernosos y ultrasonografía Doppler color peneana, de priapismo de bajo flujo. Durante la realización de la técnica de Winter se produce iatrogénicamente la laceración bilateral de las arterias dorsales, originando una fístula arterio-lacunar y, en consecuencia, un priapismo de alto flujo. Se realizó una arteriografía selectiva de la pudenda al no ser concluyente la eco-Doppler color, que puso de manifiesto dicha fístula y permitió la embolización supraselectiva bilateral con microcoils.
Priapism is a pathological condition which is a persistent penile erection beyond sexual stimulation. We report a patient of 80 years, initially diagnosed by medical history, blood gas values of the corpora cavernosa and penile color Doppler ultrasound of low-flow priapism. During the performance of the technique of Winter occurs iatrogenically bilateral laceration of the dorsal arteries, causing arterial-lacunar fistula and therefore a high-flow priapism. We performed selective arteriography of the pudendal, not being eco-color Doppler conclusively that showed that fistula and allowed superselective bilateral embolization microcoils.
Introducción
El priapismo se define como una erección continua peneana, limitada a los cuerpos cavernosos sin afectar al cuerpo esponjoso o glande, de más de 6 h de duración, generalmente dolorosa1,2, en ausencia del estimulo sexual. Es un fenómeno poco común (1,5/100.000 hombres)3, que puede afectar a todos los grupos etarios, incluso al recién nacido, pero la incidencia máxima se observa en las edades4 de 5 a 10 y de 20 a 50 años. En el grupo más joven, se relaciona con más frecuencia con la enfermedad de células falciformes o neoplasia4, mientras que en el grupo de mayor edad se relaciona con agentes farmacológicos. Existen dos variantes fisiopatológicas bien definidas: el priapismo de bajo flujo o isquémico (PBF) y el de alto flujo o no isquémico (PAF). El PBF, que se produce por una obstrucción del drenaje venoso de los cuerpos cavernosos, lo que genera una hipoxia y acidosis inicial con fibrosis e impotencia como complicación tardía3, es la forma más común de los dos, siendo idiopático en un 30-50%2 de los casos. En cambio, el PAF suele tener su origen en un traumatismo a nivel peneano o perineal, aunque la lesión iatrogénica ha sido descrita ocasionalmente1,5, que origina la laceración de una arteria peneana, estableciéndose una comunicación anómala entre la arteria lesionada y el cuerpo cavernoso6,7 (fístula arteriocavernosa). La embolización supraselectiva de la arteria lacerada1,6 es considerada el tratamiento de elección. A diferencia de este último, el PBF se considera una urgencia urológica, debido al mayor riesgo de complicaciones. En este caso, el objetivo del tratamiento es conseguir la detumescencia para así preservar la función eréctil. La aspiración e irrigación de los cuerpos cavernosos y la inyección intracavernosa de agonistas alfa adrenérgicos es la estrategia terapéutica estándar de primera línea, recurriendo a las técnicas de derivación cavernoesponjosa cuando fracasan.
Presentamos el caso de un paciente diagnosticado de PBF en el que durante la realización de la técnica de Winter se produce iatrogénicamente una fístula arterio-lacunar y, en consecuencia, un PAF.
Caso clínico
Paciente de 80 años, con antecedentes personales de accidente cerebrovascular, infarto de miocardio anterolateral e inferior, insuficiencia cardíaca, hipertensión arterial, exfumador hace 10 años, dislipemia y actividad sexual previa ocasional, en tratamiento con bloqueadores beta, inhibidores de la enzima convertidora de angiotensina, antiagregante plaquetario, acude al servicio de urgencias por referir desde hace 36 h una erección de inicio súbito y dolorosa. A la exploración, se observa un pene en erección, involucrando exclusivamente a los cuerpos cavernosos, doloroso a la palpación y sin cambios en la coloración ni temperatura. Se realiza eco-Doppler peneana donde se visualiza unos cuerpos engrosados, vena dorsal del pene con flujo conservado, así como en las arterias peneanas. Se extrae gasometría arterial (pO2: 85 mmHg; pCO2: 35 mmHg; pH: 7,40; HCO3: 24 mEq/l; Sat O2: 97%) y gasometría cavernosa (pO2: 33 mmHg; pCO2: 90 mmHg; pH: 6,75), con lo que se corrobora el diagnóstico de PBF.
La punción-aspiración bilateral e instilación de 0,5 ml de fenilefrina (se administraron cinco dosis de 0,1 mg, cada una a un intervalo de 5 minutos) no fue eficaz, por lo que se procedió a realizar una derivación cavernosoesponjosa transbalánica bilateral (técnica de Winter) con Tru-cut de 14, consiguiendo lograr una detumescencia parcial. A las 12 h, tras reaparecer de nuevo el priapismo, se realiza shunt cavernoesponjoso proximal (técnica de Quackels), sin conseguir una detumescencia completa. Ante la sospecha clínica de un PAF secundario a una fístula arterio-lacunar causada durante la técnica de Winter, y la eco-Doppler no ser concluyente, al sexto día posoperatorio, se realiza una arteriografía selectiva de ambas pudendas que fue a la vez diagnóstica y terapéutica, ya que se embolizó la rama arterial aferente a la fístula lacunar con microcoils (figs. 1 y 2). Dicha fístula fue bilateral, por lo que la embolización se realizó en dos tiempos. Actualmente, a los 6 meses, el paciente presenta fibrosis de cuerpos cavernosos y refiere ausencia de erecciones.
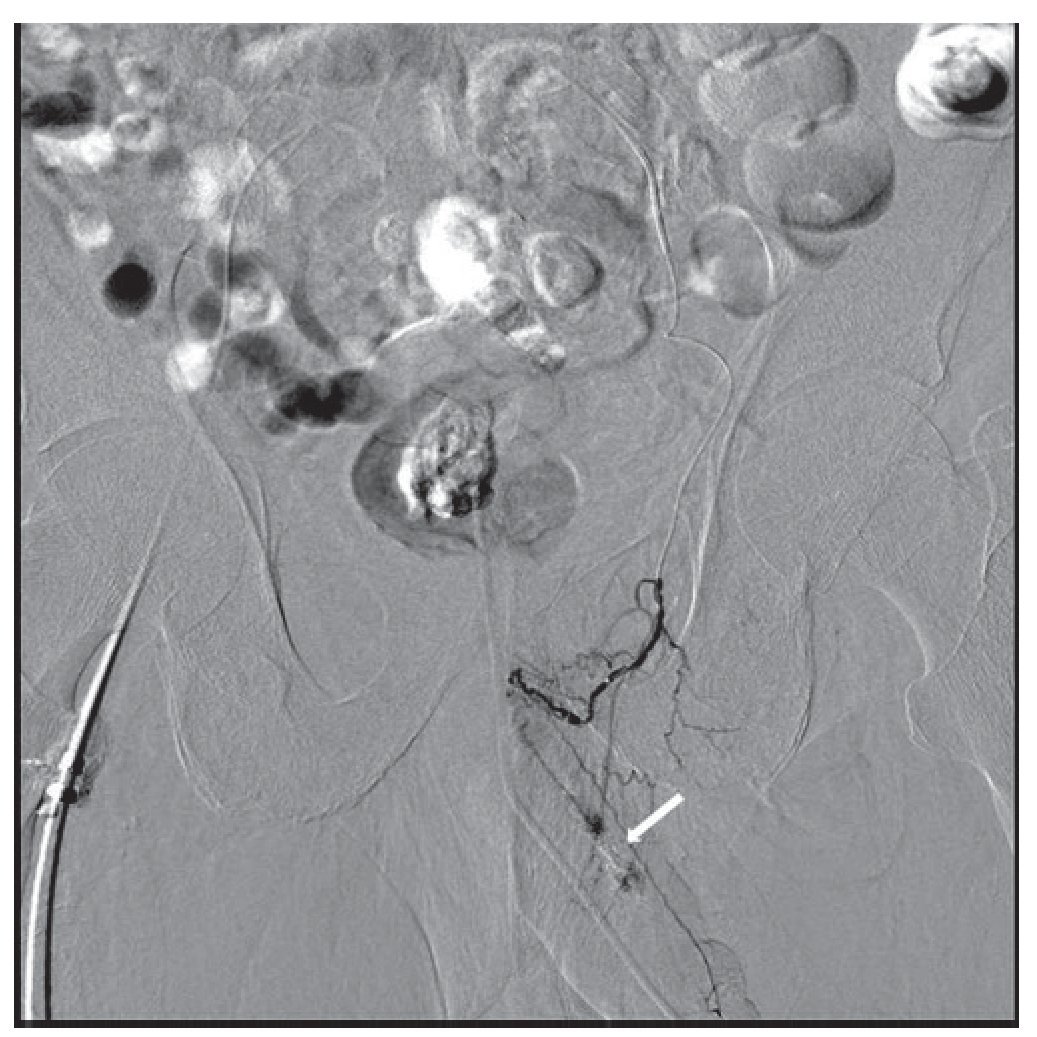
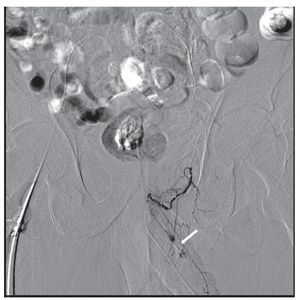
Figura 1 Angiografía de la vascularización pélvica y supraselectiva de la arteria pudenda interna izquierda, donde se visualiza a nivel de la base del cuerpo cavernoso izquierdo, la extravasación de contraste.
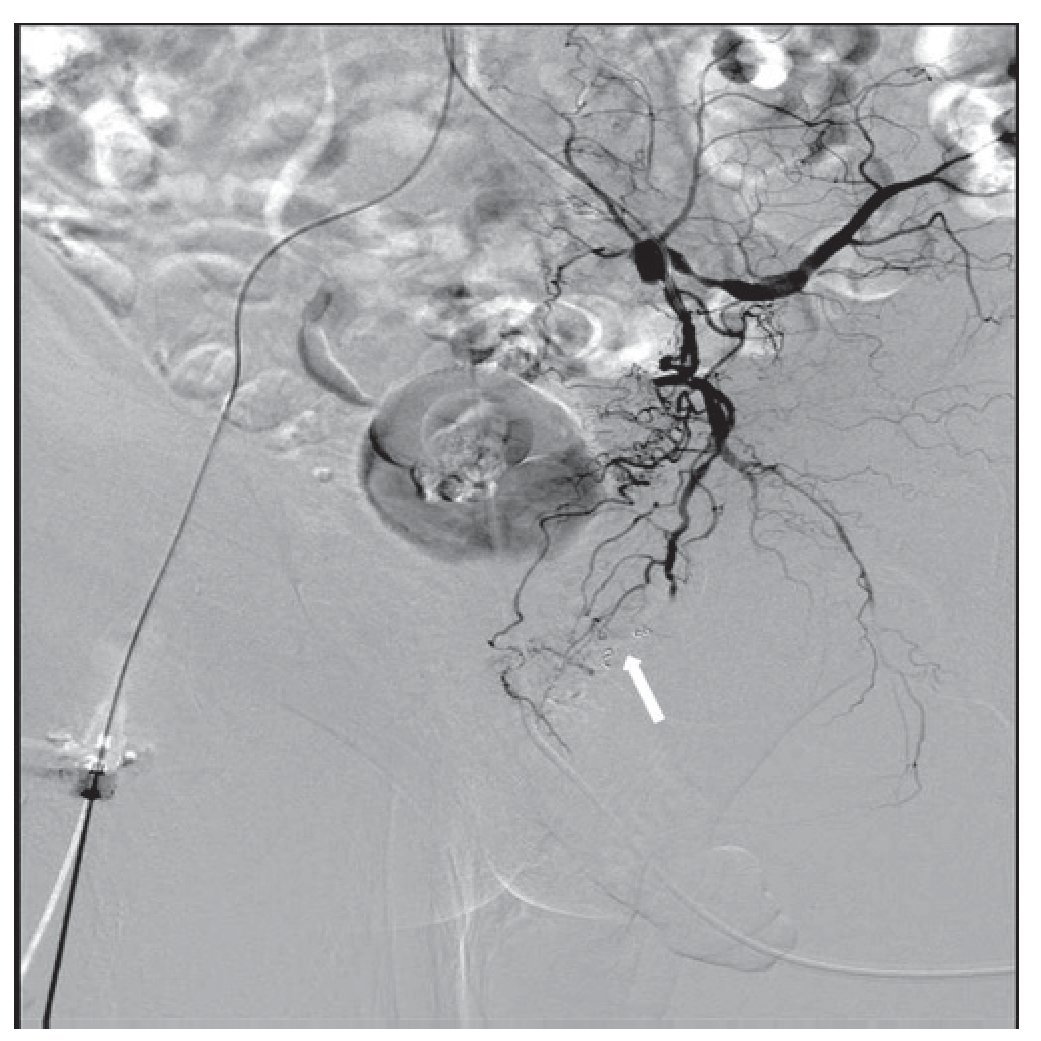
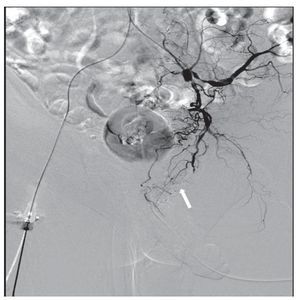
Figura 2 Control angiográfico postembolización con microcoils, donde se observa la ausencia de extravasación de contraste.
Discusión
El PBF es el más frecuente de los dos (80-90%) y el que entraña mayor riesgo de causar una alteración permanente en la función eréctil6, de ahí que se considere una urgencia urológica. En este, se produce una alteración en el mecanismo de detumescencia peneana, con una obstrucción —parcial o completa— del drenaje de los cuerpos cavernosos, impidiendo la entrada de sangre arterial, lo que genera un estado de acidosis3 e isquemia. Su origen puede ser idiopático (30-50% de los casos)2 o secundario a fármacos, alteraciones hematológicas, neurológicas, enfermedades infecciosas, neoplásicas, trastornos metabólicos, etc.
El PAF suele ser secundario a un traumatismo pélvico o peneano, estableciéndose una comunicación anómala entre el cuerpo cavernoso y la arteria lacerada. Este hiperaflujo sanguíneo a través de la fístula, unido a una presión parcial de oxígeno mayor, estimula la producción de óxido nítrico, el cual provoca una relajación del músculo liso trabecular, lo que provoca la dilatación de arteriolas6,7 y se rellenan cada vez más los espacios sinusoidales.
También existen casos descritos de PAF como una complicación del tratamiento quirúrgico1,5,8 de un PBF. La lesión arterial suele ocurrir en las maniobras de punción-aspiración del cuerpo cavernoso debido a la multitud de arterias en el cuerpo rígido edematoso5,8 o durante las técnicas de shunt cavernoesponjoso proximal. De hecho, la lesión de los vasos arteriales localizados en el extremo distal del pene es una complicación conocida de la técnica de Winter y esto es debido a la anatomía de las arterias dorsales de la porción terminal del pene.
Una vez establecida la sospecha diagnóstica con la historia clínica y la exploración física, los parámetros gasométricos de los cuerpos cavernosos y la ultrasonografía Doppler color transperineal y del pene están considerados los métodos diagnósticos más fiables y de primera elección para distinguir un PBF y PAF. La gasometría de los cuerpos cavernosos presenta unos parámetros de sangre venosa para el PBF y de sangre arterial para el PAF6. La eco-Doppler, comparada con la angiografía, muestra una sensibilidad del 75%, una especificidad del 100%, un valor predictivo positivo del 100% y el valor predictivo negativo del 83%. Como en cualquier técnica, se requiere de un entrenamiento del explorador para conseguir dichos porcentajes6.
Según la guía clínica de la Asociación Americana de Urología9, el manejo inicial del PBF se basa en la punción-aspiración de los cuerpos cavernosos, con/sin irrigación de solución salina. Si no se consigue la remisión, se recurre a la administración intracavernosa de agonistas alfa adrenérgicos. La epinefrina es el más efectivo (81% de éxito), a diferencia de la fenilefrina, que alcanza un porcentaje de éxito en torno al 65% pero, en contrapartida, es el más seguro al tener menor efecto sistémico que la epinefrina9. Por tanto, la Asociación Americana de Urología sugiere la fenilefrina como el fármaco de elección a una dosis de 100-500 μg cada 3/5 minutos. Si estas medidas conservadoras fracasan, se recurre a las diversas técnicas de derivación cavernoesponjosa, considerando primero los shunts distales al ser menos invasivos que los proximales.
En el PAF, la recomendación inicial es la observación, ya que a diferencia del PBF no es una urgencia urológica, y además, existen casos publicados de resolución espontánea. Si la detumescencia no se consigue, la embolización supraselectiva es el tratamiento de elección10. En el caso de fístulas bilaterales (como es el caso que presentamos), la tendencia tradicional es embolizar primero un lado y si no responde, embolizar el otro, aunque actualmente, algunos grupos de trabajo6 están optando por la embolización bilateral en acto único. De igual forma, existe un cambio de corriente en cuanto al material a utilizar. Inicialmente, se optó por los materiales reabsorbibles (coágulo autólogo, esponja de fibrina, etc.), pero el porcentaje de recurrencia oscila entre el 30-66%, por lo que, actualmente, se prefieren los materiales no reabsorbibles, entre los cuales, los microcoils son los más utilizados. Es una técnica segura, bien tolerada, con una elevada efectividad (consigue la desaparición del priapismo en el 80-100% de los casos) y restaura la función eréctil en el 80-85%6 de los pacientes. Aunque no existe literatura publicada al respecto, ya que la casuística es mínima en este tipo de casos, es lógico pensar que estos resultados no son extrapolables a un PAF iatrógeno por procedimientos de shunt cavernoesponjoso para el tratamiento inicial de un PBF, dado el daño tisular existente en los cuerpos cavernosos por las condiciones de hipoxia y acidosis.
Conclusión
El PBF es una urgencia urológica que debe ser diagnosticada y tratada rápidamente para reducir el riesgo de fibrosis de los cuerpos cavernosos y una disfunción eréctil irreversible. Las técnicas de shunt cavernoesponjoso distal son menos invasivas pero puede existir el riesgo de lesionar una rama arterial dorsal, transformando un PBF en un PAF. Una anamnesis adecuada, junto a una gasometría de los cuerpos cavernosos y una eco-Doppler color transperineal y peneana, es suficiente para distinguir entre un PBF o PAF. La aspiración e irrigación de los cuerpos cavernosos y la inyección intracavernosa de agonistas alfa adrenérgicos son la estrategia terapéutica estándar de primera línea en el PBF, recurriendo a las técnicas de derivación cavernoesponjosa cuando fracasan. La embolización supraselectiva de la arteria lacerada es el tratamiento de elección en el PAF.
Conflicto de intereses
Los autores declaran que no tienen ningún conflicto de intereses.
* Autor para correspondencia
Correo electrónico:anjipa29@hotmail.com (A. Jiménez-Pacheco).
Recibido el 31 de diciembre de 2011;
aceptado el 25 de enero de 2012