Uno de los aspectos de las interacciones entre hueso e implante que sigue sin comprenderse en su totalidad es la remodelación ósea, que se inicia en la plataforma protésica del implante después de la conexión con el pilar. La reabsorción ósea es relevante desde el punto de vista clínico porque a menudo le sigue la recesión del tejido blando, que puede comprometer los resultados estéticos a largo plazo de algunas restauraciones anteriores y reducir el soporte biomecánico del hueso en las restauraciones posteriores. Durante muchos años se ha utilizado el grado de pérdida de hueso crestal como criterio para definir el éxito de un implante1.
Se ha descrito ampliamente que cuando la plataforma protésica de un sistema implantario de dos piezas se coloca a nivel crestal, tras la carga protésica, el hueso crestal periimplantario reabsorberá 1,5 a 2 mm apicalmente desde la unión implante-pilar (UIP)2. Este defecto circunferencial en forma de cráter es más pronunciado si la plataforma del implante se localiza por debajo de la cresta ósea3,4.
Se desconoce la etiología de esta remodelación ósea5, aunque varias teorías han tratado de explicarla. Algunos investigadores creen que puede depender de la tensión mecánica transferida desde el implante a la cresta alveolar6,7. Las observaciones radiográficas de los implantes Brånemark mostraron que la pérdida ósea suele cesar en la primera rosca del implante. Pillar y cols.6 afirmaron que la remodelación ósea estaba relacionada en gran parte con la tensión en la zona coronal del implante.
Otros investigadores atribuyen la remodelación del hueso crestal a la inflamación localizada del tejido blando periimplantario8. Berglundh y Lindhe9 estudiaron las dimensiones del tejido blando periimplantario en perros beagle y llegaron a la conclusión de que era necesaria una barrera mucosa biológica adecuada para proteger el hueso. Esta barrera mucosa está formada por el epitelio sulcular (1,5 a 2 mm) y tejido conjuntivo (1 a 2 mm) rico en fibras de colágeno pero pobre en células9,10.
El protocolo quirúrgico clásico en dos fases supone típicamente la siguiente secuencia de eventos. Durante la primera fase quirúrgica, el implante se coloca debajo del hueso crestal de manera que quedan sumergidos la cabeza del implante y el tornillo de cierre. Se obtiene entonces el cierre primario de colgajo de tejido blando. Durante la segunda fase quirúrgica se expone la cabeza del implante y se coloca el pilar de cicatrización para favorecer la maduración completa del tejido blando. La remodelación ósea se produce durante las 4 semanas siguientes, a medida que se establece la anchura biológica.
Si los implantes se colocan con un protocolo de una única fase quirúrgica, la remodelación ósea se inicia justo tras la intervención porque la UIP queda inmediatamente expuesta al entorno oral.
Hermann y cols.11 y Todescan y cols.8 afirmaron que cuando la UIP se coloca más profundamente en el hueso, aumenta la pérdida de hueso vertical. Sin embargo, la posición final del hueso crestal nunca sobrepasa los 2 mm desde la UIP.
El fenómeno de la reabsorción ósea periimplantaria ha demostrado la importancia de la microgrieta y su influencia en la formación de la anchura biológica12. Hermann y cols. estudiaron la reacción ósea alrededor de los implantes colocados de 3 formas diferentes: a nivel crestal, 1 a 1,5 mm por debajo de la cresta, y 1 a 2 mm por encima de la cresta3,4. Los resultados demostraron que si la UIP se sitúa por encima de la cresta ósea, la reabsorción de hueso es significativamente menor que si se coloca por debajo de la cresta. El análisis histológico ha demostrado un infiltrado inflamatorio alrededor de la UIP.
Ericsson y cols.13 explicaron la forma en que la microgrieta causa la pérdida ósea. El autor llevó a cabo un análisis histológico en perros con sistemas implantarios de dos componentes. Se identificaron dos zonas diferentes en el tejido blando periimplantario. Una zona pudo observarse alrededor de la UIP y se extendió 1,1 mm apical al borde mucosal y estuvo infiltrada por muchas células inflamatorias. Este tejido conjuntivo infiltrado (TCI) se ha observado en las zonas sometidas al control de la placa y en aquellas con una mala higiene oral, lo que sugiere que el TCI no se correlaciona con la placa en la mucosa periimplantaria. Una segunda zona de tejido conjuntivo infiltrado que actuó como tampón se situó apical al TCI y 0,8 mm por encima del hueso10,13.
También se ha sugerido que la pérdida de hueso periimplantario en forma de cráter puede tener relación con la microcirculación ósea. En otro estudio realizado en perros, Traini y cols.14 informaron de la presencia de muchos vasos sanguíneos gruesos dentro del hueso crestal periimplantario. Esto se interpretó como evidencia de un grado elevado de actividad metabólica. También se postuló que durante la inflamación, los vasos sanguíneos del hueso no pueden expandirse por completo de la misma forma que en el tejido blando, provocando un aumento de la resistencia vascular y necrosis isquémica que tiene como consecuencia la oclusión del aporte arterial o el drenaje venoso14.
Jensen y cols.15 demostraron que siempre existe una microgrieta de unos 10 mm entre el pilar y el implante, independientemente del sistema implantario utilizado. Además, todos estos fenómenos relacionados con la microgrieta se han demostrado en casos restaurados siguiendo el protocolo Brånemark original, y en los que la plataforma implantaria y los componentes protésicos tienen el mismo diámetro. Según Ericsson y cols.13 y Abrahamsson y cols.16, la zona del TCI suele situarse en la cresta ósea o por debajo de ella y desencadena la reabsorción ósea.
En 1991, 3i Implant Innovations inició la producción de implantes de diámetro más ancho (5 y 6 mm) con plataformas restauradoras de mayor tamaño que los implantes estándar (3,75 mm). Durante algún tiempo, sin embargo, no se dispuso de los correspondientes componentes protésicos y se utilizaron pilares protésicos estándar (4,1 mm de diámetro) en lugar de los pilares que se ajustarían a los diámetros implantarios de 5 o 6 mm17. El resultado fue un "cambio de plataforma" no intencionado, que llegó a conocerse como modificación de plataforma17.
Las radiografías de seguimiento a largo plazo de estos primeros implantes de plataforma modificada revelaron menor pérdida de hueso vertical que la observada alrededor de los implantes restaurados de forma convencional17. Este resultado se atribuyó a la modificación horizontal de la UIP hacia adentro, una modificación que distanció el TCI del hueso crestal. Cuando se utilizaron pilares de 4,1 mm en los implantes de 5 mm, la lateralización circunferencial del TCI fue de 0,45 mm. Cuando se utilizaron pilares de 4,1 mm en implantes de 6 mm, la lateralización fue de 0,95 mm. Esta última se denomina modificación de plataforma aumentada.
En el año 2005, Biomet 3i introdujo el implante PREVAIL. Este implante tiene una superficie completa Osseotite (es decir, dual grabada al ácido), una plataforma expandida de 4,8 mm, un cuerpo de 4,0 mm y una conexión interna con un diámetro de 4,1 mm. La transición de la parte expandida de 4,8 mm a la plataforma de inserción de 4,1 mm se fabrica con un chamfer de 16 grados de aproximadamente 0,35 mm de largo. Este diseño implantario también se comercializa con un cuerpo de 5,00 mm, una plataforma expandida con un diámetro máximo de 5,8 mm en el cuello, y una superficie de ajuste protésico de 5,0 mm.
La lateralización del TCI cuando se utilizan implantes PREVAIL con una plataforma de 4,8 mm (plataforma modificada estándar) es de 0,35 mm. La lateralización es de 0,85 mm cuando se utilizan implantes con una dimensión máxima del cuello de 5,8 mm (plataforma modificada expandida). Si la modificación del TCI hacia adentro y lejos del hueso reduce la pérdida de hueso crestal, parece razonable imaginar que la modificación del TCI aún más hacia adentro reduciría aún más la pérdida de hueso crestal. De acuerdo con la información de que disponen los autores, ningún estudio sistemático previo ha tratado de verificar si existe tal correlación.
El objetivo de este estudio, por tanto, fue examinar la pérdida de hueso crestal periimplantario que se produce cuando se utiliza una plataforma modificada expandida.
Materiales y métodos
En este estudio se incluyeron 10 pacientes consecutivos que requirieron una restauración implantosoportada en el maxilar inferior o en el superior con un grosor mínimo de cresta alveolar de 8 mm. También se requirió una dimensión vestibulolingual en la zona del implante de como mínimo 8 mm, identificada mediante tomografía computarizada, para poder colocar un implante con un diámetro máximo del cuello de 5,8 mm.
Se utilizó un protocolo en una fase para las cirugías. Siguiendo las recomendaciones del fabricante, las zonas implantarias se prepararon para permitir la colocación subcrestal de la plataforma protésica.
Para asegurar que todos los implantes se colocaron exactamente a la misma distancia de la cresta alveolar se utilizó una fresa avellanadora especialmente calibrada.
Cinco pacientes recibieron dos implantes Certain PREVAIL 5/6/5, y otros cinco recibieron un implante Certain PREVAIL 5/6/5. El diseño Certain PREVAIL 5/6/5 tiene un cuerpo de 5,0 mm, una plataforma expandida con un diámetro máximo de 5,8 mm en el cuello, y una superficie de ajuste protésico de 5,00 mm. Toda la superficie está tratada mediante grabado dual con ácido (Osseotite). Se utilizaron longitudes implantarias de 8,5, 10,0, 11,5 y 13,0 mm.
Varios pacientes también recibieron implantes estándar y PREVAIL 4/5/4 de forma simultánea, pero para este estudio solamente se evaluaron los implantes PREVAIL 5/6/5.
Tras la colocación de los implantes se fijaron inmediatamente pilares de cicatrización de 4,1 mm de diámetro a los implantes Certain PREVAIL 5/6/5 utilizando una llave de torque calibrada de 20 Ncm. Los colgajos quirúrgicos se suturaron alrededor de los pilares. Se tomaron impresiones después de un período de cicatrización de 8 semanas. Para favorecer la cicatrización del tejido blando y evitar la pérdida ósea resultante de la desconexión y reconexión del pilar, se utilizó una técnica de doble pilar18. Esta técnica supone duplicar el pilar de titanio definitivo en una resina de poliuretano. El pilar definitivo de titanio se coloca en el implante, permitiendo que el laboratorio utilice una copia perfecta de resina de poliuretano para fabricar la prótesis definitiva. En cada caso, la restauración metal-cerámica se entregó en los 6 meses siguientes a la cirugía.
Se realizó el seguimiento de todos los pacientes durante 18 meses como mínimo tras la carga. Para evaluar los niveles de hueso crestal periimplantario se realizaron radiografías periapicales antes de la cirugía, inmediatamente después de la misma, 8 semanas después de la colocación de los implantes, durante la colocación de las prótesis definitivas, y 12 y 18 meses después de la carga.
Para asegurar la estandarización de las mediciones, el mismo operador realizó todas las radiografías utilizando un dispositivo de colocación estándar (Dentsply/Rinn). Además, después de realizar la primera radiografía de cada zona implantaria, las radiografías posteriores se compararon inmediatamente con ella para verificar que las dimensiones del implante eran exactamente las mismas. Las radiografías que mostraron algún signo de deformación, oscuridad u otros problemas se volvieron a repetir.
Todas las radiografías se digitalizaron en imágenes de 640 x 4809 píxeles utilizando una cámara de vídeo calibrada. La reabsorción se calculó utilizando un programa de diseño asistido por ordenador (AutoCAD), según el método utilizado por Alomrani y cols.19.
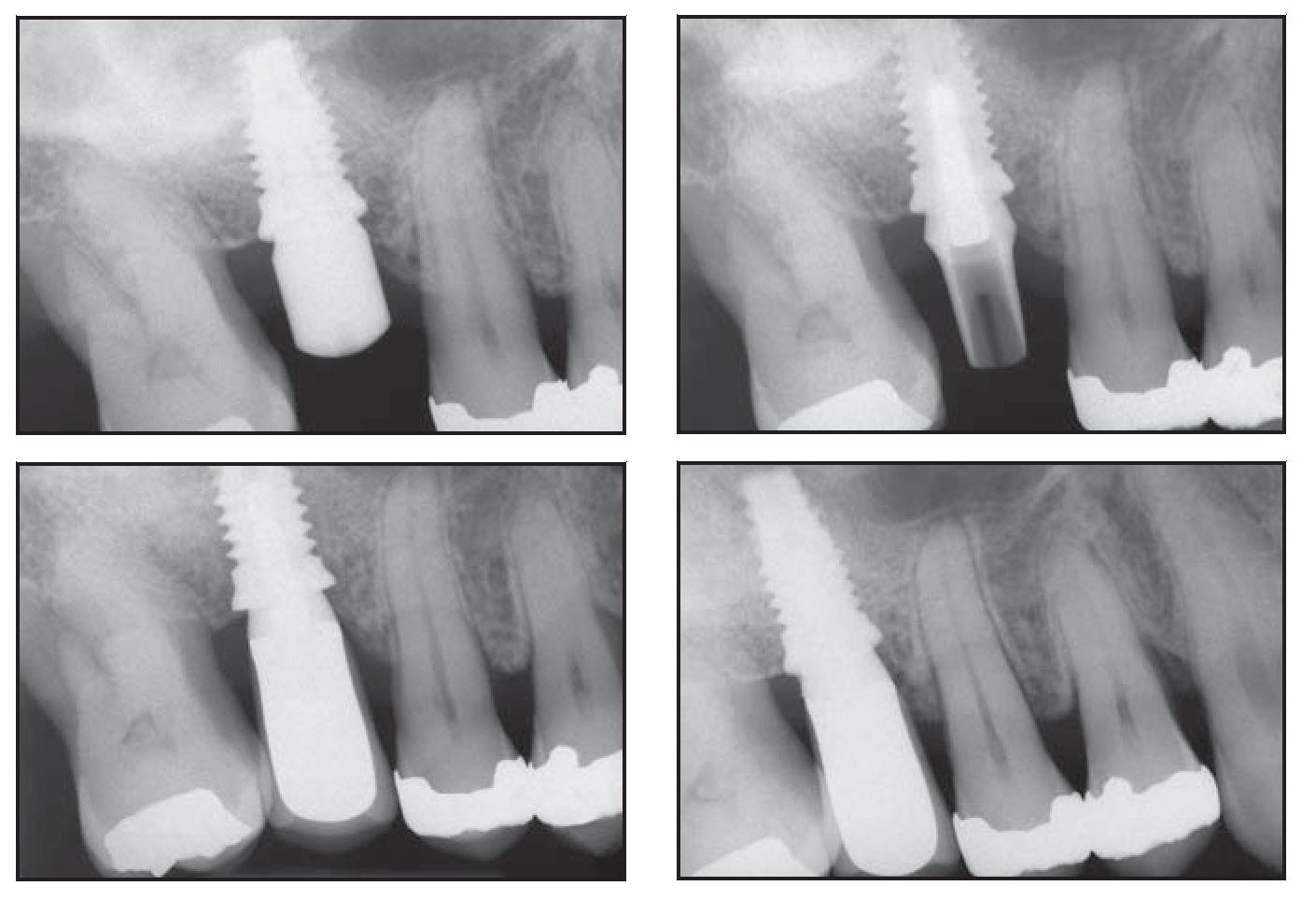
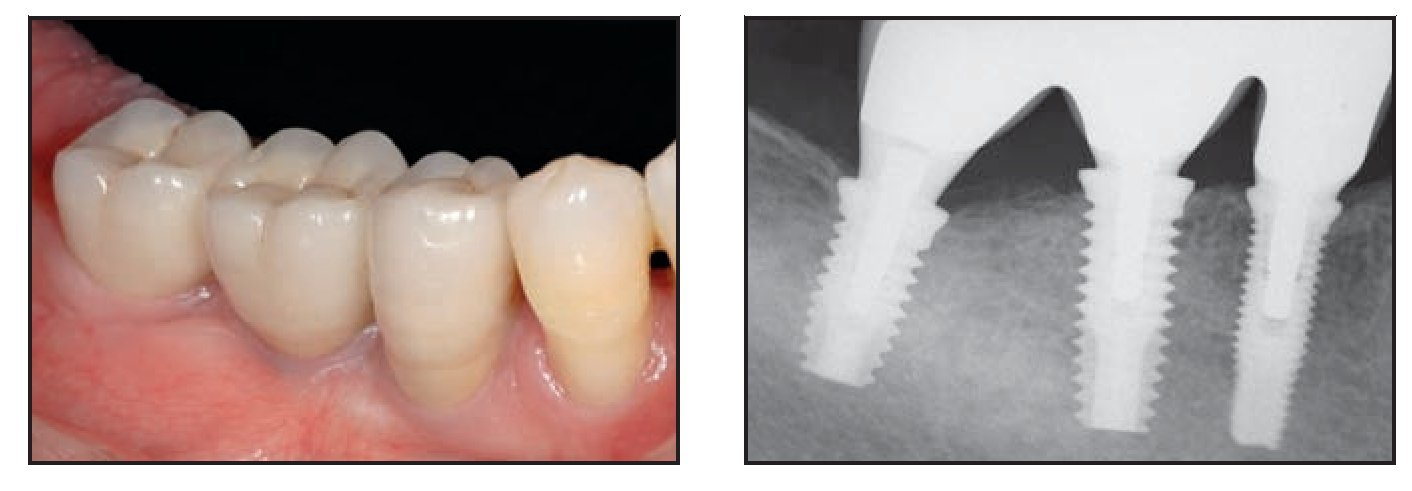
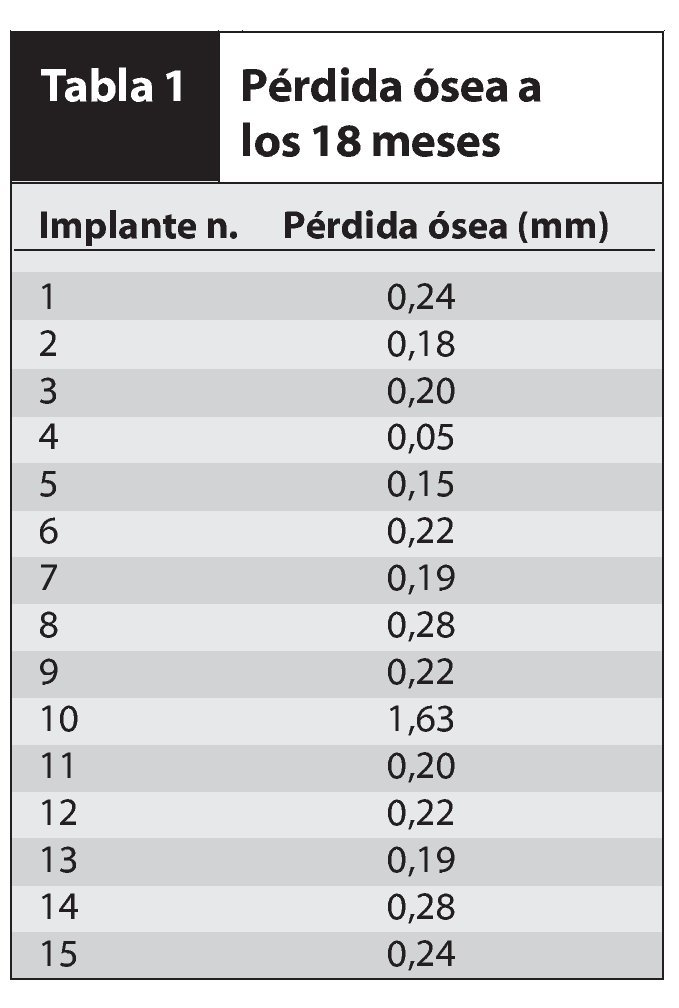
Las figuras 1 y 2 ilustran el tratamiento de ambos pacientes.
Figuras 1a a 1d Paciente 1. Radiografías realizadas (superior izquierda) en el momento de la colocación del implante, (superior derecha) tras 2 meses de cicatrización, (inferior izquierda) 12 meses después de la carga, e (inferior derecha) 18 meses después de la carga.
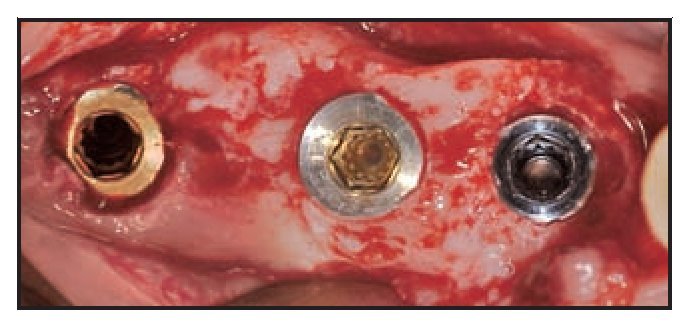
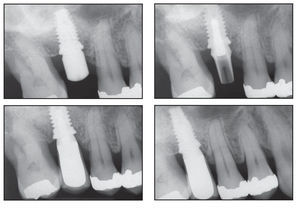
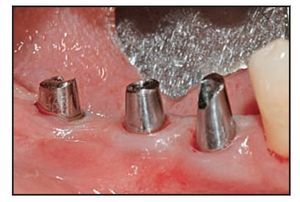
Figura 2a Paciente 3. Colocación de tres implantes. Los implantes en el centro y la derecha eran de plataforma modificada expandida, y el implante de la izquierda era de plataforma modificada estándar.
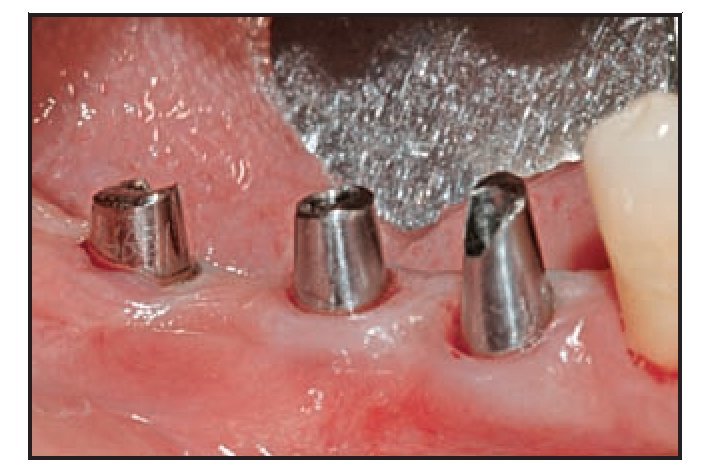
Figura 2b Pilares de cicatrización colocados sobre los implantes.
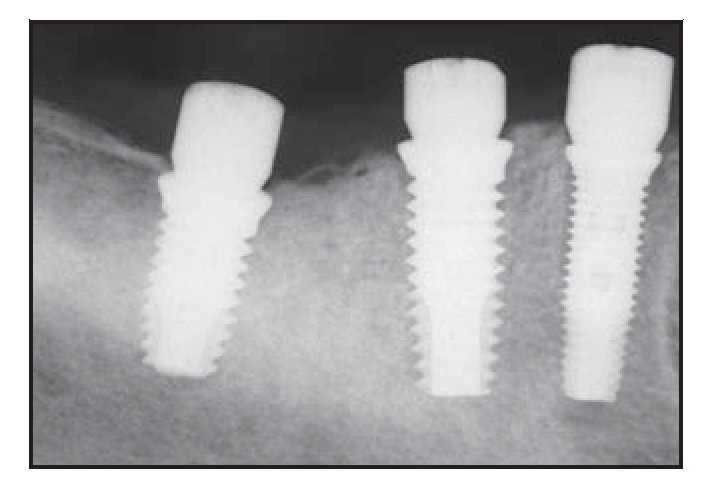
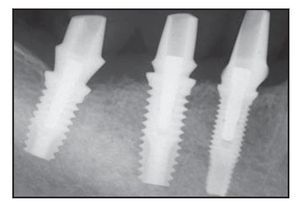
Figura 2c Radiografía obtenida en el momento de la colocación de los implantes.
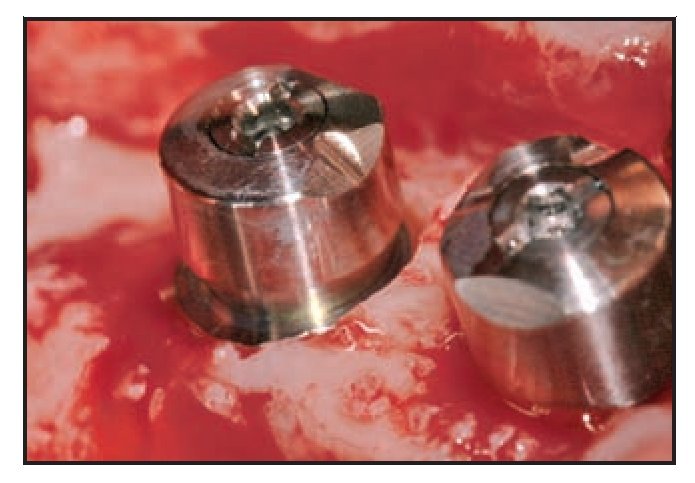
Figura 2d (izquierda) Pilares protésicos colocados en su lugar.
Figura 2e (derecha) Radiografía obtenida 8 semanas después de la colocación, con coronas acrílicas provisionales.
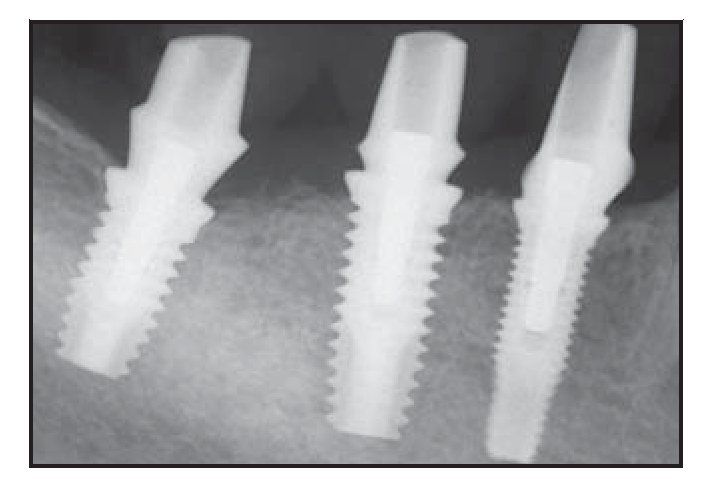
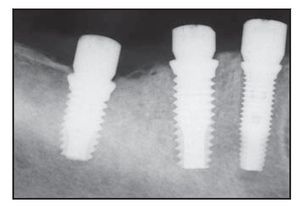
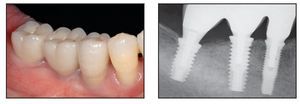
Figuras 2f (izquierda) y 2g (derecha) Imagen clínica y radiográfica durante la colocación de las prótesis definitivas.
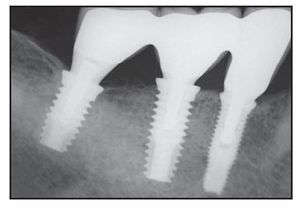
Figura 2h Radiografía obtenida 2 años después de la carga. Obsérvese la estabilidad del nivel óseo.
Resultados
Se realizó el seguimiento de todos los pacientes durante un mínimo de 18 meses. No se registraron fracasos de los implantes. Todos los pacientes presentaron un control de placa normal, sin inflamación periimplantaria.
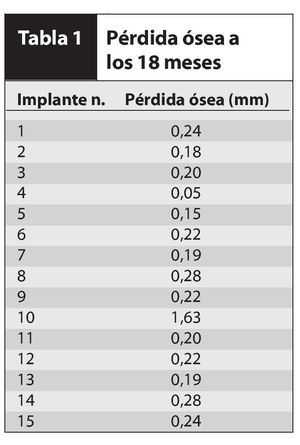
El análisis radiográfico reveló que la pérdida de hueso periimplantario alrededor de los 15 implantes de diámetro ancho osciló entre 0,05 y 1,63 mm. El promedio de pérdida de hueso periimplantario en 14 de los implantes tras 18 meses de funcionamiento fue de 0,20 mm. En un implante, la pérdida ósea a los 6 meses fue de 0,5 mm y a los 18 meses de 1,63 mm (tabla 1).
Discusión
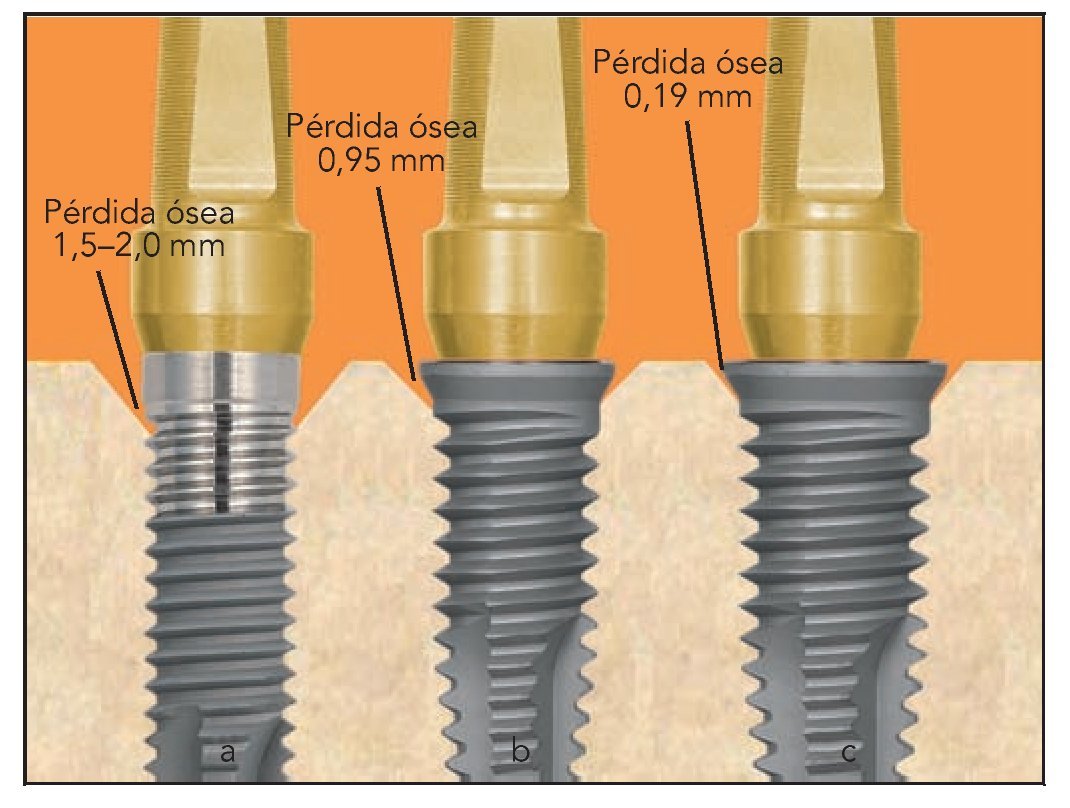
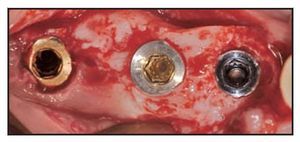
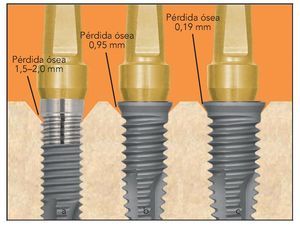
En 14 de los 15 implantes, los resultados utilizando la técnica de la modificación de plataforma expandida muestran un grado elevado de preservación (pérdida ósea de 0,19 mm). Esto es comparable con una pérdida de hueso crestal promedio de 0,95 mm observada alrededor de los implantes en los que se utilizó una técnica estándar de plataforma modificada20. El promedio de pérdida ósea alrededor de los implantes estándar de plataforma no modificada se sitúa en 1,5 a 2 mm (figura 3).
Figura 3 Pérdida ósea asociada con 3 geometrías diferentes de implante-pilar: a) plataforma estándar no modificada, b) plataforma modificada estándar, y c) plataforma modificada expandida.
En el caso del implante 10 (el implante que sufrió una pérdida ósea de 1,63 mm), se colocó inmediatamente tras una extracción realizada quirúrgicamente con elevación de colgajo mucoperióstico. La tabla vestibular era muy delgada (aproximadamente de 7 mm) y estaba formada en su totalidad por hueso cortical. Este fue un quebrantamiento inadvertido del protocolo del estudio y probablemente explica la pérdida ósea significativamente mayor. La reabsorción ósea en esta situación fue inevitable, pero esta cantidad de pérdida ósea es aceptable según los estándares establecidos en la literatura y el implante puede seguir considerándose un éxito. Además, cuando se realiza el promedio de la pérdida ósea de este paciente con la de otros pacientes, el promedio de la pérdida global de hueso crestal sigue siendo solamente de 0,30 mm, aproximadamente un tercio del de los implantes con plataforma modificada estándar y entre un 17 y un 22 % del de los implantes estándar con plataforma no modificada.
Si bien la colocación de los implantes a la altura crestal hubiese facilitado ligeramente la evaluación de cualquier pérdida ósea posterior, el fabricante recomienda colocar la plataforma 1 mm por debajo de la cresta, y se siguió esta recomendación.
La colocación supracrestal puede reducir la reabsorción ósea periimplantaria pero también puede provocar problemas estéticos con la restauración. Si bien la colocación subcrestal puede reducir estos problemas protésicos, la reabsorción ósea resultante de la colocación de implantes de plataforma no modificada y pilares estándar puede variar el perfil del tejido blando. No obstante, la colocación subcrestal de los implantes con plataforma modificada reduce al mínimo los problemas protésicos y la pérdida ósea, con las consecuencias para el perfil del tejido blando. La importancia clínica de los resultados de este estudio pueden observarse en diferentes situaciones. En los cuadrantes posteriores, el uso de implantes PREVAIL con modificación de plataforma, y especialmente con modificación de plataforma expandida, tiene varias ventajas. En las situaciones en las que las estructuras anatómicas como el nervio mandibular o el seno maxilar limitan la colocación de implantes largos, el uso de implantes más cortos con diámetros más anchos puede reducir al mínimo la tensión ósea. Asimismo, gracias al uso de la modificación de plataforma expandida o estándar, puede mantenerse el nivel de cresta periimplantaria original, mejorando el soporte biomecánico final del implante y prácticamente eliminando la pérdida ósea observada habitualmente con el uso de protocolos protésicos tradicionales.
La rehabilitación mediante implantes orales en el maxilar superior anterior supone un desafío especial para el clínico. A pesar de que se ha demostrado ampliamente la osteointegración de los implantes dentales, no siempre se logran los resultados estéticos previstos, especialmente cuando los implantes se colocan inmediatamente tras la extracción21.
El éxito de la colocación de implantes inmediatamente tras la extracción depende de varios factores, incluidas las dimensiones de la tabla vestibular residual, la habilidad para obtener la estabilidad primaria y la idoneidad de la colocación del implante. Si la extracción se ha realizado de forma cuidadosa y el implante se ha situado de forma correcta, lográndose la estabilidad primaria, la preservación ósea resulta incluso más esencial para mantener la estabilidad del margen vestibular gingival, que con demasiada frecuencia tiende a desplazarse apicalmente. El uso de la plataforma modificada expandida puede ayudar a lograr el objetivo de mantener el perfil del tejido blando. El uso de un implante de diámetro más ancho reduce la distancia entre el implante y el hueso, favoreciendo la estabilidad primaria.
En la zona estética, cuando los implantes se colocan cerca unos de los otros y la altura del hueso interimplantario se reabsorbe por debajo de la conexión implante-pilar, se reduce el soporte de la papila inter-implantaria, afectando al resultado clínico. Por este motivo suele estar contraindicada la colocación de dos implantes adyacentes en el maxilar superior anterior22,23. Sin embargo, parece que el uso de la plataforma modificada expandida en la zona estética favorece un alto grado de preservación ósea. La preservación de la altura del hueso residual a través de la plataforma modificada expandida se utilizó en la rehabilitación de dos incisivos centrales en un estudio de Baumgarten y cols.24. La conclusión de esa investigación fue que la plataforma modificada expandida ayudó a preservar el hueso crestal y aseguró unos niveles de tejido blando más predecibles a largo plazo. Grunder y cols.25 utilizaron la técnica de plataforma modificada en la zona estética para preservar la placa vestibular cortical y reducir la formación de cráteres cervicales.
Si bien los resultados obtenidos en este estudio son prometedores, el uso de la plataforma modificada con implantes de diámetro más ancho requiere un grosor del hueso crestal de cómo mínimo 8 mm, así como un tejido blando adecuado26.
Sin ellos, posiblemente, la modificación de plataforma estándar o expandida no suponga ninguna ventaja estética ni de otro tipo.
Actualmente se está realizando la evaluación histológica de un modelo experimental en la Università G d'Annunzio, Chieti-Pescara, Italia, para analizar en profundidad los efectos de la modificación de plataforma expandida a la hora de reducir al mínimo o prevenir una posterior pérdida ósea en implantología.
Conclusión
El objetivo de este estudio fue evaluar clínica y radiográficamente el efecto biológico del uso de un protocolo restaurador con modificación de plataforma expandida en humanos. Los resultados de este estudio preliminar indican que, cuando se seleccionan de forma adecuada, los pacientes tratados con implantes de plataforma modificada expandida sufren menos pérdida de hueso crestal que los tratados con una plataforma modificada estándar o con protocolos tradicionales de plataforma no modificada.
Agradecimientos
Los autores desean dar las gracias a Biomet 3i Implant Innovations y a Biomax SRL. También agradecen a Jeannette De Wyze su ayuda y contribuciones en la edición del manuscrito.
Correspondencia: Prof Renato Celletti,
Via Cola di Rienzo 217, 00192 Rome, Italy;
e-mail: celletti@unich.it.