Las restauraciones posteriores mediante implantes unitarios están sometidas a un mayor riesgo de flexión por sobrecarga1. Las zonas molares del maxilar superior e inferior ejercen una gran fuerza masticatoria y contienen estructuras anatómicas importantes, como el seno maxilar y el conducto alveolar inferior. La fuerza al morder es mayor en el hombre que en la mujer y aumenta de forma monotónica a lo largo de la arcada hasta el primer o segundo molar permanente2.
La cirugía de implante molar unitario puede resultar complicada debido al efecto limitante de las estructuras anatómicas circundantes. Se especula que incluso tras la finalización de la prótesis, el riesgo de provocar una complicación odontoprotésica o de fracaso diferido del implante a causa de las grandes fuerzas masticatorias o de la parafunción oral es elevado. Entre las complicaciones funcionales odontoprotésicas destacan el aflojamiento de los tornillos, la fractura de los componentes del implante y el poco contacto con los dientes adyacentes. Por otro lado, el uso de dos implantes duplica la superficie de anclaje a la vez que reduce la fuerza rotacional. Así pues, la incidencia del aflojamiento de los tornillos disminuye considerablemente3,4. Sin embargo, se ha descrito la aparición de problemas con la higiene oral al utilizar dos implantes. Por otro lado, Langer y cols.5 describieron que si se usan implantes de 5 mm de ancho, el procedimiento se simplifica, los costes se reducen, las fuerzas masticatorias se soportan mejor y las complicaciones odontoprotésicas se reducen.
Se han realizado estudios clínicos sobre implantes molares unitarios por parte de varios investigadores1,3,4. No obstante, no abundan los informes que analizan diferentes zonas molares. En particular, los coreanos, a los que les gustan alimentos duros como el kimchi, el gakdugi, los calamares y las costillas, imprimen una gran fuerza masticatoria a la zona molar. Kim y cols.6 examinaron la capacidad subjetiva de ingesta alimentaria en relación a la máxima fuerza oclusal entre coreanos adultos. Los cinco alimentos clave seleccionados fueron: sepia seca, zanahoria cruda, cacahuete seco, dados de rábanos kimchi blancos y caramelo. El coeficiente de correlación entre la capacidad de ingesta alimentaria y la fuerza oclusal con estos ingredientes fue de 0,51 (p < 0,01). Además, se especuló que si se aplicasen fuerzas parafuncionales como en el caso del bruxismo, los implantes molares unitarios podrían presentar un riesgo elevado de complicaciones y fracaso. Por tanto, este estudio clínico retrospectivo se realizó para evaluar el pronóstico de cada zona molar en coreanos cuya fuerza masticatoria es fuerte, y para analizar los factores que median en los efectos observados en las complicaciones y los fracasos protésicos.
Materiales y métodos
Entre marzo de 2004 y diciembre de 2006 se colocaron 96 implantes de titanio (Dentium) en 87 pacientes (49 hombres, 38 mujeres) en zonas con ausencias unitarias de molares. La edad de los pacientes osciló entre los 22 y los 68 años. Diecisiete pacientes sufrían enfermedades sistémicas; todos mantuvieron una condición estable durante todo el tratamiento médico. No se evaluó la condición de fumador. Sobre la base de las historias clínicas y las radiografías de los pacientes se examinaron los siguientes criterios: anchura y altura del implante, cirugía coadyuvante realizada durante la colocación del mismo, materiales para el injerto óseo y tipo de membrana de barrera, cociente coronaimplante, cantiléver mesiodistal, estado del diente antagonista, tipo de supraestructura, pérdida de hueso crestal, fracaso del implante y complicaciones protésicas.
Pérdida de hueso crestal
Se obtuvieron radiografías periapicales (Heliodent, Sirona) utilizando la técnica de cono corto en paralelo. El nivel de hueso crestal en las zonas vecinas al implante se determinó inmediatamente tras la cirugía y al cabo de 1, 2 y 3 años de la entrega de la prótesis. La pérdida de hueso crestal desde la conexión del implante hasta la zona del primer contacto con el hueso se midió en las radiografías (figura 1). Se ajustaron los aumentos utilizando la longitud de los implantes colocados. Se midieron los lados mesial y distal y se calculó el valor promedio7.
Figura 1 Método para medir la pérdida de hueso crestal. Se midió el volumen de reabsorción desde el extremo del implante hasta la primera zona de contacto con el hueso en los lados mesial y distal y posteriormente se obtuvo el promedio. (a) Pérdida de hueso distal, (b) pérdida de hueso mesial.
Cociente corona-implante
Tras finalizar la prótesis definitiva se calculó el cociente de las longitudes de la corona y el implante utilizando radiografías periapicales o panorámicas.
Cantiléver mesiodistal
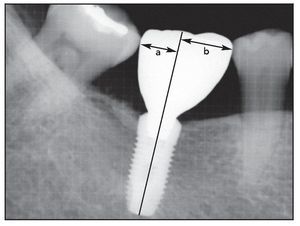
Tras finalizar la prótesis definitiva se utilizaron radiografías panorámicas o periapicales para determinar la presencia o ausencia de cantiléver mesiodistal. Se midió la distancia hasta cada lado mesiodistal de la convexidad máxima de la corona desde la línea media paralela al eje longitudinal del implante. Se consideró que los implantes con una diferencia mayor de 2 mm presentaron cantiléver (figura 2).
Figura 2 Método para medir el cantiléver. La longitud de «b» (línea media hasta el aspecto mesial de la corona) fue 2 mm más larga que la longitud de «a» (línea media hasta el aspecto distal de la corona). Así se define que este implante presenta un cantiléver mesial.
Análisis estadístico
Se analizó la relación existente entre los resultados de los pacientes, incluida la reabsorción del hueso crestal, la supervivencia y las complicaciones odontoprotésicas, por un lado, y el tipo de supraestructura, el cociente corona-implante, el cantiléver y el estado de los dientes opuestos por otro. Se utilizó el test chi cuadrado para evaluar la significancia de la asociación entre los factores clínicos. Asimismo se utilizó el test t de Student para evaluar la diferencia en la reabsorción del hueso crestal entre grupos con y sin complicaciones protésicas. La línea de tiempo estadística se estableció desde la fecha de la cirugía implantológica hasta el final de estudio. Las curvas de supervivencia se estimaron utilizando el método Kaplan-Meier. El análisis estadístico se realizó utilizando el sistema SPSS (versión 15.0, SPSS). El nivel de significancia se estableció en p < 0,05.
Resultados
Se colocaron 96 implantes: 35 en la zona del segundo molar inferior, 30 en la zona del primer molar superior, 17 en la zona del primer molar inferior y 14 en la zona del segundo molar superior. Con respecto a la longitud de los implantes colocados, 10 medían 8 mm de largo, 44 medían 10 mm, 37 medían 12 mm, y 5 implantes medían 14 mm de largo. Con respecto al diámetro, 70 implantes medían 4,8 mm, 21 implantes medían 4,3 mm y 5 implantes medían 3,8 mm de diámetro. Dieciocho implantes se colocaron no sumergidos y 78 sumergidos.
El período de cicatrización desde la colocación del implante hasta la segunda intervención o la toma de la primera impresión duró como mínimo un mes y como máximo 14 meses (promedio, 4,5 meses). El período de cicatrización en el maxilar superior osciló entre 4 y 12,5 meses (promedio, 6 meses); el período de cicatrización en el maxilar inferior osciló entre 1 y 14 meses (promedio, 3,3 meses).
Algunos implantes requirieron una intervención quirúrgica combinada para poder colocarlos: 18 necesitaron injertos de hueso sinusal y la colocación del implante, 12 necesitaron una elevación del suelo sinusal mediante la técnica de osteotomo con adición de hueso, 4 necesitaron una elevación del suelo sinusal mediante osteotomo y 34 necesitaron una regeneración ósea guiada; en 28 implantes no se utilizó un protocolo quirúrgico combinado.
Complicaciones y fracasos postoperatorios
El período de seguimiento posquirúrgico duró de 12 a 24 meses (promedio, 24,7 meses). En cuanto a complicaciones posquirúrgicas se produjo la dehiscencia de la herida en 6 implantes de 6 pacientes. Dos implantes fracasaron en dos pacientes durante la osteointegración inicial.
Con respecto a la prótesis definitiva utilizada en 94 implantes, 63 fueron coronas de oro y 31 coronas cerámicas fundidas sobre oro. Durante el seguimiento fracasaron 6 implantes y la tasa de supervivencia de cada período fue del 97 al 100 %. No obstante, un implante se retiró entre el tercer y el cuarto año. Así, pues, la tasa de supervivencia acumulativa fue del 91,1 %. En cinco pacientes se tuvo que volver a colocar de nuevo el implante y el tratamiento protésico se completó de forma satisfactoria. Además, un implante de la zona del segundo molar superior derecho fracasó en un paciente y se canceló su colocación.
Al examinar el porcentaje de fracasos de cada zona implantaria, cuatro implantes fracasaron en la zona del segundo molar superior y dos implantes fracasaron en la zona del segundo molar inferior; todos los fracasos se observaron en el segundo molar. Con respecto a la zona implantaria se observaron diferencias significativas (p = 0,002).
Pérdida de hueso crestal y complicaciones tras la entrega de la prótesis
Tras la entrega de la prótesis definitiva se evidenció una pérdida ósea de un mínimo de 0 mm y un máximo de 1,4 mm (promedio, 0,1 mm). Después de 2 años, la pérdida observada fue de un mínimo de 0 mm y un máximo de 1,6 mm (promedio, 0,13 mm). El promedio de pérdida de hueso crestal al cabo de 3 años fue de 0,2 mm.
Se desarrollaron 31 tipos de complicaciones diferentes en 26 pacientes, siendo la más prevalente el aflojamiento de los tornillos (n = 12), seguida de la retención de alimento (n = 6), el fracaso implantario diferido (n = 4), la gingivitis periimplantaria (n = 3), la pérdida de contacto (n = 2), la mordida de los tejidos blandos (n = 2), el desplazamiento de la prótesis (n = 1) y la fractura del pilar (n = 1).
Factores que median en los efectos de las complicaciones protésicas
Cociente corona-implante
El promedio del cociente coronaimplante de los 90 implantes fue de 0,96 (intervalo, 0,5 a 1,6). Los implantes se dividieron en grupos con un cociente corona-implante < 1 y un cociente corona-implante > 1 y posteriormente se compararon. Se observó que las complicaciones protésicas no se correlacionaron con el cociente corona-implante (p > 0,05).
Cantiléver mesiodistal
Se observó una diferencia significativa en la aparición de complicaciones protésicas entre los grupos con y sin cantiléver (p = 0,016) (tabla 1).
Zona
La incidencia de complicaciones protésicas en función de cada zona no presentó diferencias ni estadísticas ni significativas (p = 0,631).
Pérdida de hueso crestal
El volumen de pérdida de hueso crestal en el grupo sin complicaciones protésicas fue de 0,231 mm como promedio; el grupo con complicaciones protésicas sufrió una pérdida de hueso crestal de 0,298 mm. No se detectó una diferencia estadísticamente significativa.
Tipo de corona y estado de los dientes opuestos
El tipo de corona para implante unitario utilizada y el estado de los dientes opuestos no estuvieron asociados con complicaciones protésicas.
Discusión
El implante Implantium utilizado en este estudio fue un implante de forma radicular con una superficie arenada y grabada al ácido. Para la porción superior se escogió un diseño de microespiras dobles y se conectó al pilar mediante una conexión sellada cónica. Así pues, la tasa de supervivencia acumulativa final fue del 91,1 %, ligeramente baja. Sin embargo, la tasa de supervivencia en cada período de seguimiento fue del 97,92 al 100 %. Todos los fracasos implantarios se produjeron en la zona del segundo molar superior o inferior.
Los autores especularon que existieron dos factores que aumentaron el riesgo de sobrecarga implantaria en la zona del segundo molar inferior y superior, aunque no se pudo hallar literatura pertinente: 1) es posible que el músculo masetero que interviene en la masticación ejerza una fuerza considerable en la zona lateral del segundo molar, y 2) el implante unitario en la zona del primer molar podría distribuir la fuerza masticatoria al premolar y segundo molar adyacentes. Sin embargo, cabría esperar que el segundo molar sufriese el efecto de la distribución solamente desde el primer molar proximal y, por tanto, podría no ser ventajoso desde el punto de vista dinámico.
Con frecuencia se produjo retención de alimento en los implantes de aquellos pacientes con una capacidad deteriorada para la higiene oral. Generalmente esto no es un problema y suele resolverse con el tiempo. La mordida de los tejidos blandos se produce en los casos de malformación de la prótesis definitiva a causa de una colocación inadecuada del implante8.
Las complicaciones protésicas de los implantes unitarios que se observaron con frecuencia durante el período de seguimiento fueron: fracturas de la porcelana, aflojamiento de los tornillos y fracasos de la cementación. Los porcentajes de los fracasos protésicos oscilaron entre el 0,9 y el 17,7 %9-11.
Las causas del aflojamiento de los tornillos tienen su origen en la sobrecarga oclusal, la localización del implante, el ajuste inadecuado de la prótesis, el diseño de la prótesis, la pérdida ósea progresiva, la fatiga del metal, el diámetro del implante, defectos en la fabricación y la actividad galvánica12,13. En particular, se ha descrito que el aflojamiento de los tornillos se produce con frecuencia en la zona molar. Adicionalmente, la frecuencia en el maxilar superior es más del doble que en el inferior14,15. En este estudio, el 13,3 % de los aflojamientos de tornillos se produjeron en diferentes períodos de seguimiento, desde 1 mes después de la entrega protésica hasta los 33 meses. En todos los casos se resolvió retirando la corona, lavando el interior y reajustando los tornillos con un torquímetro. Ninguno de los implantes que sufrieron aflojamiento de los tornillos presentó fracasos y no se indujo una pérdida de hueso crestal severa.
Se ha descrito que las fracturas de los componentes del implante se producen con frecuenta en la zona posterior de pacientes parcialmente edéntulos16,17. En este estudio no se observaron fracturas de los implantes. Sin embargo, se produjo la fractura de un tornillo del pilar en un implante unitario en el primer molar del maxilar superior izquierdo con un cantiléver mesial 12 meses después de la carga.
Las causas de la pérdida del contacto adecuado con los dientes adyacentes son: abrasión de la superficie de contacto del diente adyacente, movilidad del diente adyacente, movimiento de «vaivén» causado por el contacto oclusal lateral con el diente adyacente, tensión poco precisa, localización de la superficie de contacto adyacente, forma, efecto de enclavamiento de la cúspide del diente opuesto y aflojamiento del tornillo8. En este estudio dos implantes sufrieron un contacto inadecuado que se solucionó añadiendo porcelana y volviendo a fabricar las coronas.
La principal limitación de este estudio fue la notable variabilidad de varios factores clínicos que pueden presentar diferentes enfermedades en los diferentes implantes, como procedimientos sumergidos o no sumergidos, períodos de cicatrización variables, diferencias notables en el tipo de injerto o de regeneración ósea guiada, o diferencias en los diámetros de los implantes. Actualmente se está realizando un estudio clínico prospectivo para conocer y describir cada resultado clínico de los implantes unitarios en el primer y segundo molares del maxilar superior e inferior con muchas variables estandarizadas; los resultados se presentarán en un artículo posterior.
Conclusión
Sobre la base de los resultados de este estudio, se asume que el riesgo de fracaso con los implantes unitarios molares en el maxilar superior e inferior es elevado y la posibilidad de desarrollar complicaciones protésicas también es elevada, incluso durante la carga. Por lo tanto, para reducir al mínimo el cantiléver, el implante debe colocarse de forma precisa y se debe realizar un seguimiento y un mantenimiento a largo plazo y cuidadoso.
Correspondencia: Prof. Su-Gwan Kim,
Department of Oral and Maxillofacial Surgery, School of Dentistry, Chosun University, 375, SeoSukDong, DongGu, GwangJu City, Korea 501-759;
fax: 82-62-228-7316.