La artrodesis de tobillo constituye el estándar de oro para el tratamiento de la artrosis postraumática. La artroplastia total ha surgido como alternativa quirúrgica con los beneficios de preservar la movilidad articular. Sin embargo, las ventajas relativas de un procedimiento sobre otro continúan siendo tema de debate.
El objetivo de este trabajo fue comparar los resultados clínico-radiológicos y la tasa de complicaciones de pacientes con artrosis postraumática tratados con artroplastia total y artrodesis.
Material y métodosSe efectuó un estudio retrospectivo entre 2007 y 2013 de pacientes con artrosis postraumática de tobillo tratados con artroplastia total (grupo 1) o artrodesis (grupo 2). Se incluyó a pacientes entre 18 y 75 años con un seguimiento mínimo de 2 años. Se excluyó a pacientes con demencia, enfermedad reumática, enfermedad del mediopié e infección previa. Evaluamos el desarrollo de enfermedad degenerativa adyacente. Finalmente, estudiamos los resultados clínicos mediante el score AOFAS y el dolor con la escala visual análoga.
ResultadosSe evaluó a 63 pacientes con una edad promedio de 50 años y un seguimiento promedio de 66 meses. No hubo diferencias en cuanto a la tasa de reoperaciones (p=0,44) ni en cuanto a la artrosis adyacente entre ambos grupos (p=0,62).
En el grupo 1, el varo-valgo preoperatorio fue de 5,92° y el postoperatorio de 2,51°, con una corrección significativa (p=0,0053). En el grupo 2, el varo-valgo preoperatorio y postoperatorio fue de 13,59 y 5,39° (p=0,0002). El score AOFAS fue 88 puntos en el grupo 1 y 92 en el grupo 2. La escala visual análoga fue 4 en el grupo 1 y 2,5 en el grupo 2.
ConclusiónLa artroplastia de tobillo presentó similares complicaciones, resultados radiológicos y artrosis evolutiva de articulaciones adyacentes que la artrodesis. Por esta razón, el reemplazo articular podría considerarse una opción quirúrgica viable para la resolución de esta secuela.
Ankle arthrodesis constitutes the gold standard for the treatment of postraumatic ankle osteoarthritis. Total ankle replacement has been developed as an alternative surgical option with motion preserving advantage. However, relative benefits of ankle replacement remain unclear. The objective of this study was to compare clinical, radiological results and complication rates in patients with postraumatic ankle osteoarthritis treated with arthrodesis and ankle replacement.
Material and methodsA retrospective study was made between 2007-2013 with postraumatic ankle osteoarthritis treated with ankle replacement (group 1) and ankle arthrodesis (group 2). Patients between 18-75 years with a minimum follow-up of 2 years were included. Neurological conditions, infections, rheumatic disease and previous ankle and mid-foot surgery were excluded. Varus-valgus correction, adjacent degenerative disease, reoperation rate and clinical evaluation (AOFAS and visual analoge scale) were evaluated.
ResultsA total of 63 patients with (average age of 50) with 66 months follow-up were involved. There was no difference in terms of reoperation rate (P=.44) neither adjacent osteoarthritis (P=.62).
Varus-valgus preoperative and postoperative was 5.92 and 2.51 respectively (P=.0053) in group 1, 13.59 and 5.39 (P=.0002) in group 2. AOFAS score was 88 in group 1 and 92 in group 2. The visual analoge scale score was 4 in group 1 and 2.5 in group 2.
ConclusionAnkle replacement resulted in similar varus-valgus correction, adjacent degenerative disease, complication rate and functional results compared with arthrodesis in our study. Ankle replacement could be a suitable surgical option for the treatment of postraumatic ankle osteoarthritis.
La artrosis de tobillo, en sus estadios avanzados, constituye una condición funcional limitante que perjudica la calidad de vida de los pacientes1,2. La artrosis primaria o idiopática no es frecuente en el tobillo3. Las causas secundarias son las más frecuentes: el 70% son postraumáticas (fracturas o lesiones ligamentarias) y el 12%, por enfermedades reumáticas4. Tras el fracaso del tratamiento conservador, el tratamiento quirúrgico resulta la única opción para contrarrestar estadios avanzados degenerativos articulares en el tobillo. Históricamente el tratamiento de elección ha sido la artrodesis de tobillo (AT)5 que reduce el dolor y mejora la funcionalidad global. Sin embargo, se han publicado alteraciones de la marcha y una función limitada comparada con el tobillo sano contralateral6. Las técnicas modernas de AT han demostrado buenos resultados en el mediano plazo6,7, si bien estudios con seguimiento a largo plazo han descripto un aumento en la prevalencia de artrosis en las articulaciones del mediopié ipsolateral, dolor y deterioro funcional1,8,9.
La artroplastia total de tobillo (ATT) se desarrolló como nueva alternativa quirúrgica10 y, aunque los resultados iniciales fueron desalentadores, debido a una alta incidencia de aflojamiento aséptico temprano11,12, con las mejoras en la técnica y en los diseños protésicos, se alcanzan supervivencias entre el 70 y el 95% con seguimientos de 2a 12años13–17. Esta mejoría en los resultados con los implantes desafía a la AT como indicación primaria para el tratamiento de la artrosis sintomática avanzada de tobillo. De todas formas, aún no hay una evidencia que permita indicar uno u otro tratamiento debido a la escasez de publicaciones comparativas con estudios a largo plazo.
El objetivo de este trabajo es comparar los resultados clínico-radiográficos y la tasa de complicaciones de pacientes con diagnóstico de artrosis postraumática de tobillo tratados con ATT y AT.
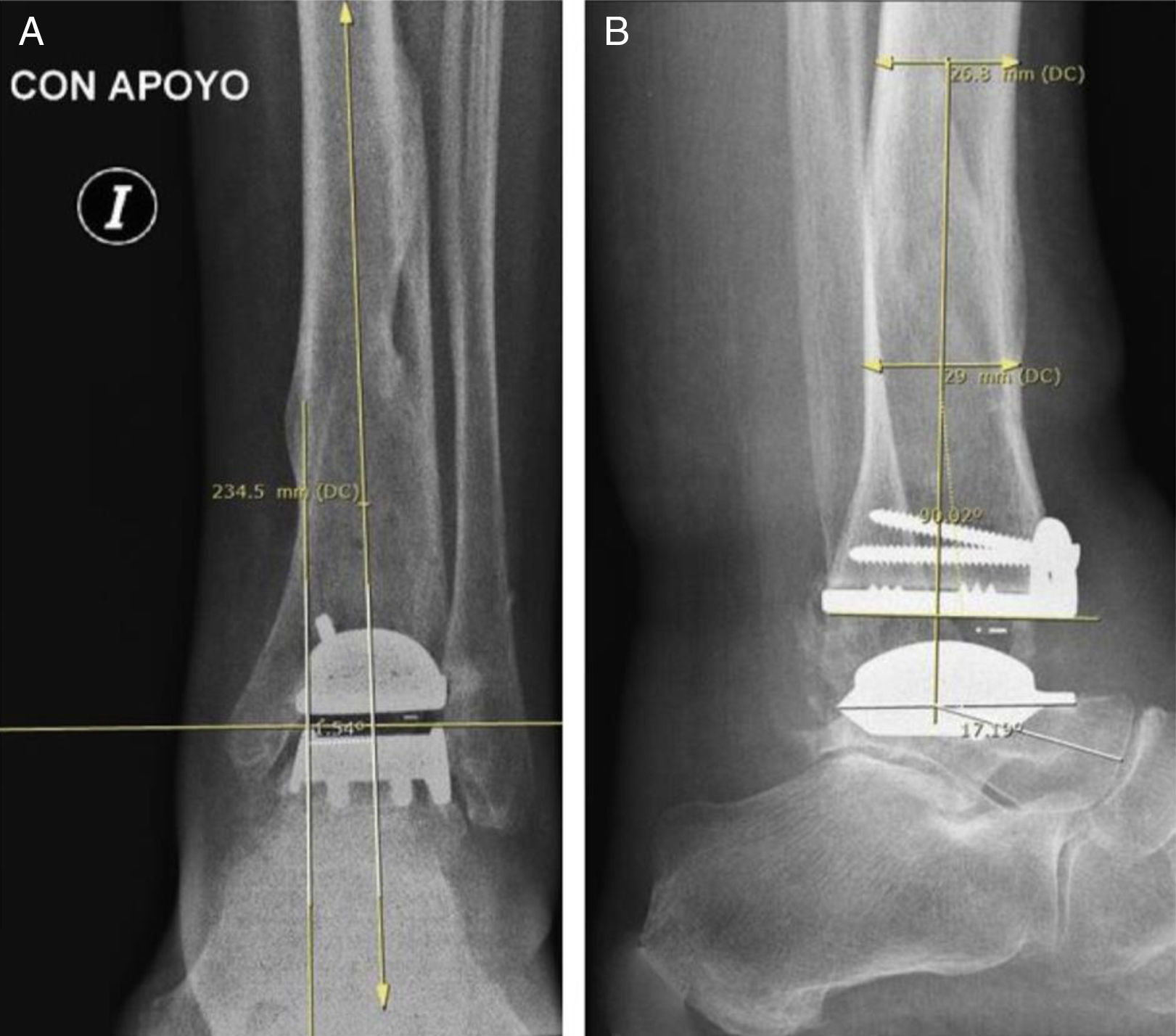
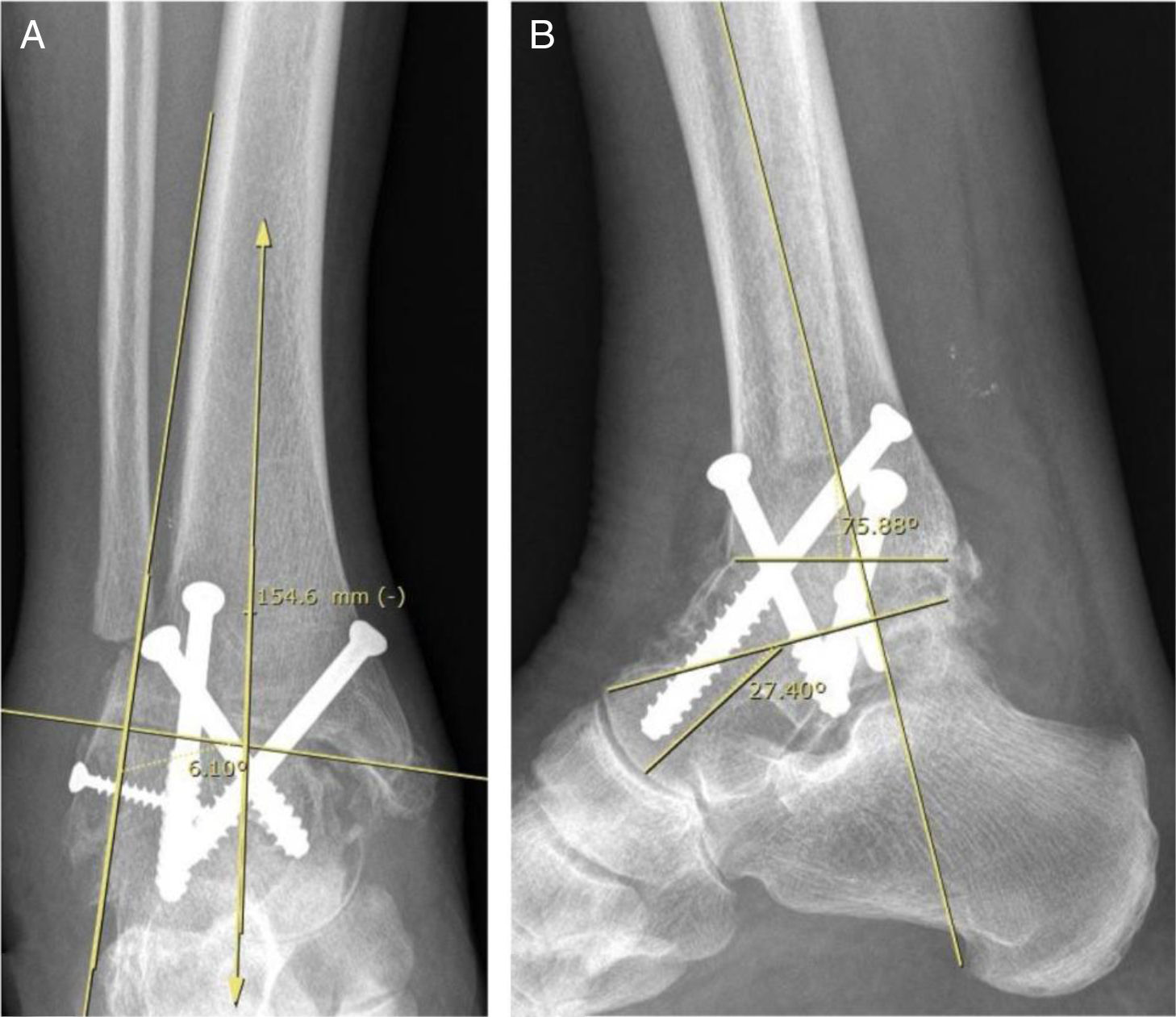
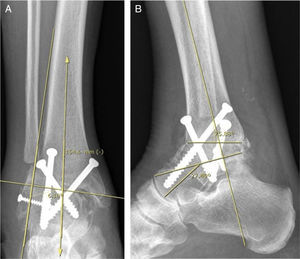
Material y métodosEntre enero de 2007 y junio de 2013 se efectuó una búsqueda retrospectiva de nuestra historia clínica electrónica de todos los pacientes con diagnóstico de artrosis postraumática severa de tobillo tratados con AT o ATT. Se incluyó a pacientes con edad comprendida entre 18 y 75 años que presentaron una limitación funcional grave y que fueron operados en nuestro centro, con un seguimiento mínimo de 2 años. Se excluyó a los pacientes con demencia, enfermedad reumatológica o autoinmune, enfermedad ortopédica del mediopié e infección local previa. Se clasificó la gravedad de la artrosis a partir de la evaluación radiográfica y la limitación funcional. Clasificamos la serie en 2grupos, grupo 1 o ATT y grupo 2 o AT. Los pacientes del grupo 1 fueron tratados con un solo modelo de prótesis total de tobillo (Hintegra®, Newdeal, Lyon, Francia) (fig. 1). Todas las ATT fueron realizadas por el mismo equipo quirúrgico, con la misma técnica mediante un abordaje anterior de tobillo levemente lateral al tendón del músculo tibial anterior y asociando, eventualmente, una osteotomía medial o lateral. Sin embargo, en los pacientes del grupo 2 se incluyeron técnicas de osteosíntesis diferentes (placa bloqueada y tornillos, y solo tornillos) (fig. 2), realizadas por el mismo equipo quirúrgico. Se descartaron los casos tratados con clavo retrógrado calcáneo tibial por artrodesarse en ese procedimiento la articulación subastragalina. Se evaluó a un total de 63 pacientes con un seguimiento medio de 58 meses. El grupo 1 presentó un seguimiento medio de 46 meses (rango: 24-84) y el grupo 2 de 68 (rango: 24-137). Veintiún pacientes fueron incluidos en el grupo 1 y 42 en el grupo 2. La edad promedio fue de 68 años (DE±13) en el grupo 1 y de 50 años (DE±8) en el grupo 2. Se hallaron 12 mujeres en el grupo 1 y 18 en el grupo 2.
Obtuvimos información detallada del examen físico, complicaciones intraoperatorias o postoperatorias. Se evaluaron específicamente las complicaciones mayores, es decir aquella complicación que requirió de un segundo procedimiento quirúrgico para su resolución, y se descartaron aquellas complicaciones menores para el análisis (dehiscencia de herida, infección superficial, hematoma, etc.).
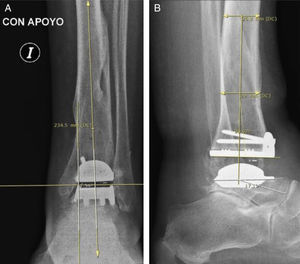
La evaluación radiográfica se realizó mediante las radiografías pre- y postoperatorias de tobillo de frente, perfil, oblicua y de la mortaja articular en carga. Las variables radiográficas evaluadas fueron el aflojamiento y la desalineación (midiendo el grado de varo-valgo18 y el ángulo entre el eje longitudinal de la tibia y el componente tibial [fig. 1], la línea astrágalo-horizontal, la pendiente tibial y la línea tibio-subastragalina) y la pseudoartrosis.
Se definió como aflojamiento de ATT a la subsidencia mayor a 3mm, línea de radiolucencia superior a 1mm entre el implante y el hueso huésped y una variación angular mayor a 3mm comparada con la radiografía postoperatoria inicial. Se consideró desalineación, tanto para la AT como para la ATT, a la desviación en varo o valgo mayor a 5°, una pendiente anterior mayor a 10° y una pendiente posterior mayor a 0° (fig. 1). Se definió pseudoartrosis de AT a la falta de consolidación en 3de 4radiografías (antero-posterior, lateral y 2oblicuas). Se determinó como infección profunda a la presencia de cultivos bacterianos positivos de la articulación tibio-astragalina en un contexto clínico compatible y con un laboratorio con VSG elevada y proteína C reactiva elevada. De obtener cultivos positivos de material óseo, se consideró al caso como osteomielitis. En caso de que la infección estuviera asociada a un aflojamiento o a una pseudoartrosis, se la consideró como séptica.
Se midieron los cambios artrósicos en la articulación subtalar mediante la clasificación de Kellgren-Lawrence (K/l), en una escala de 5 puntos19. El resto de las articulaciones adyacentes se valoraron mediante la escala propuesta por Morrey y Wiedeman2 en radiografías en bipedestación: grado 0, normal; grado 1, moderado pinzamiento articular y osteofitos; grado 2, deformación severa y anquilosis. Los resultados funcionales fueron evaluados mediante la escala AOFAS pre- y postoperatoriamente, aplicada por 2médicos diferentes20. La evaluación del dolor se realizó mediante la escala visual análoga (EVA) solo al final del seguimiento.
Se utilizó el test de datos pareados para la comparación pre- y postoperatoria de la corrección varo-valgo en ambos grupos. El test de X2 de Pearson se usó para el análisis de complicaciones postoperatorias y la valoración de artrosis en niveles adyacentes en ambos grupos, con un nivel de significación de 0,05. La supervivencia articular fue analizada según el método de Kaplan-Meier, comparando ambos grupos con el test de log rank. Se definió supervivencia al intervalo de tiempo desde el primer procedimiento quirúrgico hasta la primera revisión computada hasta el final del seguimiento. El análisis estadístico se realizó con el programa Stata 13 (Stata View Software versión 5.0.1 Cary, NC, EE. UU.).
ResultadosEn el grupo 1, el promedio de deformidad preoperatoria varo-valgo fue de 5,92° (DE±3) y postoperatoria de 2,51° (DE±2), con una corrección significativa (p=0,0053). En el grupo 2, la angulación varo-valgo promedio preoperatoria y postoperatoria fue de 13,59° (DE±11,67) y 5,39° (DE±3,81), respectivamente; con la corrección quirúrgica obtenida también significativa (p=0,0002).
Encontramos un 24% de complicaciones en el grupo 1, en el que se registraron un aflojamiento séptico y 4 asépticos. Las artroplastias precisaron de un segundo procedimiento quirúrgico en un tiempo medio de 16 (rango: 7-24) meses. El aflojamiento séptico fue tratado con una revisión en 2tiempos y 2aflojamientos asépticos fueron reintervenidos por infección e inestabilidad.
En cambio, en el grupo 2 se detectaron un 12% de complicaciones, 4pseudoartrosis asépticas y una séptica. El tiempo medio hasta la reintervención quirúrgica fue de 14 (rango: 8-24) meses. Tres de las 4 pseudoartrosis asépticas sufrieron una infección profunda y precisaron revisiones en 2tiempos.
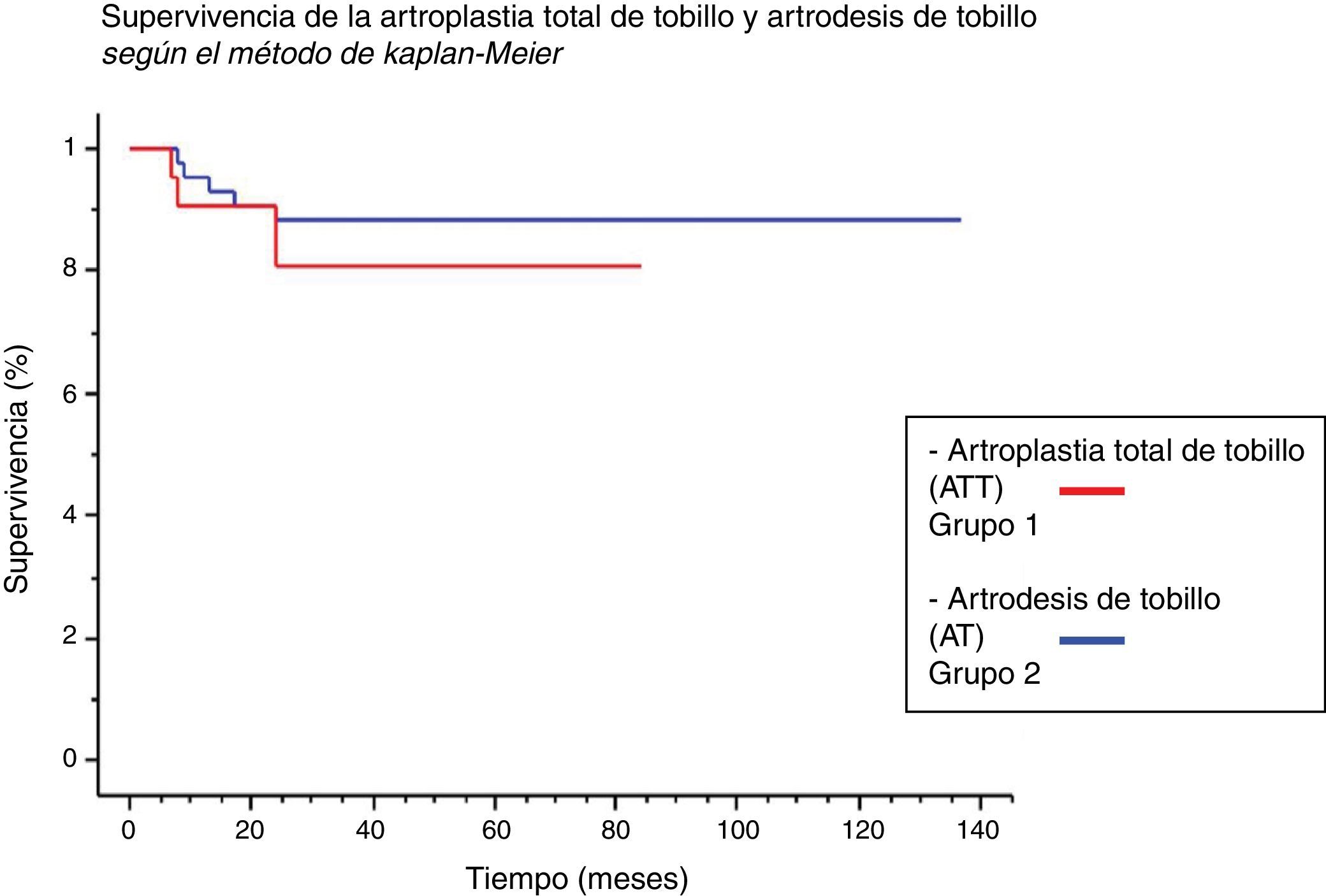
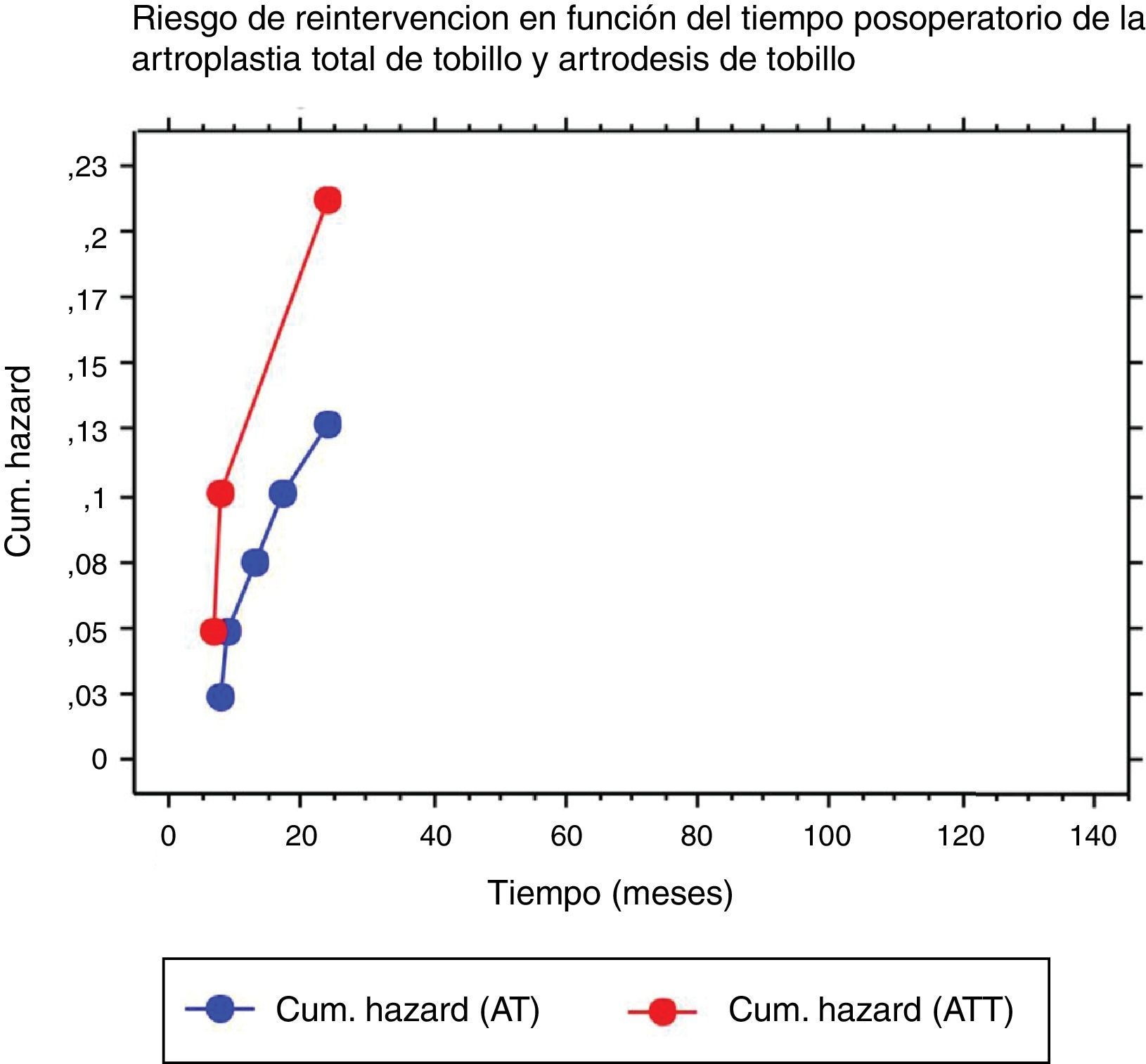
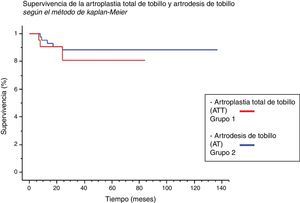
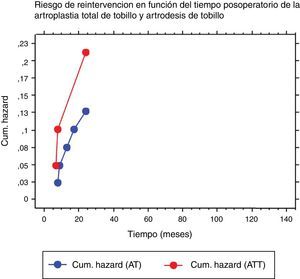
En el grupo 1, la supervivencia fue del 81% a los 2 y 5 años (IC 95%: 0,642-0,977) mientras que en el grupo 2 fue de 88% a los 2 y 5 años (IC 95%: 0,783-0,979). No hubo diferencia significativa entre ambos grupos en cuanto a la tasa de reoperaciones, comparando la supervivencia de ambos procedimientos (p=0,44) (fig. 3). Analizando el tiempo al evento y el riesgo de reintervención, hemos observado que las complicaciones en ambos grupos ocurrieron dentro de los 24 meses postoperatorios (fig. 4).
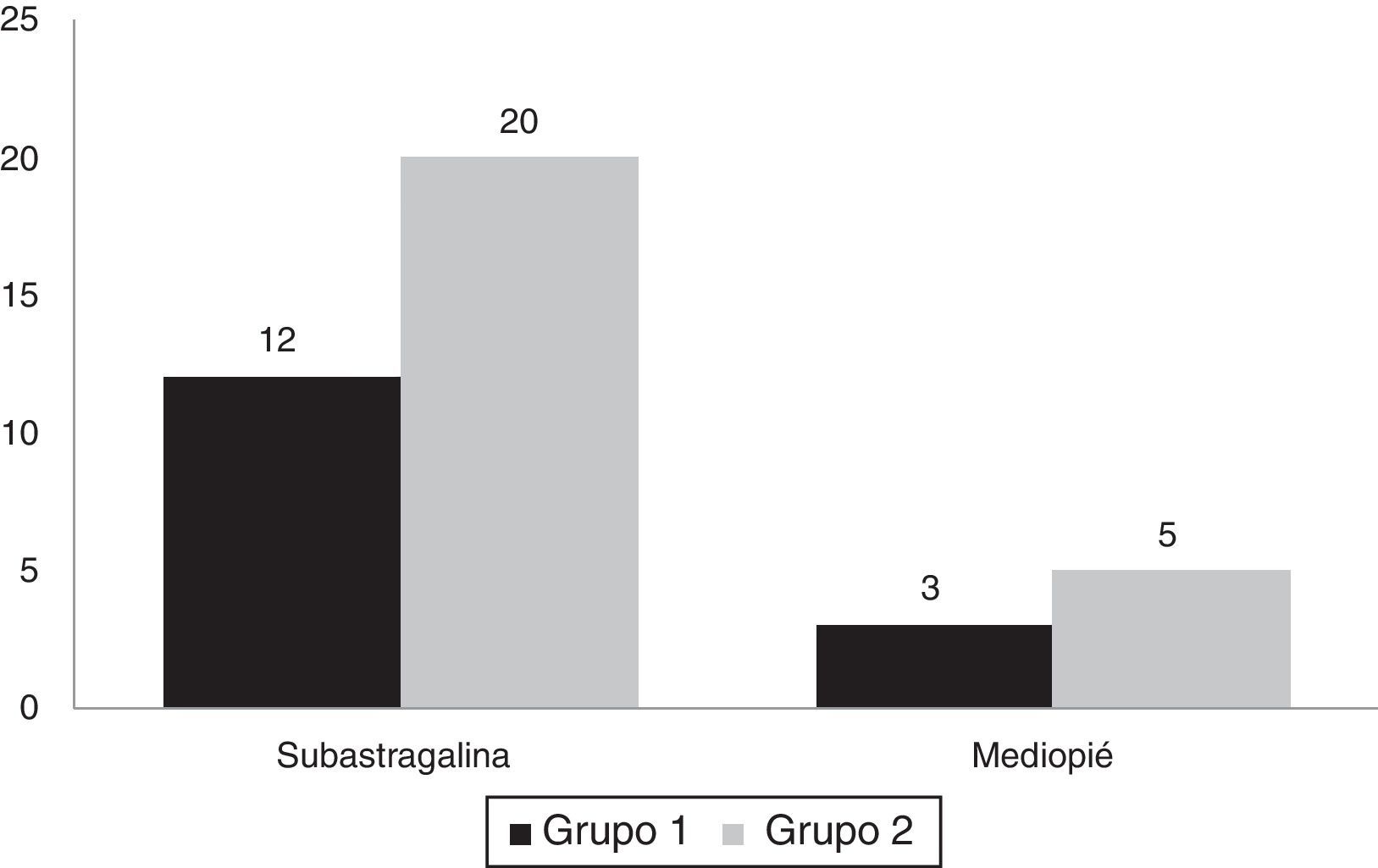
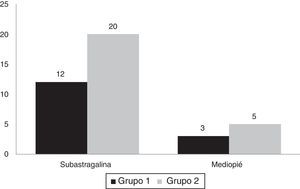
En el grupo 1 encontramos un 12% de artrosis subastragalina y un 3% de artrosis del mediopié. Por su parte, en el grupo 2 un 20% evolucionó con artrosis subastragalina y un 5% con artrosis de mediopié (fig. 5), sin observar diferencias entre ambos grupos (p=0,62). Ningún paciente precisó un segundo procedimiento quirúrgico por esta causa.
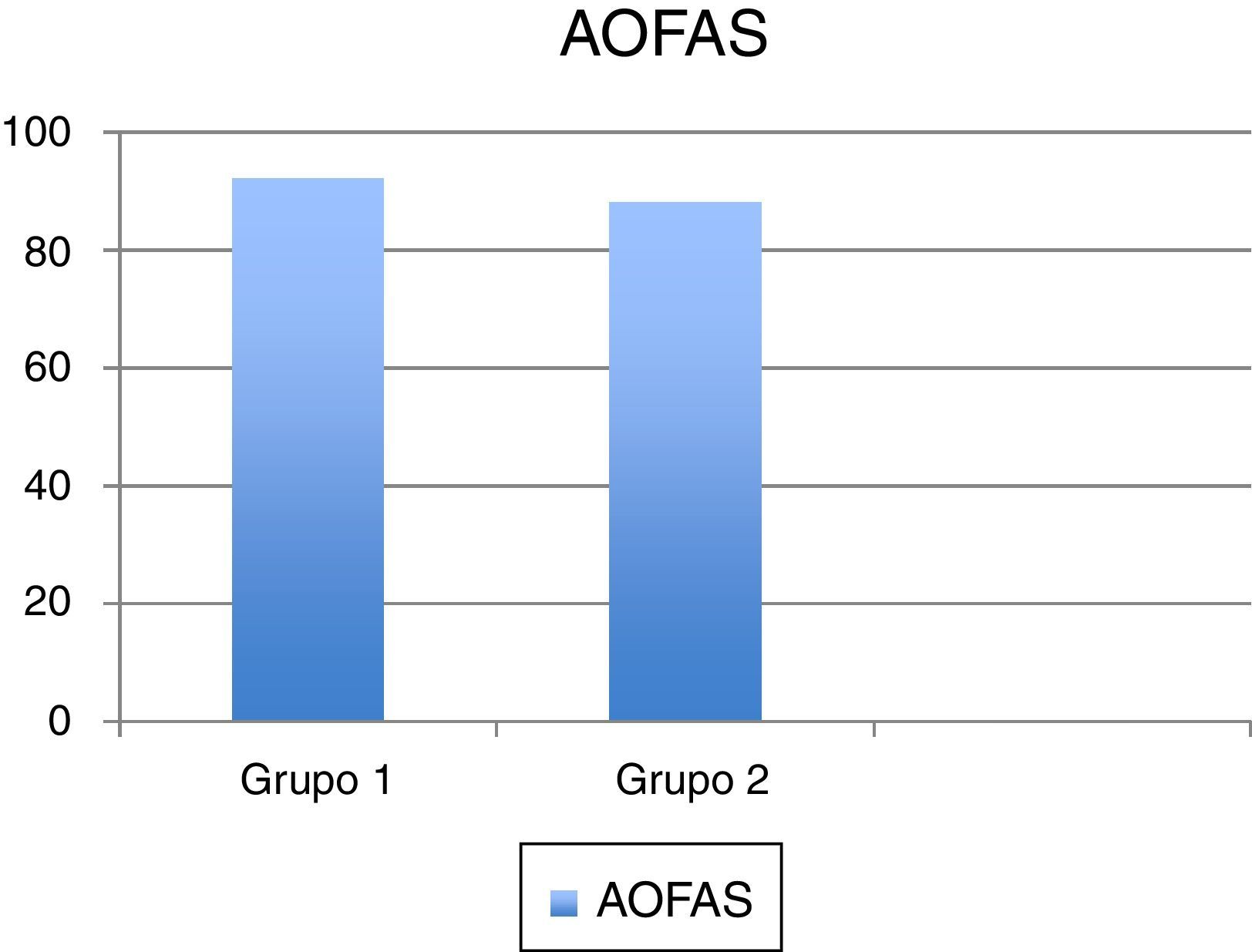
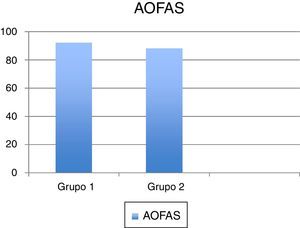
El valor medio de la escala AOFAS prequirúrgica, en los grupos 1 y 2, fue de 45 y 50 puntos, respectivamente; mientras que el AOFAS postoperatorio medio fue 92 puntos en el grupo 1 y 88 en el grupo 2 (fig. 6). La EVA postoperatoria media fue 2,5 en el grupo 1 y 4 en el grupo 2. Se observaron peores resultados funcionales en los pacientes con revisión en ambos grupos.
DiscusiónSe ha considerado a la AT como el tratamiento de referencia de la artrosis postraumática5. Sin embargo, con el surgir de las ATT como alternativa terapéutica ha comenzado el debate sobre cuál es la cirugía de elección para esta dolencia, independientemente de la edad y la demanda funcional13–17. Los beneficios potenciales de la ATT serían la preservación de la movilidad articular y la prevención del desarrollo de una artrosis en las articulaciones vecinas. Nuestro estudio presenta limitaciones. Primero, su diseño retrospectivo con carencia de aleatorización de la muestra implica un sesgo de selección de los pacientes, lo que hace que nuestros resultados de complicaciones y supervivencia sean de baja estimación. Segundo, hemos estudiado un grupo muy heterogéneo de pacientes, con mayor deformidad preoperatoria en el grupo 2, en los que se ha optado, en aquellos casos con menor deformidad postraumática, por la ATT. Tercero, hemos analizado una serie con una población pequeña y con un seguimiento mediano, lo que imposibilita extrapolar nuestros resultados a largo plazo.
A pesar de que los pacientes tratados con ATT requirieron mayor número de reintervenciones quirúrgicas, estos presentaron en general menos dolor y mejor función, aunque estos hallazgos no fueron estadísticamente significativos. Saltzman et al.21 compararon, en un ensayo multicéntrico, la sustitución total de tobillo con la AT a 4 años de seguimiento y concluyeron que aquellos tratados con un reemplazo total obtuvieron una mejor función y mayor alivio del dolor al final del seguimiento, a pesar de que precisaron más reintervenciones. A diferencia de ello, en una revisión sistemática publicada por Haddad et al.22 no se constataron diferencias significativas con la escala AOFAS y la escala Ankle-Hindfoot, con resultados similares con las 2técnicas quirúrgicas. En nuestro estudio tampoco encontramos diferencias estadísticamente significativas en la escalas de AOFAS y VAS entre ambos grupos de pacientes.
Asimismo, se apreció una evolución hacia la artrosis subastragalina en un 12 y un 20% para el grupo 1 y 2, respectivamente. Según un metaanálisis23 la evolución de artrosis subastragalina va desde el 19% preoperatoria hasta el 59%, con una evolución media de 7 años. Es preciso recalcar que, en nuestra muestra, no fue necesario operar a los pacientes que evolucionaron hacia la artrosis de articulaciones vecinas2. Con respecto a las reintervenciones, Soo Hoo et al.24 en un estudio comparativo encontraron tasas de reoperación del 9% al año y del 23% a 5 años en el grupo de ATT en comparación con un 5% al año y un 11% a los 5 años en las AT. Si bien en nuestra serie las reoperaciones fueron mayores en las ATT, este dato tampoco fue estadísticamente significativo. Todas las reintervenciones fueron realizadas en los 24 meses postoperatorios y la causa más frecuente fue el aflojamiento del material. Creemos que las revisiones tempranas podrían relacionarse con la curva de aprendizaje necesaria para esta técnica que es, al menos, de 10pacientes25, aunque otros26 no han establecido relaciones entre las revisiones y la curva de aprendizaje dentro de los 22 meses postoperatorios.
En conclusión, la ATT presentó similares complicaciones y resultados radiológicos, con una ligera menor incidencia de artrosis evolutiva de articulaciones adyacentes que la AT a corto y mediano plazo. Por esta razón, el reemplazo articular podría considerarse una opción quirúrgica viable para la artrosis postraumática de tobillo. Sin embargo, se precisan estudios comparativos, prospectivos y aleatorizados a largo plazo para definir estimaciones más precisas.
Conflictos de interésLos autores declaramos no tener conflictos de interés con respecto a este trabajo.