¿ Introducción
Los quistes esplénicos son una enfermedad rara; a nivel mundial se han informado menos de 1000 casos.1-9 La clasificación más utilizada en la práctica clínica es la de Martin, que los clasifica como primarios y secundarios. Los primarios a su vez en parasitarios y no parasitarios y éstos últimos, en congénitos y neoplásicos.1,3-5,8-16
La patogenia de los quistes esplénicos verdaderos es desconocida, pero se considera que hay una alteración durante el desarrollo embrionario del bazo.11,16,17
La mayoría de ellos son asintomáticos y se diagnostican de forma incidental.1,3,5,10,11,17 Cuando son sintomáticos, se presentan con manifestaciones secundarias al efecto de masa con dolor, náusea, vómito, síntomas respiratorios y urinarios.1-5,10,14,15,17-19 En ocasiones, llegan a generar complicaciones como ruptura, hemorragia o infección.1-3,5,10,15
Con base en la historia del paciente, el examen físico, los hallazgos de ultrasonido (US) y de tomografía computarizada (TC), se puede hacer el diagnóstico.2 Por histología, en los quistes verdaderos la pared esta tapizada por epitelio epidermoide, transicional o mesotelial.17
Se recomienda tratamiento quirúrgico para los pacientes sintomáticos o con quistes mayores de 5 cm.1-3,5,17,19 Actualmente hay una tendencia hacia la esplenectomía parcial, con el fin de conservar la función inmunológica esplénica y prevenir complicaciones infecciosas pos-esplenectomía.1,5,17,18 El tratamiento de elección es la esplenectomía parcial laparoscópica;1,5 en tanto que la total se reserva para quistes muy grandes, casi completamente cubiertos por parénquima esplénico, situados en el hilio esplénico o por quistes múltiples.1,5,14
Presentamos el segundo caso de quiste esplénico primario diagnosticado en el servicio de Gastroenterología del Hospital General de México en los últimos 17 años y realizamos una revisión de la literatura biomédica sobre la epidemiología, etiología, etiopatogenia, clasificación, cuadro clínico, diagnóstico y tratamiento de esta entidad.
¿ Presentación del caso
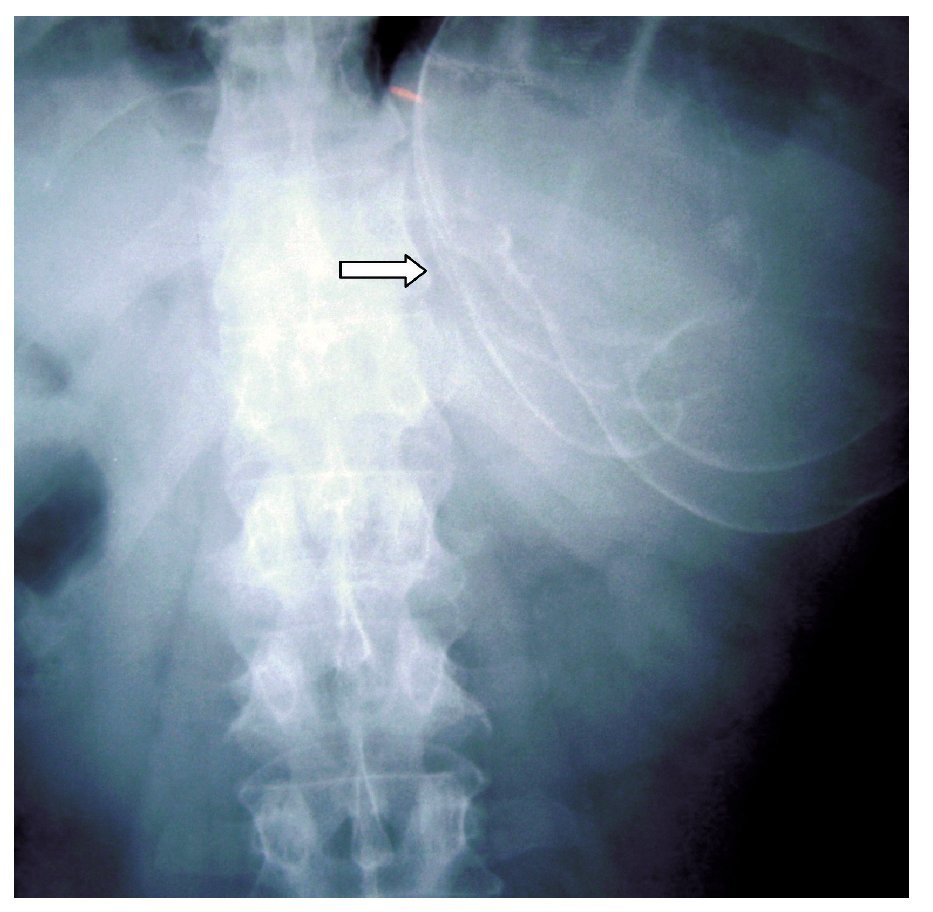
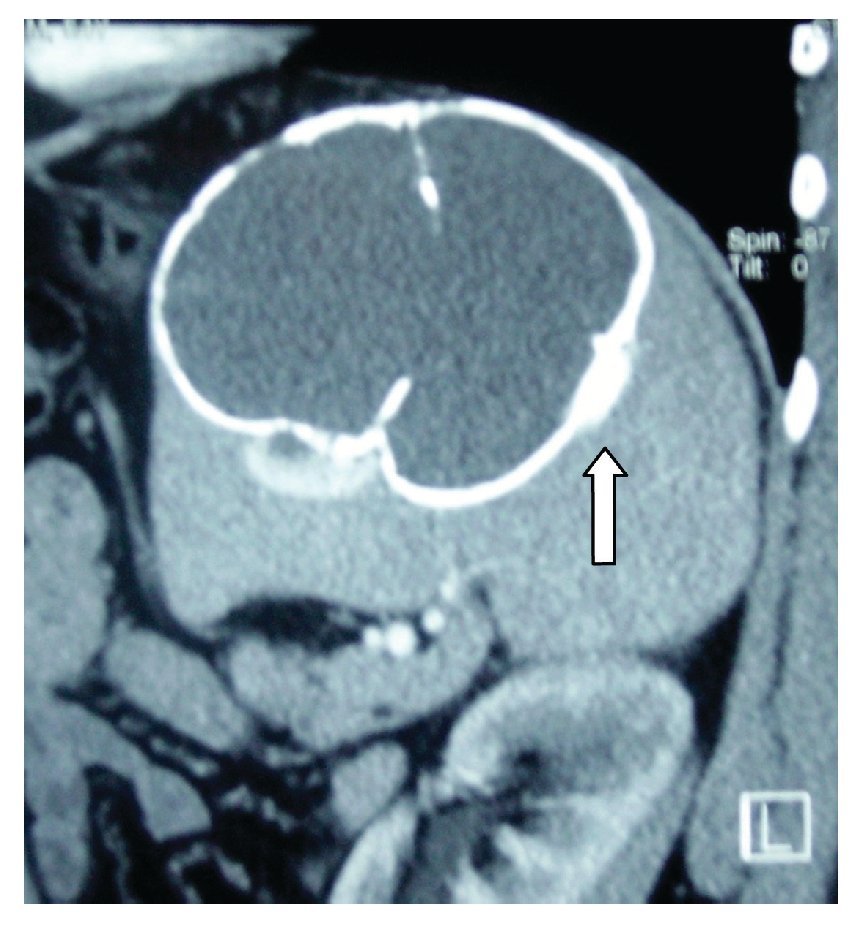
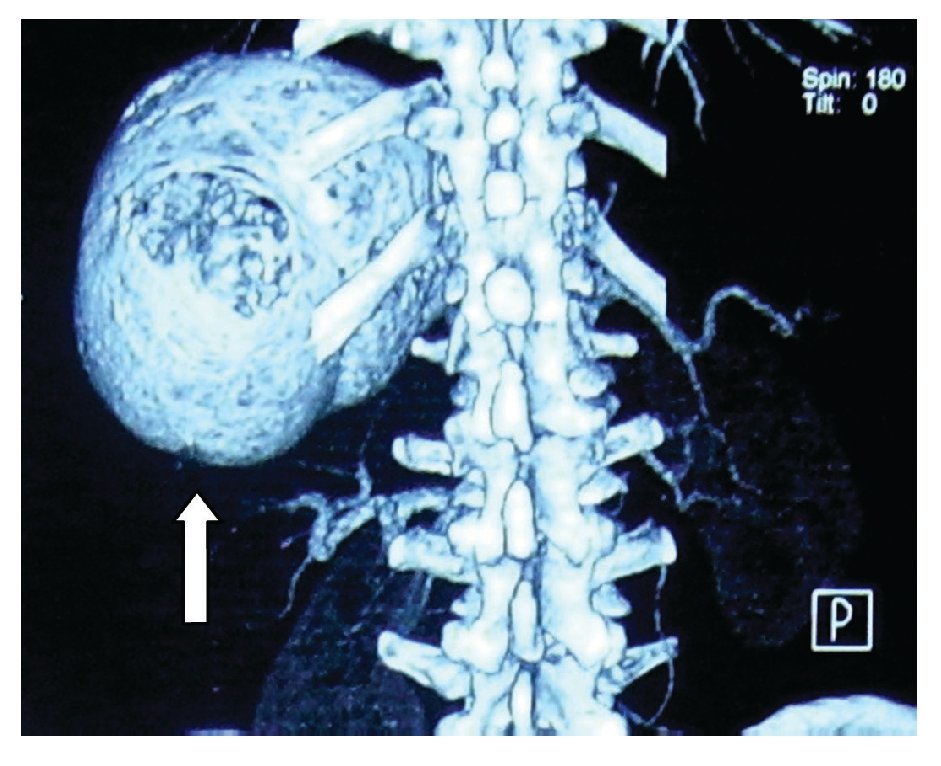
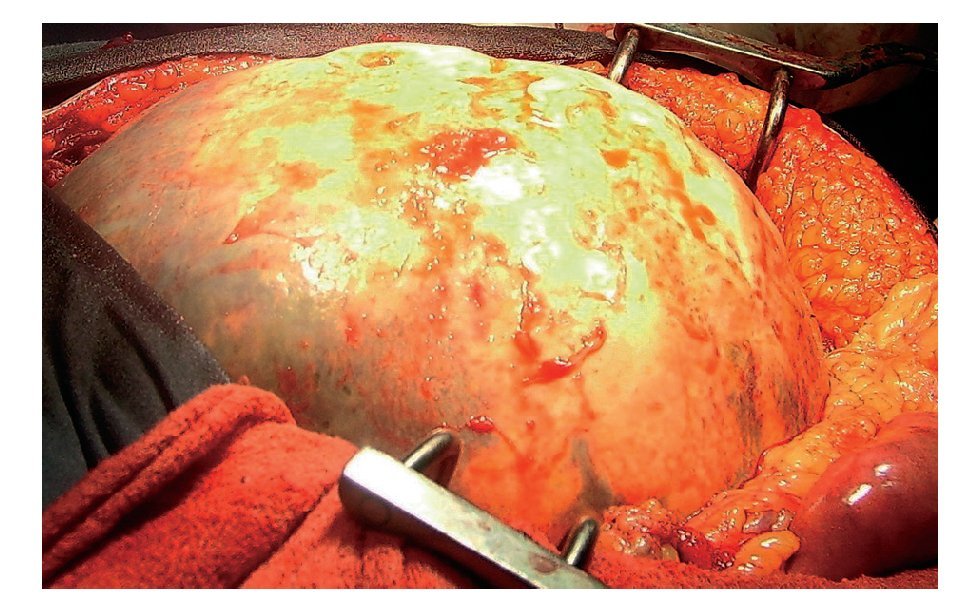
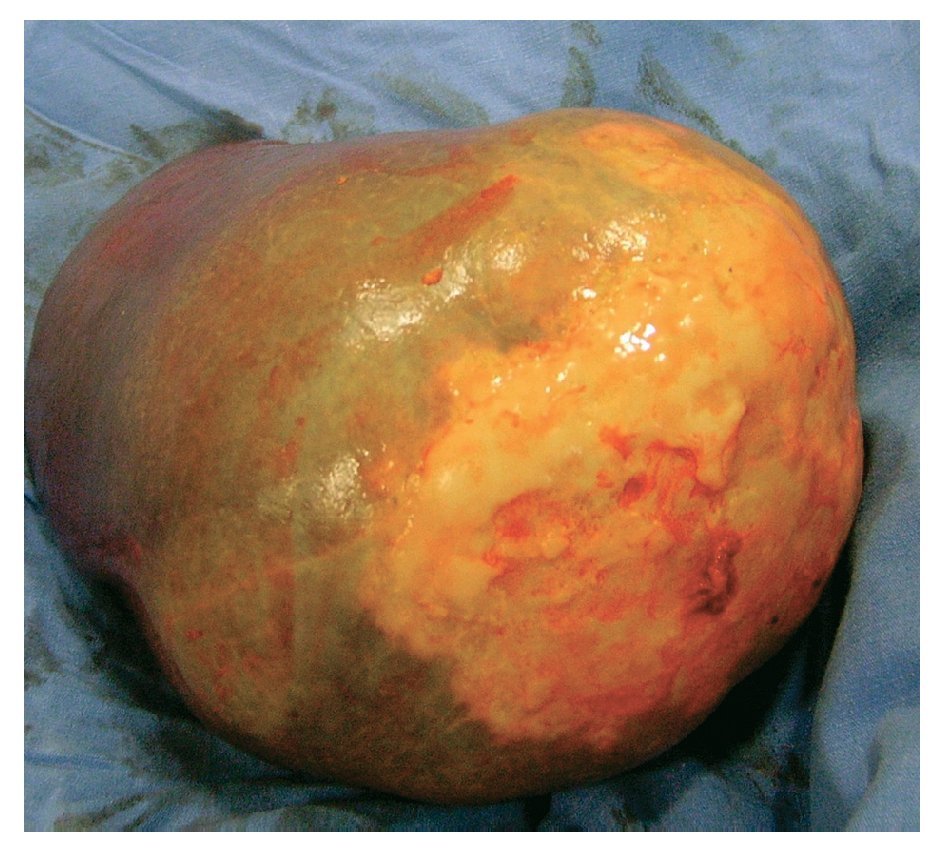
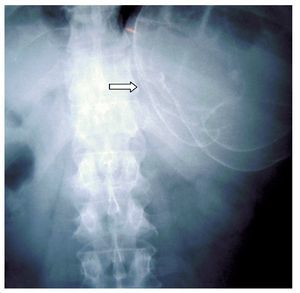
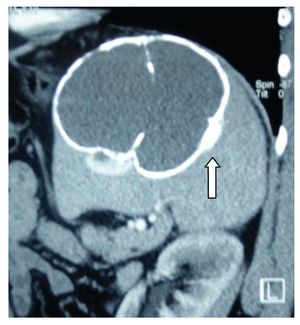
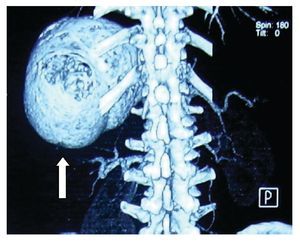
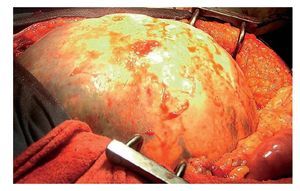
Hombre de 45 años de edad, sin antecedentes de importancia para el padecimiento actual, que ingresó al servicio de Gastroenterología del Hospital General de México por cuadro clínico de seis meses de evolución, caracterizado por dolor en hipocondrio izquierdo de mediana intensidad, fijo, de tipo opresivo, que cedía parcialmente con antiespasmódicos, acompañado de náusea y sensación de masa en la misma zona. A la exploración física se registraron signos vitales dentro de los parámetros normales. Cabeza, cuello y cardiopulmonar sin alteraciones. Abdomen normolíneo con abombamiento en el hipocondrio y flanco izquierdo, epigastrio y mesogastrio. A la palpación se identificó una masa lisa en las zonas previamente mencionadas, no dolorosas, fijas, de borde romo, con diámetro de 20 cm aproximadamente, la cual se extendía por debajo del borde costal izquierdo hacia la región esplénica. A la percusión con matidez en las zonas descritas, prolongándose por la zona subcostal izquierda hacia la región diafragmática. Con la impresión diagnóstica de esplenomegalia, se realizó radiografía simple de abdomen en la cual se visualizó en el hipocondrio izquierdo imagen redonda con perímetro calcificado, de aproximadamente 20 cm de diámetro (Figura 1). Se realizaron biometría hemática, química sanguínea, pruebas de funcionamiento hepático, tiempo de protrombina y parcial de tromboplastina, los cuales se encontraron dentro de parámetros normales. En la TC de abdomen se observó esplenomegalia a expensas de quiste en el polo inferior del bazo, con desplazamiento del estómago hacia la línea media y del colon transverso y ángulo esplénico del mismo hacia cuadrantes inferiores del abdomen (Figuras 2 y 3). Previa aplicación de vacuna antineumocóccica, se realizó laparotomía exploratoria, encontrando como hallazgos esplenomegalia a expensas de quiste esplénico, de aproximadamente 15 cm de diámetro en polo inferior del mismo y se extirpó el bazo (Figuras 4 y 5). El estudio de anatomía patológica determinó: quiste esplénico mesotelial sin evidencia de malignidad. Con una evolución postoperatoria satisfactoria, se egresó al cuarto día con citas subsecuentes en la consulta externa. En la actualidad, el paciente se mantiene asintomático.
¿ Figura 1. Placa simple de abdomen. Imagen calcificada correspondiente a pared de quiste esplénico.
¿ Figura 2. Tomografía computarizada. Esplenomegalia con quiste esplénico.
¿ Figura 3. Tomografía computarizada. Se observa esplenomegalia, por quiste esplénico.
¿ Figura 4. Laparotomía exploratoria. Quiste esplénico.
¿ Figura 5. Bazo con quiste en polo inferior.
¿ Discusión
El bazo sufre cambios quísticos con menos frecuencia que cualquier otra víscera abdominal.12 Los quistes esplénicos son entidades raras, encontrándose de forma poco común en la práctica quirúrgica.1-4,8,9 No hay un registro completo de casos descritos, pero se han informado alrededor de entre 800 y 1000 casos a nivel mundial.5-8 De estos, la mayoría son quistes parasitarios, muy raros en países desarrollados. Los quistes no parasitarios informados son de alrededor de 300.2,5
De los quistes esplénicos no parasitarios, los primarios representan alrededor de 10%5,6 y los quistes secundarios 70% a 80%.6 En una revisión de más de 42 000 autopsias, se informa una incidencia de 0.07%18 y en otra revisión, de 0.5% a 2%.16 La prevalencia se ha incrementado, debido al aumento en la detección con TC.10,15 Son más frecuentes en la mujer (60%), con una relación mujer:hombre de 8:1, la explicación para ello se desconoce. Como posibles causas se han sugerido influencias hormonales y se ha implicado algún tipo de relación, no probada, con la menstruación o el embarazo.12,14,16,20 La edad de presentación se extiende desde recién nacidos hasta los 50 años; es en la segunda y tercera décadas de la vida la etapa en las que más frecuentemente se hace el diagnóstico.3,5,11,21
Los quistes congénitos no parasitarios primarios se observan predominantemente en niños y adultos jóvenes.14 Los quistes esplénicos secundarios, son más frecuentes en jóvenes y adultos de mediana edad.14,16 Contrario a estos datos epidemiológicos, nuestro paciente pertenecía al sexo masculino y su edad de presentación fue hasta la quinta década de la vida.
Los quistes parasitarios son más comunes en África, América Central y el área mediterránea; de estos, la etiología más común es la infección por Echinococcusgranulosus.14,16,18 En Europa Central y Norteamérica, los quistes esplénicos más frecuentes son de origen traumático, linfangiomas y quistes de naturaleza epidermoide, con una baja incidencia de quistes parasitarios.16,18 El primero en informar un caso de quiste esplénico dermoide en una autopsia fue Andral en 1829. Más tarde, en 1867, Pean realizó la primera esplenectomía exitosa debida a un quiste esplénico.3,9 Se han hecho varios intentos para clasificar a los quistes esplénicos con base en la probable etiología o patogénesis. La más destacada de esas clasificaciones es la que hizo Fowler en 1913, que clasificó a los quistes como parasitarios y no parasitarios, basándose en su etiología. Los quistes dermoides y parasitarios los clasificó, con base en la presencia o ausencia de recubrimiento epitelial, en verdaderos, que a su vez pueden ser quistes por infoliación, dilatación quística o quistes neoplásicos; y pseudoquistes o secundarios, en los que incluía a los quistes traumáticos y la degeneración quística.20,22 Posteriormente, en 1965, Qureshi y Hafner extendieron la clasificación para incluir a los quistes recubiertos por células transicionales y en 1958 Martin publicó una clasificación clínica simplificada y que resulta la más utilizada.3,8-12,16
Los quites esplénicos se clasifican con base en la presencia o ausencia de un recubrimiento epitelial en primarios o verdaderos y secundarios, falsos o pseudoquistes.1,4,5,10-15 Los quistes verdaderos tienen un recubrimiento epitelial o mesotelial y los pseudoquistes no tienen recubrimiento celular, únicamente están presentan una cápsula fibrosa.15 Los quistes esplénicos verdaderos pueden ser parasitarios o no parasitarios y estos últimos, a su vez, se dividen en congénitos o neoplásicos.1,4,5,10-14 Los quistes no parasitarios incluyen al quiste epidermoide, quiste dermoide, linfangioma quístico y hemangioma quístico. El quiste esplénico epidermoide representa 90% de los quistes primarios no parasitarios, mientras que el quiste dermoide representa la mayoría del resto de los casos.14
Los quistes esplénicos secundarios suelen deberse a un traumatismo abdominal previo hasta en 75% de los casos.1,5,10,13 En muchos casos, los quistes esplénicos han resultado de trauma abdominal sufridos más de 10 años antes de la cirugía.20 Otras etiologías propuestas son infecciones, hemorragias e infartos.3,5,10,13,21 La distinción preoperatoria entre los quistes esplénicos primarios y secundarios es difícil, el diagnóstico exacto sólo es anatomopatológico (Tabla 1).19
En ocasiones, la ausencia de un recubrimiento epitelial puede ser una observación falsa. Si se toman suficientes secciones del quiste y se estudian cuidadosamente, se pueden identificar remanentes de recubrimiento mesotelial, transicional o escamoso. En los quistes que tienen recubrimiento, hay porciones de la pared en donde éste se descama y desaparece como tal. Esta falla para identificar remanentes escasos de recubrimiento epitelial, ha conducido a clasificaciones erróneas de los quistes.7 Con base en esto, se han propuesto nuevas clasificaciones basadas en la etiología.6,7 La etiología del quiste esplénico no siempre es fácil de determinar. La tendencia general es excluir los diagnósticos más comunes como infecciones o lesiones traumáticas, antes de investigar posibilidades más raras como neoplasias quísticas.5
La patogenia de los quistes esplénicos congénitos es controversial. Se sugiere que en el periodo embrionario, porciones de la cápsula esplénica mesotelial se invaginan hacia el interior del parénquima esplénico; con el paso del tiempo sufrirían distinto grado de metaplasia escamosa. De esta manera los quistes epidermoides son malformaciones congénitas, de tipo quístico, originadas a partir del mesotelio. También se postula la existencia de un factor genético en el desarrollo de estos quistes, ya que existen casos descritos de afectación en hermanos y madre e hijo.11,16,18 Con relación a los quistes esplénicos secundarios a traumatismos, se propone que el trauma da lugar a una hemorragia intraparenquimatosa o un hematoma subcapsular esplénico; si no hay ruptura, se produce la licuefacción y formación de una cápsula fibrosa sin recubrimiento celular. Más tarde el contenido celular se deposita en las paredes y el líquido eventualmente llega a ser seroso y claro.6,20,22
Por topografía, los quistes esplénicos tienden a situarse en el polo superior del bazo,17 a diferencia de nuestro caso en el que el quiste se localizaba en el polo inferior. Los quistes esplénicos crecen lentamente y se caracterizan por un largo período de latencia asintomático.18 En su mayoría, 30% a 60%, son asintomáticos y se diagnostican de forma incidental por estudios de imagen.1,3,5,10,11,17 Los síntomas se presentan cuando el quiste ha alcanzado un gran tamaño (> 4 cm), por distención de la cápsula o por compresión a estructuras vecinas. Cuando son sintomáticos los pacientes experimentan molestiad inespecíficas relacionadas al efecto de masa.1-,5,14,15,18,19 Los síntomas clásicos y más frecuentes son dolor abdominal superior y una masa palpable.12 El dolor es el síntoma de presentación más común. Se describe como dolor sordo o sensación de plenitud, con mayor frecuencia en el cuadrante superior izquierdo del abdomen.3,18 Otros síntomas asociados son anorexia, náusea, vómito, diarrea, constipación y pérdida de peso, relacionados a desplazamiento y presión del estómago o flexión esplénica del colon. Puede presentarse dolor torácico pleurítico y disnea por restricción del movimiento del hemidiafragma izquierdo, así como sintomatología urinaria por desplazamiento del riñón izquierdo o presión de la unión ureteropélvica.1-5,10,17 Si el riñón izquierdo está afectado, puede haber proteinuria e hipertensión.14 El examen físico puede ser normal o se puede encontrar una masa en cuadrante superior izquierdo. Cuando hay poco movimiento del hemidiafragma, se pueden presentar atelectasias o neumonía del lóbulo inferior izquierdo.1-5,10,17 Tal y como está descrito en la bibliografía, el síntoma cardinal de nuestro paciente fue el dolor en hipocondrio izquierdo y a la exploración física se palpó una tumoración en epigastrio e hipocondrio izquierdo; sin embargo, llama la atención de que a pesar del gran tamaño del quiste, no tenía manifestaciones por compresión a estructuras vecinas.
Las complicaciones que pueden llegar a presentarse y poner en peligro la vida son infección, formación de absceso, hemorragia, ruptura del quiste con peritonitis y perforación transdiafragmática con derrame pleural.1-3,5,10,15 La ruptura es más probable en quistes con un diámetro mayor de 5 cm.10
El diagnóstico se hace con base en la historia del paciente, el examen físico y los hallazgos en los estudios de imagen. Los estudios diagnósticos de elección son el US y la TC abdominal, los cuales proporcionan información sobre la morfología, composición, localización y relación con órganos vecinos.2,14,19 Los quistes esplénicos no producen alteraciones en los estudios de laboratorio. En este caso, al igual que lo que se reporta en la bibliografía, los estudios de laboratorio son normales. Se pueden encontrar elevaciones del CA 19-9, secretado por el epitelio del quiste epidermoide.19,23 Después de la cirugía, el nivel sérico de Ca 19-9 regresa a lo normal. Este marcador debe ser medido preoperatoriamente para apoyar el diagnóstico histológico y tres meses después para excluir la recurrencia.14
Las radiografías de tórax y abdomen habitualmente son normales, sin embargo se puede evidenciar la presencia de una masa de tejido suave en el cuadrante superior izquierdo, que desplaza al estómago hacia la línea media y, en caso de presentarse, identificarse fácilmente calcificaciones dentro de la masa o un área de calcificación delimitando el perímetro de la masa,11 cuyo hallazgo también fue documentado radiológicamente en nuestro paciente.
A diferencia del caso presentado, las calcificaciones son comunes en los quistes hidatídicos y pueden ocurrir en pseudoquistes postraumáticos o postinflamatorios, pero son raros en los quistes esplénicos verdaderos.3 Los estudios gastrointestinales con contraste y la pielografía intravenosa puede mostrar desplazamiento del estómago, flexura esplénica del colon y riñón izquierdo.1,3-5,11
Por US, el quiste esplénico no parasitario se presenta como una lesión redonda, anecóica, unilocular, con márgenes lisos, bien definidos.14,21,23 Ocasionalmente se observan ecos internos secundarios al depósito de cristales de colesterol.23 La calcificación habitualmente es delgada y parcial; se observa como ecodensidades lineares con o sin sombra acústica. Ocasionalmente la calcificación es gruesa y completa, lo que dificulta o imposibilita analizar la ecogenicidad interna.21
En la TC con contraste el quiste esplénico aparece como una lesión esférica, unilocular, bien definida, con atenuación cercana al agua y una pared delgada o imperceptible y sin realce después de la administración de material de contraste.14,23,24
En la RM, en las imágenes ponderadas en T1 y T2, los quistes esplénicos tienen una intensidad de señal igual al agua, sin embargo, dependiendo de la composición del líquido del quiste, seroso o hemorrágico, la intensidad de señal en las imágenes ponderada en T1 puede estar incrementada, mientras la intensidad de señal ponderadas en T2 permanece alta.14
Por histopatología, en los quistes verdaderos su tamaño varía hasta 20 centímetros y el grosor de su pared es desde escasos milímetros hasta 4 cm. El interior quístico contiene líquido estéril, de coloración transparente, amarillenta o marrón oscura. La pared es blanca o blanco-grisácea, brillante y lisa y está tapizada por un tejido trabécular constituido por epitelio epidermoide, transicional o mesotelial,7,17,23 como en nuestro caso, donde histológicamente el paciente tenía un quiste esplénico con epitelio mesotelial. Puede encontrarse un anillo calcificado que se presenta en más de un cuarto de los quistes esplénicos al momento del estudio histopatológico.21 El líquido, así como el recubrimiento celular, estudiado por métodos inmunohistoquímicos, pueden mostrar niveles elevados de Ca 19-9, especialmente si el quiste está recubierto por epitelio escamoso estratificado.7
En cuanto a los quistes secundarios, al examen microscópico se caracterizan por una pared fibrosa gruesa, sin una capa de recubrimiento celular y al examen macroscópico, usualmente son más pequeños que los quistes verdaderos y pueden contener residuos internos.23
Los diagnósticos diferenciales que se deben excluir, incluyen lesiones quísticas de órganos adyacentes, aneurisma intraesplénico y tumores esplénicos benignos o malignos.4
Las decisiones terapéuticas se basan en el tamaño del quiste y los síntomas relacionados. En los quistes pequeños, menores de 5 cm, asintomáticos, se sugiere llevar un seguimiento con US o TC. Aunque el riesgo de complicaciones es pequeño, los quistes grandes y aquellos que son asintomáticos se deben tratar quirúrgicamente.15
Las medidas no quirúrgicas, como observación, se han recomendado para aquellos pacientes con quistes asintomáticos, menores de 5 cm y con imágenes típicas de quiste esplénico no parasitario como forma redonda típica, regularidad de la pared, ausencia de componentes sólidos en la pared o en el interior del quiste y ausencia de cualquier defecto en el contorno del margen del quiste.2,7,14 Se requiere de un seguimiento estricto de los pacientes no tratados con procedimiento quirúrgico, para evaluar si el quiste ha progresado. Se propone un US una vez por año por cinco años para el monitoreo del tamaño del quiste.14
Se ha descrito la aspiración percutánea del quiste como un tratamiento definitivo, pero esta opción con frecuencia presenta una tasa alta de recurrencia, incluso con la inyección intraquística de agentes químicos como alcohol y tetraciclina para promover la fibrosis. Por lo tanto la aspiración percutáneo con o sin esclerosis no debe considerarse como un tratamiento definitivo.2,7,14
El tratamiento quirúrgico se recomienda para los pacientes sintomáticos o con quistes de más de 5 cm de diámetro, dada la posibilidad de complicaciones (infección, ruptura, hemorragia).1,2,3,5,17,19
La primera esplenectomía para esta enfermedad fue realizada por el cirujano francés Pean en 1867.12 Salky informó el primer tratamiento laparoscópico de un quiste esplénico en 1985.15 Actualmente existe la tendencia hacia la cirugía conservadora, que permite conservar parcialmente el parénquima y la función esplénica para evitar las complicaciones infecciosas pos-esplenectomía, como sepsis por Streptococcus pneumoniae y otros gérmenes encapsulados, como el Haemophilus influenzae.1,14 Con la preservación de al menos 25% de tejido esplénico, se conserva la protección inmunológica y se ofrece protección contra neumonía y bacteriemia por neumococo.1,5,17,14 La resección del quiste y una porción del parénquima esplénico contiguo fue comunicado por primera vez por Morgenstern y Shapiro en 1980. La extracción de la totalidad de la pared del quiste y su recubrimiento es el único tratamiento que garantiza que no permanecerá ningún remanente del quiste.7
Cuando está disponible, el abordaje laparoscópico ofrece resultados comparables a la cirugía abierta, disminuyendo el tiempo quirúrgico, las complicaciones y el tiempo de estancia intrahospitalaria postoperatoria con recuperación más rápida, menos dolor postoperatorio, función esplénica preservada, un resultado cosmético más satisfactorio y menores complicaciones relacionadas con la herida.14,15 Las contraindicaciones para el abordaje laparoscópico son coagulopatía, absceso, neoplasia quística sospechada o demostrada, periesplenitis y desordenes con adherencias extensas y amplias.14
Por lo comentado anteriormente, el tratamiento de elección es la esplenectomía parcial laparoscópica, la cual se recomienda si el quiste está localizado en los polos o si la cavidad del quiste es profunda.1,5,14
La esplenectomía total se reserva para los casos en los que el quiste es muy grande, si está casi completamente cubierto por parénquima esplénico, en quistes situados en el hilio esplénico o en aquellos pacientes que presentan múltiples quistes.1,5,14 En nuestro caso se optó por la esplenectomía total ya que el quiste era de gran tamaño.
Se han propuesto otras alternativas para el manejo de los quistes esplénicos como la marsupialización y la fenestración. La marsupialización consiste en crear una apertura en la pared del quiste para drenaje, internamente a la cavidad peritoneal, o hacia el exterior a través de una fistula cistocutánea creada con este propósito. Este tratamiento conduce a recurrencia del quiste y no se recomienda.7 En la fenestración, una porción de la pared del quiste se reseca para crear una apertura permanente al peritoneo, es un método simple para manejar los quistes no parasitarios, no complicados y localizados superficialmente.14,15
En cuanto al seguimiento, se propone realizar un US cada tres meses después de la cirugía para excluir reaparición del quiste y medición de Ca 19-9, tres meses después de la cirugía para excluir la reaparición del quiste epidermoide congénito.14
¿ Conclusión
A pesar de que los quistes esplénicos son entidades poco frecuentes, siempre deben tenerse en cuenta como parte del diagnóstico diferencial del dolor abdominal localizado en hipocondrio izquierdo, sobre todo si se presenta en pacientes jóvenes. El diagnóstico se basa en la clínica y en estudios de gabinete, siendo la TC el que nos da mayor índice de certeza. Se recomienda el tratamiento quirúrgico cuando los quistes son grandes o de acuerdo con su localización.
Correspondencia: Nashiely Gil Rojas.
Dr. Balmis 148. Col. Doctores.
Delegación Cuauhtémoc. México D. F. 06720.
Teléfono: 2789 2000, Ext. 1044.
Correo electrónico:nagirs240681@yahoo.com.mx