Definición y preliminares
Se denomina úlcera de decúbito a la perdida de tejido producida por necrosis isquémica causada por compresión en la zona, ya sea por un objeto externo o por el propio peso del paciente.
Puede afectar a la piel, el tejido subcutáneo, el músculo y el hueso. Resultan especialmente susceptibles los tejidos que cubren el sacro, los trocánteres mayores, las tuberosidades isquiáticas, el maléolo externo y los talones pero, en función de la postura del paciente, se pueden ver afectadas otras zonas.
En el anciano inmovilizado es la patología más común, prevenible y tratable.
Se observa una prevalencia del 7,7 % tras 3 semanas de encamamiento.
El 71 % de las úlceras por presión aparecen en pacientes mayores de 70 años y se desarrollan en el 20 % de los ancianos ingresados en residencias 6.
Generación de la úlcera
Sobre la generación de úlceras de decúbito pueden actuar diversos factores intrínsecos y extrínsecos, sobre los primeros destacarían 6:
1. La pérdida de la sensibilidad al dolor y a la presión, la escasez del panículo adiposo y muscular protector entre las prominencias óseas.
2. La malnutrición, como la hipoproteinemia y los déficits de cinc, hierro y ácido ascórbico.
3. La anemia.
4. Las infecciones así como la incontinencia esfinteriana.
5. La pérdida del control vasomotor en pacientes con parálisis de origen central a la que se suele unir la espasticidad, que genera fuerzas de cizallamiento o formación de pliegues sobre los vasos sanguíneos que disminuyen la irrigación, muchas veces ya comprometida por la patología anteriormente descrita, más una insuficiencia vascular 7.
6. Otro factor a tener en cuenta es la presencia de deterioro cognitivo.
Entre los factores extrínsecos destacan:
1. Los efectos mecánicos como la presión mantenida, debida a los cambios de postura poco frecuentes, la fricción, la irritación, la presencia de arrugas en la ropa de vestir o de cama.
2. La humedad derivada del sudor o la incontinencia esfinteriana que agravará la acción de estos agentes mecánicos.
La fricción y la humedad son los factores más importantes en el desarrollo de lesiones superficiales de la piel, mientras que la presión y el cizallamiento lesionan más los tejidos profundos.
Siendo la intensidad y duración de estos factores, directamente proporcional a la intensidad de la lesión.
Síntomas
Las úlceras por presión se clasifican según el grado de lesión tisular.
Según la Agency for Healthcare Research and Quality se establecen 4 estadios:
1. Estadio I. Piel intacta pero eritematosa que no blanquea con la presión.
2. Estadio II. Pérdida parcial del espesor cutáneo, con afección de la epidermis y la dermis. Úlcera superficial.
3. Estadio III. Pérdida completa del espesor de la piel, con afección del tejido celular subcutáneo. La lesión puede extenderse hasta la fascia subyacente, pero no atravesarla.
4. Estadio IV. Pérdida de la piel en todo su espesor, con destrucción extensa, necrosis tisular o lesión de los músculos, los huesos o las estructuras de soporte.
El músculo y el tejido subcutáneo son más sensibles a la lesión que la epidermis. Por tanto, se debe sospechar una afección mayor de la que puede indicar la lesión de la superficie cutánea. La forma común de una úlcera de decúbito es en iceberg.
Tratamiento
Medidas generales
El mejor tratamiento es prevenir aliviando la presión en las zonas sensibles.
Y la mejor medida para conseguirlo es con la movilización continua del paciente encamado cambiándolo de posición cada 2 h, girarlo 30º en posición oblicua alternada, no elevar la cabecera de la cama más de 30º y, en pacientes sentados, levantarlo cada 10 min durante 10 s 8. Estos períodos pueden aumentar si observamos que el paciente los soporta por la no aparición de eritemas en las zonas sensibles; por lo que resulta esencial la exploración diaria con una luz adecuada, así como un cuidado meticuloso de enfermería para evitar la maceración y la infección secundaria sin olvidar la limpieza y el secado posterior.
Medidas antipresión
Permiten que el tiempo entre cada movilización del paciente se aumente buscando reducir la presión sobre las estructuras óseas hasta valores < 32 mmHg: presión a partir de la cual se produce compresión vascular y anoxia.
Los medios se pueden clasificar en estáticos y dinámicos. Los estáticos sólo ejercen su función cuando no se moviliza al paciente, y entre ellos se incluyen geles, espumas y algunas camas de aire. Los colchones hinchables de presión alternante, los colchones de gomaespuma en forma de huevera y los colchones de gel de silicona o agua pueden reducir la presión sobre las áreas sensibles pero, por sí solos, no eximen de los cambios de posición cada 2 h. Cuando se necesita aliviar la presión al máximo, se precisa de colchones de flotación con aire.
En los yesos o férulas; se debe abrir una ventana en los lugares de posible presión.
Los pacientes que utilizan silla de ruedas también pueden desarrollar úlceras por presión, por lo que deben ser cambiados de posición cada 10-15 min, aunque utilicen un cojín para aliviar la presión. No se recomiendan los cojines en forma de anillo, ya que interfieren con la circulación hacia dicha área.
Los dinámicos requieren un sistema de energía adicional. Entre ellos cabe destacar: las camas de aire con presión alternante, el sistema de soporte de baja pérdida de aire, las camas de aire fluidificado y los sistemas de microesferas. Los mandos de Stryker facilitan el giro de los pacientes con lesiones medulares.
La utilización conjunta de varios de estos medios puede llegar a reducir a menos de la mitad, la incidencia de úlceras por decúbito en pacientes hospitalizados 6-7.
Medidas sistémicas
Nutrición
Los factores nutricionales son de gran valor y puede ser útil establecer una dieta rica en proteínas y, si el paciente lo permite, se pueden utilizar suplementos vitamínicos (vitamina C) y cinc. Se ha comprobado que uno de los mejores factores de cicatrización de las úlceras es el establecimiento de un balance nitrogenado positivo. La hidroterapia también resulta útil.
Pueden ser necesarios antibióticos sistémicos en presencia de sepsis, celulitis, osteomielitis y como profilaxis de la endocarditis. Las sepsis originadas en las úlceras por presión tienen una mortalidad del 50 % en pacientes hospitalizados. En el 20-30 % de los casos están causadas por más de un germen. Por tanto, están indicados antibióticos de amplio espectro (cefotetán o ticarcilina-ácido clavulánico) que cubran microorganismos gramnegativos, grampositivos y anaerobios.
Medidas locales
El tratamiento local de la úlcera depende, en gran medida, de la extensión del daño tisular. En las úlceras por decúbito incipientes, estadio I y II, puede ser suficiente con la toma de las medidas profilácticas descritas anteriormente para evitar la necrosis. La zona expuesta debe mantenerse libre de presión y seca. Las úlceras que no han pasado del estadio III pueden curarse espontáneamente. La estimulación de la circulación con un masaje suave puede acelerar la curación, aunque este tratamiento es desaconsejado por otros autores consultados 10.
Las úlceras en estadio IV tienen que ser desbridadas o intervenidas quirúrgicamente de forma más amplia. Cuando en las úlceras existe colección purulenta o restos necróticos, la aplicación de bolitas de dextrano o recientes polímeros hidrofílicos puede facilitar el desbridamiento sin tener que recurrir a la cirugía. En una primera intervención se debe intentar el desbridamiento del tejido necrótico de forma conservadora con tijera y pinzas, aunque algunas úlceras se pueden llegar a desbridar mediante lavados con agua oxigenada al 1,5 % así como añadir baños de hidromasaje que también pueden facilitar este desbridamiento.
Las úlceras más evolucionadas, que afectan el músculo y la grasa necesitan desbridamiento y cierre quirúrgico con colgajo cutáneo completo por deslizamiento 10.
La utilización de preparaciones enzimáticas tipo colagenasa, fibrinolisina, desoxirribonucleasa y estreptocinasa-estreptodornasa puede ayudar al desbridamiento quirúrgico.
Cuando se afecta el hueso puede ser necesario resecarlo, llegando incluso a la desarticulación.
2. Curas oclusivas. Los apósitos hidrocoloides oclusivos han demostrado ser útiles en las heridas superficiales, pero no en las profundas. Constituyen el tratamiento óptimo para las úlceras en estadio II.
3. Apósitos húmedos. Cuando la herida está limpia se requiere un ambiente húmedo para que se produzca la migración de las células epiteliales hacia la superficie desde el tejido de granulación profundo 10.
Caso clínico
A propósito de un caso, y a modo de ejemplo, de úlcera de decúbito en un paciente demenciado que acudió a nuestro centro.
Resumen del caso
Mujer de 88 que tuvo hace 3 años un episodio de accidente cerebrovascular a consecuencia de un traumatismo craneoencefálico por caída. Al permanecer encamada, apareció una amplia úlcera de decúbito en la zona del calcáneo posterior del tobillo derecho, por lo que recibía cuidados de enfermería diarios. Acudió a nuestra consulta en diciembre de 2009, se aplicó tratamiento 1-5 con: Secale cornutum 5CH, Arsenicum album 9CH, Mercurius solubilis 9CH, Anthracinum 9CH en diferentes etapas hasta que en septiembre de 2010 la herida se encontraba cerrada y sin otro tratamiento hasta la fecha actual: abril de 2011.
Historia clínica
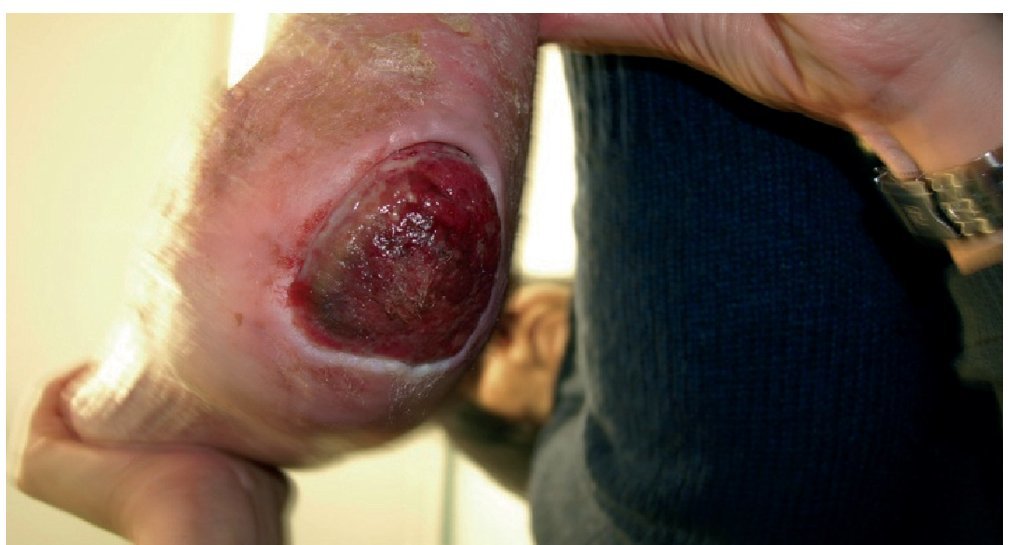
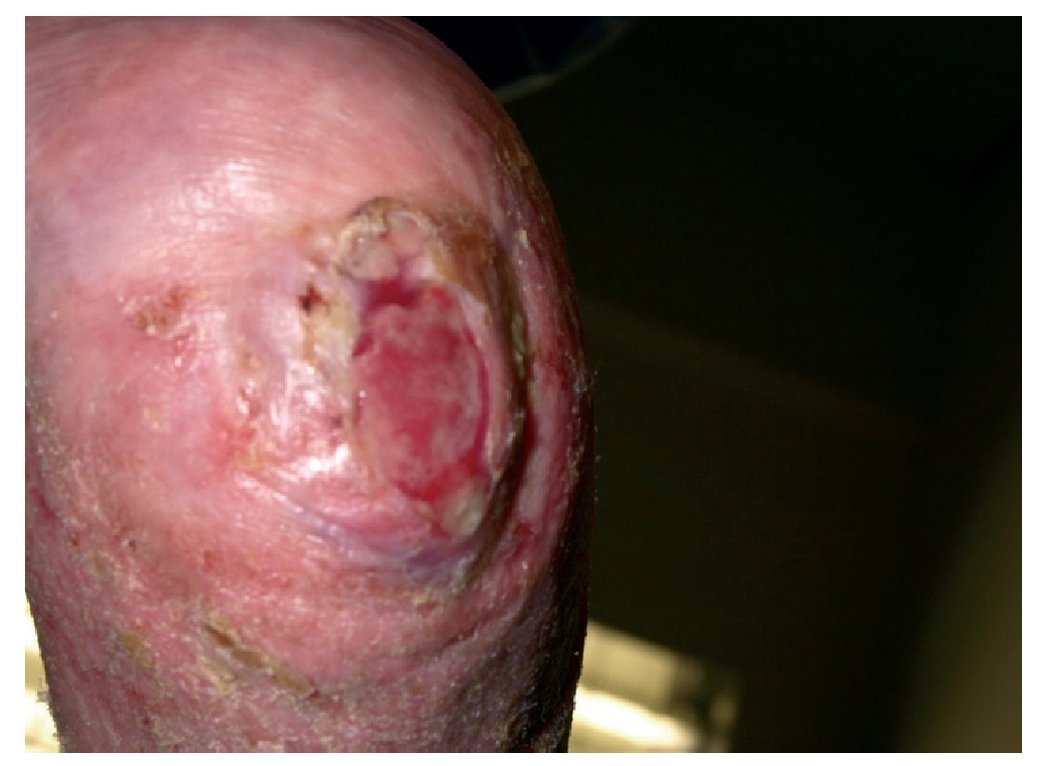
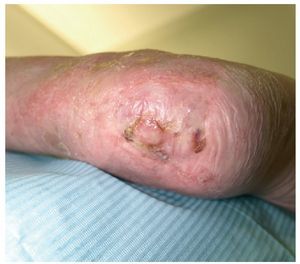
Mujer de 88 que hace 3 años a consecuencia de una caída domestica tuvo un accidente cerebrovascular con episodio de hipertensión craneal. Se resolvió con colocación de válvula de derivación ventriculoperitoneal y posteriormente quedó encamada. Al poco tiempo apareció una úlcera amplia de decúbito en la zona del calcáneo posterior del tobillo derecho (figs. 1 y 2) siendo tratada durante este tiempo con cuidados de enfermería de desbridación diarios, más apósitos absorbentes y de plata.
Figura 1 Estado de la úlcera a su recepción en la primera consulta. Bordes edematosos dolorosa.
Figura 2 Estado de la úlcera a su recepción en la primera consulta. Bordes edematosos dolorosa
Tratamientos actuales
Fosamax® semanal.
Natecal® cada 12 h.
Clexane® (0-0-1).
Enalapril® (1-0-0).
Ameride® (1-0-0).
Citalopram® (0-1-0).
Luminal® (0-0-1).
Evolución
La úlcera se formó hace 2 años, habiendo crecido rápidamente en este último mes y medio.
Cuando acudió a la consulta en diciembre de 2009, la úlcera era amplia y profunda, con un olor putrefacto.
Se observa gesto de dolor intenso a palpación suave de tejidos periféricos de la úlcera (2-3 cm del borde de la herida) (figs. 1 y 2).
En la exploración, el vendaje reciente contiene sangre roja pero a las 24 h está ya manchado de sangre negruzca.
Piel blanquecina edematosa (con fóvea) con descamación blanca de medio tamaño, no frialdad objetiva.
La paciente mantiene buena sensibilidad profunda a diapasón en las extremidades inferiores.
Según refieren las hijas acompañantes, no muestra aparente afectación general por la úlcera.
Tratamiento
Se aplica tratamiento homeopático 1-5 con Secale cornutum 5CH, Arsenicum album 9CH, Mercurius solubilis 9CH, Anthracinum 9CH todos en una toma de 3 gránulos cada 8 h.
Revisiones
Primera revisión
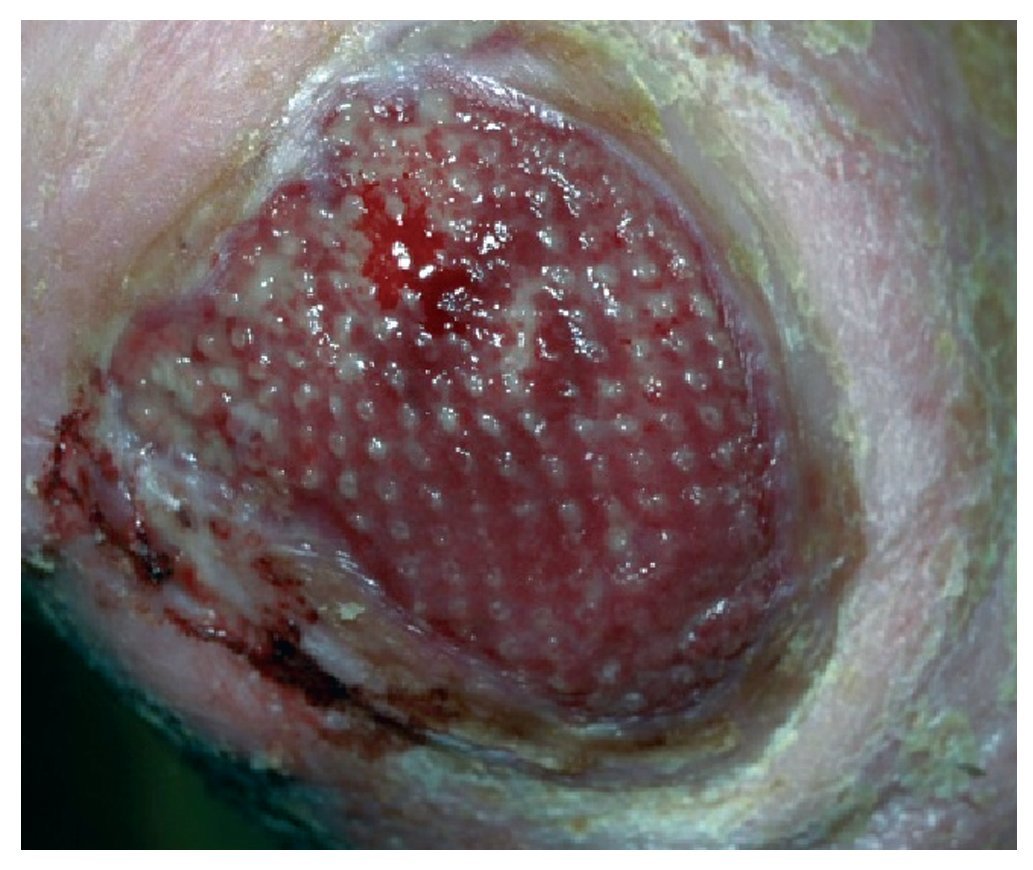
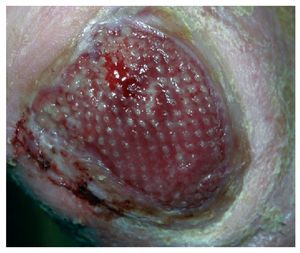
Acude a la primera revisión al mes y medio (febrero de 2010) de tratamiento.
Ha continuado con los cuidados de enfermería; la herida ya no huele y ha comenzado a aparecer tejido de granulación en los bordes, es menos dolorosa y permite la palpación de su borde (figs. 3 y 4).
Figura 3 Tras mes y medio de tratamiento instauración del tejido de granulación apenas dolorosa
Figura 4 Tras mes y medio de tratamiento instauración del tejido de granulación apenas dolorosa.
Se mantiene la medicación espaciando la toma cada 12 h.
Segunda revisión
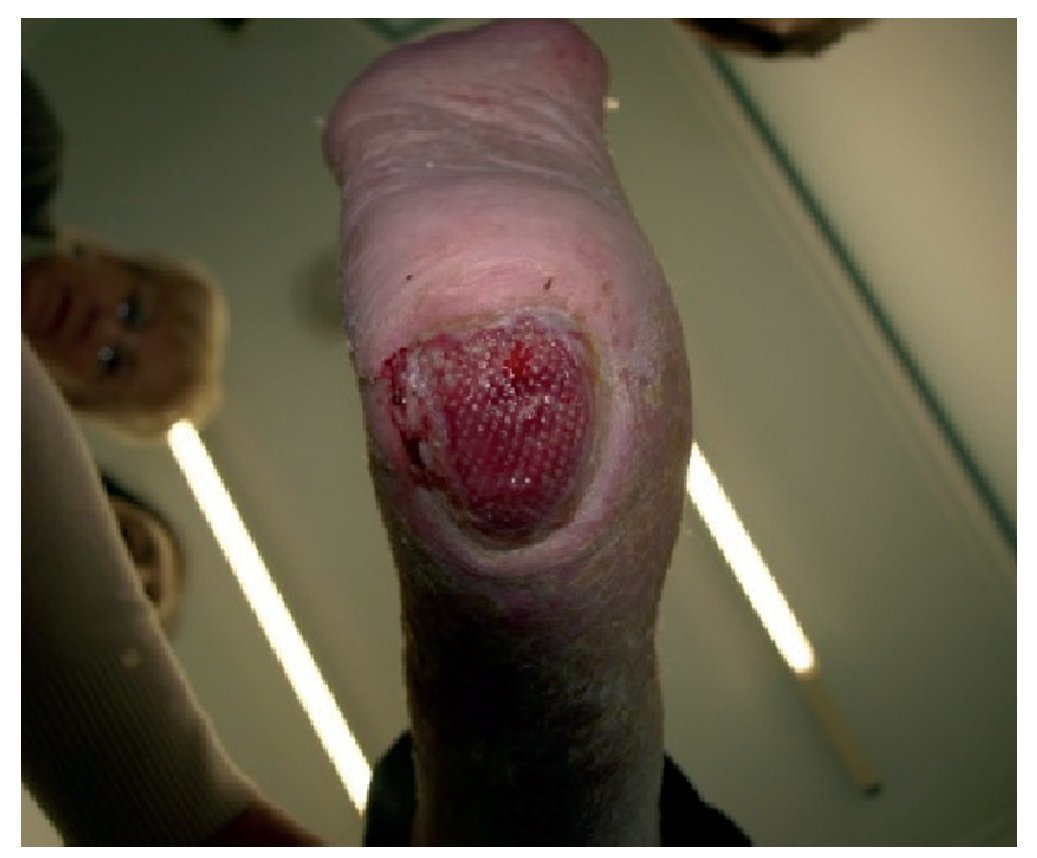
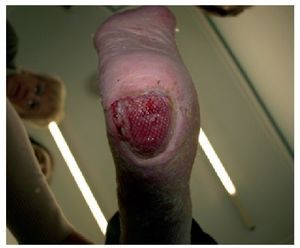
La segunda revisión tiene lugar a los 2 meses y medio de la anterior (abril de 2010). Comienza a disminuir el tamaño de la herida (figs. 5 y 6) se mantiene el tratamiento y se indica movilización.
Figura 5 Tras cuatro meses de tratamiento disminución de la superficie de la úlcera manteniéndose el tejido de granulación.
Figura 6 Tras cuatro meses de tratamiento disminución de la superficie de la úlcera manteniéndose el tejido de granulación.
Tercera revisión
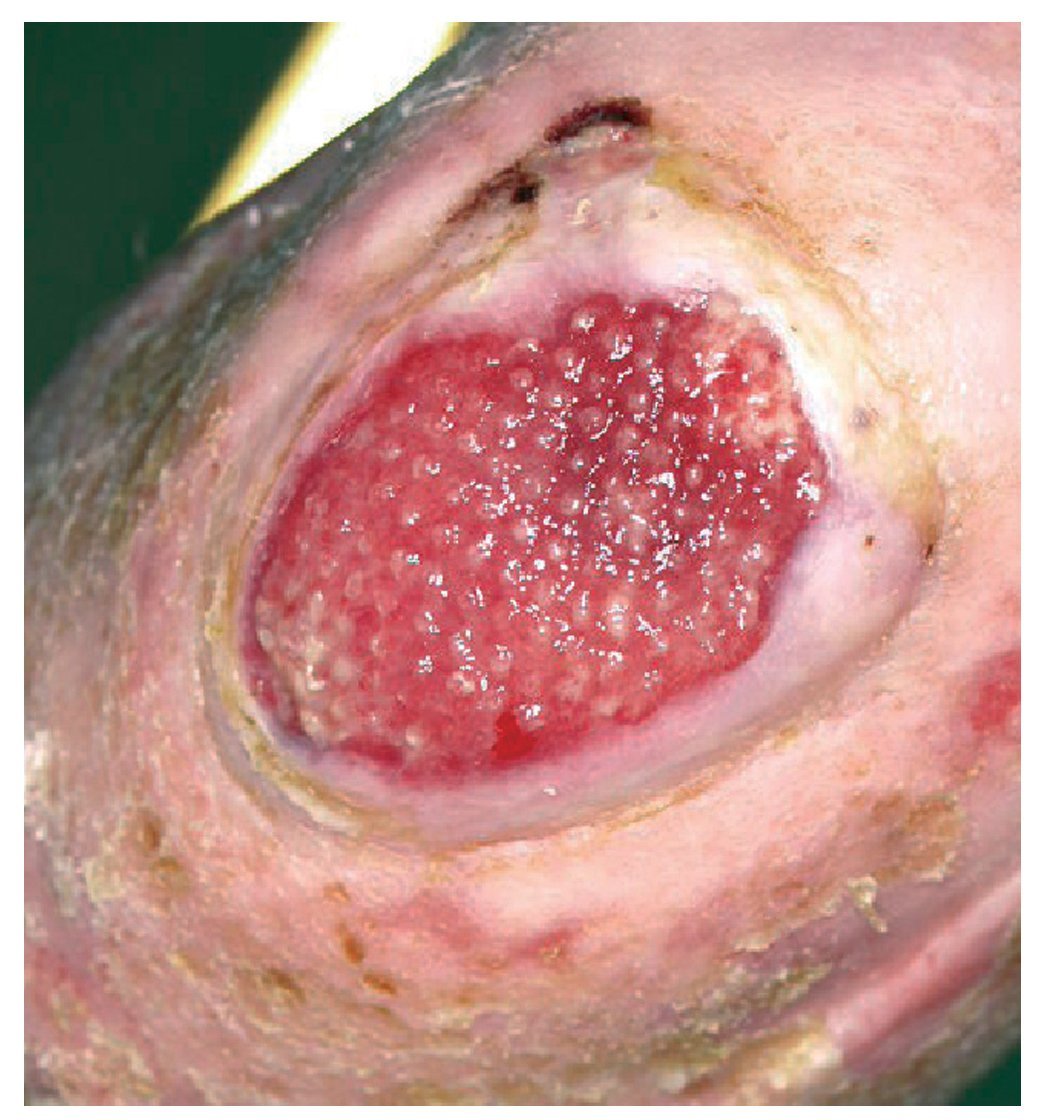
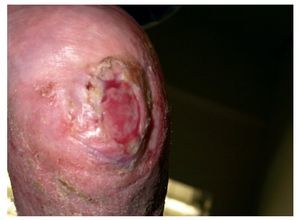
Tiene lugar 3 meses después de la anterior (julio de 2010). La enfermera de su centro de salud ha espaciado la cura a 1 visita semanal. Se mantiene la evolución, se mantiene el tratamiento (fig. 7).
Figura 7 A los siete meses de tratamiento se espacian los cuidados de enfermería, continua la disminución del tamaño de la úlcera.
Cuarta revisión
A los 2 meses y medio de la anterior (septiembre de 2010). Se ha cerrado completamente la herida (fig. 8). Se mantiene el tratamiento hasta próxima visita.
Figura 8 A los nueve meses y medio de tratamiento se ha cerrado la úlcera.
Quinta revisión
A los 4 meses de la anterior enero de 2011.
Se mantiene la herida cerrada, no tiene molestias. Se suspende el tratamiento.
Se aprecia una fuerte diferencia en la capacidad de comunicación de la paciente, ya en la revisión de septiembre de 2010 la paciente me sonrió al entrar en la consulta y mantuvo la mirada durante la entrevista. En la consulta de enero de 2011 me habla con frases simples pero que tienen sentido en el contexto de la entrevista.
Nuevo episodio
La paciente acude a consulta en abril de 2011 por una erupción herpética en cuello y hombro derecho. Se prescribe tratamiento homeopático.
La herida se mantiene cerrada sin molestias.
Es de destacar la mejoría en la comunicación de la paciente, se queja y es capaz de describir el dolor de la lesión herpética "es que me quema" acompañando de una cierta mímica su lenguaje.
Conclusión
Con este ejemplo se pretende animar a la utilización de tratamientos homeopáticos en estas lesiones —ya sea de forma única o como coadyuvante— que ocurren en pacientes que padecen pluripatologías y se encuentran polimedicados, por lo que muchas veces su manejo es complicado. Según nuestra experiencia, se pueden obtener buenos resultados y resolver úlceras tórpidas de mucho tiempo de evolución.
Correo electrónico:eloy.echeverria@eloyecheverria.com
Recibido el 7 de abril de 2011;
aceptado el 16 de abril de 2011