La diabetes mellitus (DM) es un importante problema de salud pública en México y en el mundo, ocasiona discapacidad, muerte prematura y gastos importantes debidos a sus complicaciones. En nuestro país, el 9.17% de la población padece DM, más del 30% de los pacientes presentan manifestaciones cutáneas al inicio de la enfermedad y hasta el 100% durante el curso de la misma, las cuales pueden sugerir el diagnóstico o alertar y prevenir diversas complicaciones. Las manifestaciones cutáneas más comunes en diabetes son la acantosis nigricans y dermopatía diabética, esta última es considerada un marcador importante de complicaciones crónicas.
Diabetes mellitus (DM) is one of the most important health problems in Mexico and all over the world, as well as causing disability, premature death, and significant costs, mostly because of its complications. In Mexico, 9.17% of the population has been diagnosed, with more than 30% of patients presenting with cutaneous manifestations at disease onset, and virtually all of them during the course of the disease. These may suggest a diagnosis or alert, and prevent its complications. The most common skin manifestations in DM are acanthosis nigricans and diabetic dermopathy, the last one considered as an important marker of chronic complications.
La diabetes mellitus (DM) comprende un grupo de enfermedades metabólicas caracterizadas por hiperglucemia, resultado de defectos en la secreción o acción de la insulina o ambas”1. En el mundo se estima que existen 382 millones de personas con la enfermedad, la mayoría entre 40 y 59 años de edad, de los cuales el 46% no es consciente de padecerla2. En México la DM ocupa el primer lugar en mortalidad y el 9.17% de la población se encuentra diagnosticada con la enfermedad, de los cuales únicamente el 25% se encuentran en control metabólico. Los estados con prevalencias más altas son: Distrito Federal, Nuevo León, Veracruz, Tamaulipas, Durango y San Luis Potosí. En el Estado de México la prevalencia de diagnóstico médico previo de diabetes se ubicó por encima de la media nacional (9.2%)3–6.
La hiperglucemia se asocia con daño a largo de casi todos los órganos del cuerpo, y la piel no es la excepción, se ha estimado que más del 30% de los pacientes presentan manifestaciones cutáneas al inicio de la enfermedad y hasta el 100% durante el curso de la misma7–11.
Manifestaciones cutáneas de la diabetes mellitusEn la presente revisión se clasifican las manifestaciones cutáneas de la DM como se describe a continuación:
- (1)
Marcadores cutáneos específicos
- (2)
Manifestaciones cutáneas asociadas
- (3)
Manifestaciones cutáneas de las complicaciones
- (4)
Infecciones y
- (5)
Manifestaciones cutáneas del tratamiento.
Galdeano et al.12, en su estudio con 125 pacientes, de los cuales el 88% fueron DM 2 y el 12% DM1, reportaron que el 90.4% tuvo alguna manifestación dermatológica y las más frecuentes fueron xerodermia, (69%), dermatofitosis (52.8%), hipotriquia (39%) y dermopatía diabética (35%), por último el 70% presentó evidencia de infección. A diferencia de lo que la literatura sugiere, sus datos mostraron pocos casos de acantosis nigricans.
Marcadores cutáneos específicos de diabetes mellitusAcantosis nigricansLa prevalencia de la Acantosis nigricans (AN) en pacientes con DM es del 50 al 60%8.
Existen 2 formas: benigna y maligna, las dos son similares clínica e histológicamente. La variante maligna no se asocia con DM, se trata de un síndrome paraneoplásico raro que se asocia principalmente con adenocarcinoma de estómago8,9,13.
La forma benigna se considera un marcador de resistencia a la insulina y ocurre de manera característica en pacientes con DM tipo 2 y obesidad.
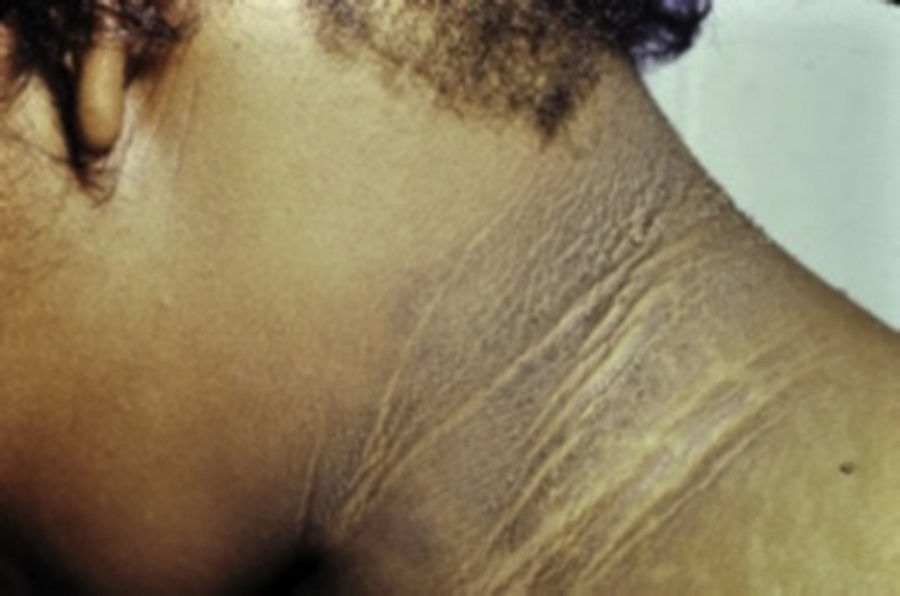
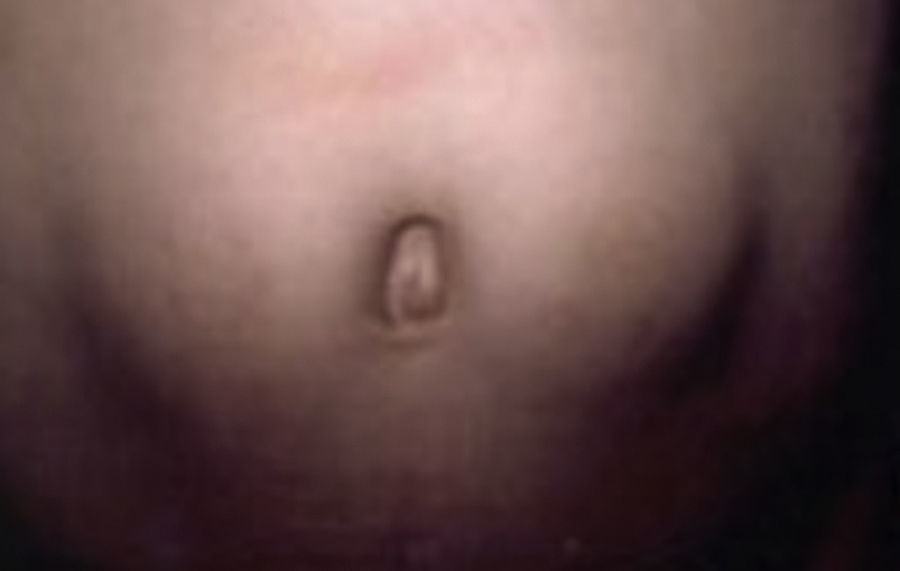
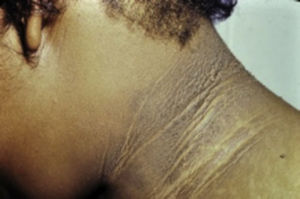
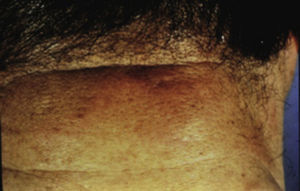
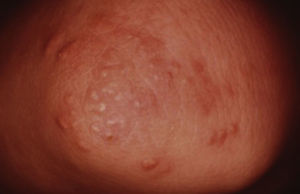
Se caracteriza por la presencia de hiperplasia papilomatosa aterciopelada de la epidermis, con hiperpigmentación intensa, predomina en áreas de flexión, en la región axilar, inguinal y los pliegues del cuello7,9,11,13 (fig. 1).
Acantosis Nigricans en cuello.
Tomado de: Murphy-Chutorian et al.9.
Histológicamente se observa hiperqueratosis, papilomatosis epidérmica y moderada acantosis. No hay cambios en el número de melanocitos ni en el contenido de melanina, la hiperpigmentación resulta principalmente de un epitelio engrosado con queratina8,9,13.
Se cree que se origina por los altos niveles de insulina que se une a los receptores de factores de crecimiento similares a la insulina que estimulan la proliferación de queratinocitos y fibroblastos7,10,13.
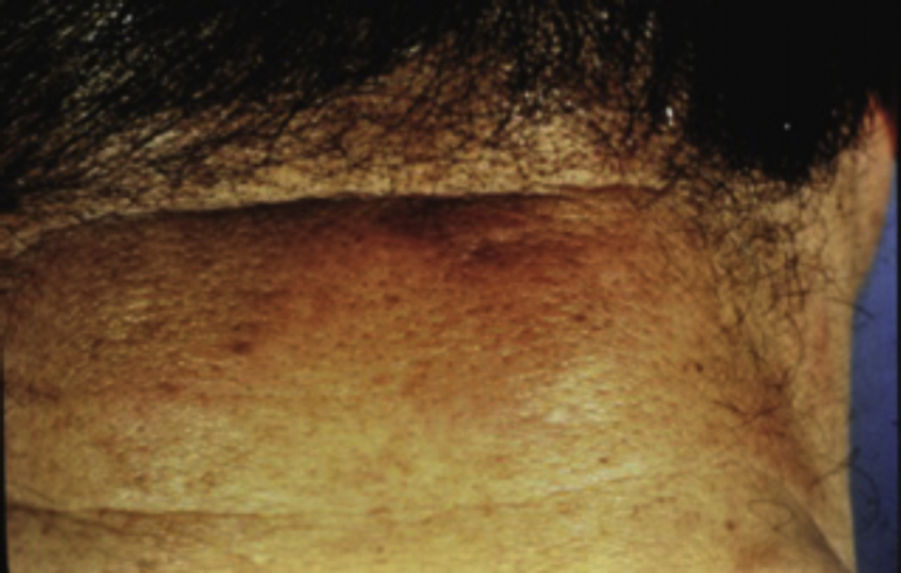
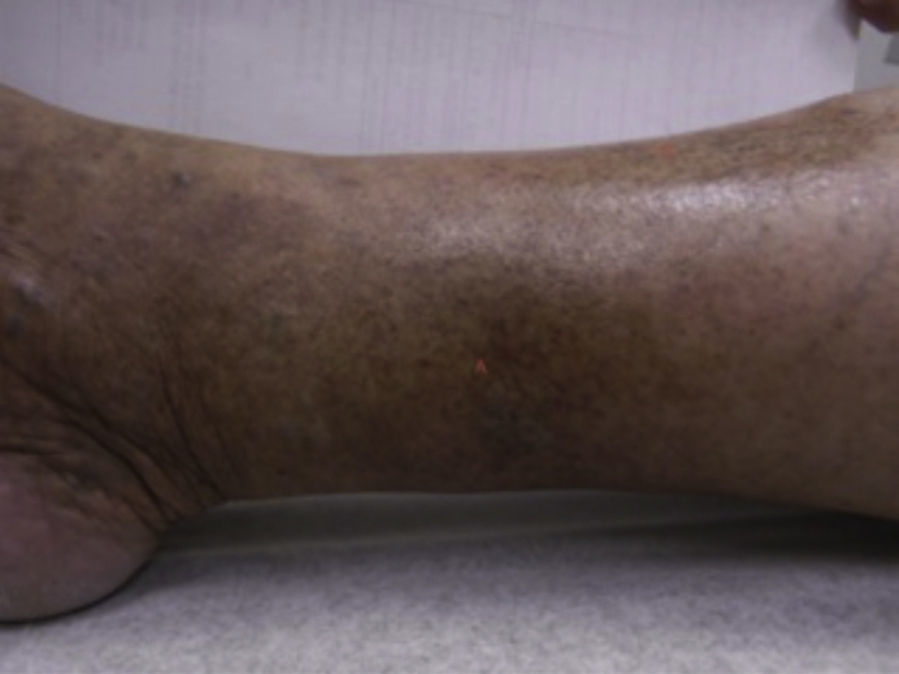
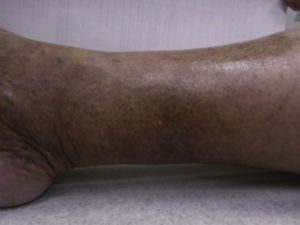
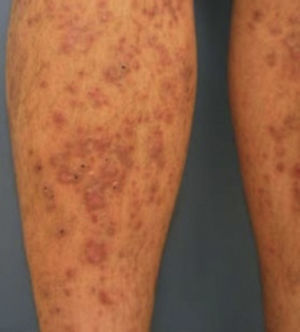
Dermopatía diabéticaSe observa en 30 al 60% de los pacientes diabéticos7,9,11; sin embargo, no es específico, pues 20% de las personas sin DM, muestras estas lesiones, predomina en varones adultos (70%)7,10,13. Es generalmente aceptado que 4 o más manchas en las piernas aumenta la probabilidad de que el paciente presente DM, por lo que todos los casos deben de ser estudiados9. Se presenta en la DM tipo 1 y 2 10.
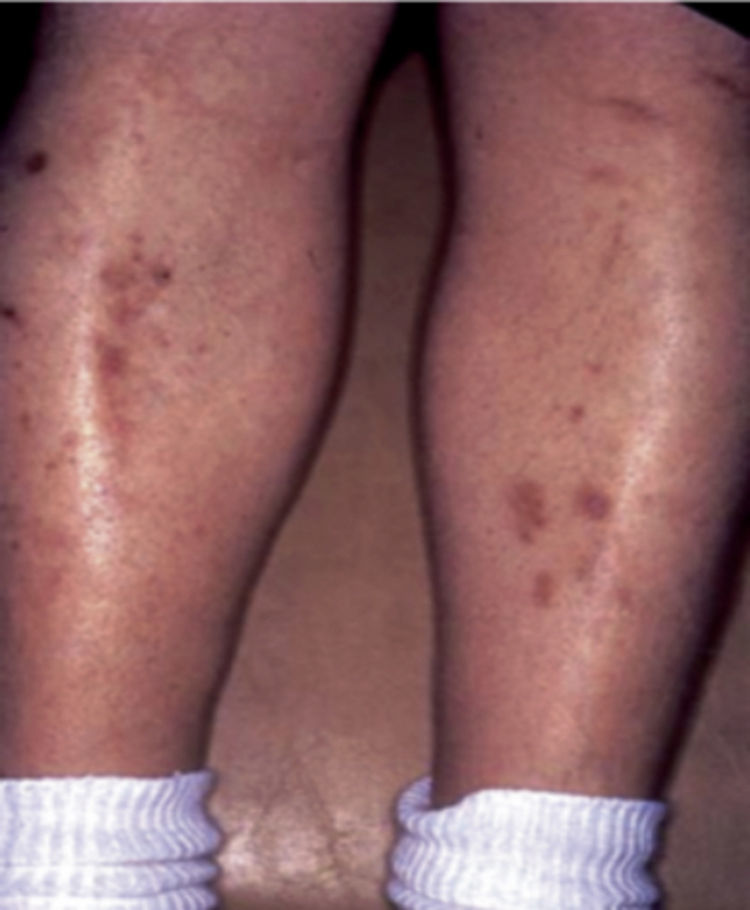
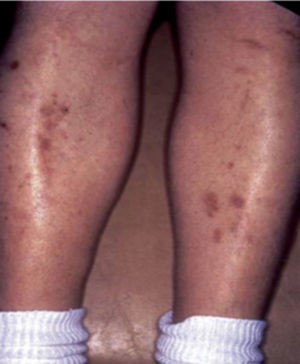
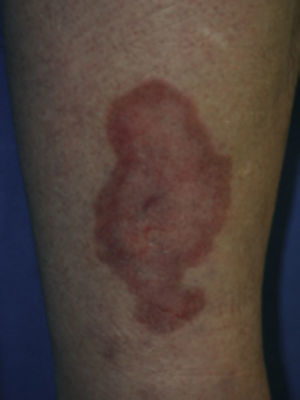
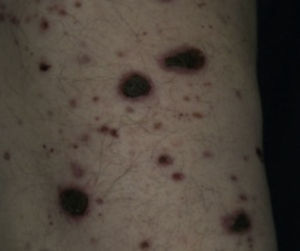
Se caracteriza por manchas usualmente atróficas, hiperpigmentadas, ovales o redondeadas distribuidas bilateralmente más no simétricamente, sin escamas ni costras en su superficie, que parecen consistentes con atrofia postraumática e hiperpigmentación postinflamatoria en piel pobremente vascularizada. Usualmente aparecen en la región pretibial, pero también pueden aparecer en antebrazos, muslos y maléolos laterales7,9,10,13 (fig. 2). Histológicamente las lesiones tempranas muestran edema de la dermis papilar, extravasación de eritrocitos e infiltración linfocitaria leve. Las lesiones tardías muestran atrofia de la epidermis, capilares de pared engrosada en la dermis papilar y extravasación de eritrocitos7,9,10.
Dermopatía diabética.
Tomado de: Chakrabarty et al.28.
Muchos de los factores que influyen para el desarrollo de complicaciones tardías pueden jugar un papel importante en el desarrollo de la dermopatía diabética, por lo que se considera como un signo clínico de complicaciones crónicas de la DM7,8,10,11. Se ha demostrado también una relación de la DD con enfermedad coronaria14.
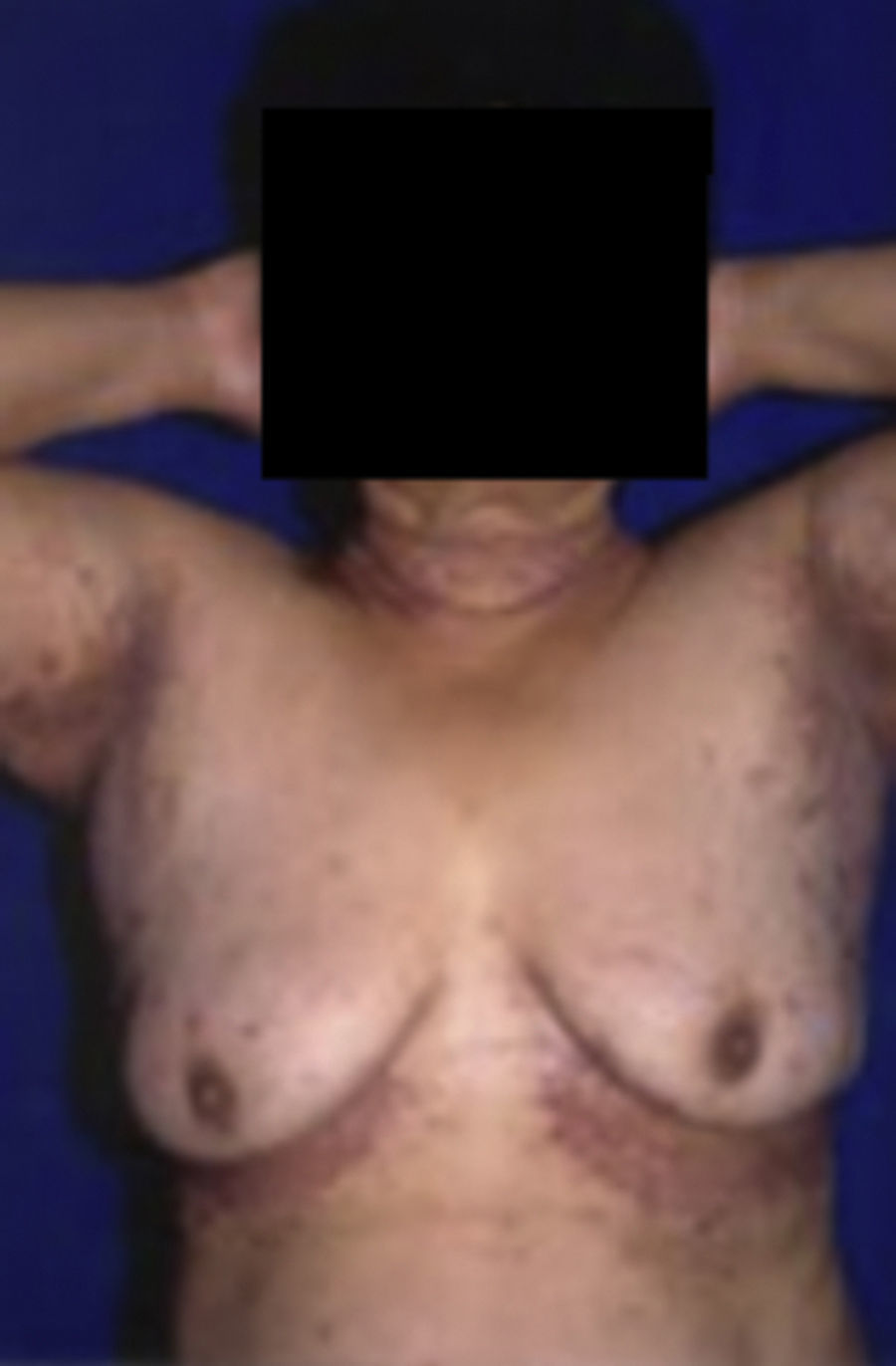
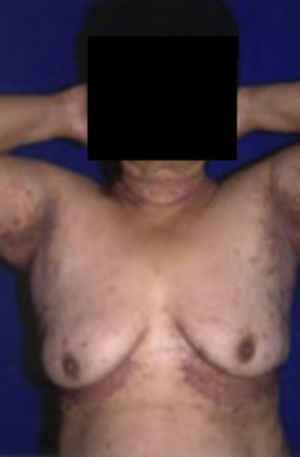
Esclerederma diabeticorumAfecta del 2.5 al 14% de los pacientes con diabetes, con una relación hombre/mujer de 4:1 9,10,13. Los pacientes generalmente son diabéticos tipo 2 de larga evolución, obesos y mal controlados. El esclerederma diabeticorum se relaciona con insulinorresistencia, retinopatía, hipertensión y enfermedad isquémica10.
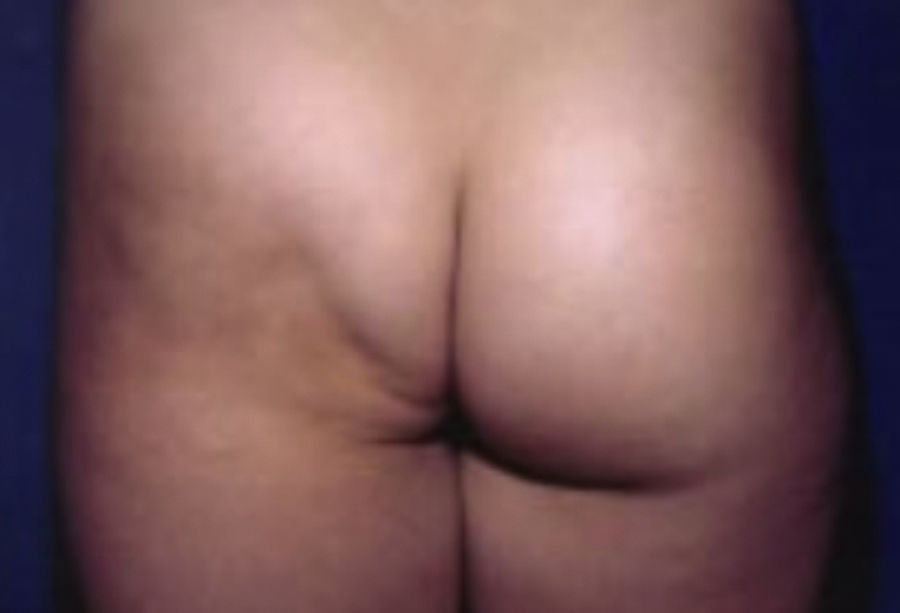
Se caracteriza por un engrosamiento de la dermis reticular que afecta a la nuca, hombros y espalda con extensión ocasional a la cara, pecho, brazos y abdomen. La piel afectada se vuelve dura, gruesa, puede ser eritematosa y tener apariencia de piel de naranja9,13 (fig. 3).
Esclerederma diabeticorum.
Tomado de: Murphy-Chutorian et al.9.
Histológicamente se revela un marcado engrosamiento de la dermis reticular con fibras de colágeno engrosado y separadas por depósitos de mucina. La epidermis permanece sin alteraciones8–10.
Esclerederma diabeticorum no debe confundirse con esclerederma de Buschke ni con esclerodermia Esclerederma de Buschke y esclerederma diabeticorum se usan frecuentemente de manera intercambiable en la literatura, sin embargo aunque la presentación clínica es indistinguible, el esclerederma de Buschke aparece en niños después de una infección viral o bacteriana del tracto respiratorio superior y se resuelve sin intervención en 18 meses aproximadamente (fig. 3)9,10.
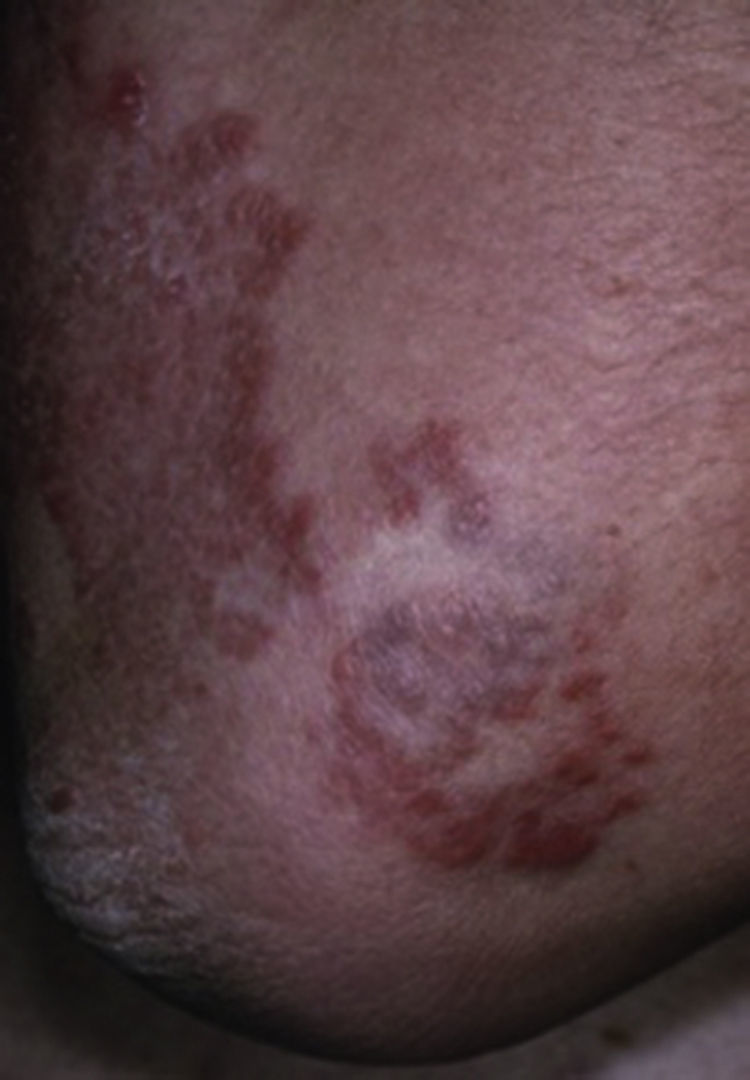
Necrobiosis lipoídica diabeticorumLa presentan del 0.3% a 1.6% de los pacientes7,10,13. El 60% de los pacientes con necrobiosis lipoídica diabeticorum (NLD) tienen DM asociada y 20% intolerancia a la glucosa e historia familiar de DM. La NLD es más frecuente en mujeres (75-80%)9,10,13 que en hombres y se asocia tanto con la DM tipo 1 como con la tipo 2. La NLD precede a la DM en el 15% de los pacientes en un promedio de 2 años (rango de 0.5 a 14 años), en el 25% ocurren simultáneamente y en el 60% la NL aparece en pacientes con DM9,10. Generalmente ocurre en la 3a a 4a décadas de la vida7,13.
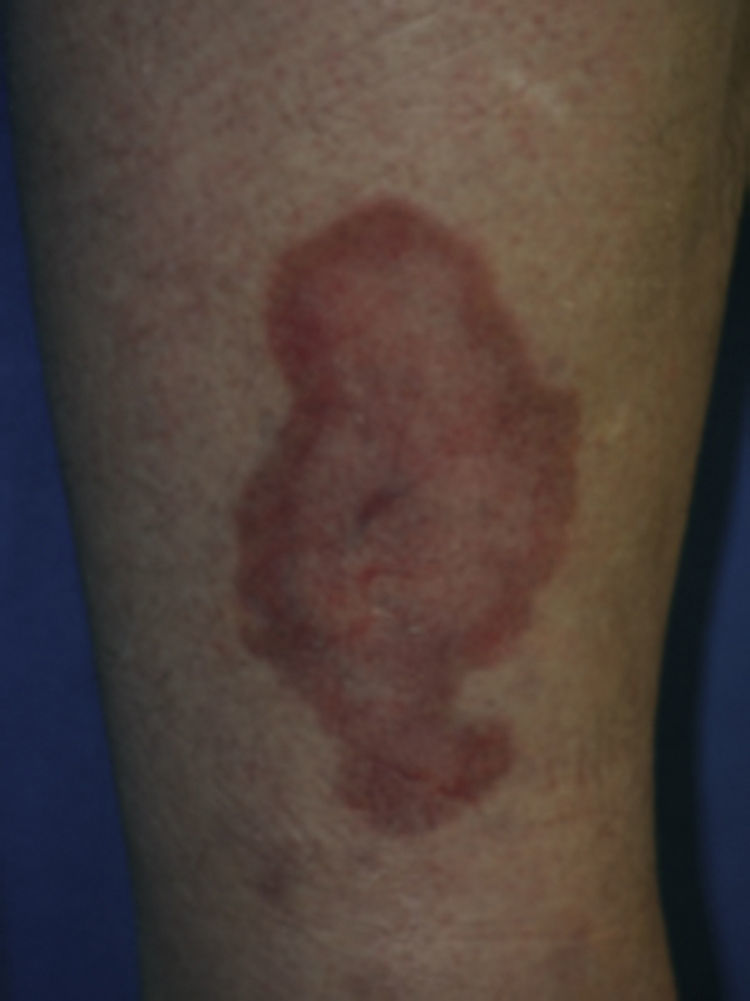
Se trata de una enfermedad inflamatoria crónica granulomatosa de la piel8, caracterizada inicialmente por pápulas eritematosas pequeñas, firmes que gradualmente evolucionan y crecen. Las lesiones típicas son placas eritematosas bien definidas, induradas, anulares, que contienen un centro atrófico, ceroso, café-amarillento, telangiectásico y delimitadas por un borde granulomatoso, estrecho de color violáceo o café-rojizo (fig. 4). El color amarillento en la región central se cree que es debido a un adelgazamiento de la dermis que hace más visible al tejido subcutáneo13. Del 85 al 90% ocurren en las extremidades inferiores, especialmente en la región pretibial. En el 15% aparecen lesiones en otras áreas que incluyen manos, antebrazos, tronco, piel cabelluda y cara. Cuando la NL aparece en sitios menos comunes como piel cabelluda y cara es menos probable que el paciente sea diabético. Aparecen ulceraciones en aproximadamente el 35% de los casos, de manera espontánea o secundarias a trauma7–10,15.
Necrobiosis lipoídica diabeticorum.
Tomado de: Behm et al.8.
Histopatológicamente en las lesiones tempranas existe una vasculitis necrotizante neutrofílica, que progresa a endarteritis obliterante y a degeneración secundaria de la colágena y destrucción de las estructuras anexas.
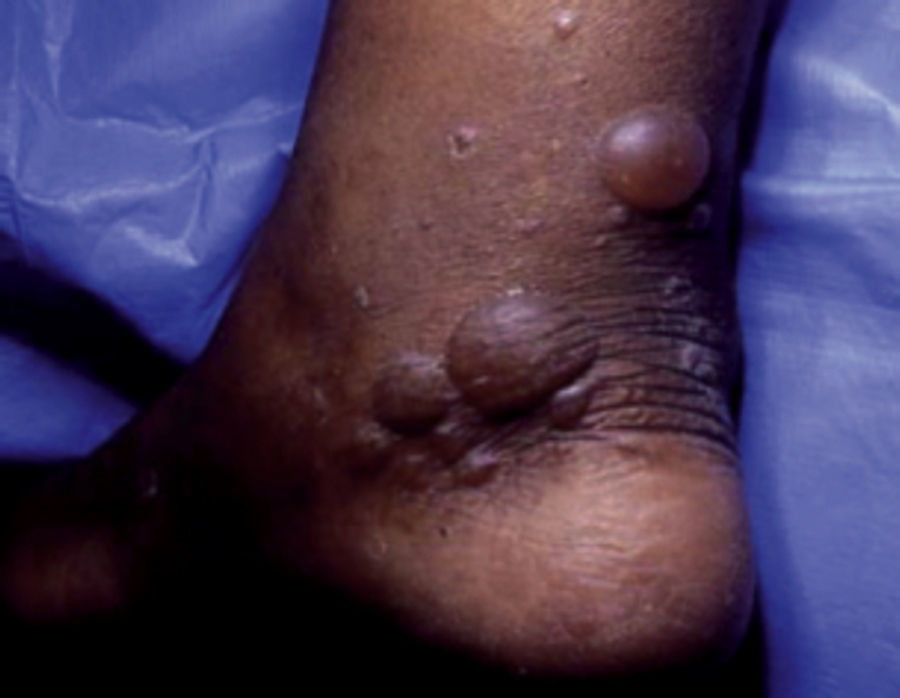
Bullosis diabeticorumAfecta al 0.5% de los pacientes con DM, muestra predisposición por el sexo masculino (2:1), especialmente en diabetes mellitus de larga evolución con neuropatía periférica8,13. La edad de aparición tiene un promedio entre 50 y 70 años y afecta por igual a ambos sexos9,10.
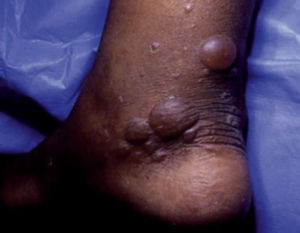
Se trata de una enfermedad ampollosa, rara, no inflamatoria, específica de la DM. Se caracteriza por flictenas tensas, no dolorosas, sin eritema circundante, que aparecen de manera abrupta, principalmente en el dorso y caras laterales de manos y pies, el tronco raramente se afecta8,10 (fig. 5).
Bullosis diabeticorum.
Tomado de: Chakrabarty et al.28.
Sorprendentemente los pacientes se reportan con buena circulación en la extremidad afectada, a pesar de que muestren también signos de complicaciones crónicas como neuropatía, retinopatía y nefropatía7,9.
La patogénesis es aún incomprendida, se propone que la angiopatía diabética genera fragilidad de la piel y como consecuencia un umbral menor para la formación de ampollas7–9. También la hipoglucemia, niveles de glucemia muy fluctuantes, microangiopatía, neuropatía, alteraciones en el metabolismo del calcio o magnesio, exposición a rayos UV, insuficiencia vascular y etiología autoinmune7,9.
La presentación espontánea de ampollas, particularmente de distribución acral debe alertarnos para la búsqueda de diabetes mellitus8.
Granuloma anularLa prevalencia de granuloma anular (GA) entre los pacientes con diabetes es del 0.3%, sin embargo del 21 al 77% de los pacientes con GA tienen diabetes mellitus, predominantemente tipo 2. El GA es 2 veces más frecuente en las mujeres y puede ocurrir a cualquier edad, con un pico a los 50 años9.
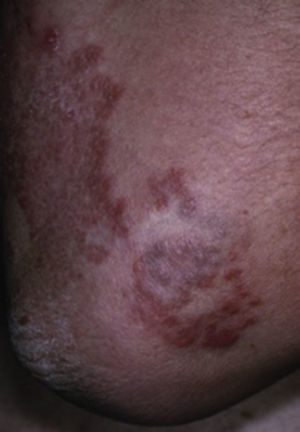
Clínicamente el GA se caracteriza por múltiples pápulas que miden de 0.5 a 7cm, de color rosado o rojas que generalmente se distribuyen de manera simétrica en las extremidades inferiores, dorso de manos y pies y zonas del tronco expuestas al sol. Las lesiones se expanden gradualmente, formando anillos de bordes elevados con centro involucionado, por lo general son asintomáticas y no dejan cicatriz7–9 (fig. 6). El examen histopatológico muestra la epidermis generalmente sin alteraciones. La dermis se observa con inflamación granulomatosa linfohistiocítica con un área central de degeneración de la colágena, múltiples células gigantes en la dermis y abundante mucina8–10,13.
Granuloma anular en extremidad torácica
Tomado de: Murphy-Chutorian et al.9.
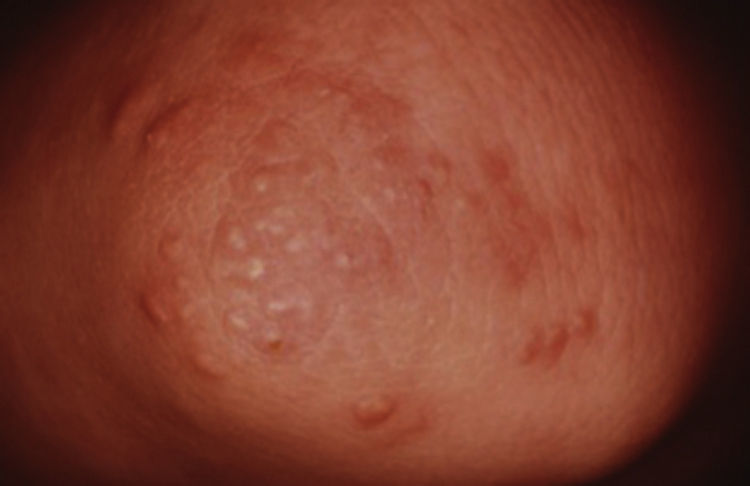
La xantomatosis eruptiva asociada a DM se acompaña de hiperlipidemia, glucosuria e hiperglucemia y es virtualmente patognomónica de hipertrigliceridemia. Ocurre en menos del 0.1% de los pacientes diabéticos7,9,13,16.
Su manifestación clásica es la aparición súbita de sembradíos de pápulas amarillas, de 1 a 4mm de diámetro con un halo eritematoso, que se localizan principalmente en las superficies extensoras y nalgas, pueden ser pruriginosas. Suelen aparecer con fenómeno de Koebner en zonas de presión7–10,13 (fig. 7).
Xantomas eruptivos en el codo.
Tomado de: Murphy-Chutorian et al.9.
Comprenden un grupo de trastornos crónicos de la piel definidos histológicamente por perforación transepidérmica y eliminación de tejido conectivo de la dermis. Este grupo de trastornos se relaciona casi exclusivamente con insuficiencia renal crónica, suele aparecer en pacientes diabéticos con falla renal aguda, pero puede aparecer también en pacientes con falla renal sin diabetes7,9. Se ha reportado una prevalencia mayor al 10% en pacientes con diálisis, pero esta no mejora el curso de esta dermatosis9,13. En este grupo se incluyen la enfermedad de Kyrle, la foliculitis perforante y la colagenosis reactiva perforante10.
Se caracterizan por pápulas y nódulos hiperqueratócicos, perifoliculares, muy pruriginosos, con un tapón central de queratina, pueden estar umbilicados (fig. 8). Aparecen en extremidades, tronco, región dorsal de las manos y menos frecuentemente en la cabeza. Las lesiones presentan el fenómeno de Koebner (aparición de lesiones propias de la dermatosis en zonas de presión o traumatismo)8–10,13.
Colagenosis reactiva adquirida perforante
Tomado de: Behm et al.8.
Histológicamente se observa la epidermis hiperplásica con espongiosis marcada exactamente por arriba del tapón queratócico, el cual se compone principalmente de colágeno, fibras elásticas, restos nucleares y leucocitos polimorfonucleares8,10,13.
Manifestaciones cutáneas asociadas con diabetes mellitusSíndrome de engrosamiento cutáneoSe han identificado 3 formas de piel gruesa del diabético7,9,13: (1) escleroderma diabeticorum; (2) engrosamiento subclínico generalizado de la piel, y (3) piel cérea con movilidad articular limitada. El primero ya fue descrito, los dos siguientes se describen a continuación.
El engrosamiento subclínico generalizado de la piel es una condición común y benigna, asintomática y generalmente pasa desapercibida, pero es mensurable comparada con sujetos control. Este engrosamiento puede ocurrir en cualquier parte del cuerpo, pero se ven más afectados manos y pies7,9.
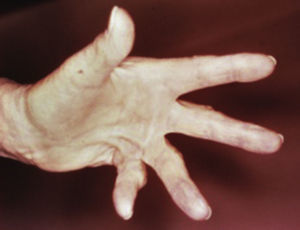
Condiciones cutáneas de las manosa) Piel cérea con movilidad articular limitada
La movilidad articular limitada, también llamada queiroartopatía diabética, tiene una prevalencia entre el 30 y 40% de los pacientes, especialmente DM tipo 1 y se relaciona a complicaciones microvasculares como retinopatía, nefropatía y neuropatía (80%).
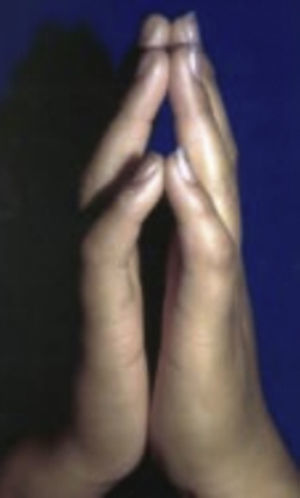
Se presenta clásicamente con restricción moderada a la extensión de las articulaciones matacarpofalángicas e interfalángicas que generalmente comienzan en el quinto dedo y con propagación radial7,9,10,17,18. La afección es bilateral, simétrica y asintomática10,17 (fig. 9) Sin embargo su presentación no es exclusiva de la mano, pudiendo aparecer también en: muñecas, hombros, rodillas, tobillos, dedos de los pies y columna vertebral17.
Piel cérea con movilidad articular limitada (signo del predicador)
Tomado de: Santamaría y Barrios10.
El encontrar movilidad articular limitada junto con piel gruesa y cerosa en el dorso de las manos se conoce como esclerosis digital9, su incidencia es del 8 al 50% y es igual en ambos sexos10.
b) Empedrado digital
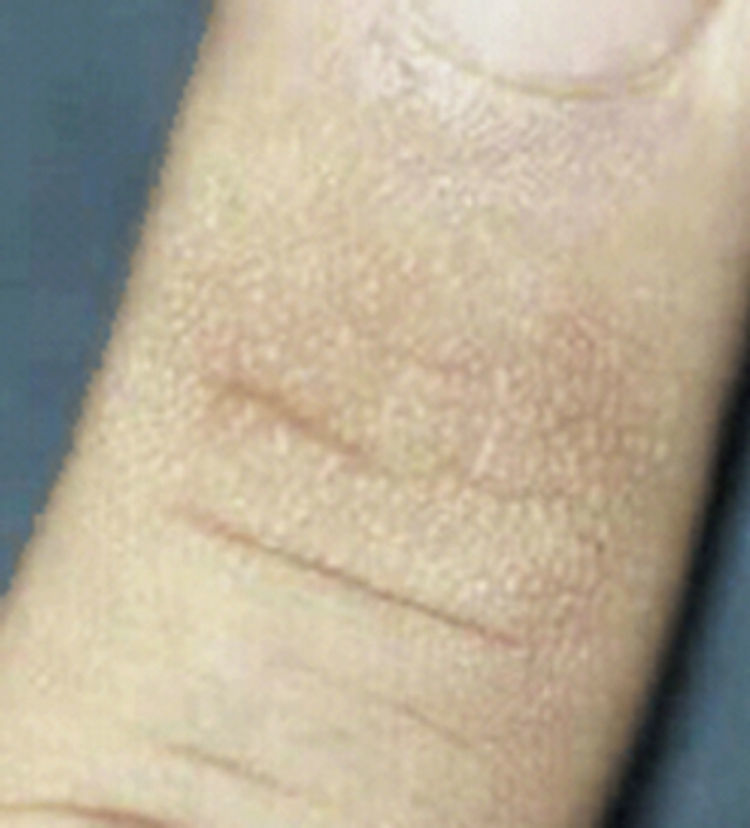
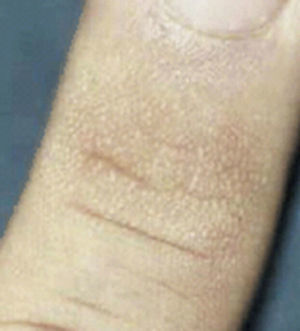
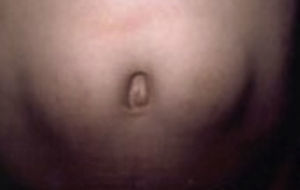
Se trata de una variante del engrosamiento de la piel, también conocido como (pápulas de Huntley), que se caracteriza por la aparición de múltiples micropápulas no inflamatorias, induradas, agrupadas en las superficies extensoras y región periungueal de los dedos de las manos (fig. 10). Son típicamente asintomáticas, pero se pueden asociar con xerosis severa y prurito8–10,19.
Pápulas de Huntley en región dorsal de articulación interfalángica.
Tomado de: Fitzgibbons et al.18.
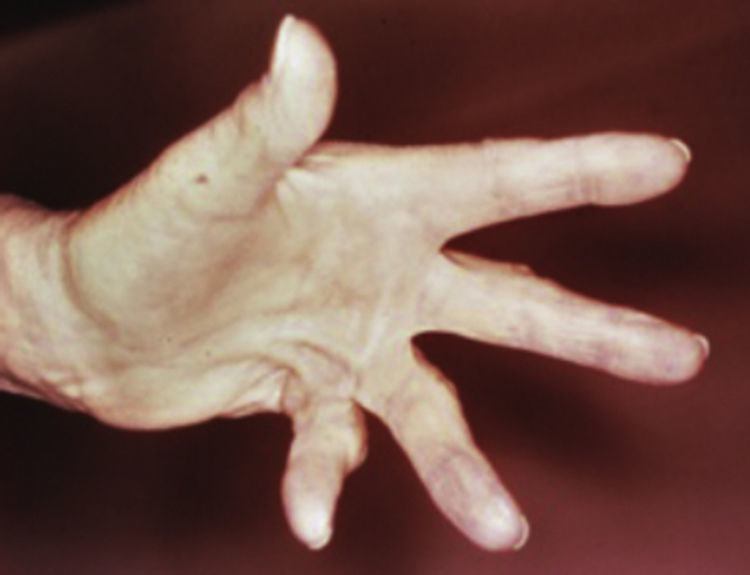
c) Contractura de Dupuytren (CD)
Es un desorden fibroproliferativo crónico progresivo de la fascia palmar caracterizada por nódulos en la palma que evolucionan a nudos y contracturas de flexión, así como induración de la piel palmar causada por acortamiento de los ligamentos de anclaje de la piel. La CD afecta aproximadamente al 20% de los pacientes diabéticos y la prevalencia aumenta con la edad9 (fig. 11).
Contractura de Dupuytren.
Tomado de: Murphy-Chutorian et al.9.
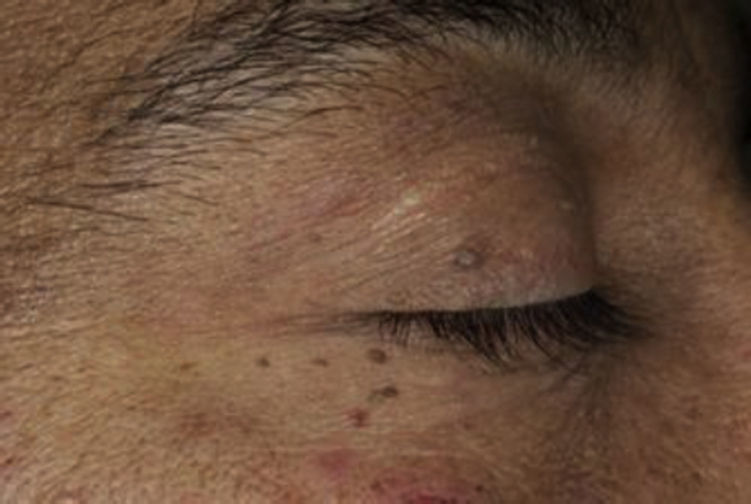
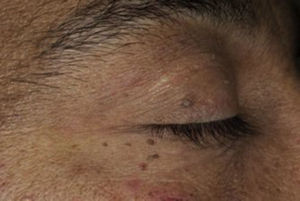
La prevalencia aumenta con la edad y muestran una ligera predilección por el sexo femenino. Del 65 al 75% de los pacientes con acrocordones tienen diabetes franca y más del 80% tiene alteración en el metabolismo de los carbohidratos9.
Son crecimientos exofíticos, desde pápulas hasta pólipos pedunculados, de 1 a 6mm de diámetro, asintomáticos, benignos, de color carne o menos frecuentemente hiperpigmentados, de superficie lisa o irregular. Suelen aparecer en párpados, cuello, axilas y otros pliegues cutáneos9,16 (fig. 12).
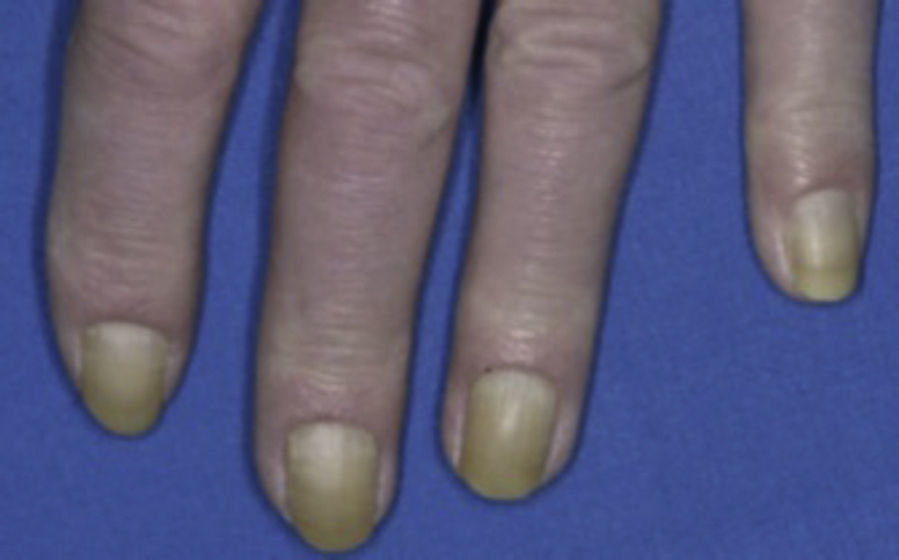
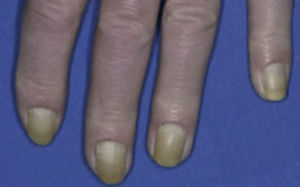
XantosisSe ha reportado una prevalencia del 40 al 50% en pacientes con DM tipo 2 13. Este hallazgo es asintomático y se considera benigno9.
El tono amarillo de la piel de los diabéticos es más evidente en palmas, plantas, pliegues nasolabiales y axilas, no afecta a la esclerótica10 (fig. 13).
Uñas amarillas.
Tomado de: Behm et al.8.
La carotenodermia se ha propuesto como posible causa, sin embargo en la actualidad se piensa que la tonalidad amarilla que presentan estos pacientes se debe a la acumulación en el colágeno de productos amarillo fluorescentes (2-(2-furoyl)-4(5)-(2-furanyl)-1H-imidazol) formados en el proceso de glucosilación no enzimática9,10. También se puede deber a una prevalencia aumentada de onicomicosis8,9,13.
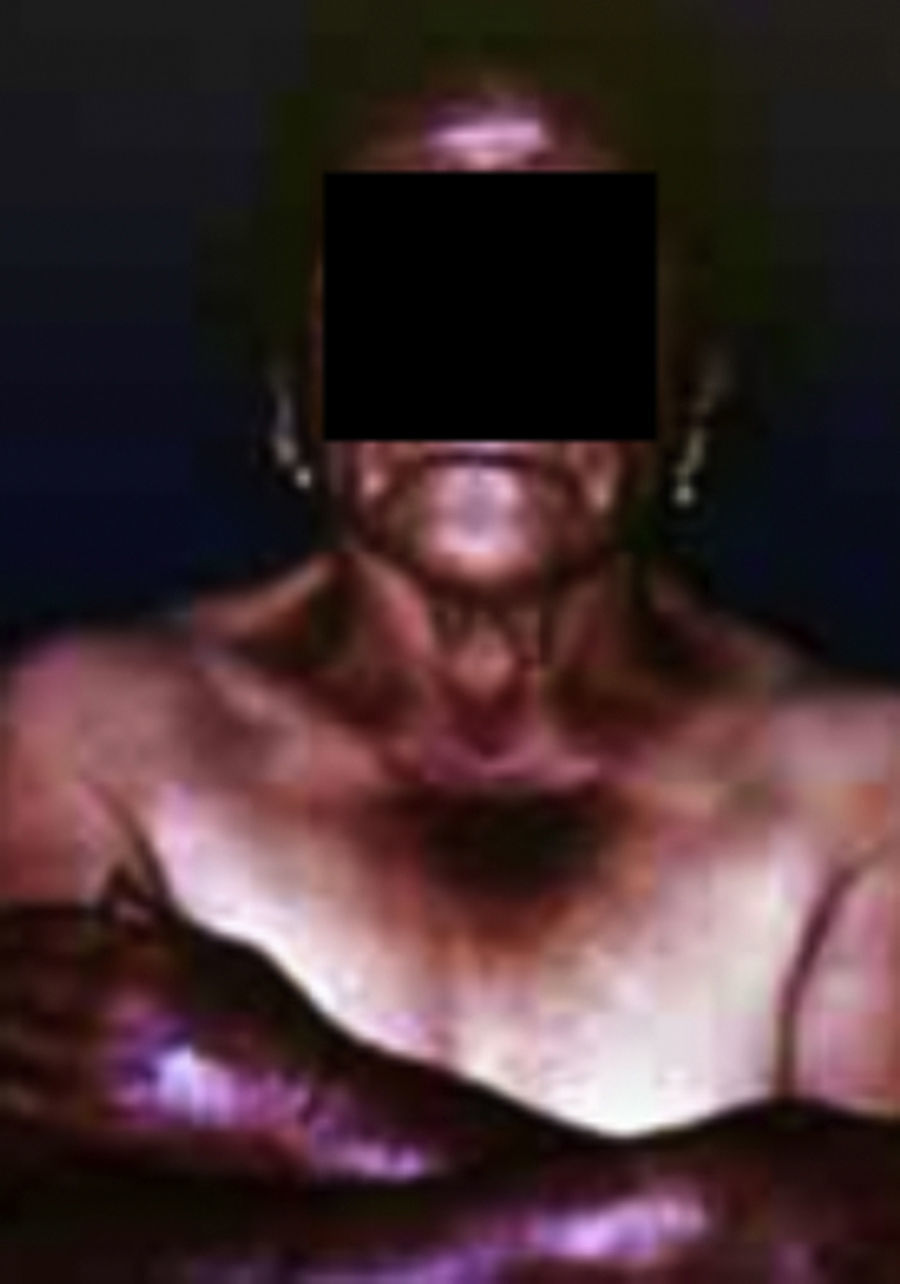
Rubeosis facieiSe caracteriza por un enrojecimiento crónico de la cara y cuello, se considera como un marcador del buen control de la enfermedad ya que la ingurgitación venosa puede desaparecer cuando el nivel de glucosa está controlado.
Los únicos datos sobre la prevalencia de la rubeosis reportan que es mayor al 59%9,11.
Telangiectasia periunguealSe presenta como venas capilares rojas, dilatadas que se pueden ver a simple vista o valorando la microcirculación de la dermis superficial mediante capilaroscopia7,9,13. Aunque de manera clásica se ha asociado a escleroderma y dermatomiositis, se encuentran de manera frecuente entre pacientes con DM, se ha descrito una prevalencia del 49% en los pacientes con DM. Su presencia debe alertar hacia microangiopatía diabética9.
PruritoSe observa en el 25% de los pacientes con diabetes8. Los pacientes frecuentemente presentan prurito anal o vulvar, generalmente asociado con candidiasis. La glucosuria es un factor importante en la génesis de este síntoma ya que al remitir esta el prurito desaparece. El prurito asociado a alguna otra causa, especialmente a xerosis, debe ser tratado rápidamente ya que se pueden producir excoriaciones que sirven como vía de entrada a agentes infecciosos. En diabetes mellitus el prurito se considera uno de los datos subjetivos más comunes, aunque no específico10,20,21.
Piel secaA pesar de no ser una condición específica de la diabetes es una molestia muy común entre la población con diabetes, pues estos pacientes tienen menor hidratación y producción de grasa, lo cual aunado a la neuropatía diabética provoca alteraciones en la microcirculación y en la actividad de las glándulas sudoríparas20.
Eritema palmarNo hay estudios suficientes sobre la prevalencia en Norteamérica, existen 2 estudios observacionales en Pakistán que reportan una prevalencia del 4%.
Se cree que es una complicación microvascular de la diabetes mellitus tipo 1 y 2. Se trata de un eritema asintomático ligeramente caliente, simétrico que frecuentemente se limita a las regiones tenar e hipotenar. Se diferencia del eritema fisiológico que involucra toda la palma, causado por temperatura, estado emocional, elevación de la mano, y presión9.
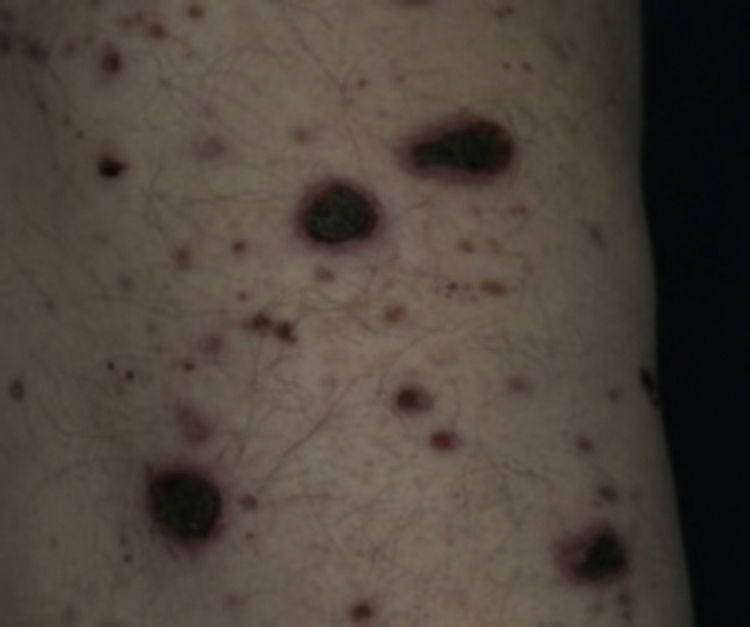
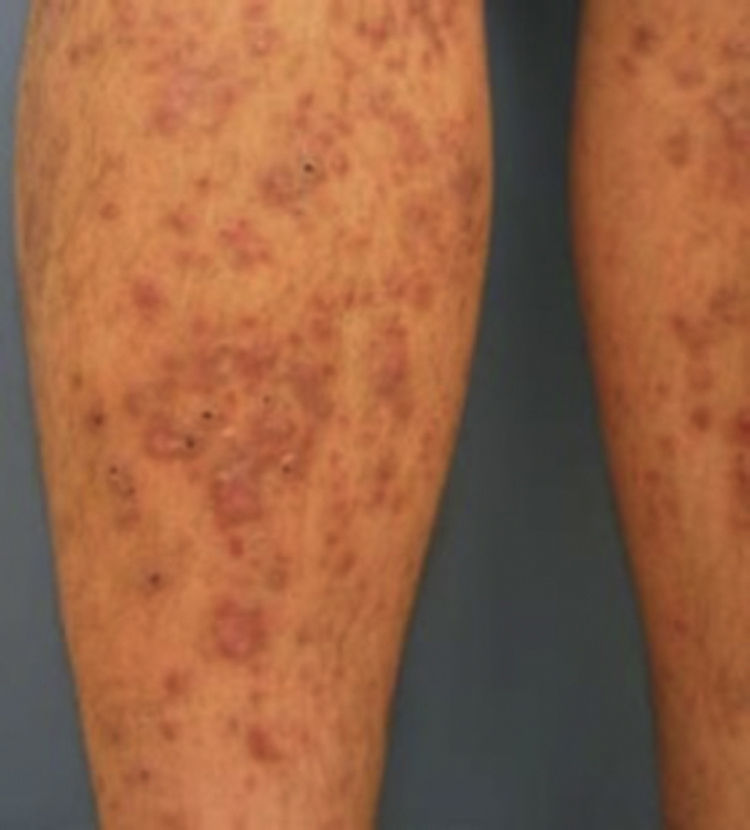
Púrpura pigmentadaLa púrpura pigmentada también llamada dermatosis purpúrica pigmentada, coexiste en aproximadamente el 50% de los casos de dermopatía diabética. En ausencia de dermopatía diabética, la púrpura pigmentada no se considera marcador de diabetes.
Se trata de un grupo idiopático, heterogéneo, progresivo de trastornos cutáneos que ocasionan parches de color naranja o café, de 0.3 a 1cm de diámetro, que se presentan generalmente en adultos mayores con diabetes, apareciendo como marcador de microangiopatía estructural. Se conocen 6 variantes clínicas, la más común es la forma pigmentada progresiva o enfermedad de Schamberg.
Estas lesiones asintomáticas se presentan especialmente en las piernas en la región pretibial, ocasionalmente también en codos y el dorso del pie9 (fig. 14).
Púrpura pigmentada.
Tomado de: Murphy-Chutorian et al.9.
Es causada por extravasación de eritrocitos del plexo venoso superficial y se ha determinado que la insuficiencia cardiaca con edema de miembros inferiores es el factor precipitante. El color se debe a depósitos de hemosiderina liberada de los eritrocitos7,9.
Liquen planoSeyhan et al.22 demostraron que la mitad de los pacientes con liquen plano presentan alteraciones en el metabolismo de la glucosa. En la población con DM, la incidencia de liquen plano es del 1.6%9.
Clínicamente se presenta como lesiones eritematosas, poligonales, pruriginosas, pigmentadas y estrías de Wickham (líneas blanquecinas finas). Típicamente afecta muñecas, codos, piernas y dorso de los pies8,13 (fig. 15).
Liquen plano
Tomado de: Van Hattem et al.13.
Es una enfermedad inflamatoria crónica de la piel con manifestaciones sistémicas, con prevalencia mundial estimada del 1 al 3%. Se han asociado diversos factores de riesgo como tabaquismo, hipertensión, obesidad y resistencia a la insulina, en pacientes obesos tiende a ser más frecuente y grave.
Los pacientes con psoriasis tienen 1.5 veces mayor riesgo de desarrollar diabetes, incluso 2 veces más si presentan psoriasis severa.
Existen estudios que proveen evidencia de posibles enlaces entre psoriasis y DM tipo 2: procesos inflamatorios mediados inmunológicamente comunes (citosinas inflamatorias IL 6 y TNF), participación de leptina y adiponectina y factores ambientales como tabaquismo.
Los mecanismos patológicos se centran en vías inflamatorias y susceptibilidad genética9.
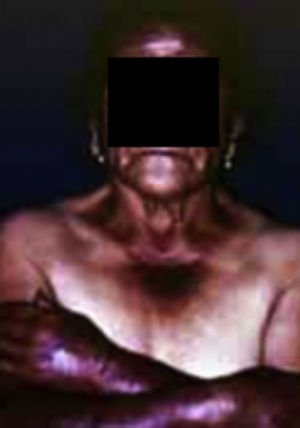
VitiligoEs un desorden cutáneo adquirido, crónico, despigmentante caracterizado por manchas hipocrómicas y acrómicas bien delimitadas, por lo general sin alteraciones sistémicas (fig. 16). Su localización tiende a ser simétrica, predominando en el dorso de las manos, muñecas, antebrazos, contorno de ojos, boca, zonas genitales y pliegues de flexión. Se estima una prevalencia mundial del 0.1 al 2%8,10, y del 1 hasta el 7% de los pacientes con DM tipo 1 presentan esta enfermedad, puede preceder el inicio de diabetes clínicamente evidente7,9,13.
Eritrasma.
Tomado de: Santamaría y Barrios10.
La causa exacta se discute aún, se cree que se debe a la pérdida de melanocitos cutáneos o bien pérdida de su función, mediado por un proceso autoinmune, también intervienen factores genéticos, neurológicos y psicológicos. La teoría inmunitaria ha tomado mucho auge dada la importante relación entre el vitíligo y los padecimientos autoinmunes como diabetes mellitus tipo 1, síndrome poliglandular autoinmune, anemia perniciosa, enfermedad de Addison y trastornos tiroideos7–9,13.
Eritema erisipeliformeEritema que se presenta en el dorso del pie, parece correlacionar con la evidencia radiológica de destrucción ósea y predice la aparición de gangrena incipiente.
Puede ser confundido con erisipela, pero no se asocia con fiebre, velocidad de sedimentación globular aumentada o leucocitosis. La presencia de esta manifestación es un signo importante de microangiopatía funcional localizada7,10.
Porfiria cutánea tardaSe ha encontrado que la diabetes mellitus está asociada a este tipo de porfiria en 8 al 22% de los casos, con una mayor frecuencia en los hombres. La razón de esa asociación se desconoce10.
Manifestaciones cutáneas de las complicaciones de la diabetes mellitusMacroangiopatíaLos pacientes diabéticos tienen una mayor incidencia de infartos miocárdicos y accidentes vasculares cerebrales a más temprana edad que las personas sin diabetes. Los cambios ateroscleróticos también se pueden presentar en las extremidades inferiores con cambios en la piel como, pérdida del vello, atrofia, pies fríos, claudicación intermitente, piel brillante, onicodistrofia y palidez con la elevación. La enfermedad vascular periférica rara vez limita el flujo sanguíneo, pero mínimas inflamaciones o traumas de la piel producen demandas metabólicas que no pueden ser cubiertas y llevan a la ulceración y gangrena9,10.
MicroangiopatíaEntre las manifestaciones cutáneas de la microangiopatía se encuentran: la dermopatía diabética, la púrpura pigmentaria, la rubeosis faciei (prototipo de microangiopatía funcional) y el eritema similar a la erisipela10,23,24.
Neuropatía diabéticaLa neuropatía más frecuente en DM es la polineuropatía distal motora y sensitiva10.
Las manifestaciones cutáneas de la neuropatía autonómica incluyen intolerancia al calor, hiperhidrosis de la mitad superior del cuerpo y anhidrosis de los miembros inferiores, estos cambios pueden llevar a xerosis severa y fisuración de la piel.
La dilatación vascular, también resultado de la neuropatía autonómica se manifiesta con aumento de la temperatura y eritema.
La neuropatía motora en miembros inferiores conlleva a un desequilibrio entre los músculos flexores y extensores, desplazamiento de los cojinetes del tejido graso y subluxación de los huesos del pie. Las manifestaciones típicas de la neuropatía sensitiva en pacientes con DM incluyen parestesias con disminución de la sensibilidad para el dolor y temperatura, así como ardor en las piernas sobre todo por la noche. Este déficit sensorial predispone a sufrir lesiones que son especialmente peligrosas en el paciente diabético por los problemas de cicatrización9,10.
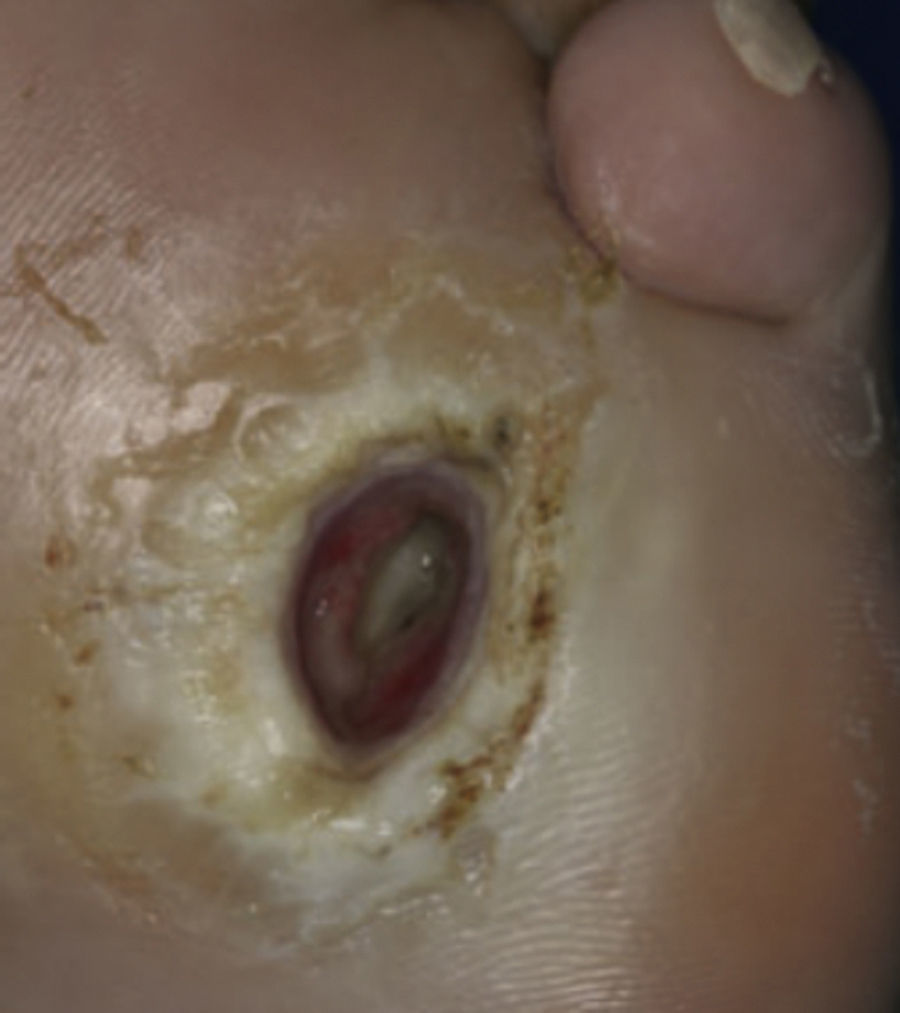
Síndrome de pie diabéticoUna manifestación muy importante en el paciente con diabetes es el síndrome de pie diabético que ocurre en el 15 a 25% de los pacientes y aproximadamente una cuarta parte de estos requerirán amputación8.
La combinación de la neuropatía motora y sensitiva con factores mecánicos y microangiopatía juega un papel muy importante en el desarrollo del pie diabético9,10.
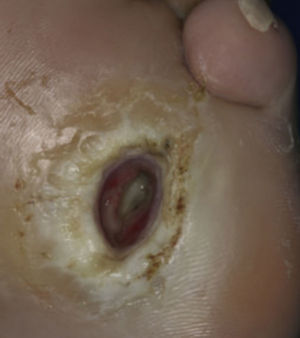
El mal perforante constituye uno de los hallazgos más frecuentes. Se localiza por lo general en los puntos de mayor presión, comienza como una hiperqueratosis que se va acentuando y posteriormente una ulceración indolora, casi siempre circular y en sacabocado. Las úlceras diabéticas debido a la vasculopatía progresan con lentitud por las fases de cicatrización resultando en úlceras crónicas, que pueden infectarse y formar abscesos profundos u osteomielitis8,10,25 (fig. 17).
Síndrome de pie diabético (mal perforante plantar).
Tomado de: Behm et al.8.
Las infecciones cutáneas ocurren en el 20 al 50% de los pacientes con diabetes mellitus (especialmente DM tipo 2).
La microcirculación alterada, la neuropatía periférica, la vasculopatía, la alteración de la función de barrera de la piel, los trastornos ácido-base y la respuesta inmune alterada son factores que vuelven a los pacientes diabéticos vulnerables a infecciones8–10,13.
Infecciones micóticasCandidiasis (moniliasis)Las infecciones candidiásicas deben ser consideradas indicadores tempranos de DM no diagnosticada7–10,13,24. Se encuentran en el 15 al 28% de los pacientes con diabetes8.
En el entorno del paciente con DM, las infecciones más frecuentes son queilitis angular, signo clásico de diabetes en niños (se manifiesta por eritema y fisuras que forman un triángulo de base externa).
Cuando la infección se presenta en manos o pies afecta a tres áreas principalmente (fig. 18) ocasionando: a) paroniquia b) afección de los pliegues interdigitales (erosión interdigital blastomicética), y c) onicomicosis por Cándida, caracterizada por onicopaquia más acentuada en la base con estrías transversales; la placa ungueal muestra despigmentación o adquiere una coloración amarillenta, verde o negra7–10.
Paroniquia.
Tomado de: Santamaría y Barrios10.
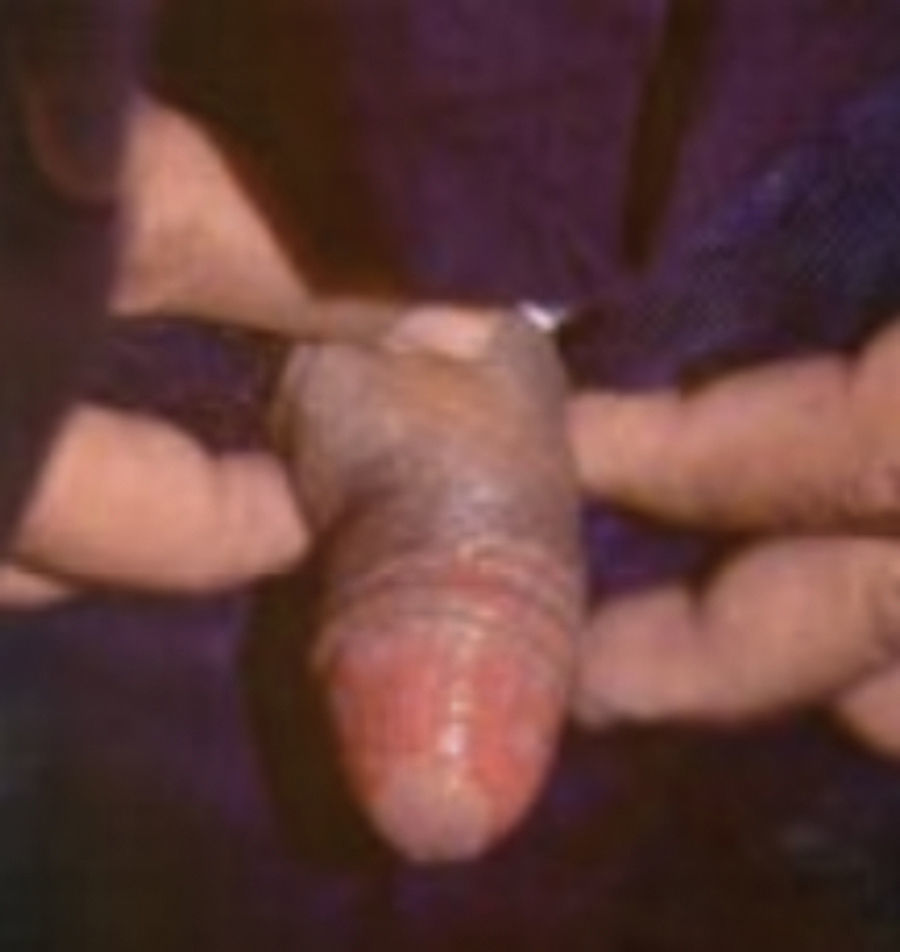
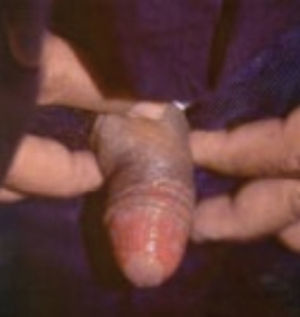
El prurito vulvar, infección inframamaria y vulvovaginitis candidiásica recurrente podría ser una señal de la existencia de diabetes mellitus en mujeres, en los hombres, mucho menos común pero puede aparecer balanitis, balanopostitis y fimosis (fig. 19)8–10.
Balanitis por Cándida.
Tomado de: Santamaría y Barrios10.
Las dermatofitosis son micosis superficiales causadas por hongos parásitos de la queratina, llamados dermatofitos, de los géneros Trichophyton, Microsporum y Epidermophyton, que afectan piel y anexos, y excepcionalmente invaden tejidos profundos. El dermatofito más encontrado es Tricophyton rubrum7–9.
Los signos de infección por T. rubrum son piel blanquizca, no inflamada, con descamación y arrugas en palmas y plantas, frecuentemente con afectación de uñas. La infección asociada interdigital e intertrigo por T. mentagrophytes se presenta con maceración y descamación superficial con borde activo13. La tiña de los pies es la forma más prevalente de este tipo de infecciones tanto en la población general como en los pacientes con DM.
Las infecciones por dermatofitos probablemente no son más comunes en los pacientes diabéticos que en los no diabéticos, pero sí son de especial interés pues pueden conllevar a inflamación, fisuración, y servir como portal para infecciones bacterianas, complicando la evolución7,9,10.
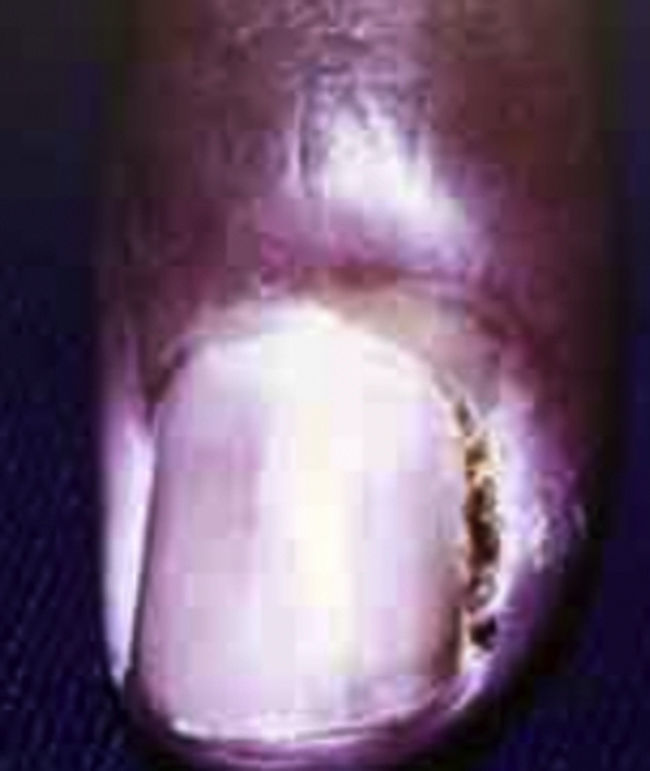
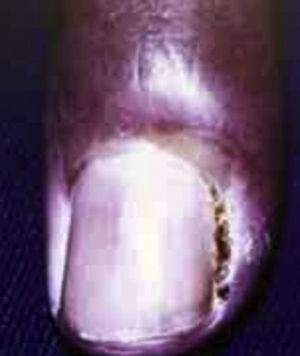
OnicomicosisEs común en pacientes con diabetes, causada comúnmente por Cándida o Trichophyton9,10. La onicomicosis ha sido reportada hasta en el 50% de los pacientes diabéticos, el riesgo aumenta con la edad y en el sexo masculino.
Los signos de onicomicosis incluyen decoloración amarilla de la uña, hiperqueratosis subungueal, onicolisis distal y distrofia.
Esta infección es especialmente peligrosa pues representa un portal de entrada a patógenos en la parte más distal del cuerpo en pacientes extremadamente susceptibles debido a la mala cicatrización9.
MucormicosisSe trata de una rara infección micótica oportunista que ocurre más frecuentemente en pacientes con DM. Causada usualmente por la especie Rhizopus o menos frecuente por la especie Mucor de Zygomicetes y Ficomicetos.
Los pacientes con hiperglucemia y cetoacidosis tienen mayor predisposición de presentar infecciones micóticas profundas o mucormicosis rinocerebral9,10,13.
La forma típica de presentación es con dolor ocular o facial y congestión nasal, en ocasiones también hay malestar y fiebre, posteriormente aparecen costras negras o pus en el septum nasal o paladar; sin tratamiento se puede extender a los senos maxilar o etmoidal, paladar y órbita. La afectación cerebral ocurre en dos tercios de los pacientes7,10. La mucormicosis cutánea inicia como celulitis que progresa a necrosis, trombosis e invasión de los vasos sanguíneos y es inevitablemente fatal sin intervención9.
BlastomicosisCausada por Blastomyces dermatitidis, es otra infección micótica oportunista no contagiosa que afecta desproporcionadamente a pacientes con DM. Los órganos más afectados son pulmones y piel. La infección usualmente ocurre por inhalación de esporas, o con menos frecuencia por contacto cutáneo.
Los síntomas iniciales incluyen tos seca, fiebre, fatiga y malestar general, las manifestaciones cutáneas son variables, pero típicamente son pequeñas pústulas que se rompen y ulceran o forman abscesos.
El diagnóstico se obtiene mediante la identificación del organismo por microscopia directa, cultivo, histopatología o pruebas serológicas9.
Infecciones bacterianasInfecciones por estafilococos y estreptococos β hemolíticosSon las infecciones bacterianas más comunes en los pacientes diabéticos, que causan impétigo, erisipelas, foliculitis, carbunco, furunculosis, orzuelos y ectima. Las infecciones bacterianas en estos pacientes pueden progresar a gangrena y hasta fascitis necrotizante, una emergencia dermatológica7.
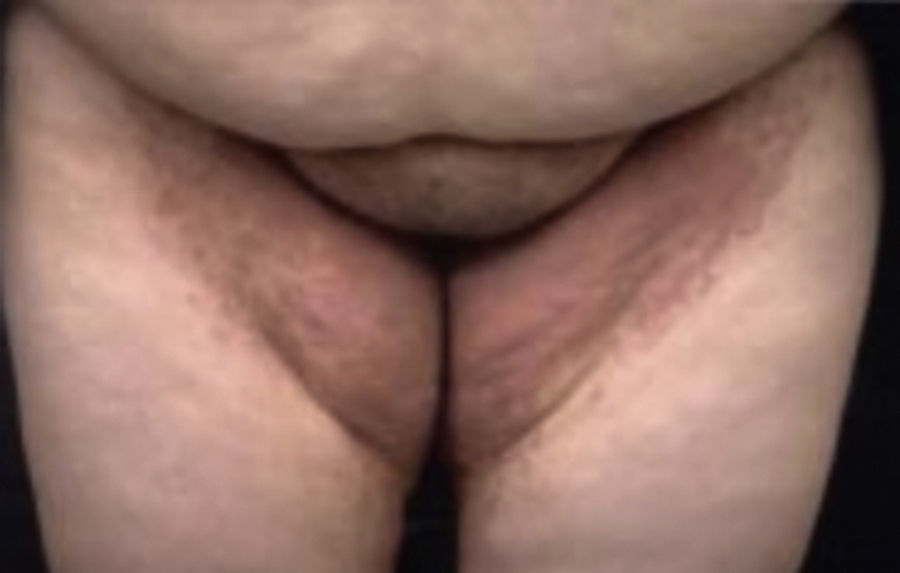
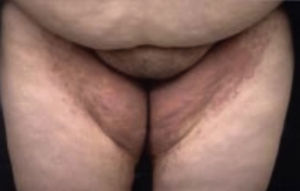
EritrasmaEn los pacientes diabéticos se encuentra una mayor prevalencia de eritrasma que es una infección superficial crónica causada por Corynebacterium minutissimum, se caracteriza por placas ligeramente escamosas, con bordes activos, de color café rojizo, distribuidas típicamente en el área interna de los muslos, escroto, área crural y en el cuarto espacio de los dedos de los pies, generalmente es asintomático pero puede ser pruriginoso. Sudor, fricción y maceración juegan un papel importante en su desarrollo.
Al observarse con la lámpara de Wood se nota una fluorescencia de color rojizo coral debida a la producción de porfirinas, este hallazgo ayuda a hacer el diagnóstico diferencial con intertrigo causado por estafilococo, que aparece idéntico con la luz normal (fig. 20)9,13,24.
Intertrigo por Cándida.
Tomado de: Santamaría y Barrios10.
La infección por P. aeruginosa en los espacios de los dedos de los pies y de las uñas es más común entre los pacientes diabéticos. Se observa una decoloración verdosa en las uñas de los pies y se puede observar fluorescencia verde bajo la lámpara de Wood9,13.
Otitis externa malignaSe trata de una rara infección de la piel del conducto auditivo externo (CAE) causada por P. aeruginosa que puede poner en peligro la vida del paciente y ocurre con mayor frecuencia entre los adultos mayores con diabetes. Un poco más del 50% de los pacientes afectados fallecen. La infección inicia como celulitis con dolor severo del CAE que puede progresar a través de la unión cartilaginosa-ósea a condritis, osteomielitis y cerebritis. Puede existir afectación de los nervios craneanos, especialmente el facial7,9,10,13.
Manifestaciones cutáneas del tratamiento de la diabetes mellitusLa mayor parte de las reacciones cutáneas debido a los hipoglucemiantes orales se deben a las sulfoniluras de primera generación13. Se estima que del 1 al 5% presentan reacciones cutáneas, generalmente una erupción maculopapular durante los 2 primeros meses de tratamiento que se resuelve por lo general de manera espontánea (fig. 21)7,9,10. Otras reacciones cutáneas incluyen eritema generalizado, urticaria, erupciones liquenoides, eridema exudativo multiforme, dermatitis exfoliativa, eritema nudoso y fotosensibilidad.
Fotosensibilidad
Tomado de: Miracle-López y de la Barreda-Becerril7.
Con esta biguanida que de hecho es el hipoglucemiante oral de primera elección en la DM tipo 2, se han reportado erupción psoriasiforme, eritema exudativo multiforme y vasculitis leucocitoclástica, eritema, exantema, prurito y urticaria8,9,13.
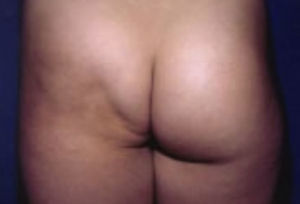
InsulinaPara la insulina, las más frecuentes son reacciones alérgicas (5-10%), pero con el advenimiento de la insulina humana recombinante la alergia asociada ha disminuido a menos del 1%; lipoatrofia y lipohipertrofia son las otras condiciones más frecuentemente asociadas (figs. 22 y 23)9,13,20,26,27.
Lipohipertrofia.
Tomado de: Santamaría y Barrios10.
Lipoatrofia.
Tomado de: Santamaría y Barrios10.
La lipohipertrofia adquiere una importancia particular debido a que se han notificado casos de absorción irregular, y por tanto pueden verse fluctuantes los niveles de glucemia8,9,13,26,27.
ConclusionesLas manifestaciones cutáneas de la diabetes pueden presentarse en pacientes ya conocidos, pero también pueden ser también el primer signo de una DM no diagnosticada e incluso preceder el diagnóstico por varios años.
En su mayoría las manifestaciones cutáneas de la DM no ponen en riesgo la vida, sin embargo sirven como marcadores importantes de complicaciones internas, pues la mayoría de los mecanismos fisiopatológicos correlacionan con macro, microangiopatía, neuropatía y un control glucémico alterado.
Estas condiciones cutáneas también afectan psicológicamente a quien las padece, por lo que su tratamiento además de mejorar el pronóstico al diagnosticar tempranamente y llevar hacia un mejor control metabólico a los pacientes, les mejora su autopercepción y calidad de vida.
Se deben continuar los esfuerzos en la educación de los pacientes y fomentar mejoras en el estilo de vida para detener la epidemia de la diabetes mellitus y sus complicaciones.
FinanciamientoNo se recibió patrocinio para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.