La mucormicosis rinoorbitaria es bien conocida como una enfermedad fúngica devastadora, causada principalmente por la familia Mucoraceae. Esta fatal infección es frecuentemente observada en pacientes que tienen inmunocompromiso como es el caso de diabéticos, pacientes con VIH o quienes padecen enfermedades renales graves. La aplasia medular se conoce como un padecimiento potencialmente mortal, que resulta en pancitopenia y médula ósea hipocelular.
Presentamos el caso de un paciente de 20 años de edad, tratado por aplasia medular en el Servicio de Hematología del Hospital Civil de Guadalajara. El paciente fue tratado con múltiples transfusiones y danazol para su padecimiento primario. Cuatro meses posteriores al diagnóstico, acude al Servicio de Urgencias con dolor a la movilización del globo ocular y quemosis conjuntival en el ojo izquierdo. Este escenario clínico evoluciona tórpidamente en un ojo ciego y doloroso, a pesar de anfotericina liposomal, anfotericina B y antibióticos de amplio espectro. La resonancia magnética (RM) muestra destrucción de tejido óseo de la pared interna, y engrosamiento del músculo recto interno. Se realiza biopsia orbitaria y el reporte histopatológico demuestra hifas y datos concluyentes con mucormicosis. Se decide realizar exenteración y finalmente, la infección se controla. Este caso ilustra cómo una infección que evoluciona rápidamente en un paciente con aplasia medular, puede requerir una cirugía mutilante con el fin de aumentar la tasa de sobrevivencia.
Rhino-orbital mucormycosis is well known as a devastating fungal disease caused mostly by Mucoraceae family. This fatal infection is frequently seen in patients who are immunocompromised such as diabetics, HIV patients and those with chronic renal failure. Bone marrow aplasia is known as a potential life threatening condition that results in pancytopenia with a hypocellular bone marrow. We present a 20-year-old patient treated for bone marrow aplasia by the hematology department at the Hospital Civil de Guadalajara. The patient was treated with multiple transfusions and danazol for his primary condition. Four months after the diagnosis, he attended the Emergency Room department with pain on ocular movements and conjunctival chemosis on his left eye.
This clinical scenario rapidly evolves into a blind, painful eye, despite liposomal amphotericine B and wide-spectrum antibiotics. Magnetic Resonance shows bone destruction of the internal orbital wall and thickening of the internal rectus muscle. An orbital biopsy is performed and histopathology reports Hyphae, conclusive of mucormycosis. Orbit evisceration was performed, and the infection was finally controlled. This case-study illustrates how a rapidly evolving fungal infection due to bone marrow aplasia might need mutilating surgery in order to increase survival rate
• Introducción
La mucormicosis es una infección grave proveniente de la familia de los Mucoraceae o mucorales, pero comúnmente se utiliza el término de zigomicetos, por ende también conocida como zigomicosis.
Dentro de la familia de los Mucoraceae o mucorales se encuentran tres subfamilias, Mucor, Rhizopus y Absidia, que son considerados los hongos responsables de esta infección micótica.
Esos hongos saprófitos se encuentran de manera natural en pan, vegetales, frutas, y se puede encontrar como parte de la flora normal en el organismo, especialmente si las muestras son de boca, garganta, nariz e incluso heces en un adulto sano.
Dicha infección es poco frecuente en individuos sanos. La inhalación de esporas provee el acceso a la mucosa oral y nasal del humano. En personas sin compromiso inmunológico, estas esporas son eliminadas por fagocitosis, mientras que en el huésped inmunocomprometido puede haber germinación y formación de hifas con invasión vascular. El hongo tiende a crecer en la lámina elástica de los vasos sanguíneos disecando los mismos, provocando trombosis localizada y necrosis. En este momento se entra en un círculo vicioso. El tejido infartado crea un ambiente propicio para el crecimiento micótico, el pobre riego vascular de la zona limita la penetración adecuada de la terapia médica para erradicar el hongo1 y posteriormente, en el curso natural de la enfermedad, la órbita es invadida secundariamente por canales venosos, pudiendo alcanzar el encéfalo, ocasionando la muerte del paciente.2
Los neutrófilos son las principales células encargadas en el proceso de abatir la infección por este tipo de hongos, la neutropenia aumenta también significativamente el riesgo de padecer mucormicosis rinoorbitaria. En los pacientes con VIH, el problema radica principalmente en los linfocitos CD4, sin embargo se ha observado que también se encuentra un déficit para la quimiotaxis y la fagocitosis de los neutrófilos, no obstante hay artículos que documentan que el factor más importante para padecer mucormicosis rinoorbitaria no es el hecho de padecer VIH en sí, sino tener también neutropenia.3
Como se ha mencionado con anterioridad, las infecciones de este tipo se dan en los pacientes que tienen algún tipo de inmunocompromiso, tal es el caso de pacientes con VIH, diabéticos, con algún tipo de cáncer y en general, por algún tipo de neutropenia.
En este tipo de infecciones fúngicas la mortalidad es alta, se presume que aún con tratamiento antifúngico, la mortalidad alcanza incluso más del 40% en caso de algún padecimiento hematopoyético relacionado a malignidad, la mortalidad aumenta hasta en un 25% a lo previamente descrito según algunos autores.4
La diabetes se asocia en un 80% a 60% en esta entidad, en general cuando un estudio histopatológico nos muestra hifas no septadas con angulación a la derecha de sus ramas, se puede presumir del diagnóstico de mucormicosis.1
De manera sistemática se describen varios pasos para el manejo de esta infección, entre ellos está llegar a un diagnóstico temprano, el tratamiento de la enfermedad subyacente, una buena terapia antifúngica y tratamiento quirúrgico oportuno, a este ultimo punto se hace una mención especial más adelante.
Existen estudios en los que remarcan la importancia de descartar lo antes posible esta entidad cuando se sospecha. Se ha descrito el cambio de una tasa de sobrevida de un 83% hasta un 47%, si el tratamiento tarda más de seis días en realizarse, sin embargo al realizar el diagnóstico en menos de cinco días, la mortalidad se llega a disminuir de manera significativa.4
• Presentación de caso
Paciente masculino de 20 años de edad, originario y residente de Guadalajara, Jalisco, soltero, con escolaridad completa, trabajador en la construcción, quien presenta dolor a la movilidad ocular en ojo izquierdo.
Inicia su padecimiento cuatro meses previos con astenia, adinamia, se le diagnostica aplasia medular por parte del Servicio de Hematología, recibiendo tratamiento a base de danazol y múltiples transfusiones.
Acude al Servicio de Urgencias por presentar dolor a los movimientos oculares y aumento de volumen localizado en ojo izquierdo.
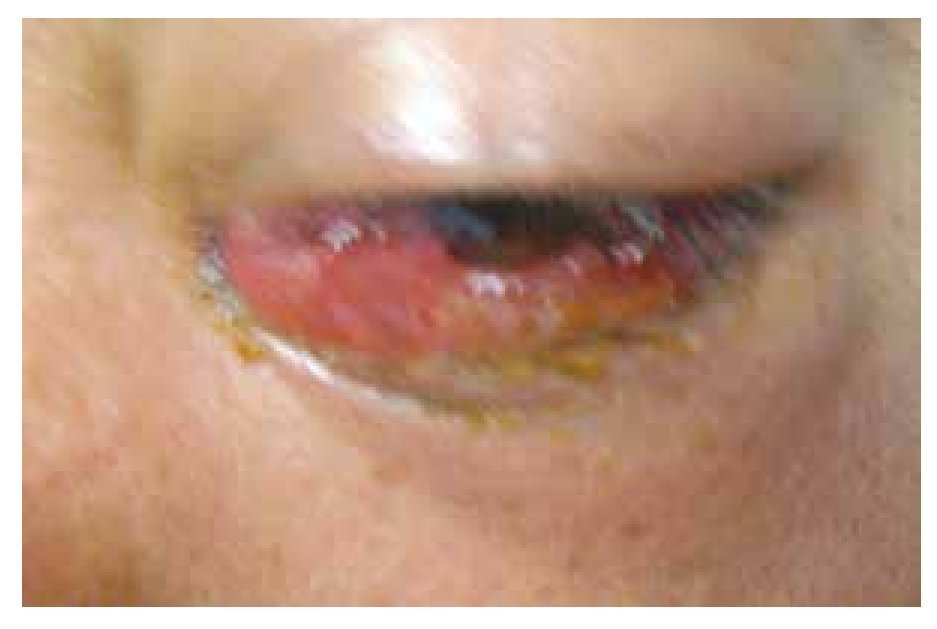
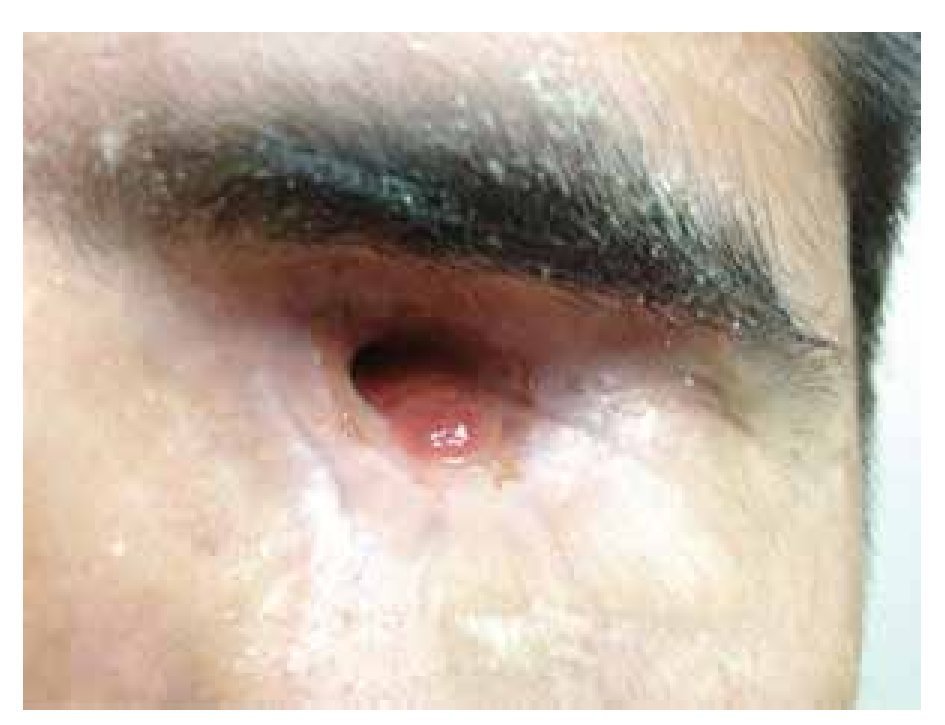
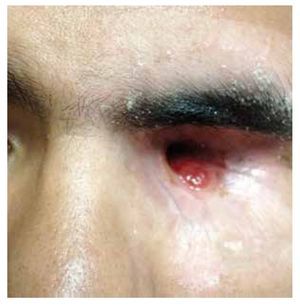
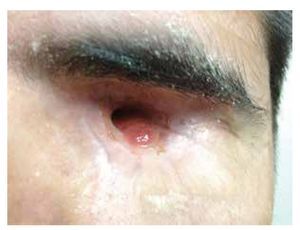
A la exploración física, se encuentra agudeza visual respetada en ambos ojos, se observa ligero aumento de tamaño en región orbitaria, se acompaña de quemosis conjuntival, se observa escasa secreción mucopurulenta. Segmento anterior respetados, reflejo fotomotor y consensual respetados, fundoscopía sin alteraciones hasta el momento (Figura 1).
• Figura 1. Paciente en contexto de mucormicosis orbitaria en ojo izquierdo, proptosis evidente, quemosis, limitación en todas las ducciones.
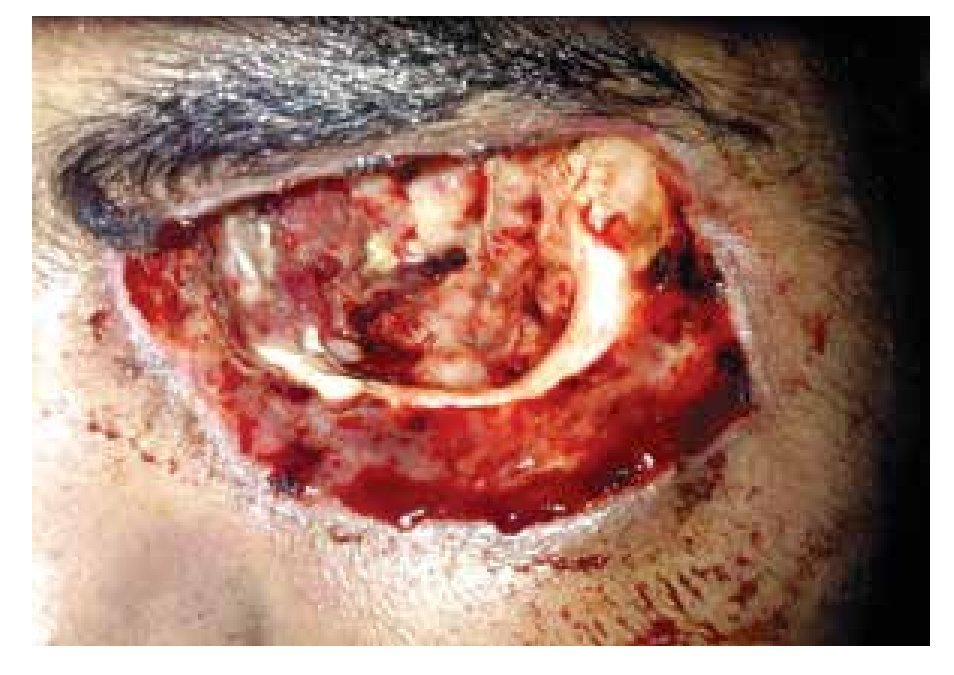
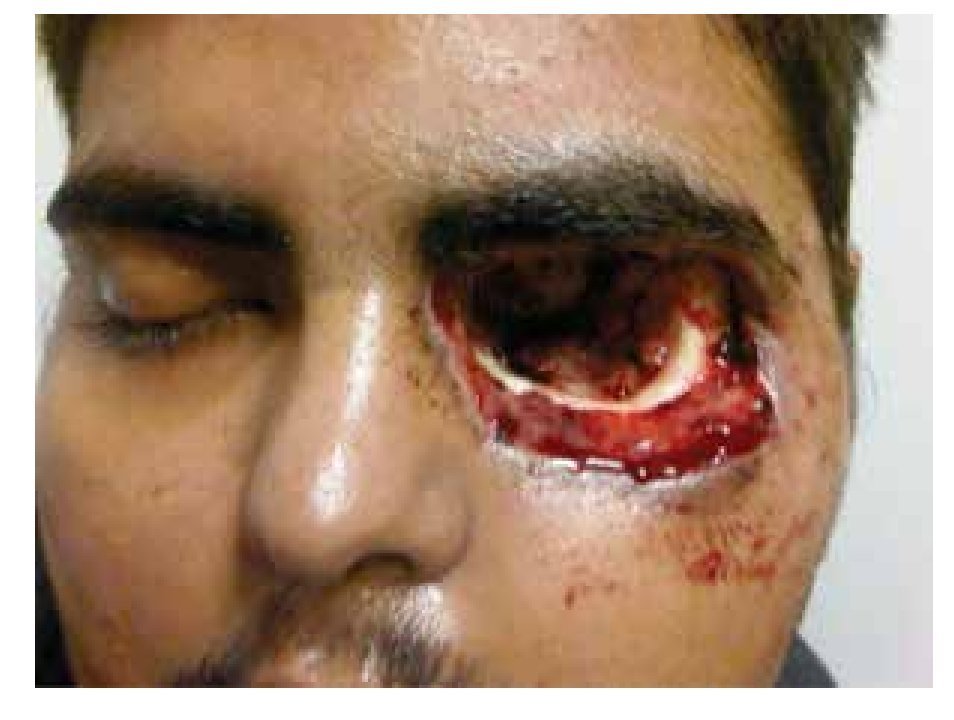
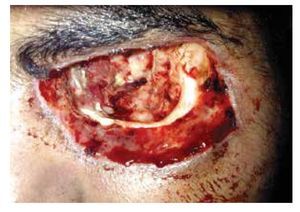
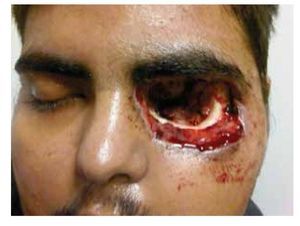
Dadas las características del cuadro y el contexto clínico del paciente, se decide iniciar con esquema estándar de anfotericina B liposomal a dosis de 7.5 mg/Kg/día, más doble esquema antibiótico de amplio espectro. El paciente evoluciona tórpidamente en un lapso de dos semanas aproximadamente, con amaurosis del ojo izquierdo, se realiza resonancia magnética (RM) de cráneo, donde se observa destrucción ósea de pared orbitaria interna, así como engrosamiento del recto interno. Se decide realizar una toma de biopsia de músculo y grasa periorbitaria, encontrando hifas y datos concluyentes con mucormicosis ocular, por lo que se decide realizar exenteración de urgencia (Figuras 2 y 3).
• Figura 2. Imagen del transquirúrgico, exenteración orbitaria ojo izquierdo.
• Figura 3. Posquirúrgico inmediato, un día de evolución.
Las muestras se envían a patología confirmando bordes libres de infección por Mucor. Posteriormente, la condición clínica del paciente evoluciona favorablemente, se agrega a la terapéutica posaconazol.
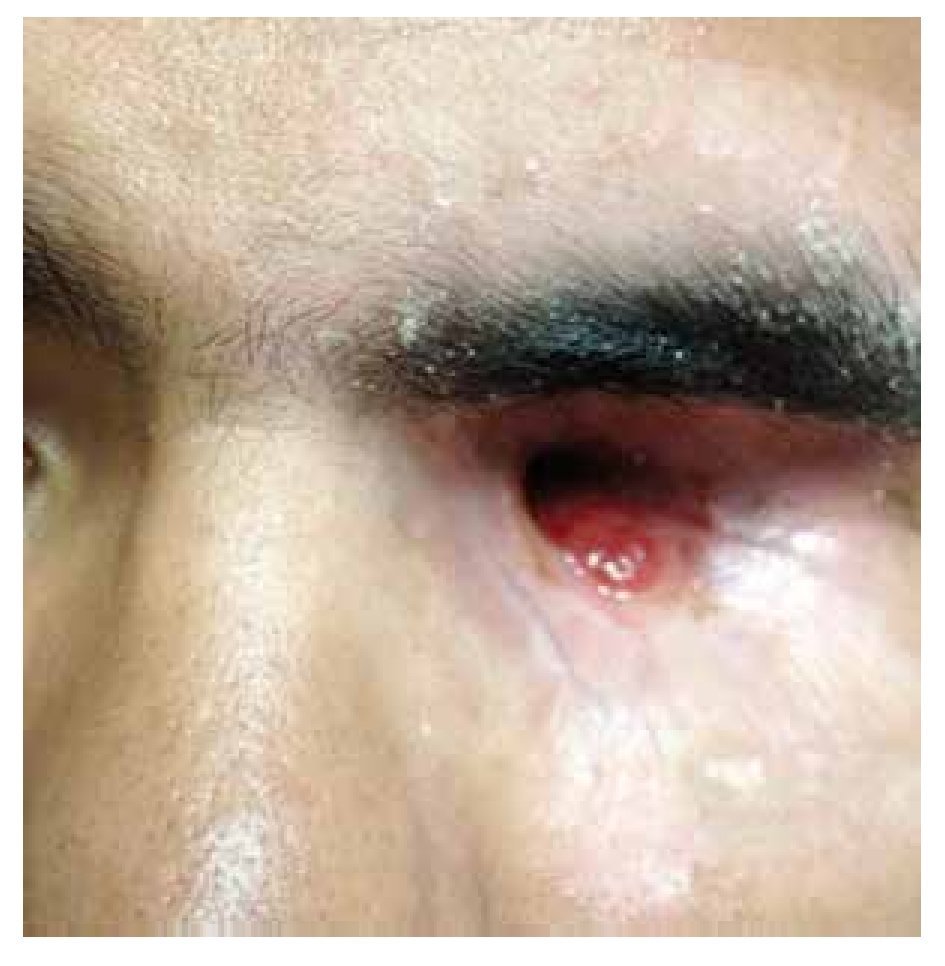
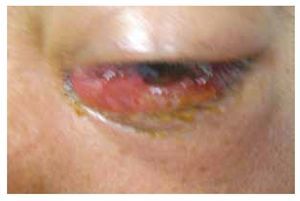
Se cita subsecuentemente al paciente para vigilar su curso clínico, y valorar nuevo plan en caso de recaídas (Figuras 4 y 5).
• Figura 4. Posquirúrgico tardío, seis meses posterior a exenteración.
• Figura 5. Posquirúrgico tardío.
• Discusión
En los casos que se sospecha de mucormicosis rinoorbitaria, debe de iniciarse un protocolo para diagnosticar dicha patología.
A medida que va avanzando la infección se van poniendo de manifiesto varios signos clínicos, tales como la celulitis periorbitaria, edema facial e involucro ocular. Estos datos ya nos pueden estar hablando de una infección severa. Se considera como datos de infección grave que pudiese tener involucro de sistema nervioso central.2
Los métodos de diagnóstico más utilizados en un inicio siempre son de imagen. De ellos, el más utilizado es la tomografía computarizada (TC), y generalmente el dato más común observado en este estudio es la sinusitis. Es importante mencionar que, el hecho de que por TC no se demuestre enfermedad franca o datos compatibles con mucormicosis, no descarta el diagnóstico.
En pacientes con inmunocompromiso importante como es el caso de los pacientes con cáncer pulmonar, el hongo puede encontrarse también en campos pulmonares, es por ello que también se sugiere realizar TC de región pulmonar, para determinar si existe la infección, además de hacer diagnóstico diferencial con aspergilosis, ya que casi por regla general en caso de encontrar más de 10 nódulos se sugiere aspergilosis.
Hay que tomar en cuenta que si no se pretende resolver la enfermedad subyacente, el cuadro tenderá a no mejorar, es por eso que se necesita identificar la entidad predisponente de mucormicosis rinocerebral, en caso de que se utilicen corticoides para algún padecimiento reumatológico o inmunológico, se prefiere disminuirlos de manera significativa en caso de ser posible.
En los pacientes diabéticos se debe restaurar homeostasis, restableciendo los niveles de glucosa a niveles aceptables.
En este caso el diagnóstico de dicha infección no se hace en un principio, pues no se reportan frecuentemente este tipo de infecciones en pacientes con aplasia medular, sin embargo, se esperaría que al haber neutropenia puede manifestarse esta infección, como cualquier otra oportunista.
Como medida dentro de la terapéutica de un paciente con estas características, existen referencias en las que se recomienda restringir la ingesta de hierro y sus derivados. Se ha observado en estudios aleatorizados y controlados, una asociación de niveles altos de hierro y mayor mortalidad en infecciones por mucormicosis. Se ha investigado también utilizar quelantes de hierro para aumentar la sobrevida de los pacientes, sin embargo los resultados no han sido concluyentes. De hecho se recomienda no aplicar derivados de sangre.4 No obstante, en este caso clínico no es posible aplicar esta medida por el diagnóstico ya establecido.
La terapia antimicrobiana debe ser siempre enfocada a tratar el microorganismo causal. Por décadas la anfotericina B ha sido siempre el tratamiento de elección para la zigomicosis, sin embargo, resulta ser nefrotóxico. Recientemente se utilizan fórmulas liposomales de anfotericina B, puesto que puede permanecer el fármaco más tiempo en circulación sistémica sin ser eliminado, y a su vez ser menos nefrotóxico.5 Se dice que si se comparan ambos fármacos, la anfotericina liposoluble ofrece una tasa de sobrevida de hasta 67% comparada con su presentación no liposoluble, que ofrece 39%.3
Se ha descrito sobre la cantidad de anfotericina utilizada para la terapéutica de esta entidad, se sugiere dosis de 4 g aproximadamente. No obstante, en casos como este se utilizan dosis de hasta 20 veces la dosis terapéutica, esto debido a la forma clínica de la anfotericina liposomal.1,6
Fármacos de la familia de los azoles tales como itraconazol, posaconazol, ketoconazol, fluconazol no han demostrado tener actividad confiable contra Mucor, sin embargo se consideran medicamentos de segunda elección en caso de que los polienos no sean bien aceptados por el paciente.
En el caso del paciente presentado, se prefirió utilizar posaconzol como terapia adjunta en el posquirúrgico, y no como monoterapia.
En cuanto al tratamiento quirúrgico, existen referencias que apoyan un tratamiento radical mutilante con el fin de disminuir la mortalidad del paciente, no obstante, recientemente existen autores que apoyan una cirugía más conservadora.
Actualmente no se ha estipulado el tiempo mínimo o máximo para tomar la decisión de intervenir quirúrgicamente al paciente.7,8
El tratamiento conservador oscila entre la no exenteración hasta la debridación focal de tejido afectado, instilando a su vez anfotericina B liposoluble mediante catéteres en la región.1
Dentro de las secuelas que se pudieran presentar con este manejo serían hipoglobo y enoftalmos, dependiendo de la cantidad de tejido resecado.
Considerando que Mucor generalmente crece en ambientes ácidos, y se empieza un proceso repetitivo de invasión, oclusión arterial, hipoxia, acidosis local, necrosis y proliferación significativa; se ha investigado la funcionalidad del uso de la cámara hiperbárica, pues hay estudios que demuestran que a mayor tensión de oxígeno mayor reclutamiento de leucocitos. Esto se puede usar como terapia adjunta a la debridación quirúrgica y anfotericina B.5,6
La mayoría de los casos cuando se decide realizar exenteración, es cuando se sospecha de una alta tasa de mortalidad. De acuerdo con algunos autores, esta cirugía mutilante se realiza para mantener el control sobre la enfermedad como en el caso anteriormente mencionado.7,8
• Conclusiones
La infección por la familia de zigomicetos en la región rinoorbitaria es grave y delicada, puesto que pone en peligro la vida del paciente y muchas veces requiere cirugía mutilante. La decisión en cuanto al manejo quirúrgico es difícil y muy debatida, dependiendo de la evolución y la enfermedad subyacente del paciente en estudio. En general, se sugiere realizar el procedimiento quirúrgico que el cirujano o médico tratante domine, con el fin de no poner en riesgo la vida del paciente. Es preferible utilizar las alternativas quirúrgicas más conservadoras, como el debridamiento focalizado e instilación de anfotericina B mediante catéter en región afectada. Todo dependerá de la localización del tejido infectado, de la severidad de la infección, de la experiencia del cirujano, el tipo de paciente y si se cuenta con los recursos necesarios para realizar dicho procedimiento.
• Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
• Financiamiento
Los autores no recibieron patrocinio para llevar a cabo este artículo.
Correspondencia:
Dr. Diego Zamora de la Cruz.
Hospital N° 278, Colonia El Retiro,
C.P. 45235, Guadalajara, Jal., México.
Teléfono: 33 3613 5745.
Correo electrónico: diegozamora@me.com