¿ Introducción
Las enfermedades inmunológicas tienen una afección multiorgánica. La afección ocular de dichas enfermedades es frecuente y en ocasiones el diagnóstico se establece por la presentación a nivel ocular. La afección oftálmica puede darse a diferentes niveles de los tejidos oculares y perioculares, en donde pueden afectarse desde las estructuras orbitarias y glándula lagrimal, hasta la esclera, úvea y retina, entre otras.
La policondritis recidivante (PR) es una enfermedad inmunológica asociada a inflamación de estructuras cartilaginosas y otros tejidos como el auricular, nasal, ocular, cardiaco, renal, del sistema vascular, nervioso central y respiratorio. Su etiología es desconocida, pero parece estar influenciada por susceptibilidad genética e inmunológica. Aproximadamente un tercio de los pacientes que la padecen tienen otra enfermedad asociada. Su presentación clínica es variable, en ocasiones puede ser subclínica y pasar desapercibida. La afección ocular es frecuente, hasta en 22% en el momento de la presentación y hasta 60% en algún momento de la evolución de la enfermedad. El involucro ocular puede ser leve o severo y manifestarse como epiescleritis, escleritis, adelgazamiento escleral, queratitis ulcerativa periférica, uveítis anterior o posterior, lesiones conjuntivales en parche asalmonado (hiperplasia linfoide) e incluso proptosis.
¿ Presentación del caso
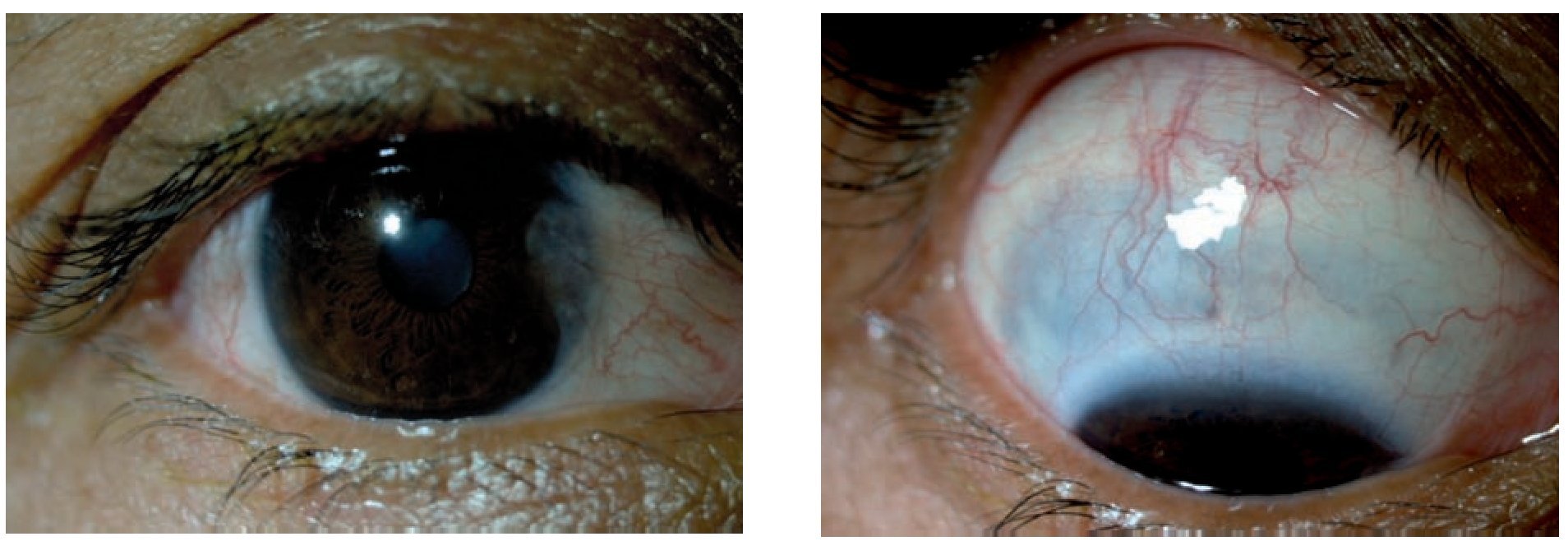
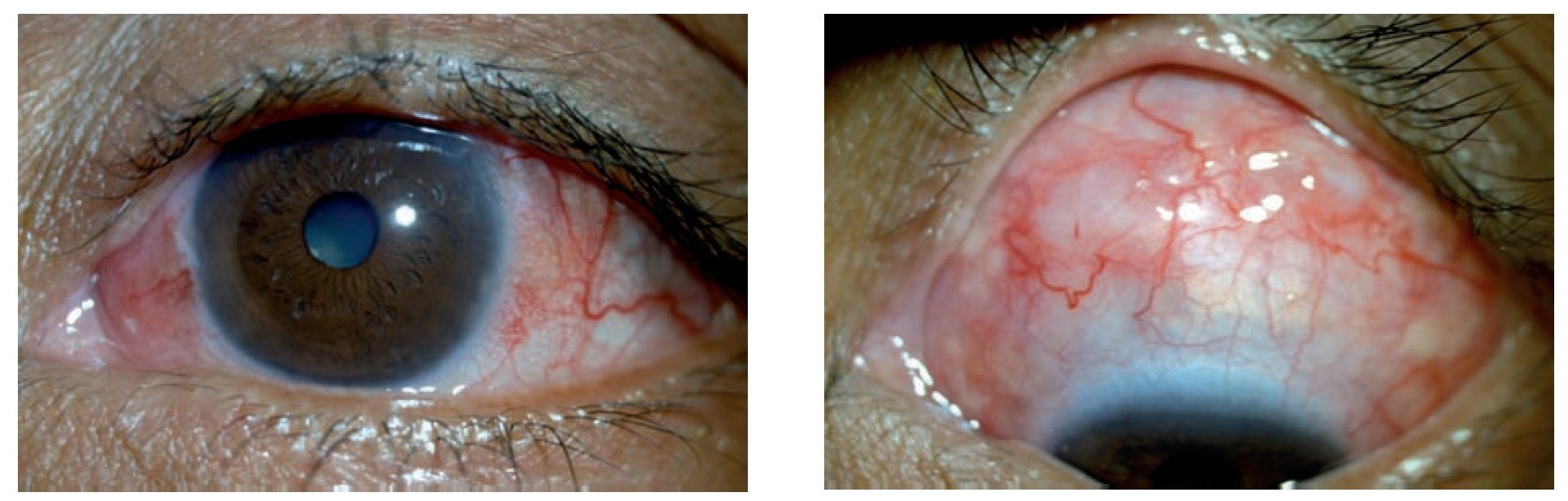
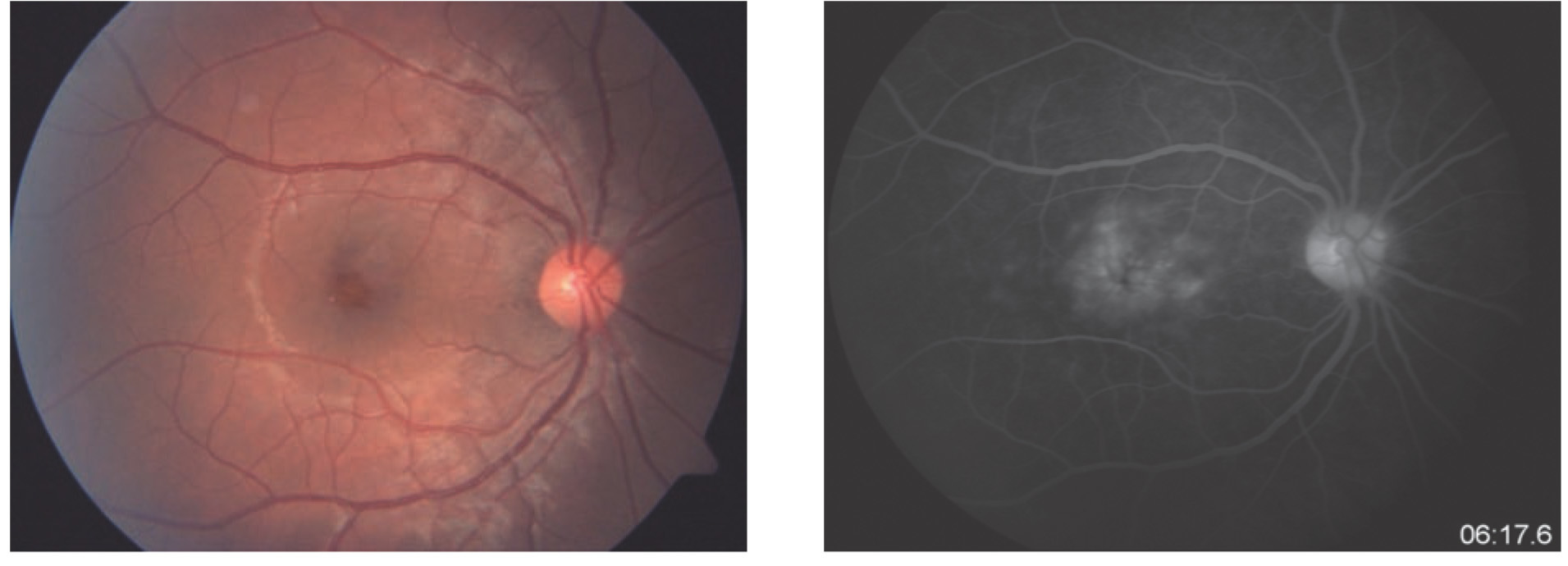
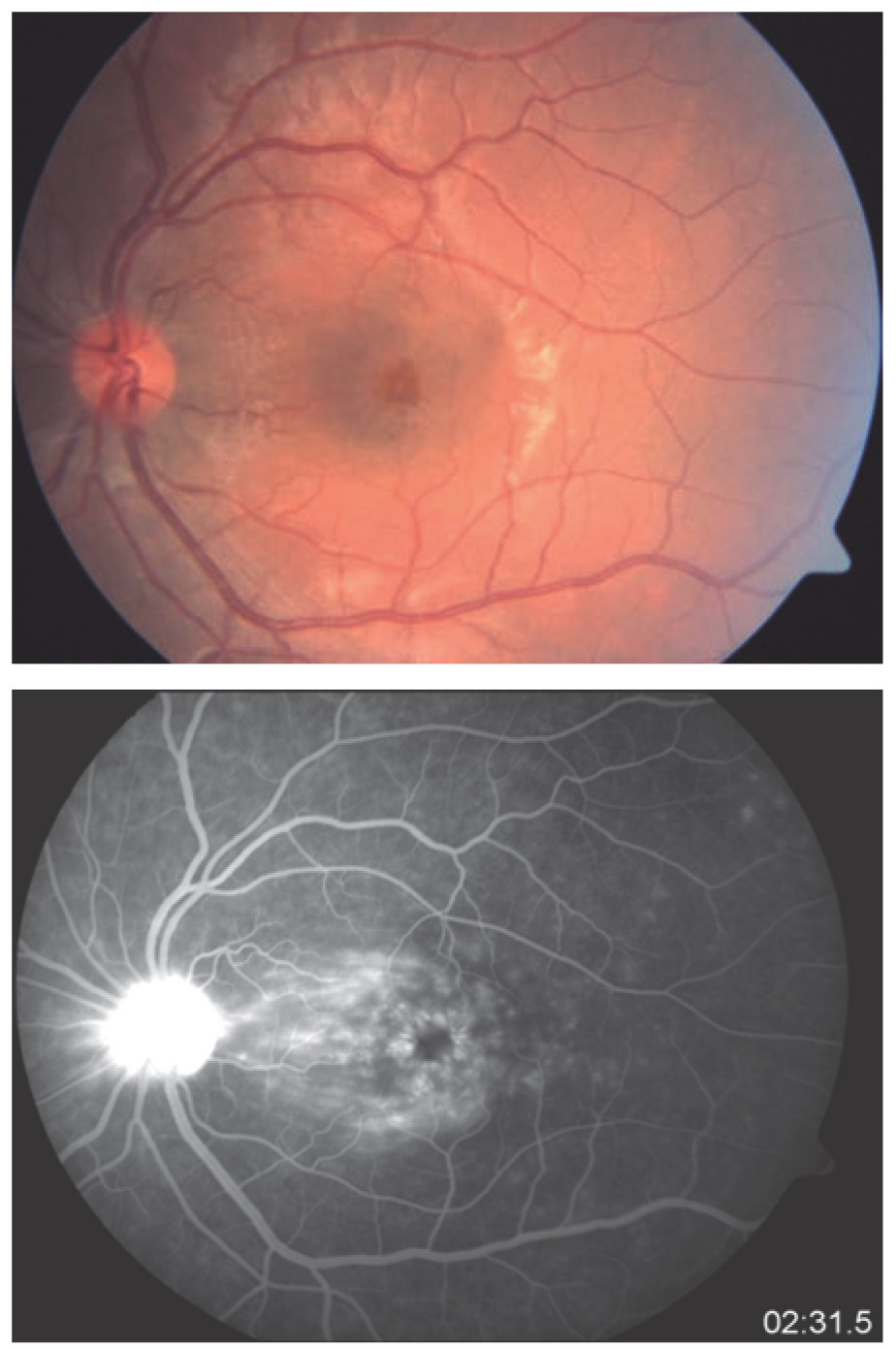
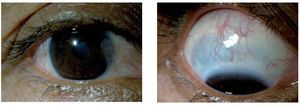
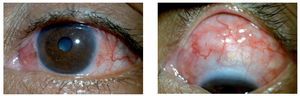
Mujer de 22 años, que acude a consulta de urgencia con los siguientes antecedentes: policondritis recidivante diagnosticada clínicamente y con biopsia de cartílago auricular hace dos años, tratada previamente con prednisona y metotrexato, al momento de la consulta tratada con homeopatía. Epiescleritis en OI hace un año tratada con indometacina oral, es usuaria de lentes aéreos desde hace seis años; resto de antecedentes negados o sin importancia para el caso. Como padecimiento actual manifestó cuatro meses de evolución con disminución de la AV y ojo rojo de predominio izquierdo de 15 días de evolución. A la exploración oftalmológica se identificó su agudeza visual mejor corregida (AVMC) de 20/80 en ojo derecho (OD) y 20/60 en ojo izquierdo (OI), metamorfopsias en los cinco grados centrales, con la rejilla de Amsler en ambos ojos (AO); campos visuales por confrontación completos. Movimientos oculares sin alteraciones y a la exploración de órbita y anexos se observaron cejas, párpados y pestañas sin alteraciones. La presión intraocular por aplanamiento fue de 12 mmHg en AO. En la superficie ocular se observó conjuntiva tarsal sin alteraciones en AO, conjuntiva bulbar íntegra con pterigión nasal en OD y con hiperemia moderada a severa superior en OI; discreto adelgazamiento escleral superior en OD (Figura 1) y lesión nodular escleral con hiperemia moderada a severa, tortuosidad vascular que no aclara con fenilefrina al 10% en sector superior de OI (Figura 2). En segmento anterior, se observó cámara anterior formada con celularidad de 0.5+ en OD, el OI con cámara anterior formada, celularidad 2+ y flare 1+; córnea con depósitos retroqueráticos finos difusos en OI; iris íntegro con pupila redonda, normorefléctica y cristalino transparente en AO. En el segmento posterior se observó vítreo transparente, sin celularidad, papila naranja de bordes bien definidos y excavación de 30%, emergencia vascular central, vasos con relación arteria/vena conservada, brillo foveolar ausente con engrosamiento foveal y presencia de lesiones lobuladas sobre-elevadas, algunas confluentes, de 50 a 150 μm aproximadamente en AO. Se demostró EMC mediante angiografía retiniana con fluoresceína (Figura 3 y 4) y tomografía por coherencia óptica en AO (Figuras 5 y 6).
¿ Figura 1. Izquierda: pterigión nasal. Derecha: adelgazamiento escleral superior.
¿ Figura 2. Izquierda: hiperemia conjuntival y epiescleral. Derecha: escleritis nodular anterior superior.
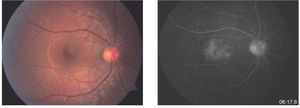
¿ Figura 3. Izquierda: lesiones cistoideas foveales. Derecha: fuga de fluoresceína en patrón petaloide en etapas tardías.
¿ Figura 4. Arriba: lesiones cistoideas foveales. Abajo: fuga de fluoresceína en patrón petaloide en etapas tardías.
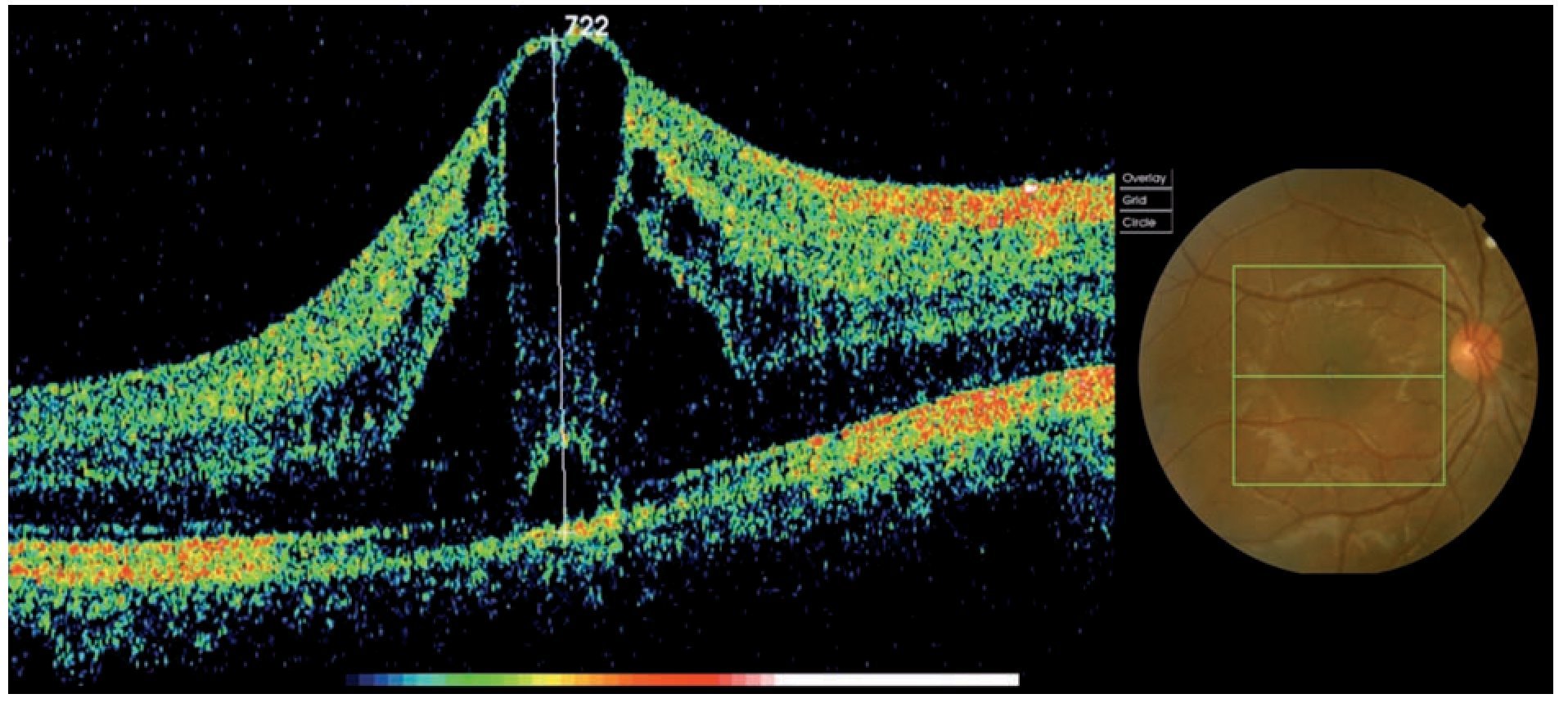
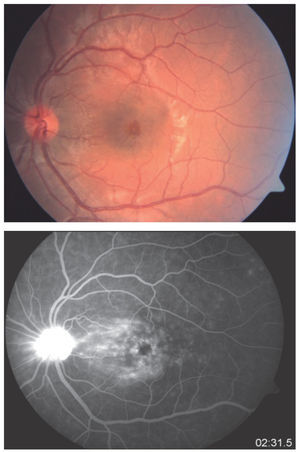
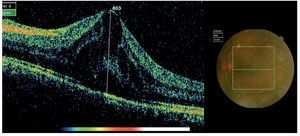
¿ Figura 5. Tomografía por Coherencia Óptica (OCT). Lesiones cistoideas en la retina neurosensorial compatibles con edema macular cistoideo (EMC). AVMC 20/100.
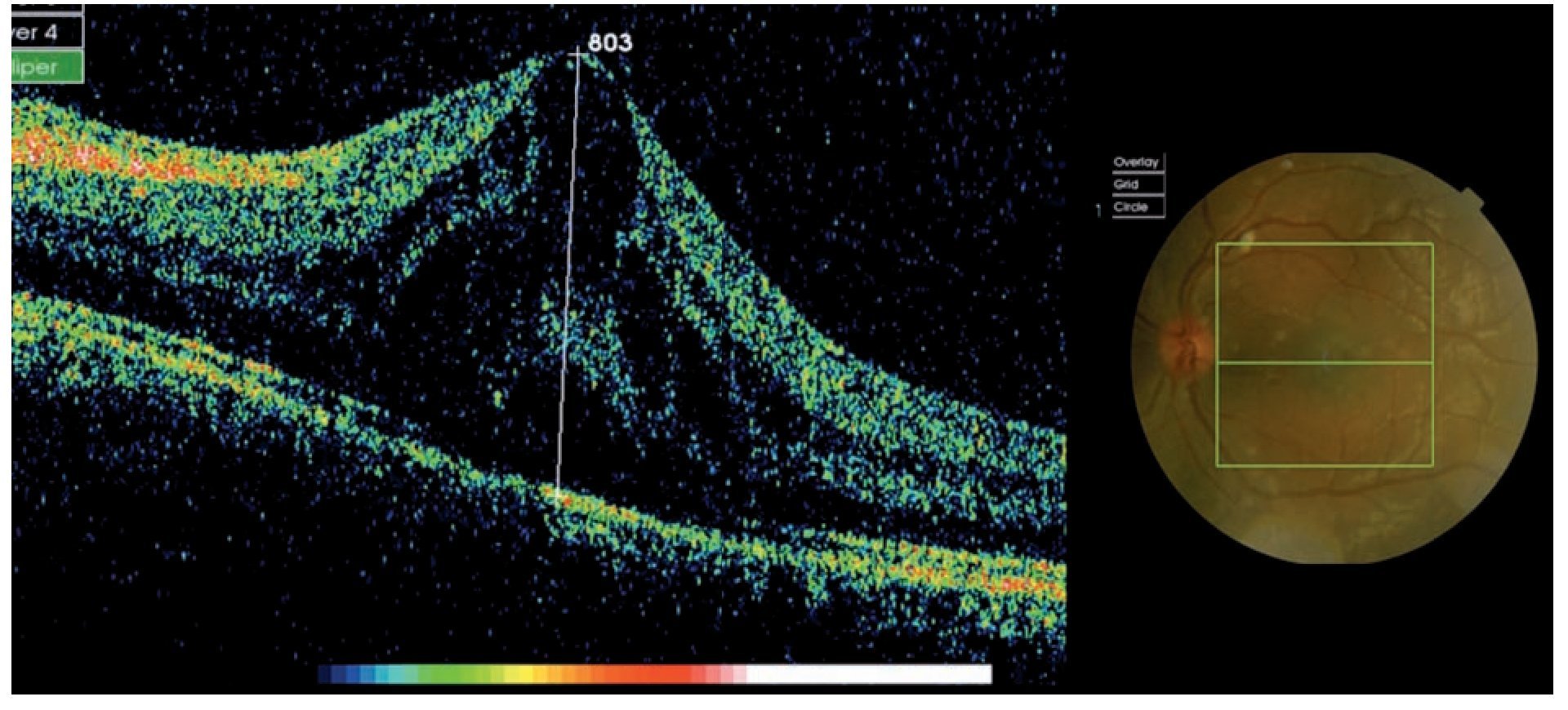
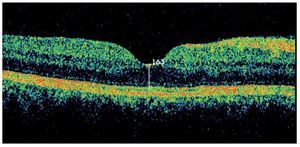
¿ Figura 6. Tomografía por Coherencia Óptica (OCT). Lesiones cistoideas en la retina neurosensorial compatibles con edema macular cistoideo. AV 20/100.
A la paciente se le diagnosticó escleritis nodular anterior de OI, y se sospechó edema macular quístico (EMC) en AO debido a los hallazgos clínicos; por tal motivo se le realizaron fluorangiografía y tomografía por coherencia óptica, mismas que confirmaron el diagnóstico de EMC bilateral.
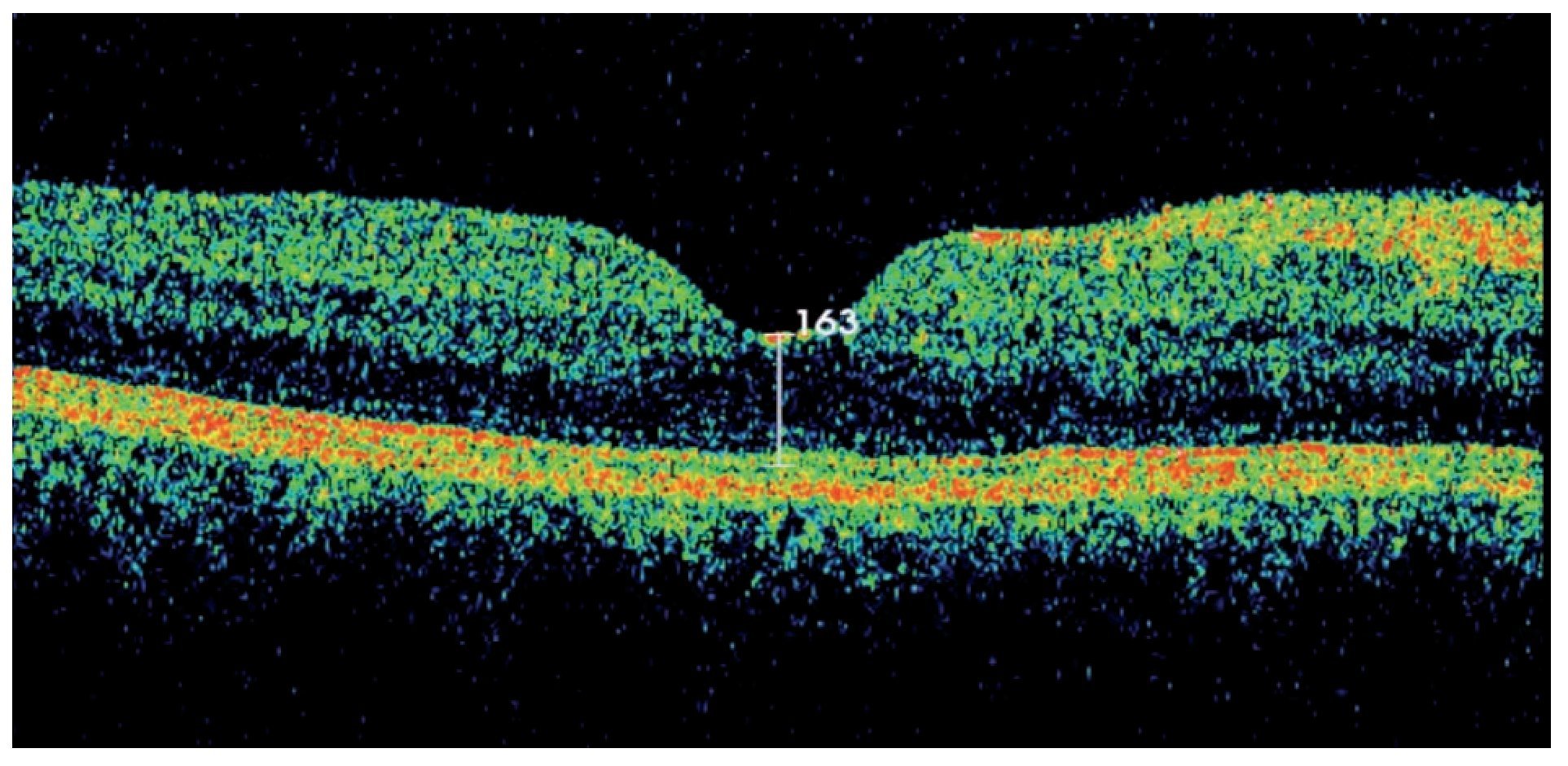
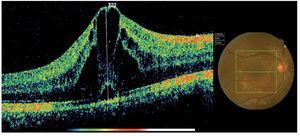
La paciente fue tratada por oftalmología y reumatología en forma conjunta con indometacina VO, diclofenaco sódico tópico, triamcinolona intravítrea en AO, prednisona 1 mg/kg/día y azatioprina. La paciente tuvo mejoría clínica franca con disminución del EMC (Figura 7) y logró una AVMC de 20/30 en AO.
¿ Figura 7. Tomografía por Coherencia Óptica (OCT). Remisión del EMC pos-triamcinolona intravítrea. AVMC 20/30.
¿ Discusión
La policondritis no tiene una predilección epidemiológica por sexo ni grupo etario, aunque si es más común en raza caucásica.1,2 Su etiología es desconocida, pero parece estar influenciada por susceptibilidad genética e inmunológica por su asociación con el complejo HLA-DR4 y DR6.3 Su fisiopatología parece estar desencadenada por respuestas inmunológicas hacia antígenos del sistema conectivo, principalmente colágena tipo II, IX, XI, matrilina 1 y algunos proteoglicanos.2,4 Aproximadamente un tercio de los pacientes que la padecen tienen otra enfermedad asociada, como vasculitis sistémica, síndrome mielodisplásico o enfermedades del tejido conectivo. Su presentación clínica es variable y en ocasiones puede ser subclínica y pasar desapercibida. Su presentación más frecuente se hace evidente generalmente por inflamación auricular, deformidad nasal o destrucción articular.1,5 La afección ocular es frecuente, hasta en 22% en el momento de la presentación y hasta 60% en algún momento de la evolución de la enfermedad.1,5
El involucro ocular puede ser leve o severo y manifestarse como epiescleritis, escleritis, adelgazamiento escleral, queratitis ulcerativa periférica, uveítis anterior o posterior, lesiones conjuntivales en parche asalmonado (hiperplasia linfoide) e incluso proptosis.5,6 La afección al segmento posterior no es rara, ésta puede estar relacionada a procesos vasculíticos, uveítis y escleritis posteriores. El edema macular cístico (EMC) puede estar asociado como resultado del proceso inflamatorio o vascular.5
Los seis criterios descritos por McAdam se han utilizado para el diagnóstico clínico: condritis auricular bilateral, poliartritis inflamatoria seronegativa no erosiva, condritis nasal, inflamación ocular, condritis del tracto respiratorio y disfunción vestibular o coclear.6
El diagnóstico se establece con tres de los criterios de McAdam; o uno o más de éstos con confirmación histológica; o condritis en dos o más sitios separados con respuesta a esteroides.7 En ocasiones existe positividad para la presencia de anticuerpos antinucleares y anticolágena tipo II.8
No hay una prueba específica para su diagnóstico, éste se establece clínicamente al correlacionar la afección multiorgánica descrita, con apoyo en la información inespecífica de laboratorio (VSG, PCR, anemia, eosinofilia y otras para descartar otras patologías inmunológicas), métodos de imagen y biopsia de cartílago afectado cuando existe duda clínica.1
El tratamiento debe ser individualizado y de acuerdo a la presentación y evolución de cada paciente. En los casos leves, es posible que la terapia con antiinflamatorios no esteroideos sea suficiente; sin embargo, en los casos más severos son necesarios los esteroides sistémicos (prednisona) y las sulfonas (dapsona).1,9 Los casos que no responden a dichos medicamentos, deben ser tratados adicionalmente con inmunosupresores como la ciclofosfamida, la azatioprina o el metotrexato.1
El pronóstico es muy variable, en la mayoría de los casos el curso es relativamente benigno y evoluciona como una enfermedad crónica indolente; sin embargo, existen casos raros en donde la afección compromete la calidad de vida significativamente, la función de uno o más órganos e incluso la vida; como en el caso del compromiso visual, disfunción audio-vestibular y cardiopulmonar.1
Correspondencia: Miguel Pedroza Seres.
Chimalpopoca N° 14, esquina con Eje Central, Colonia Obrera. 06800, México D.F.
Correo electrónico: mpseres@hotmail.com