¿ Introducción
La primera referencia del síndrome de exfoliación se remonta a 1917, por Lindberg, quien describió la existencia de un material en forma de pequeños depósitos grisáceos ubicados en el borde pupilar.1 Posteriormente se le conoció como síndrome pseudoexfoliativo, cuando en 1954 G. Dvorak Theobald,2 junto con Sunde en 1956,3 demostraron que dicho material no procede de la cápsula anterior del cristalino como lo había propuesto Vogt.
El proceso de pseudoexfoliación se relacionó con los cambios que aparecen en la cápsula del cristalino de forma secundaria a una exfoliacion "verdadera"; que consiste en una descamación de la cápsula del cristalino descrita en sopladores de vidrio, trabajadores metalúrgicos y otros sujetos expuestos a radiación infrarroja.4
El síndrome exfoliativo se caracteriza por el depósito de material blanquecino-grisáceo de aspecto escamoso, constituido, por una proteína interfibrilar5 de naturaleza electrodensa6 sobre varias estructuras del segmento anterior: el epitelio del cristalino, la cápsula anterior, el margen pupilar, el epitelio ciliar, el epitelio pigmentado del iris, el estroma, los vasos sanguíneos iridianos y el tejido subconjuntval.
A pesar de no conocerse con precisión el origen de este material, es posible que forme parte de una alteración generalizada de las membranas basales; en su génesis se han implicado factores tanto ambientales como genéticos con distintos antígenos HLA.5-7 Estos depósitos también pueden verse en la piel y otros órganos del cuerpo, por lo que se considera una enfermedad sistémica y, desde 1988, se conoce como síndrome exfoliativo.
La prevalencia de esta entidad es mayor en sujetos de 60 años o más y raramente aparece en personas menores de 50 años; no existe predilección por el género y, aunque su distribución geográfica sugiere una base hereditaria, no existe un patrón de herencia establecido, siendo más frecuente en la península escandinava, donde constituye hasta 75% de los casos de glaucoma en Rusia y en la zona del Mediterráneo.4
Clínicamente, el hallazgo principal es un depósito blanquecino compuesto de material exfoliativo en el iris y en la superficie anterior de la cápsula del cristalino. Debido al roce del borde pupilar se produce característicamente un barrido del material de exfoliación en la cápsula del cristalino, formando un anillo con patrón en "ojo de buey": en el centro, rodeado de una zona de mayor transparencia o luciente seguida a su vez de material exfoliativo en la periferia, formando un anillo que se observa mejor cuando la pupila se encuentra en midriasis. Los depósitos también pueden ser observados en las fibras zonulares del cristalino, los procesos ciliares, el ángulo de la cámara anterior y en individuos afáquicos, sobre la hialoides anterior. A la gonioscopía podemos encontrar una característica banda de pigmentación difusa por arriba de la línea de Schwalbe (línea de Sampaolesi) que puede estar presente incluso antes de los demás signos. También se puede detectar depósitos de material escamoso en el endotelio corneal, además de cambios morfológicos y de densidad en las células endoteliales.
Mediante técnica de transiluminación, el iris se puede observar con atrofia peripupilar debida a una alteración en las células productoras del pigmento y cambios en la musculatura, además producen resistencia a la midriasis farmacológica misma que aumenta con la evolución del cuadro.
Otro hallazgo importante a la exploración oftalmológica, es hipertensión ocular y/o glaucoma, debido a que el material de exfoliación bloquea el trabéculo. Cuando las células del endotelio trabecular fagocitan el material exfoliativo, se alteran y aparece un engrosamiento con desorganización del tejido yuxtacanalicular y se reduce el área del canal de Schlemm.4
Se ha reportado que la prevalencia de glaucoma en pacientes con síndrome exfoliativo es de 22% a 23%.8
Brooks y Gillies evidenciaron elevación de la presión intraocular en 74% de los ojos contralaterales en pacientes con exfoliación bilateral y glaucoma unilateral al ser seguidos por 6 ± 1 años; 19% de estos ojos desarrollaron cambios glaucomatosos. En pacientes con exfoliación unilateral y glaucoma ipsilateral el riesgo de desarrollar hipertensión ocular fue de 23% durante un periodo de seguimiento de seis años.9 Varios estudios han demostrado que el síndrome exfoliativo es un factor de riesgo significativo para desarrollar glaucoma en pacientes con hipertensión ocular; 35% de ojos con exfoliación e hipertensión ocular, desarrollaron daño glaucomatoso a los 9.4 años de seguimiento, comparado con 18% de pacientes con hipertensión ocular sin exfoliación, seguidos por 11. 7 años.10 En pacientes con síndrome exfoliativo unilateral o bilateral e hipertensión ocular, se desarrolló glaucoma en 26% y 23% respectivamente, con seguimiento a seis años.11
Otro hallazgo es el ángulo camerular estrecho, presumiblemente debido al movimiento anterior del diafragma iridocristaliniano relacionado a debilidad zonular. En estudios inmunohistoquímicos, se ha encontrado la presencia de enzimas lisosomales en los agregados del material exfoliativo que mediante un mecanismo proteolítico, favorecerían la desintegración zonular y producirían daño, tanto a nivel de la unión con el cuerpo ciliar, como del anclaje con el cristalino;12 la debilidad zonular se manifiesta clínicamente como facodonesis. En estadios más avanzados el cristalino se puede luxar de manera espontánea a cavidad vítrea13 o a cámara anterior. Existe un aumento en la incidencia de catarata asociado a este síndrome. Suelen ser cataratas nucleares14y, en estadios más avanzados, cataratas maduras. La cirugía se asocia a mayor posibilidad de complicaciones14-17 por la debilidad zonular, con mayor riesgo de pérdida de vítreo, además la escasa midriasis dificulta las maniobras y favorece la tracción zonular. Se pueden realizar iridotomías y esfinterotomías o emplear retractores del iris o cánulas acodadas para manipular el borde pupilar durante la intervención de manera menos traumática. Otra complicación intraoperatoria es la rotura de la cápsula posterior, con pérdida de vítreo que ocurre, según algunos autores, más frecuente en la cirugía de catarata asociada con este síndrome.14 También se ha descrito la luxación del núcleo a cavidad vítrea durante la hidrodisección.17
En el posoperatorio inmediato, es posible encontrar hifema, aumento transitorio de la presión intraocular, edema corneal leve y crónico o un importante grado de inflamación que puede llegar a formar membranas de fibrina sobre el lente intraocular. Los hallazgos de las complicaciones tardías comprenden sinequias posteriores, opacidad de la cápsula posterior, edema macular cistoideo, iritis recidivante, atrofia sectorial del iris y las derivadas del síndrome de contracción capsular como tracción zonular, desplazamiento del lente intraocular y desprendimiento de retina. Se encuentra también una mayor incidencia de alteraciones endoteliales y queratopatía vesiculosa postquirúrgica. La existencia de un síndrome exfoliativo presupone precauciones especiales y cirugía precoz de catarata,16 aunque la extracción del cristalino no suprime la producción de material exfoliativo en el ojo.4
El objetivo de este estudio es describir los resultados quirúrgicos y las complicaciones trans y posoperatorias en pacientes intervenidos por catarata con síndrome exfoliativo en el Instituto Nacional de Rehabilitación, de enero a diciembre de 2008.
¿ Métodos
Se realizó un estudio retrospectivo, observacional y descriptivo de enero a diciembre de 2008 en el Instituto Nacional de Rehabilitación. Se incluyeron pacientes que fueron operados de catarata asociada a síndrome exfoliativo, con técnica de extracción extracapsular de catarata (EECC) o facoemulsificación (FE), con o sin implante de LIO de cámara posterior. Se incluyeron pacientes con un tiempo de seguimiento mínimo de un mes; se excluyó a pacientes con cirugía ocular previa o con expediente incompleto. Se registró la edad, género, presión intraocular, capacidad visual previa, a las 24 horas y a los tres meses, presencia de iridodonesis, facodonesis, subluxación de cristalino previa; presencia o no de glaucoma, grado de catarata según la clasificación LOCS III. El tipo de cirugía realizada fue extracción extracapsular de catarata o facoemulsificación, con complicaciones transquirúrgicas como: diálisis zonular, ruptura de cápsula posterior, pérdida de vítreo. Se registró si posterior a la cirugía presentaron complicaciones, como hipertensión ocular, síndrome fibrinoide, descentración del LIO, edema macular o patología en vítreo o retina. El cirujano fue médico residente, diplomado o médico de base. Se realizó estadística descriptiva de tendencia central y dispersiva.
¿ Resultados
El estudio incluyó 46 ojos de 38 pacientes. La edad promedio fue de 78.1 años con un rango de 58 a 89 años; 21 hombres (55.2%), 17 mujeres (44.73%). El tiempo de seguimiento fue en promedio de 2.42 meses (rango uno a seis meses). Se encontró previo a la cirugía iridodonesis en tres ojos (6.52%), facodonesis en dos ojos (4.34%) y subluxación en cuatro ojos (8.69 %). La dilatación pupilar promedio previa fue de 6.31 mm (DS ± 1.14 mm). En 25 ojos (54.34%) fue menor o igual a 6 mm (promedio 5.4 ± 0.59). En 14 ojos (30.43%) fue entre 6.5 mm y 8 mm (promedio 7.42 ± 0.57) y en siete ojos (15.21%) no fue señalado.
Se encontraron 41 casos (91.1%) de cirugía no complicada: 17 operados con extracción extracapsular de catarata y 22 operados con facoemulsificación. De los pacientes operados con facoemulsificación sin complicaciones, a dos se les diagnosticó en la valoración preoperatoria subluxación menor a 90 grados ye les colocó anillo de tensión capsular. A un paciente con subluxación mayor de 90 grados y facodonesis previa se le realizó extracción intracapsular de catarata sin lente intraocular, en ambos ojos, por conteo endotelial menor a 1000 cel/mm
Durante la cirugía se presentaron complicaciones en cinco pacientes (10.86%); cuatro con técnica de extracción extracapsular de catarata y uno de facoemulsificacion: rotura de cápsula posterior en tres ojos (6.52 %) y diálisis zonular en dos ojos (4.34 %). A los cinco se les realizó vitrectomía anterior por pérdida de vítreo; a dos se les colocó lente intraocular en el surco ciliar, a uno en cámara anterior y a dos se les dejó sin lente intraocular por conteo endotelial menor a 1000 cel/mm2.
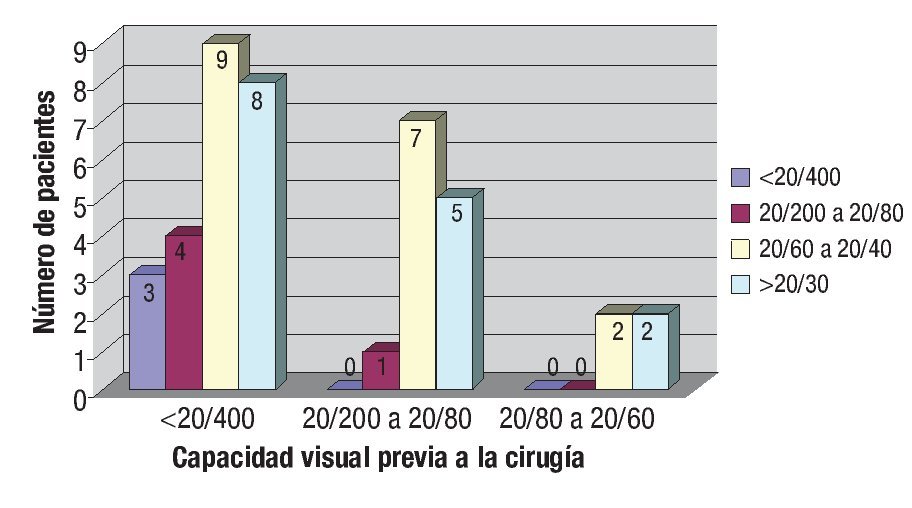
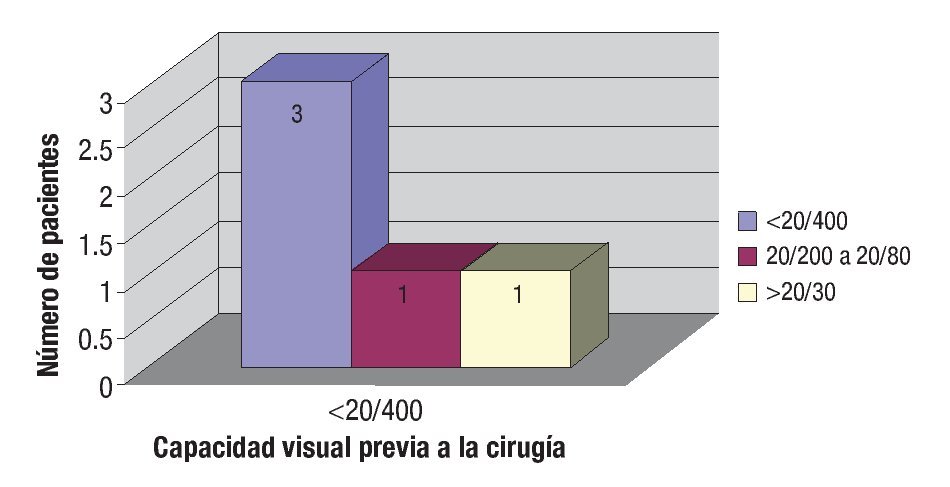
La capacidad visual a las 24 horas tuvo un rango de contar dedos a 20/40 con moda de 20/60 a 20/40. Al final del periodo de seguimiento, se tuvo un rango de contar dedos a 20/30 con moda de 20/60 a 20/40. Ver distribución de capacidad visual previa y posterior a cirugía en las Figuras 1 y 2.
¿ Figura 1. Capacidad visual al seguimiento de pacientes no complicados por la cirugía.
¿ Figura 2. Capacidad visual al seguimiento de pacientes complicados.
El promedio de la presión intraocular, previo a la cirugía de catarata, fue de 14.1 mmHg, con rango de seis a 28 mmHg; siete pacientes tuvieron presión igual o mayor a 20 mmHg con un promedio de 23.4 (± 3.5 mmHg). A las 24 horas de la cirugía fue de 16.7 mmHg con un rango de 10 a 40, siete pacientes tuvieron presión mayor o igual a 20 mmHg (rango de 20 a 40, promedio de 28.5 ± 7.1) Al final del periodo de seguimiento, el promedio de la presión intraocular fue de 14 mmHg con rango de 0 a 28 mmHg; sólo un paciente tuvo presión de 28 mmHg. Los pacientes con glaucoma y los que tuvieron aumento de la presión intraocular posterior a la cirugía fueron tratados con hipotensores oculares.
En relación con la excavación papilar, ésta fue informada en 22 pacientes; 13 ojos tuvieron una excavación fisiológica de 0.3 a 0.4; cinco ojos excavación sospechosa de glaucoma entre 0.5 a 0.7 y en cuatro pacientes fue patológica igual o mayor a 0.9.
Al final del periodo de seguimiento fue reportada en 30 pacientes, de los cuales en 16 fue fisiológica, en siete fue sospechosa de glaucoma y en siete, patológica.
Las complicaciones posquirúrgicas correspondientes fueron: en un paciente hipema y restos de hemorragia en vítreo que se reabsorbió (visión final 20/40); en otro, descentración de lente intraocular a la semana, mismo que se recolocó y se volvió a descentrar con la formación de fibrina y con capacidad visual al seguimiento de 20/800, el paciente abandonó el tratamiento.
Posterior a la cirugía, en pacientes con catarata cuya densidad no permitía valorar el fondo de ojo, se encontró agujero macular en dos sujetos, oclusión cilio-retiniana en uno, cicatriz macular en uno y retinopatía diabética con edema macular en un paciente.
¿ Discusión
El presente estudio tuvo por objeto describir los resultados quirúrgicos y las complicaciones más frecuentes en pacientes operados de catarata con síndrome exfoliativo en el Instituto Nacional de Rehabilitación de enero a diciembre de 2008. La edad promedio de los sujetos incluidos estuvo dentro del rango descrito en la bibliografía,4 observándose mayor incidencia en nuestra serie de casos en el género masculino.
Previo a la cirugía, 55.3% de los pacientes tuvo midriasis farmacológica menor a 6 mm, que coincide con informes previos. Poca midriasis se asocia a más manipulación quirúrgica, que generalmente se acompaña de mayor posibilidad de producir diálisis zonular, por lo que en estos casos algunos autores recomiendan el uso de ganchos retractores del iris en ojos con diámetro pupilar menor de 5 mm, utilizados en cinco pacientes de esta serie con dilatación pupilar de 4 mm.
En la extracción extracapsular de cristalino en ojos con exfoliación, se ha informado un mayor riesgo en la incidencia de complicaciones, como diálisis zonular, rotura/desgarro de cápsula y pérdida de vítreo.14 Droslum y colaboradores,18 informaron una frecuencia de 9.6% de complicaciones, comparada con 3.7% de controles, mientras que Naumann y colaboradores,19 encontraron complicaciones en 11.1%
Guzek y colaboradores,20 señalaron mayor riesgo cuatro veces en sujetos con esta entidad, sin embargo, ello no fue estadísticamente significativo.
En el presente informe, encontramos que de los cinco pacientes que tuvieron una complicación transoperatoria, cuatro fueron operados con esta técnica, mismos que tenían diagnóstico de catarata total.
La mayoría de los pacientes que fueron operados con técnica de extracción extracapsular de catarata tenían un núcleo mayor a tres según la clasificación LOCS III. Sólo en tres ojos que tuvieron un núcleo menor a tres, se les realizó extracción extracapsular de catarata por conteo endotelial menor a 1500 cel/mm2.
En relación a pacientes operados con facoemulsificación, Dosso y colaboradores2 y Shastri y Vasavada22 encontraron una frecuencia similar entre las complicaciones transoperatorias en pacientes con esta entidad y el grupo control, con una muestra de 20 y 45 pacientes con síndrome exfoliativo respectivamente siendo que, en el primer estudio 10% (dos ojos) de cada grupo tuvieron diálisis zonular y en el segundo no se reportaron complicaciones transoperatorias en ninguno de los grupos.
En otro estudio de casos y controles23 que incluyó 1501 procedimientos de facoemulsificación, 137 con exfoliación y 1364 sin ésta, no hubo diferencia significativa (p >0.05) entre ambos, encontrándose 5.8% de complicaciones en grupo caso y 4.0% de complicaciones en grupo control concluyendo que la facoemulsificacion es segura aunque no incluyeron pacientes con facodonesis o subluxación de cristalino coincidente con los resultados de Bradford y colaboradores.24
En el presente trabajo, sólo en un paciente operado con facoemulsificación se presentó una complicación transoperatoria.
En la literatura biomédica mexicana, existe un estudio retrospectivo realizado en 2003 que incluyó 75 ojos de 69 pacientes, 56 pacientes operados de extracción extracapsular de catarata y 19 de facoemulsificación en el que reportan ruptura de cápsula posterior en 20% y diálisis zonular en 5.3% (25).
En el presente estudio, un paciente con cirugía complicada tuvo reacción fibrinoide intensa, con desplazamiento de lente intraocular en el periodo postoperatorio; se ha informado mayor reacción inflamatoria en sujetos con exfoliación operados de catarata.26
Ante la presencia de factores que dificultan la cirugía de catarata los diferentes autores aconsejan tomar medidas como el uso de ganchos retractores de pupila, cuando el diámetro es menor de 5 mm, la capsulorrexis dentro del límite del anillo externo, evitar la presión excesiva, el uso de anillo de tensión capsular en pacientes con signos de debilidad zonular y la cirugía temprana, evitando la progresión de ésta a etapas más avanzadas, cuando existe mayor dureza nuclear, facodonesis, iridodonesis y subluxación del cristalino.
¿ Conclusiones
Podemos concluir que los resultados de esta serie son similares a los reportados en la literatura, sin embargo tiene las limitaciones de ser un estudio retrospectivo, con un periodo de seguimiento relativamente corto. Se requiere un estudio prospectivo de casos y controles para obtener información estadísticamente significativa.
Correspondencia: Dr. Everardo Barojas Weber.
Servicio de Oftalmología Instituto Nacional de Rehabilitacion. Calzada Mexico-Xochimilco N°289. Delegación
Tlalpan. México D. F. Teléfono: 5999 1000.
Correo electrónico: ebarojas@inr.gob.mx