¿ Introducción
La artritis idiopática juvenil (AIJ) representa ungrupo heterogéneo de condiciones crónicas caracterizadas por inflamación persistente de las articulaciones, en forma de edema, dolor y limitaciónal movimiento que inicia antes de los 16 años deedad y persiste por más de seis semanas.1
Esta enfermedad es una condición debilitante y seria, debido a que desde el punto de vistareumatológico, produce destrucción de las articulaciones, limitación de la función de las mismas,retraso en el crecimiento y osteoporosis. De igualo mayor importancia, puede producir alteracionesoculares que ocasionan un deterioro progresivode la visión debido a complicaciones estructurales como la formación de cataratas, queratopatíaen banda, sinequias posteriores del iris, glaucoma secundario, hipotonía, así como maculopatía yneuropatía óptica crónica, resultado de la actividad inflamatoria intraocular crónica no controladaque generalmente ocurre posterior al inicio de lasmanifestaciones articulares.2
Además, la artritis idiopática juvenil puede producir efectos emocionales y sociales negativos enestos pacientes, lo que se refleja en su desempeñoescolar y su relación social con sus compañeros y aligual que en otras enfermedades crónico degenerativas, puede tener efectos en la dinámica familiar.3
Cómo su nombre lo indica, esta enfermedadafecta a pacientes en la edad pediátrica, adolescencia y edad adulta joven, iniciando generalmenteentre los dos y los cinco años de edad. Segúnalgunos informes, su prevalencia en la población general oscila entre 10 y 150 casos por cada100 000 habitantes.4
Con respecto a su patogénesis, se ha encontrado que existe una asociación entre algunos antígenos leucocitarios humanos (HLA) y ciertas formasde AIJ. Se ha supuesto que la etiología y patogenia de laAIJ pueden estar relacionadas con un factor desencadenante como el trauma o por un proceso infeccioso que desencadena una reacción autoinmuneque lleva a la hipertrofia sinovial e inflamación articular crónica junto con las manifestaciones extraarticulares asociadas en los individuos inmunogenéticamente susceptibles.5,6
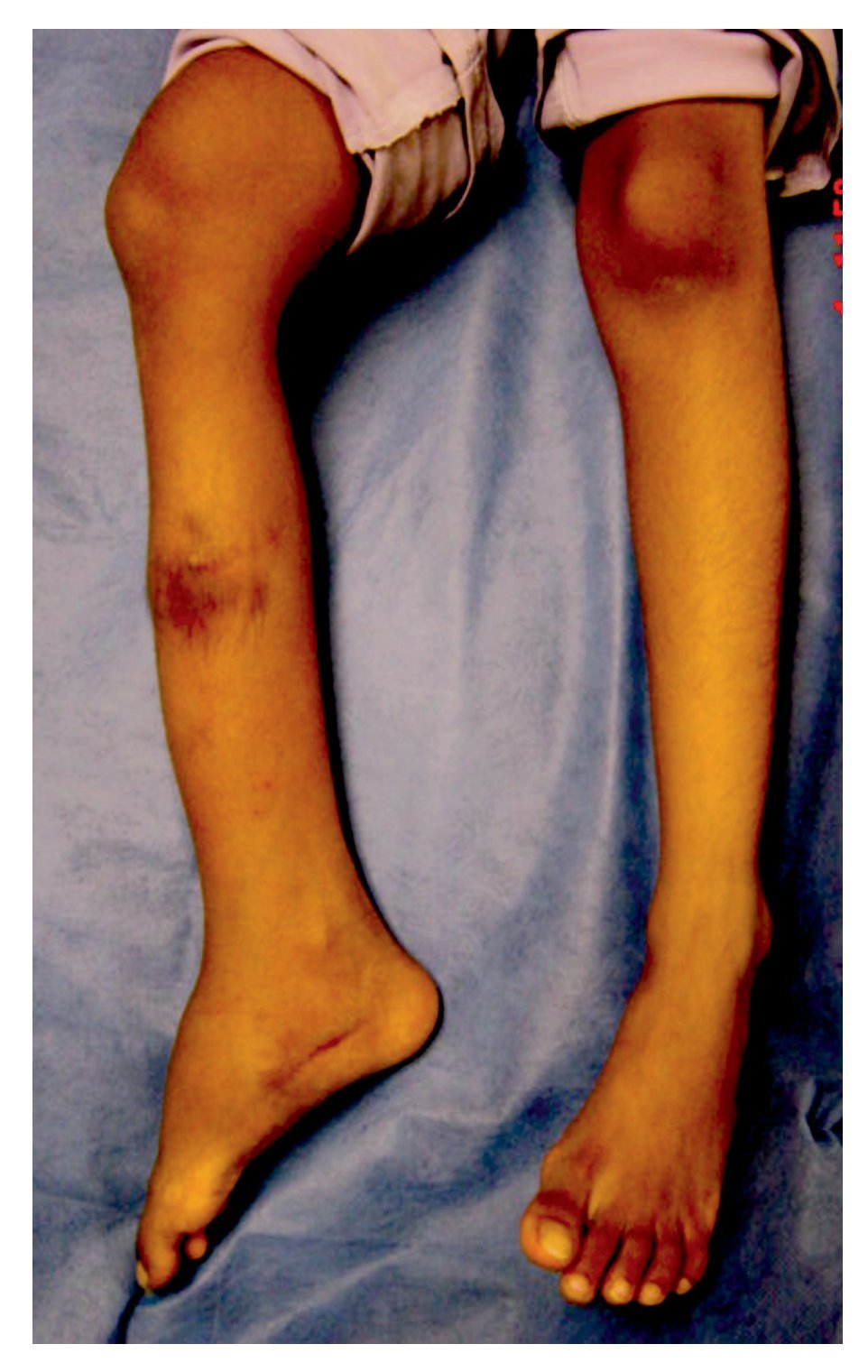
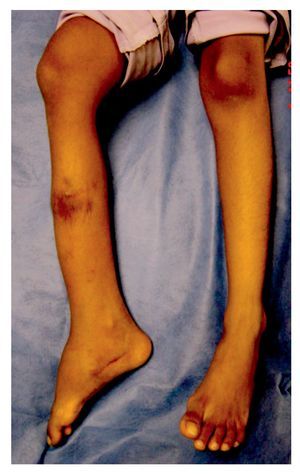
El diagnóstico de la AIJ es esencialmente clínico. El punto clave para ello es el reconocimientode la enfermedad inflamatoria articular. Esto puede ser difícil y frecuentemente inadvertido. En lahistoria clínica existen datos sugestivos de artritistemprana como edema, aumento de la temperatura y rigidez de las articulaciones que típicamenteempeora durante el inicio del día y mejora con laactividad física. Los síntomas pueden fluctuar entre periodos asintomáticos y de malestar articular,haciendo que pase desapercibido a los padres delpaciente, retrasando aún más su detección. Estaactividad inflamatoria no controlada conlleva aun daño articular substancial y permanente enmuchos de los casos. La presentación tardía de laenfermedad puede estar asociada con un rango demovimiento reducido de las articulaciones, sobrecrecimiento de las extremidades y contracturas delas articulaciones afectadas con la consecuentediscapacidad (Figura 1).4
¿ Figura 1. Flebosis en rodilla derecha con limitación a la flexión;aumento de volumen, nódulo subcutáneo y limitación al movimiento del tobillo derecho de una de nuestras pacientes con AIJ.
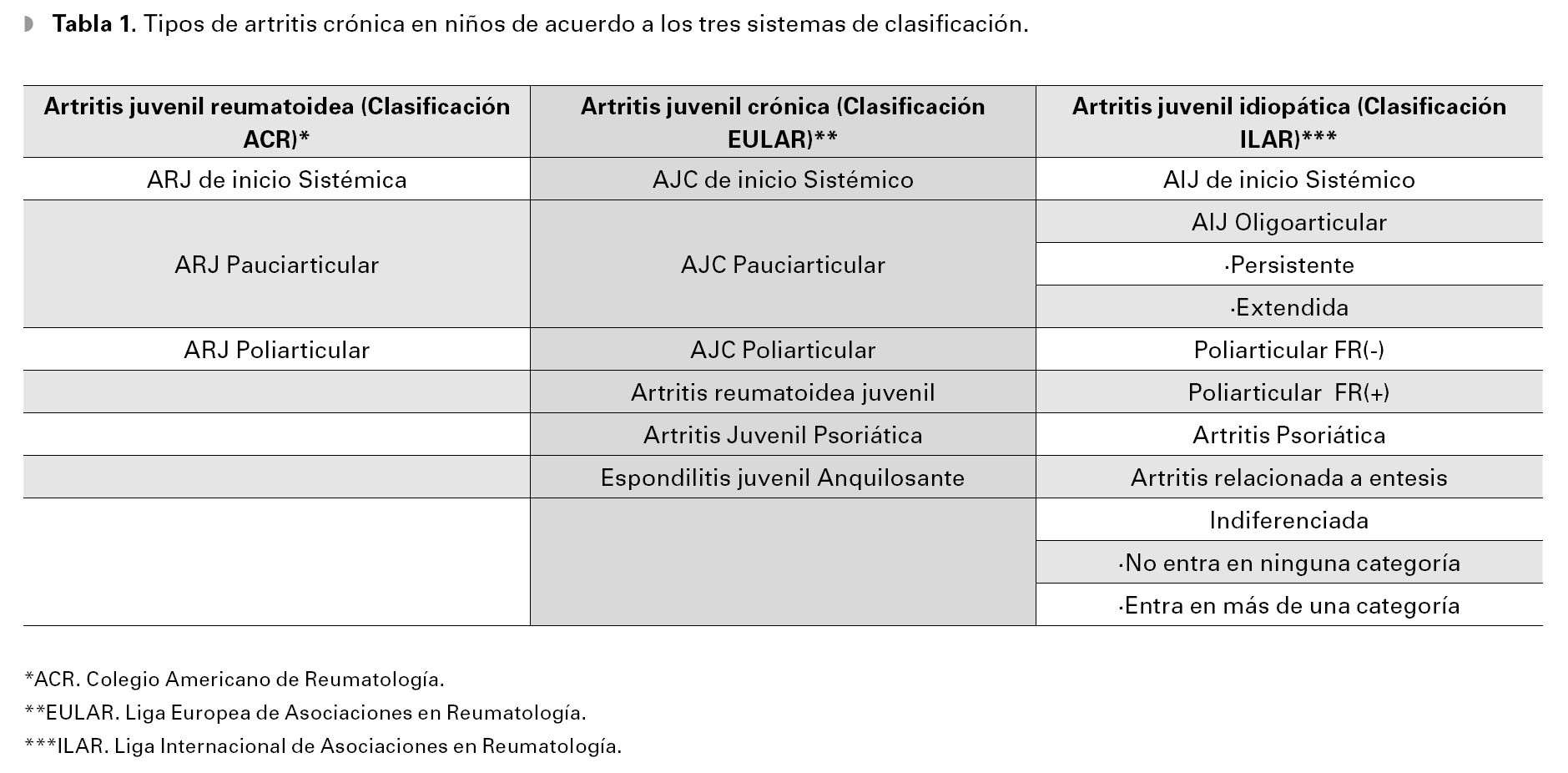
Se han propuesto dos sistemas para clasificarlos diferentes tipos de artritis crónica en niños; elsistema del Colegio Americano de Reumatología yel de la Liga Europea de Asociaciones de Reumatología (ACR y EULAR, respectivamente, por sussiglas en inglés). Estos dos sistemas no son intercambiables ya que las definiciones y exclusionesno son idénticas, lo que ha generado confusión enla terminología. Debido a ello, en 1998 se revisó laclasificación en el consenso de la Liga Internacional de Asociaciones de Reumatología (ILAR, porsus siglas en inglés), llevándose a cabo la últimarevisión en 2001,7 con el fin de unificar los criteriosy desde entonces se propuso la nomenclatura de "artritis idiopática juvenil". Esta clasificación evitael uso de términos como: "reumatoide" y "crónica", sustituyéndolos por el término "idiopático".Por lo tanto, las artritis de causa desconocida enniños se definen actualmente como artritis idiopática juvenil (Tabla 1).
Con respecto al involucro ocular, la AIJ representa una de las formas más comunes de uveítis crónica en la infancia, siendo la manifestación extra-articular más común en estos pacientes.1 La uveítisanterior crónica se presenta en 10% a 30% de los niños con AIJ, usualmente dentro de los primeroscuatro años posteriores al inicio de la artritis.8,9 La uveítis en estos pacientes típicamente es anterior,crónica, bilateral, no granulomatosa y asintomática. En poblaciones europeas, la oligoartritis esel subtipo más común, abarcando de 50% a 70%de los casos mientras que la poliartritis ocurre en 30% de los niños con AIJ, siendo la gran mayoría, factor reumatoide (FR) negativo; la enfermedad sistémica y la artritis relacionada a entesis sondiagnosticadas en aproximadamente 5% de loscasos.1
En diversos estudios se ha evidenciado que elriesgo de desarrollar uveítis varía de acuerdo alsexo, la subclasificación de la enfermedad, la presencia de anticuerpos antinucleares y la edad deinicio de la enfermedad, de tal manera que se hanconsiderado como factores de mayor riesgo paradesarrollar iridociclitis crónica asociada a AIJ: alas niñas que inician con la enfermedad articular en edades tempranas, que presentan la formaoligoarticular y con anticuerpos antinucleares ensuero (ANA+).10 Sin embargo, algunas otras revisiones no encontraron diferencia alguna en elriesgo de desarrollar uveítis en base al género yal tipo de artritis: oligoarticular o poliarticular.11
Además, se han identificado factores que se asocian con un pobre pronóstico visual en pacientescon uveítis y AIJ, como enfermedad ocular severa al momento del diagnóstico, uveítis previa o almomento del diagnóstico de la artritis y el géneromasculino.2,12,13
Hoy en día, se considera necesario el abordajeterapéutico multidisciplinario del paciente con AIJy uveítis asociada, involucrando a oftalmólogos especialistas en inmunología ocular y reumatólogos pediatras, especialmente en casos severosde la enfermedad. Existe una gran variedad demedicamentos que se han utilizado para el tratamiento de esta patología. Tradicionalmente, se hanutilizado los esteroides como piedra angular en eltratamiento de las enfermedades reumatológicas;sin embargo, en los últimos años, la tendencia hacambiado hacia el uso temprano de agentes inmunosupresores, de tal forma que se puedan prevenirlas complicaciones propias de la enfermedad y lassecundarias al uso crónico de corticoesteroides.14
Dentro de los agentes más utilizados para el tratamiento de uveítis secundaria a AIJ se encuentran los antimetabolitos: metotrexate, azatioprina,leflunomida y micofenolato de mofetil, y los agentes citotóxicos: ciclofosfamida y clorambucilo.1,14-16
Más recientemente, se han empleado una granvariedad de agentes biológicos, destacando etanercept, infliximab, daclizumab y adalimumab.Estos medicamentos se han probado en diversosestudios encontrando una respuesta terapéuticavariable.1,15,17-19
En México, hasta este momento no existen estudios epidemiológicos sobre la prevalencia y la incidencia de la AIJ, así como de las manifestacionesclínicas sistémicas y oculares de esta enfermedad,por lo que el presente estudio pretende otorgar información sobre la existencia de esta patologíaen la población infantil mexicana, así como analizar las manifestaciones sistémicas, y la afectaciónocular a manera de iridociclitis crónica, sus complicaciones y tratamiento médico y quirúrgico.
¿ Métodos
Estudio longitudinal y observacional en el que seincluyeron todos los pacientes con diagnóstico deartritis idiopática juvenil (AIJ), evaluados por elServicio de Inmunología y Uveítis del Centro deOftalmología, Escuela de Biotecnología y Salud delTecnológico de Monterrey (ITESM), entre julio de1994 y febrero de 2010. El diagnóstico y la clasificación de la enfermedad se llevaron a cabo con baseen los criterios de la Liga Internacional de Asociaciones de Reumatología (ILAR).7 Se recopilaron losdatos mediante la revisión retrospectiva de los expedientes clínicos. Los datos incluyeron características demográficas generales, tipo de artritis, edadde inicio de la artritis, articulaciones involucradas,resultados de los exámenes serológicos, edad a laprimera consulta oftalmológica y tratamiento dela enfermedad. Se consideró la prueba de ANA positivo con una dilución igual o superior a 1:80, mediante técnica de inmunofluorescencia indirecta yempleando como substrato a células Hep-2.
La valoración oftalmológica se realizó de forma longitudinal y observacional y en ésta se incluyó la agudeza visual mejor corregida con lacartilla de Snellen en la primera y última consulta(convertida a LogMAR para análisis estadístico).Se detectó la frecuencia de pobre agudeza visualen la valoración inicial. Se estableció el punto decorte de 20/50 o peor como criterio de baja visión y20/200 o peor como ceguera legal de acuerdo a lasrecomendaciones del Grupo de Estandarización enla Nomenclatura de la Uveítis.20
Se realizó examen externo y biomicroscopíadel segmento anterior en todas las visitas. Se evaluó la presencia de celularidad en la cámara anterior y se clasificó en base a la publicación delGrupo de Estandarización en la Nomenclaturade la Uveítis.20 Se realizó medición de la presiónintraocular con tonómetro de Goldman y fundoscopia bajo dilatación pupilar con oftalmoscopioindirecto y lente de 28D y con lentes de 78D y 90Dempleando lámpara de hendidura.
Se registró la presencia de complicacionesoculares en los pacientes con AIJ que presentaban uveítis, incluyendo para el estudio: la presenciade queratopatía en banda cálcica, la formación desinequias anteriores y posteriores del iris, la presencia de membranas pupilares, la formación decataratas (31+, esclerosis nucleares, opacificacióncortical o subcapsular posterior), la elevación dela presión intraocular (321 mmHg), hipotonía (£5mmHg), edema macular (engrosamiento del áreamacular con o sin cambios quísticos), membranasepirretinianas y edema o atrofia del nervio óptico.Los hallazgos del fondo de ojo fueron corroboradosy analizados mediante angiografía fluorescente dela retina y/o tomografía óptica de coherenciaen todos aquellos casos en los que fue posible deacuerdo a la edad y condiciones particulares de cada caso.
Se documentó el uso de esteroides tópicos, perioculares y sistémicos, agentes inmunosupresoresy biológicos empleados en el tratamiento de laAIJ y la uveítis, así como intolerancia y reaccionesadversas a los mismos. En pacientes que recibieronagentes inmunosupresores se realizó monitoreoterapéutico cada cuatro a seis semanas medianteexamen clínico completo, así como la realizaciónde biometrías hemáticas y pruebas de función hepática y renal. Se utilizaron agentes biológicos enlos casos en los que hubo falla en el tratamiento,con al menos dos agentes inmunosupresores oel control de la enfermedad sólo se lograba a expensas de la aparición de efectos adversos por eluso crónico de esteroides, previa verificación de lascontraindicaciones y precauciones que se deben tomar por el uso de estos medicamentos, de acuerdocon las recomendaciones del Colegio Mexicano deReumatología.21 Se realizó monitoreo terapéuticocada dos a cuatro semanas con evaluación clínica completa, dirigida principalmente en buscade tuberculosis, insuficiencia cardiaca, infecciones, enfermedades desmielinizantes y neoplasias;además de biometría hemática, pruebas de funciónhepática y química sanguínea. En los pacientescon inflamación intraocular se llevó el seguimiento de igual forma cada cuatro a seis semanas. Finalmente, se definió remisión como ausencia dela inflamación articular u ocular por más de seismeses sin tratamiento alguno.
Para evaluar los resultados, se dividió al grupogeneral en aquellos pacientes con y sin uveítis. Lascaracterísticas basales de ambos grupos se expresaron como medias y desviación típica o medianasy sus respectivos rangos intercuartiles dependiendo de la distribución normal o no de las variablescontinuas. Se hizo primero un análisis univariabledonde las medianas se compararon mediante laprueba no paramétrica U de Mann-Whitney paravariables que no sigan una distribución normal ola t Student en caso de encontrar variables condistribución normal. Los datos categóricos fueronevaluados mediante la prueba exacta de Fisher entablas de contingencia. La significancia estadística se definió cuando el valor de p <0.05. Posteriormente se llevó a cabo un análisis multivariado mediante regresión logística binaria (métodoforward LR) tomando como variable dependientela presencia o no de uveítis. Mediante ésta se obtuvieron los valores de razón de momios (Oddsratio), con sus respectivos intervalos de confianzade 95%.
Finalmente, se realizó un análisis estadísticodescriptivo para los datos demográficos, la agudeza visual (convertida a logMAR), la presencia deuveítis y sus complicaciones, los estudios serológicos y el tratamiento de la enfermedad.
¿ Resultados
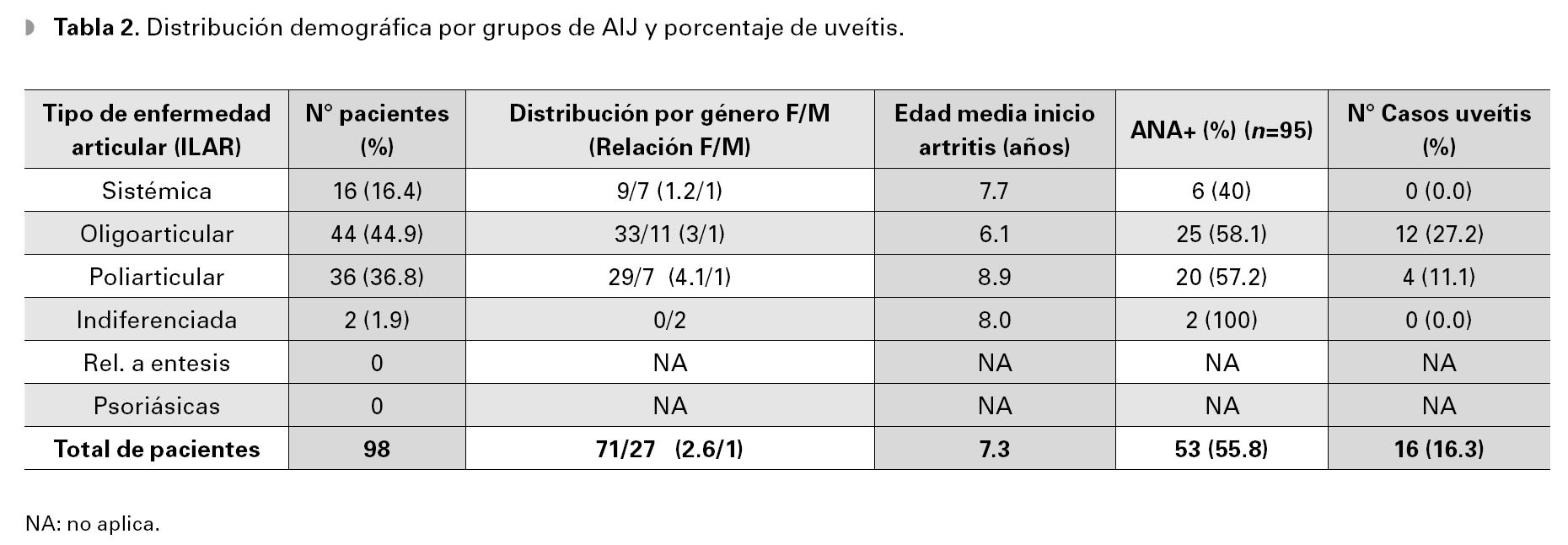
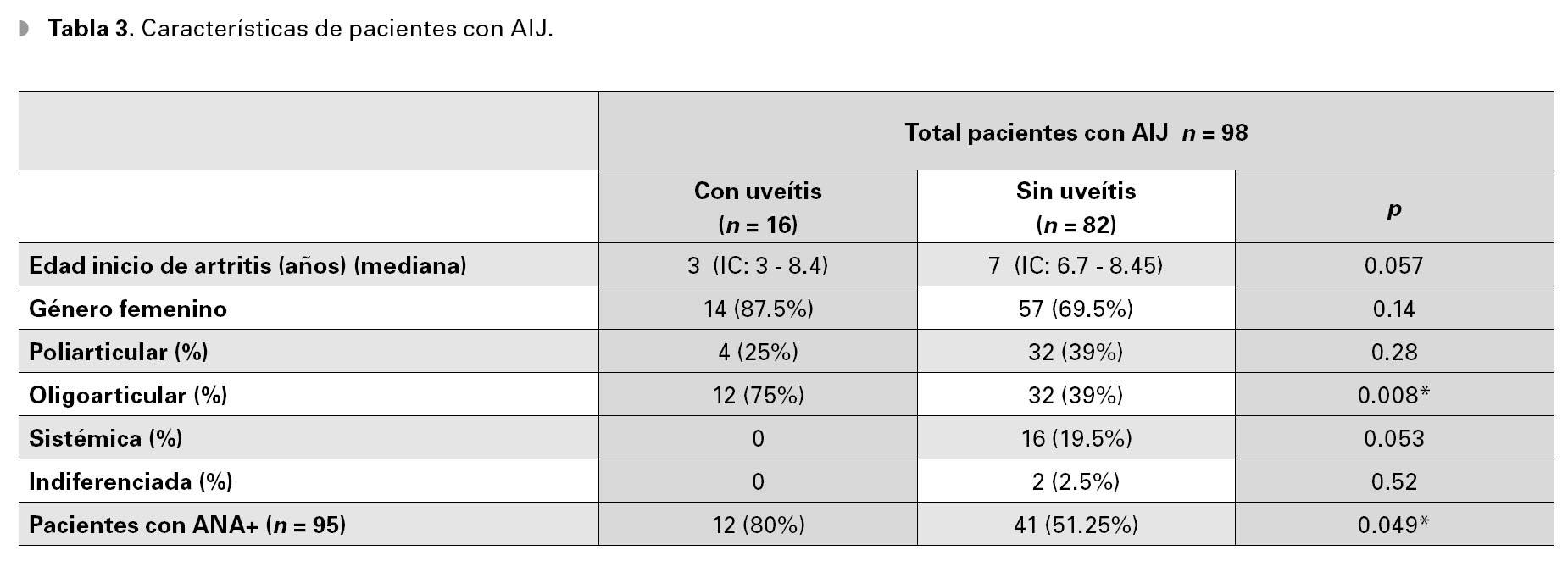
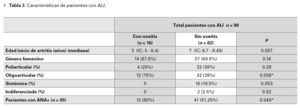
Se obtuvieron datos de 98 pacientes con diagnóstico de AIJ, de los cuales 16 desarrollaron uveítis, loque supone una prevalencia de 16.3%, en esta población (Intervalo de Confianza [IC] 95% = 10.3a 24.8). El resto de los pacientes no presentaroninflamación intraocular en ningún momento delseguimiento. La edad, el sexo, tipo de artritis y lascaracterísticas serológicas se muestran en las Tablas 2 y 3. La edad promedio de inicio de lasprimeras manifestaciones clínicas en general fuede 7.3 años (Desviación estándar [DE] = ±4.1) yla mediana fue de siete años (Rango Intercuartil[RIC] = 1 a 13). A pesar de no alcanzar significancia estadística, la edad de inicio de la AIJ fue menor en pacientes con inflamación intraocular (p = 0.057). En el grupo con uveítis la media fue de 5.7 años (DE = ± 4.9) y la mediana de tres años(IC 95% = 3 a 8.4) en comparación con el grupode no uveítis con media de 7.6 años (DE = 3.9) ymediana de siete años (IC 95% = 6.7 a 8.45).
Del total de pacientes, 71 eran niñas (72.5%) y27 niños (27.5%); relación mujer/hombre = 2.6:1.El porcentaje de niñas fue mayor en los pacientesdel grupo con uveítis comparado con el grupo nouveítico, aunque esta diferencia no resultó significativa (p = 0.14).
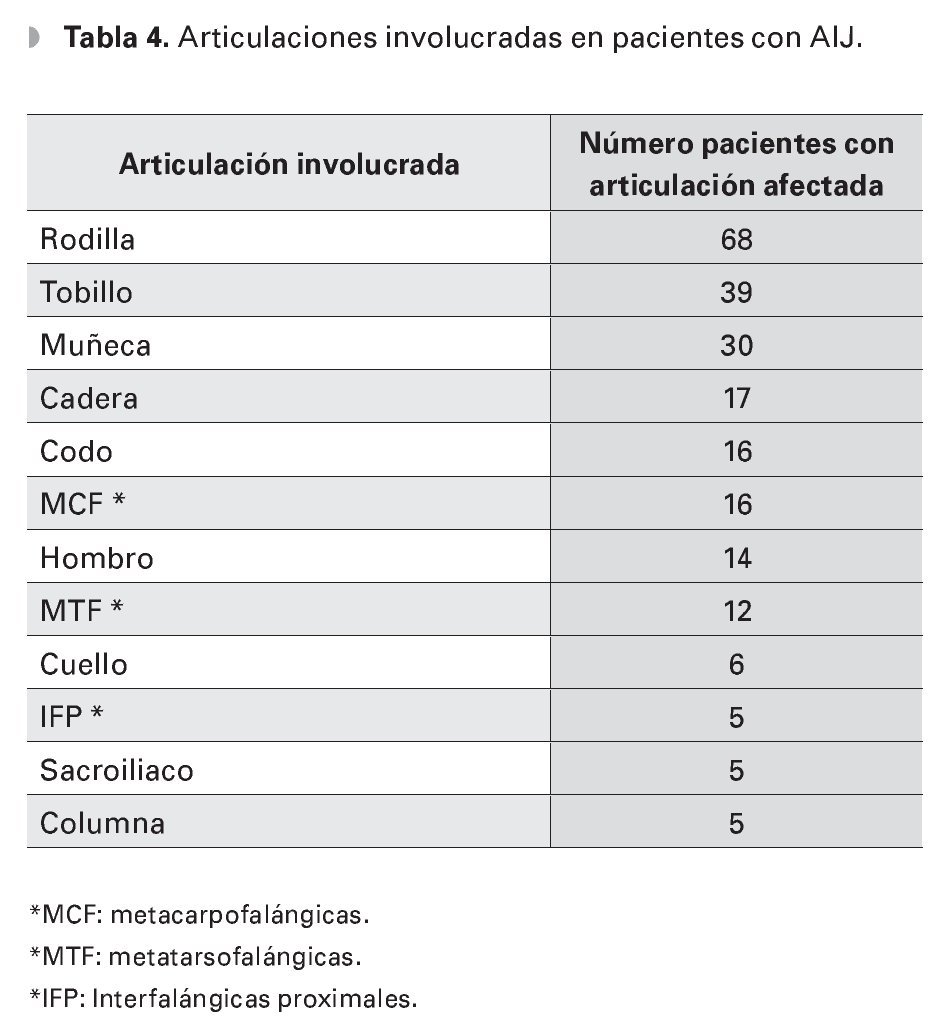
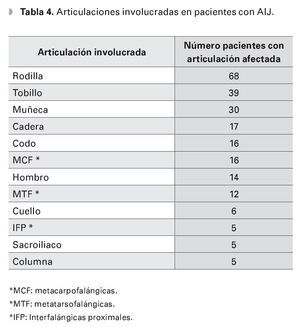
De acuerdo a la clasificación de la ILAR, eltipo más común de AIJ encontrado en esta población mexicana fue la oligoarticular (44.9%),seguida de la poliarticular (36.8%), la sistémica (16.4%) y la indiferenciada (1.9%), (Tabla 2). Seobtuvo el factor reumatoide de 21 pacientes con eltipo poli-articular, de los cuales sólo en cuatro fuepositivo (19.2%). De la totalidad de los casos, la articulación involucrada con mayor frecuencia fue larodilla, seguida del tobillo y la muñeca (Tabla 4).
En pacientes con uveítis, se encontró que laforma oligoarticular es más frecuente (p = 0.008),esta diferencia fue estadísticamente significativa.En el grupo sin uveítis resultó ser más común laforma poliarticular (p = 0.28), la sistémica (p = 0.053) y la indiferenciada (p = 0.52).
Respecto a los anticuerpos antinucleares (ANA), se obtuvo el título en 95/98 pacientes, conresultado positivo en 55.8% de los casos. Se documentó también el porcentaje de ANA positivos deacuerdo al tipo de artritis (Tabla 2). En el grupocon uveítis, 80% resultó con ANA positivo comparado con el 51.25% del grupo sin uveítis. Estadiferencia reveló valores estadísticamente significativos (p = 0.049).
Se realizó un análisis multivariado medianteregresión logística para determinar variables quesignifiquen factores de riesgo o factores protectores para el desarrollo de uveítis en pacientes conAIJ. Las variables estudiadas fueron la edad de inicio, género femenino, tipo de artritis y la presenciade ANA positivo. Se determinó que los pacientescon la forma oligoarticular tienen mayor riesgo depresentar uveítis (Razón de momios [RM] = 4.41, IC 95% = 1.24 a 15.75). Además se encontróuna disminución del riesgo para desarrollar inflamación intraocular en pacientes con ausencia deanticuerpos antinucleares (RM = 0.28, IC 95% = 0.06 a 1.3).
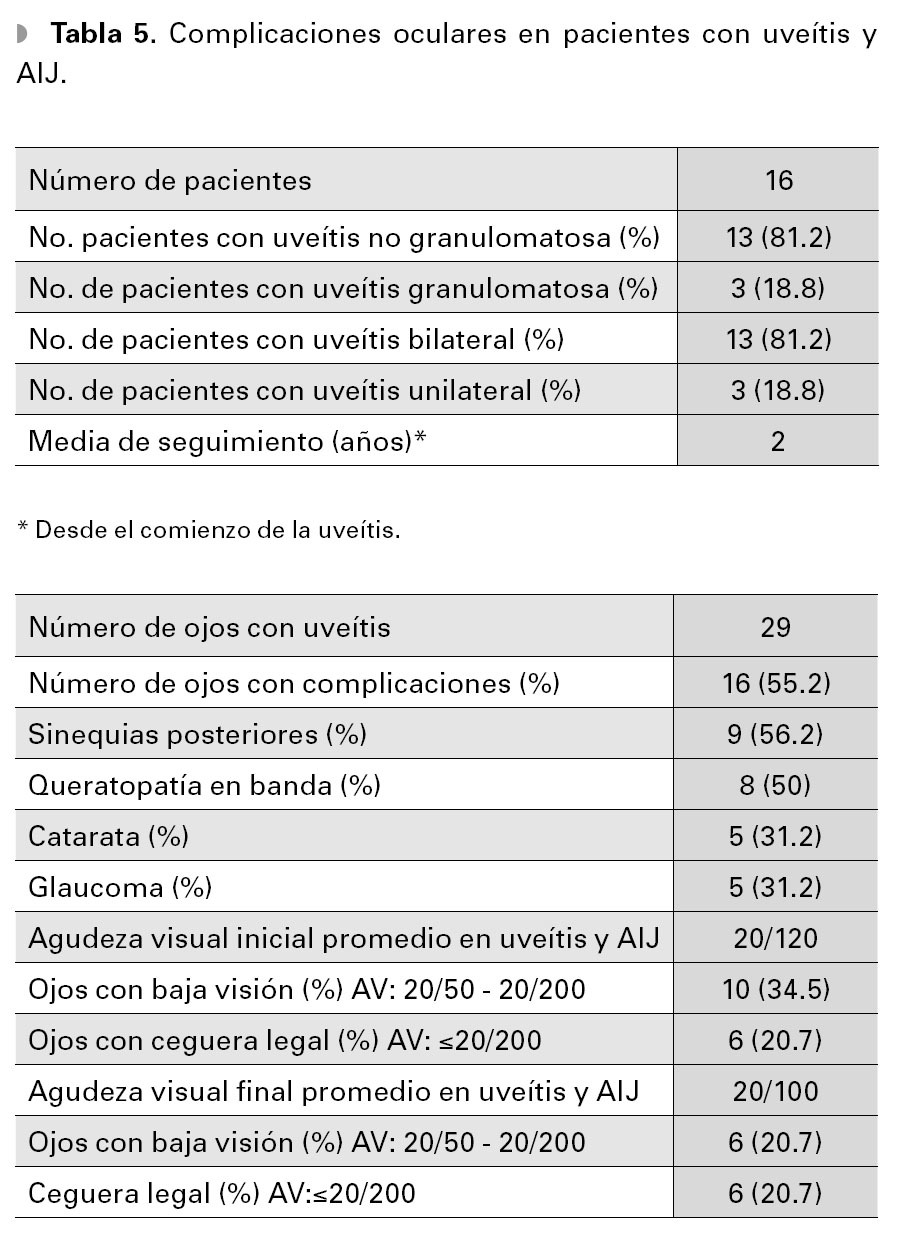
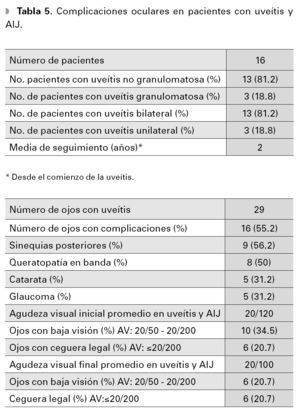
La inflamación ocular afectó a un total de 16 niños (29 ojos). La afectación fue bilateral en 81.2% de los casos. En 18.8% se encontró unauveítis anterior granulomatosa, con presencia deprecipitados retroqueráticos gruesos y nódulosen iris (Tabla 5). La edad media al diagnósticode la uveítis fue de 11.75 años. En dos pacientes (12.5%), el diagnóstico de la uveítis antecedió a laaparición de la enfermedad articular.
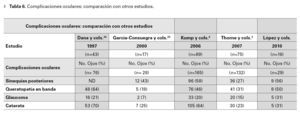
Las complicaciones oculares relacionadas ala inflamación crónica se presentaron en 16 ojos (55.2%). La complicación más frecuente fue la presencia de sinequias posteriores, seguidas porqueratopatía en banda, glaucoma y formación decatarata (Tabla 5).
La agudeza visual promedio en la valoracióninicial de los pacientes con uveítis y sin uveítis fuede 0.8 y 0.1 (escala LogMar) respectivamente, queequivale a 20/120 y 20/25 en la escala de Snellen.En los pacientes con inflamación intraocular, sedocumentaron 10 ojos con baja visión y seis ojoscon ceguera legal, de acuerdo al punto de corteestablecido por el Grupo de Estandarización en laNomenclatura de la Uveítis (Tabla 5).
Respecto al tratamiento, los antiinflamatoriosno esteroideos (AINE) fueron los medicamentosque con mayor frecuencia se emplearon para eltratamiento de la AIJ en un total de 68 pacientes (69.3%). Dentro de los agentes inmunosupresores,el más utilizado fue el metotrexato en 57 (58.2%) pacientes en dosis de 7.5 a 25 mg/semana deacuerdo a la edad del paciente y a la actividad inflamatoria de la enfermedad. Los esteroides oralesse emplearon en 23 pacientes (23.5%) para el control inicial de la enfermedad o en episodios agudosde afectación severa articular u ocular, que fueronrefractarias a los antiinflamatorios no esteroides ya los inmunosupresores. La dosis empleada fue de 0.5- 1mg/kg/día. En sólo cinco pacientes fue necesaria la aplicación de esteroides intra-articular parael control de la artritis. En 24 pacientes (24.5%) senecesitó el uso de agentes biológicos como tratamiento adyuvante de la AIJ en combinación conesteroides orales, agentes inmunosupresores oAINE. El más frecuentemente utilizado (19 pacientes) fue el etanercept en dosis de 25-50 mg/semana. Otros agentes empleados fueron el infliximab(un paciente) y el adalimumab (cuatro pacientes) en dosis de 3 mg/kg/8 semanas y 20-40 mg/15días, respectivamente.
De los 57 pacientes en tratamiento con metotrexato, se documentaron cinco (8.7%) pacientescon reacciones secundarias. En dos (3.5%) casos se presentó elevación de las enzimas hepáticas (elevación igual o mayor al doble de la cifranormal) la cual se corrigió con la suspensión delmedicamento. Otros efectos adversos que se registraron con este medicamento fueron enfermedadácido péptica en dos pacientes (3.5%) y reacciónde hipersensibilidad tipo-I manifestada como urticaria en sólo un caso (1.7%).
De los pacientes que estuvieron tratados conetanercept (19 casos), en sólo dos de ellos (10.5%), se presentaron reacciones alérgicas manifestadascomo prurito y urticaria. Todos los pacientes conuveítis (16 casos), recibieron tratamiento con esteroides tópicos y cicloplégicos, con una frecuenciadeterminada de acuerdo a la severidad de inflamación de acuerdo a la clasificación del Grupo deEstandarización en la Nomenclatura de la Uveítisaunado al tratamiento sistémico con esteroidesorales, antiinflamatorios no esteroideos, agentes inmunosupresores o biológicos. En pacientes conglaucoma se utilizaron hipotensores tópicos. En unpaciente con queratopatía en banda en ambos ojos se realizó queratectomía superficial en ojo derecho combinada con fotoqueratectomia terapéutica(PTK por sus siglas en ingles) en ambos ojos. Entres pacientes (cuatro ojos), con cataratas secundarias, se realizó lensectomía con capsulectomíacompleta y vitrectomía anterior, sin implante delente intraocular, previo esquema inmunosupresory con al menos 12 semanas sin actividad inflamatoria intraocular.
Se estableció un estado de remisión en 15 (15.3%) de los 98 pacientes con AIJ en un tiempopromedio de dos años. De estos sólo dos (2.1%)habían presentado inflamación intraocular.
¿ Discusión
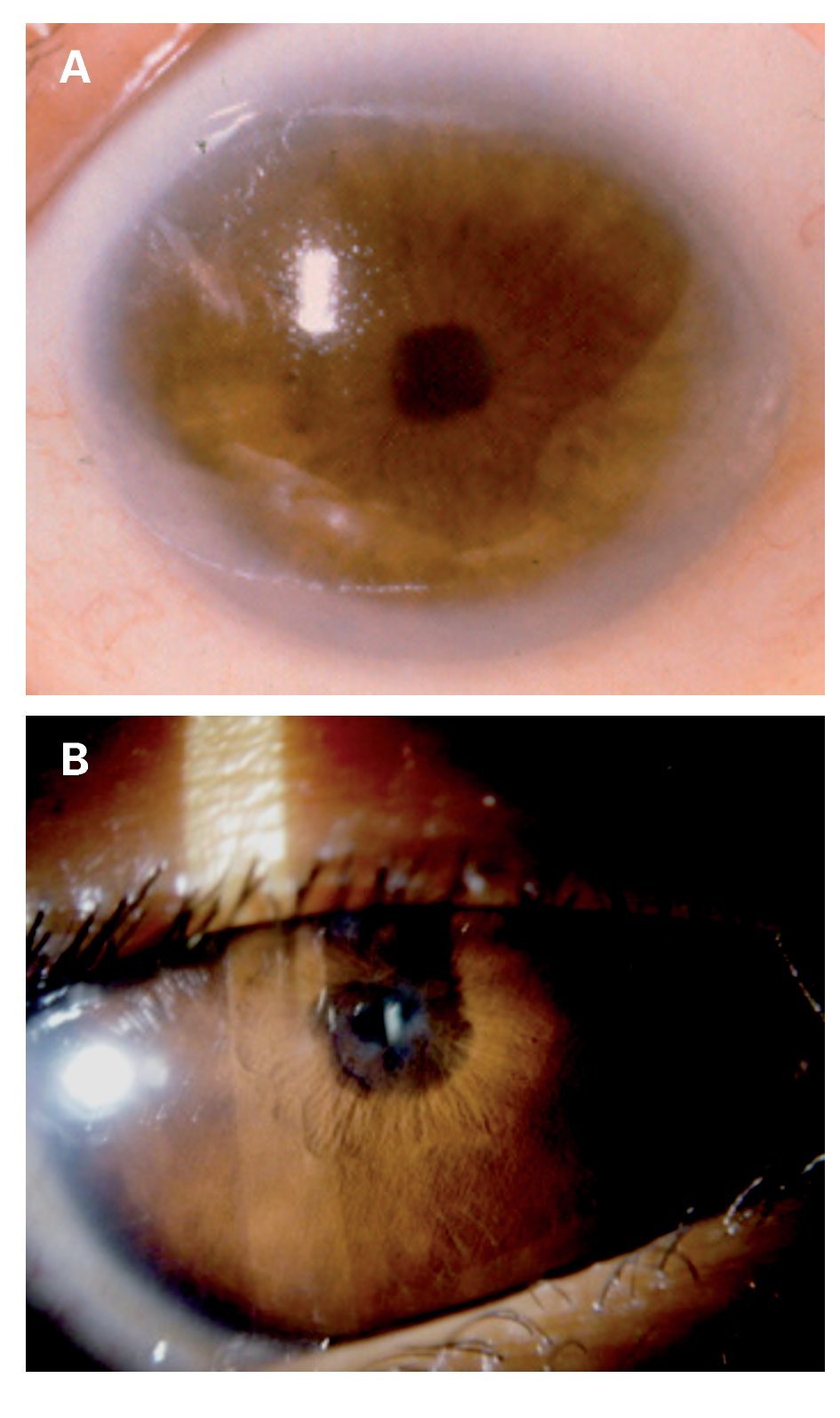
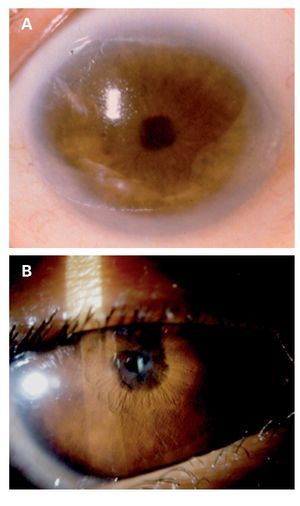
La artritis idiopática juvenil (AIJ) es una enfermedad inflamatoria crónica e incapacitante que afecta primordialmente las articulaciones y en hasta30% de los casos, a los ojos de pacientes en edadpediátrica.8,9 Esta enfermedad representa un reto diagnóstico, tanto para el pediatra quien es elmédico de primer contacto con estos pacientes, asícomo para el oftalmólogo general, quién en ocasiones puede enfrentar la presencia de una uveítisanterior, bilateral y crónica en un infante sin manifestaciones sistémicas previas. Más aún, si reconocemos que la iridociclitis asociada a la AIJ esuna enfermedad insidiosa y asintomática, que noproduce hiperemia ocular, dolor, visión borrosa demanera inicial o fotofobia y que además, la única manera de detección es bajo observación cuidadosa del segmento anterior empleando la lámparade hendidura en busca de células en cámara anterior, depósitos de calcio sobre la membrana deBowman, precipitados retro-queráticos finos, sinequias posteriores del iris y opacidades del cristalino que hagan sospechar su existencia (Figura 2).
¿ Figura 2. Complicaciones oculares presentes en pacientesmexicanos con uveítis anterior crónica asociada a artritis idiopática juvenil. A. Depósitos de calcio sobre la membrana de Bowman (queratopatía en banda); B. Formación de sinequias posteriores del iris a 360° y catarata.
La AIJ es una enfermedad poco reportada enla literatura mexicana. En la literatura biomédicamundial, a pesar de una gran variedad de númerosinformados, la incidencia oscila entre 0.8 a 22.6casos por cada 100 000 niños por año.22 De manerasimilar, existe un amplio rango en la prevalencia,la cual se reporta entre siete y 400 por cada 100000 niños.23
Se ha descrito previamente que la edad mediade inicio de la enfermedad es 6.1 años24 en comparación con la de esta población mexicana, en la queel inicio en promedio fue a los 7.3. En estudiospublicados, se ha observado que en pacientesque desarrollan uveítis, el inicio de la AIJ es enedades más tempranas en comparación con losque no desarrollan inflamación intraocular comolo mencionó Kanski, en el que los pacientes con uveítis comenzaron con las primeras manifestacionesde la enfermedad a los 3.7 años24 y Kotaniemi ycolaboradores, en la que la edad media de inicio enpacientes sin uveítis fue 7.3 años y con uveítis 4.8años.11 Esto corresponde a lo descrito en esta seriede pacientes, en los que la edad media de inicio dela AIJ en casos con uveítis fue menor a la de lospacientes que no la presentaron con 5.7 años y 7.8años respectivamente. En un estudio realizado enEspaña por García Consuegra y colaboradores, conuna casuística similar a la nuestra, se encontrótambién esta diferencia en la edad media a la queinicia la enfermedad con 3.8 años en pacientes conuveítis y siete años, sin uveítis.25
En este estudio, la AIJ se presentó con mayorfrecuencia en mujeres, con una relación mujerhombre 2.6:1, similar a la observada en pacientes que no presentaron uveítis, mientras que en los quedesarrollaron uveítis la relación aumenta a 7:1. Estos datos corresponden a lo señalado previamente en la bibliografía, en la que la enfermedad esmás frecuente en mujeres en general y la relaciónmujer-hombre se hace mayor en aquellos que presentan uveítis.2, 24,26 Sin embargo, cabe mencionarque en un estudio prospectivo de 426 niños finlandeses con artritis crónica juvenil en el que seincluyeron pacientes con espondiloartropatías seronegativas juveniles e indiferenciados, no seencontró diferencia en la relación mujer-hombrede pacientes con AIJ que presentaron o no inflamación intraocular.11
Recientemente se ha encontrado que ciertosalelos del complejo de histocompatibilidad mayor (MHC) de clase I y clase II, se aso cian con unmayor riesgo de desarrollar diferentes subtipos deAIJ.33 Por ejemplo, se ha reconocido que el haplotipo HLA-B27 pudiera estar asociado con el riesgode desarrollar enfermedad oligoarticular, particularmente en niños que con el tiempo pueden desarrollar características típicas de espondiloartropatía. Asimismo los antígenos de clase II: HLA-DR1y DR4 han sido asociados con las formas poliarticulares, específi camente, el DRB1*0401 con formas poliarticulares y factor reumatoide positivas,que representan una enfermedad si milar a la delos adultos. A su vez, se ha documentado que losantígenos: HLA-A2, DR8, DR5 y DPB1*0201 confirieren una susceptibilidad au mentada para lasformas oligoarticulares de la enfermedad.
La oligoartritis es el subtipo más común deAIJ que se reporta, comprende de 50% a 70%de los casos, seguido de la poliartritis hasta en30% (la mayoría factor reumatoide negativo) yposteriormente la sistémica y relacionada a entesisen alrededor de 5% de los pacientes.1,11,23,26 Estas cifras coinciden con nuestra casuística, en la quela oligoartritis fue el subtipo más común, seguidode la forma poliarticular, la sistémica y la indiferenciada. En los pacientes con poliartritis en losque se obtuvo el factor reumatoide, 80% resultó negativo (Tabla 2).
Respecto a los pacientes con AIJ que desarrollan uveítis, la forma oligoarticular es la másfrecuentemente reportada con 70% a 90% de loscasos, seguida de la poliarticular en 10% a 25%y la sistémica hasta en 2%.11,24,25,27 En el grupo aquí incluido, prevalece que 75% de los pacientescon uveítis tenían la forma oligoarticular y 25%la poliarticular (Tabla 3). Existen series, como enesta población, en las que no se señalan casos deuveítis en pacientes con la forma indiferenciada orelacionada a entesis.24 Sin embargo, en algunasotras, el porcentaje que alcanzan la forma psoriásica, indiferenciada y relacionada a entesis es dehasta 5% en pacientes con uveítis y AIJ.11,27
El marcador serológico más común en pacientes con AIJ es la presencia de anticuerpos antinucleares (ANA) en 30% a 40% de los casos.11,25,28 En el presente estudio, el porcentaje en el total depacientes con AIJ, fue más alto que lo descrito previamente con presencia de ANA en poco más de50%. Se ha establecido, a diferencia de los pacientes de esta población, que la forma oligoarticulares la que presenta en mayor proporción títulosde ANA+, seguido de la forma poliarticular.29 En esta serie, alrededor de la mitad de los pacientescon la forma oligoarticular y poliarticular fueronANA+ (Tabla 2). La presencia de ANA en pacientes con AIJ está relacionada al papel central querepresentan los linfocitos-T en la patogénesis de laenfermedad, los cuales promueven la liberación decitoquinas proinflamatorias que, a su vez, causanaumento en la presencia de autoanticuerpos comolos anticuerpos antinucleares.33
En los casos de AIJ con uveítis, Kanski señaló que 76% y 73% de los pacientes con la formaoligoarticular y poliarticular, respectivamente,tenían ANA positivos,24 lo que difiere a lo observado en nuestra población con uveítis y AIJ, en laque 90% de la forma oligoarticular fueron ANApositivos y, similar a lo reportado en la forma poliarticular con 67% de ANA positivos.
El riesgo de desarrollar uveítis varía de acuerdo al sexo, el tipo de artritis, la presencia de anticuerpos antinucleares y la edad de inicio de laenfermedad. Se han considerado como factores demayor riesgo el género femenino, el inicio en edades tempranas, la forma oligoarticular y los ANApositivos.10 Sin embargo, algunas otras revisionesno encontraron diferencia en el riesgo de desarrollar uveítis en base al género y al tipo de artritis:oligorarticular o poliarticular.11 En esta población,el riesgo de desarrollar uveítis es alrededor de cuatroveces mayor en los casos con la forma oligoarticular y además se encontró disminución del riesgopara desarrollar inflamación intraocular en pacientes con ausencia de anticuerpos antinucleares.
La uveítis crónica en pacientes con AIJ presentó una prevalencia de 16.3%, lo que corresponde alo informado previamente por diversos autores quemencionan una prevalencia entre 10% a 30%.8,11,25 En la mayoría de los casos (87.5%), el diagnósticose realizó posterior al inicio de la enfermedad articular, lo cual fue similar a lo mencionado en laliteratura en la que hasta 94% de los pacientesla uveítis se desarrolla posterior al inicio de la enfermedad articular.30
Típicamente la uveítis asociada a AIJ se describe como una iridociclitis bilateral no granulomatosa con precipitados retroqueráticos pequeños en lamitad inferior de la córnea, diversos grados de celularidad y efecto Tyndall en cámara anterior; sinembargo, se ha descrito que hasta 28% de los pacientes pueden presentar inflamación granulomatosa con presencia de precipitados retroqueráticos engrasa de carnero y fantasmas, así como nódulos en eliris.31 En esta serie, se evidenció uveítis granulomatosa en 18.8% de los pacientes. En cuanto a laafectación se ha reportado que llega a ser bilateralhasta en 60-90% de los pacientes,2,8,11,31 lo que corresponde a lo encontrado en nuestra población,en la que la afectación fue bilateral en la mayoríade los casos.
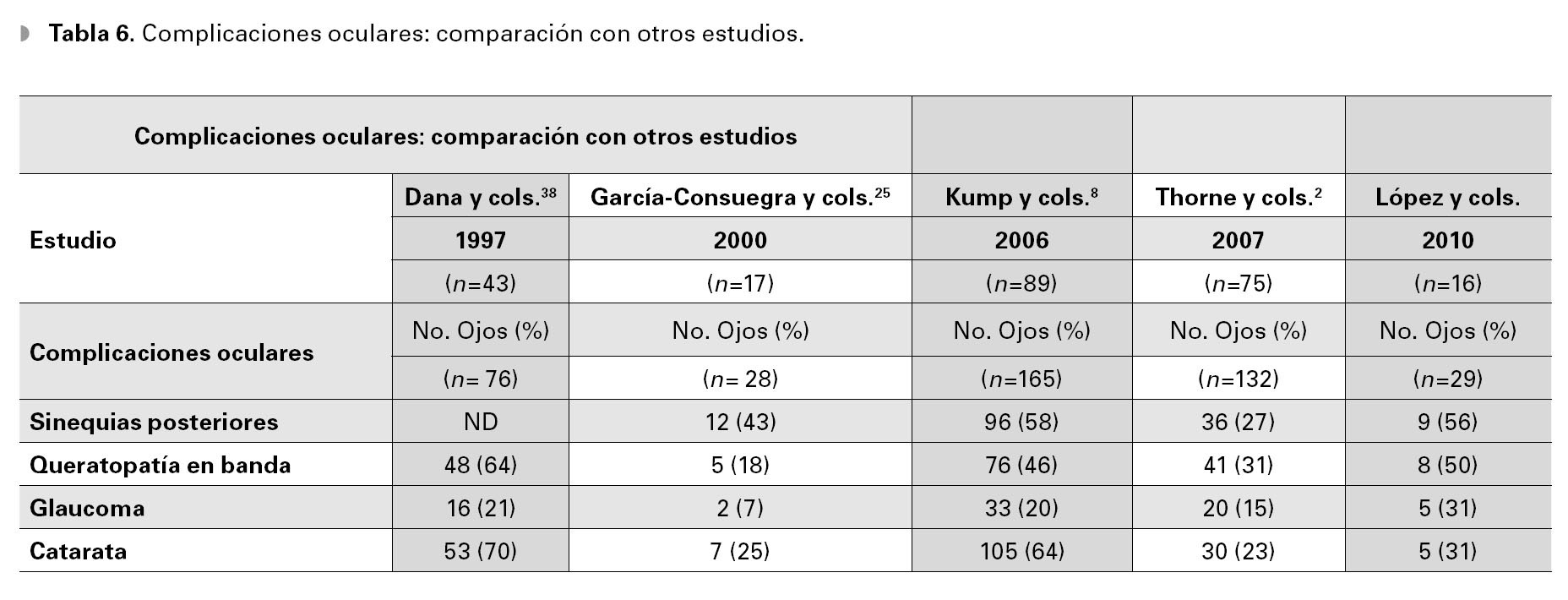
La inflamación crónica activa de la uveítis anterior puede resultar en alteraciones estructuralespermanentes de los tejidos oculares tanto en elsegmento anterior como el posterior.1 Dentro delas complicaciones descritas con mayor frecuenciase encuentran la formación de cataratas, el glaucoma secundario, la queratopatía en banda y laformación de sinequias posteriores del iris.8,11,25,27 Las complicaciones presentadas en nuestra población se describen en la Tabla 6 y se comparan coninformes previos. Similar a lo observado en esteestudio, Thorne, Woreta y colaboradores encontraron como complicación más frecuente la presencia de queratopatía en banda en 31% de los ojosafectados, sinequias posteriores en 27%, catarataen 23% y glaucoma secundario en 15%.2,27 Esto contrasta con lo observado en el estudio hechopor Kump y colaboradores, en el que la formación de catarata es la complicación que con mayor frecuencia se presenta, con un 64% de ojos afectados.En pacientes con uveítis y AIJ existen una granvariedad de factores que conllevan a la formaciónde cataratas, por ejemplo, la inflamación crónicaen la cámara anterior, la formación de sinequiasposteriores a la cápsula anterior del cristalino y laterapia con esteroides tópicos.1,11,32 Relacionado conesto, existe una diversidad de causas que conllevan a la elevación de la presión intraocular comoson bloqueo del flujo del humor acuoso debido ainflamación de la malla trabecular o la presenciade sinequias anteriores, bloqueo pupilar por la presencia de sinequias posteriores, cierre secundariodel ángulo iridocorneal y el tratamiento con esteroides tópicos.1,13
El objetivo del tratamiento de los pacientes conAIJ es prevenir el daño a las articulaciones, promover el desarrollo y crecimiento de los niños y,en la enfermedad activa, promover la resolución dela inflamación crónica.34 En el caso del tratamientode la uveítis relacionada a AIJ, el objetivo es eliminar por completo la inflamación intraocular y,por ende, prevenir la aparición de complicacionesy pérdida de visión.15 Se han propuesto una granvariedad de medicamentos para el tratamiento de laAIJ, todos ellos actuando en diversos puntos dela enorme y compleja cascada de la inflamación.Adams y colaboradores describieron que los linfocitos T juegan un papel importante en el desarrollode la enfermedad, liberando citoquinas proinflamatorias como el factor de necrosis tumoral alfa (TNF- α] además de las interleucinas IL-6 e IL-1,favoreciendo así las respuestas de linfocitos cooperadores tipo 1 (Th1) en el proceso inflamatorio;estas anomalías humorales incluyen un aumentode la presencia de autoanticuerpos, principalmente anticuerpos antinucleares, inmunoglobulinas,presencia de complejos inmunes y activación delsistema del complemento.33
En este grupo de pacientes, el tipo de medicamento inmunosupresor que se utilizó con mayorfrecuencia fue el metotrexato, el cual ha demostrado ser seguro y eficaz en el control de la manifestaciones articulares y oculares de la AIJ.15,34,35
Este medicamento inhibe la migración celular delos monocitos a los tejidos inflamados y, a su vez,disminuye la producción de citoquinas proinflamatorias como el TNF- α, IL2 e IL8.15
Dentro del grupo de agentes biológicos, el etanercept fue el más utilizado en esta población,seguido del adalimumab y el infliximab. Estos medicamentos inhiben de distintas formas el TNF- α,una citoquina proinflamatoria que, como se mencionó previamente, juega un rol importante en lapersistencia de la inflamación que se observa enniños con AIJ.33 En diversos estudios se han encontrado respuestas variables al tratamiento conestos medicamentos, sin embargo, el etanercept hasido efectivo en el tratamiento de la AIJ-poliarticular que es resistente al metotrexate hasta en 80%de los casos.36 En cuanto a la inflamación intraocular, en un estudio prospectivo, no controlado, Reiffy colaboradores demostraron que el etanerceptpuede mejorar el curso de la uveítis crónica en pacientes con AIJ.37
El tratamiento local en los pacientes con uveítis es de suma importancia para el control de lainflamación y evitar complicaciones; típicamentese inicia con esteroides y cicloplégicos tópicos. Lafrecuencia del esteroide se determina de acuerdoal grado de celularidad en cámara anterior y sedisminuye hasta alcanzar ausencia de células. Generalmente en estos pacientes, el tratamiento locales adyuvante al tratamiento sistémico con esteroides, inmunosupresores o agentes biológicos deacuerdo a la severidad de la enfermedad.15
Como se mencionó previamente, el tratamiento de los pacientes con artritis idiopática juvenil yuveítis asociada debe ser multidisciplinario, en elque se involucren oftalmólogos especialistas eninmunología ocular y reumatólogos pediatras, especialmente en casos severos de la enfermedad.
Finalmente es importante enfatizar la importancia de realizar exploraciones oftalmológicas periódicas en pacientes con AIJ, especialmente enniñas con formas oligoarticulares o poliarticularesde comienzo temprano y asociadas a anticuerposantinucleares, ya que la detección y tratamientooportunos de la inflamación intraocular disminuye el número de complicaciones y, como resultado,mejora el pronóstico visual.
Correspondencia: Dr. Alejandro Rodríguez García.
Río San Juan No. 103 (1 Piso) Colonia Miravalle, 64660. Monterrey, N.L.
Teléfonos: (81) 8356-1878, 1884, Fax. (81) 8356-1799.
Correo electrónico: arodri@itesm.mx