Se reporta el caso de un paciente varón de raza asiática, con historia de miopía elevada y cirugía de vítreo-retina en ambos ojos, a quien se le realizó cirugía de cataratas sin complicaciones transoperatorias en ambos ojos, y regresa con síndrome de contracción capsular bilateral al mes de operado. Se comenta la conducta seguida en ambos ojos.
We report a case of an asian male patient with history of high myopia and vitreo-retinal surgery in both eyes who underwent uneventful cataract surgery in both eyes and returns with bilateral capsular contraction syndrome one month after surgery. We discuss both eyes management.
El síndrome de contracción capsular (SCC) se describe como una reducción exagerada del diámetro de la capsulorrexis y del saco capsular tras la extracción extracapsular del cristalino sin complicaciones. Estos cambios conducen a opacidad y plegamiento de la cápsula anterior residual con descentrado del lente intraocular (LIO) y disminución de la agudeza visual1.
Este cuadro clínico es considerablemente menos frecuente que la opacidad de la cápsula posterior, y se presenta típicamente después de los 3 meses de la cirugía. Sin embargo, se han reportado algunos casos en los que el síndrome se presentó antes de los 30 días postoperatorios2–4.
Caso clínicoPaciente de 49 años, varón, asiático, con antecedentes generales de salud aparente y oftalmológicos de miopía elevada, operado de desprendimiento de retina del ojo derecho (OD) hace 13 años (plombaje supraescleral) y del ojo izquierdo (OI) hace 12 años (vitrectomía pars plana [VPP], con aceite de silicona que se le retiró 3 meses después). Acudió a consulta refiriendo disminución de la agudeza visual de forma lenta y progresiva desde hacía varios años. Al examen oftalmológico se encontró agudeza visual sin corrección (AVsc) de cuenta dedos a 30cm (OD) y 0.08 (OI), opacidad parcial del cristalino en ambos ojos (OD: NUC-2, COR-2, PSC-0 y OI: NUC-1, COR-2, PSC-3 según WHO/PBD simplified cataract grading system)5, y cambios en coroides y retina típicos de miopía elevada. La longitud axial fue de OD: 26.76mm y OI: 27.29mm. El resto del examen oftalmológico fue normal.
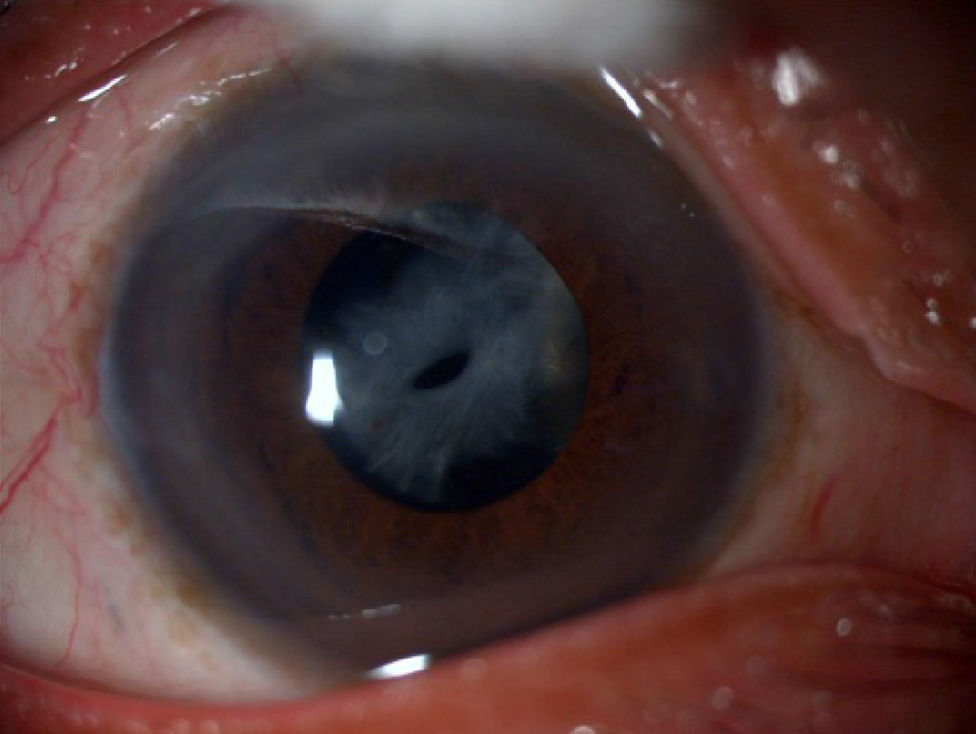
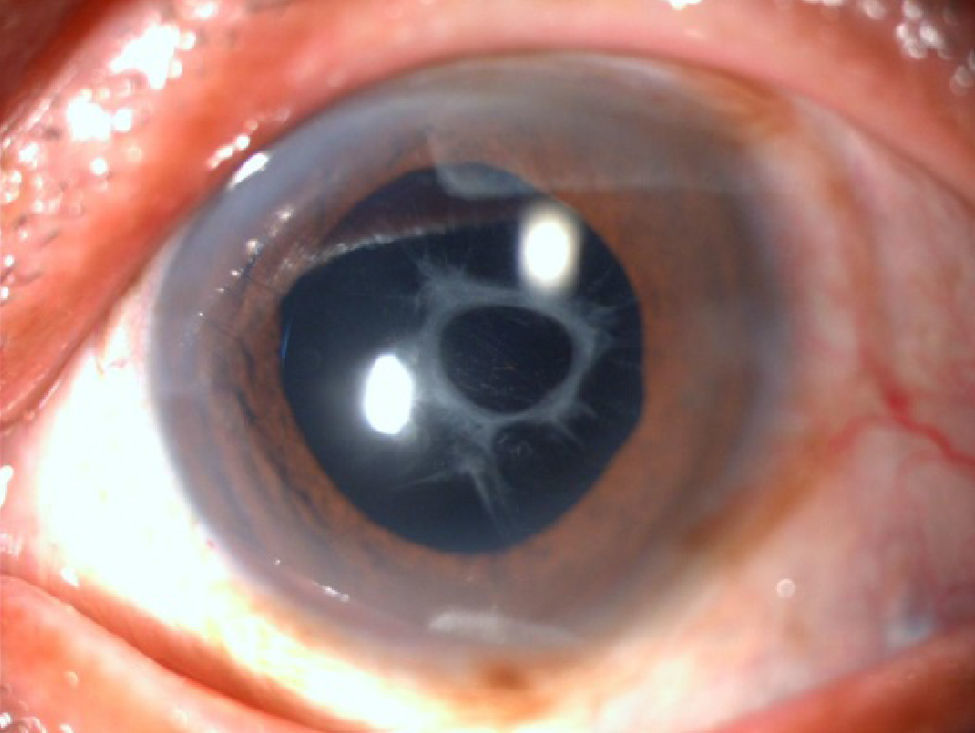
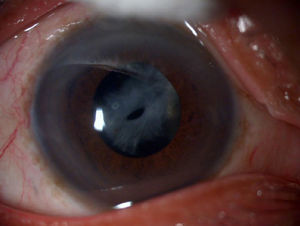
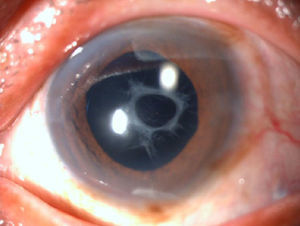
Se realizó facoemulsificación con anestesia tópica e intracameral con una semana de intervalo entre ambos ojos, sin complicaciones transquirúrgicas. Se implantó LIO+12.0D (SofTec HD, Lenstec Inc., EE. UU.) en OD y +11.5D (SofTec HD, Lenstec Inc., EE. UU.). A los 7 días postoperatorios tenía AVsc de 0.2 en ambos ojos. A las 2 semanas de la segunda cirugía el paciente refería disminución de agudeza visual y al mes fue referido a nuestra consulta con AVsc de 0.1 (OD) y CD a 30cm (OI). Se diagnosticó SCC simétrico grave en OD (fig. 1) y asimétrico moderado en OI (fig. 2).
Se realizó capsulotomía anterior radial con Nd:YAG láser en ambos ojos, logrando la rotura del anillo fibroso y aumento del diámetro de la apertura capsular anterior del OD. Sin embargo, en el OI hubo subluxación del LIO que fue necesario cambiarlo por otro de PMMA (HSP-55B, Aaren Inc. EE. UU.) y fijarlo a esclera con sutura de polipropileno azul monofilamento 10-0 (Alcon Laboratories, Inc. Texas, EE. UU.) debido a la gran inestabilidad zonular.
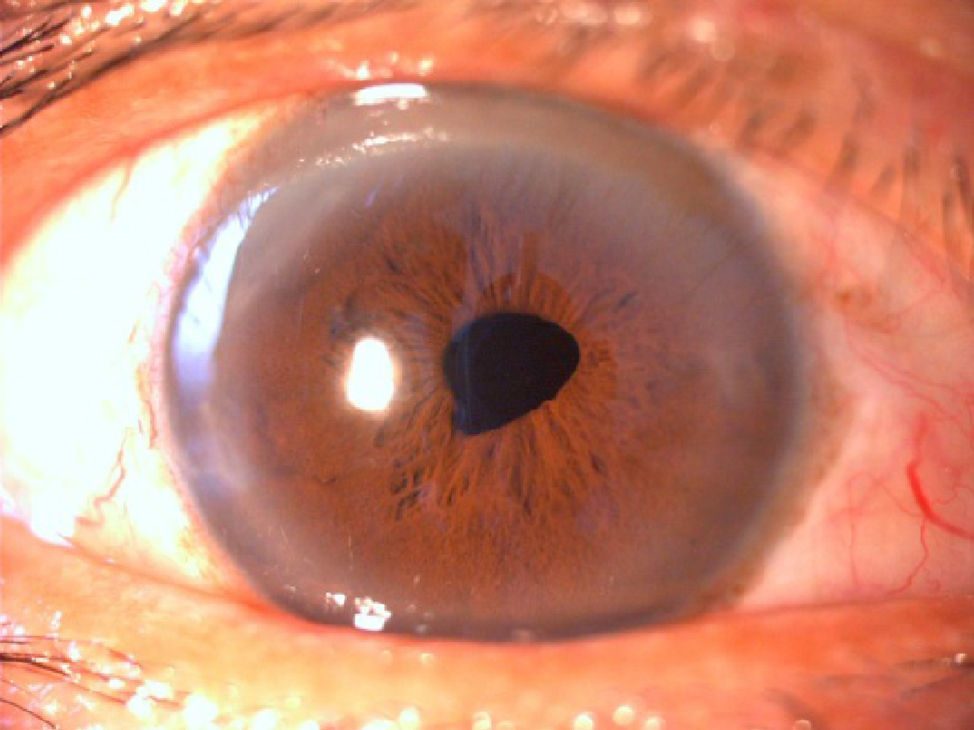
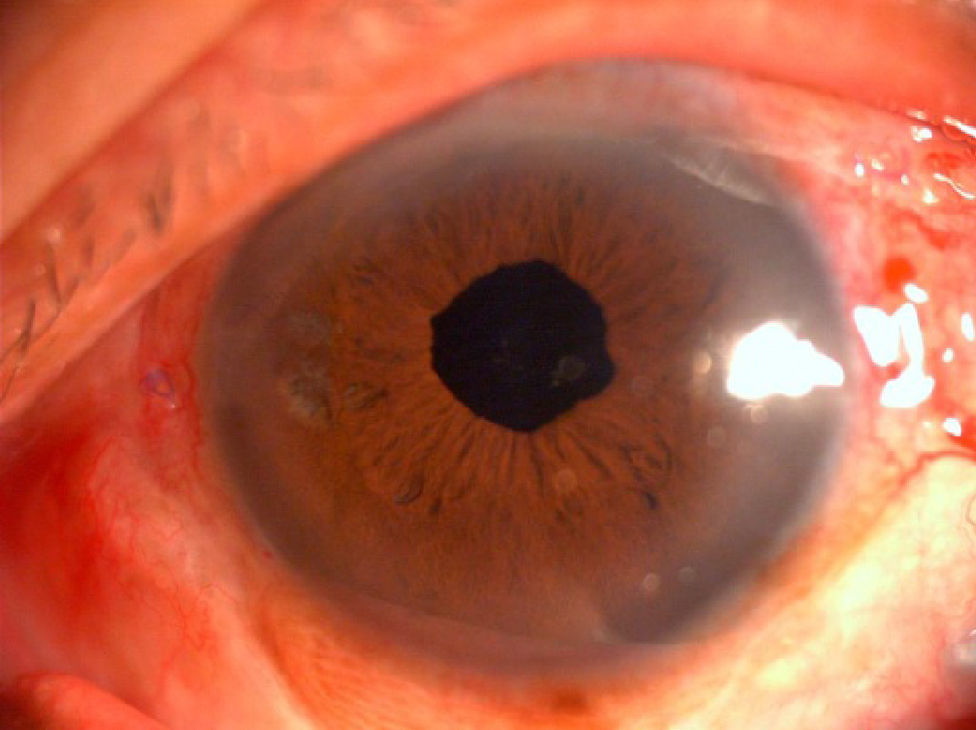
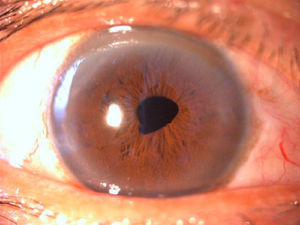
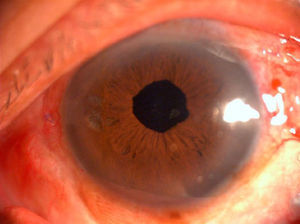
El paciente tenía una agudeza visual mejor corregida (AVMC) del OD de 0.6 y del OI de 0.3 al mes de la cirugía, que mantuvo sin modificación en la refracción dinámica realizada a los 3 meses del tratamiento quirúrgico (figs. 3 y 4).
DiscusiónEs un hecho que la apertura de la cápsula anterior del cristalino disminuye en mayor o menor medida en todos los ojos tras la cirugía extracapsular de esta lente ocular donde se realizó capsulotomía circular continua6,7. Sin embargo, solo se observa la contracción exagerada de la cápsula anterior residual del cristalino en los ojos con alguna comorbilidad asociada8.
Los múltiples factores de riesgo que se han relacionado con la aparición de este síndrome se pueden dividir en los que cursan con debilidad zonular (seudoexfoliación, miopía elevada, retinosis pigmentaria, distrofia miotónica y edad avanzada), y las que cursan con aumento de la permeabilidad de la barrera hemato-acuosa (diabetes mellitus, glaucoma, uveítis y traumas oculares —incluye cirugías oculares: trabeculectomía, VPP—)2,9.
Sin duda alguna, la seudoexfoliación y la retinosis pigmentaria son los factores de riesgo que con mayor frecuencia se han asociado al SCC2,4,9. La asociación con miopía elevada se ha reportado en escasas ocasiones3,10.
En el caso que presentamos se suman varios factores de riesgo, pues se trata de un paciente con miopía elevada a quien previamente se le realizó cirugía vitreoretinal en ambos ojos. Igualmente, consideramos que la evolución desfavorable del OI tras el tratamiento con Nd:YAG láser pudo estar relacionado con la VPP previa que provocó daño zonular. La zónula debilitada debió facilitar la contracción asimétrica de la cápsula y esta, a su vez, mayor daño zonular, dando lugar a un círculo vicioso.
Resulta de interés destacar, que el corto intervalo de tiempo entre las cirugías de ambos ojos, en pacientes de raza asiática parecen ser variables que se repiten en la aparición de este síndrome3.
ConclusionesEs conveniente tener un elevado índice de sospecha ante pacientes con factores de riesgo para la aparición de complicaciones poscirugía de catarata, como en el SCC, y actuar precozmente para minimizar las consecuencias y mejorar el pronóstico visual de nuestros pacientes.
Responsabilidades éticasConfidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Protección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.