Paciente femenino de 11 años de edad, con secuela de labio y paladar hendido bilateral completo de lado izquierdo e incompleto de lado derecho, ausencia de incisivos laterales superiores e hipoplasia del esmalte en el diente 21. Los objetivos del tratamiento fueron lograr una oclusión funcional, mejorar la estética dental y facial, elevar su calidad de vida; favoreciendo de esta forma su autoestima. Se realizó un tratamiento ortodóncico con aparatología Roth ranura .022, se hicieron extracciones de primeros premolares inferiores así como de los dientes temporales que se encontraban presentes. Se utilizaron elásticos verticales cortos para asentar mordida y a los 16 años de edad se remitió al Departamento de Prótesis donde se le realizó una prótesis transicional removible para rehabilitar el área de incisivos laterales ausentes y se restauró el diente número 21. El Departamento de Cirugía se encargó de colocar un injerto óseo autólogo en la zona de los dientes de 12 y 22 para la posterior colocación de implantes dentales una vez que haya cesado su crecimiento. Se utilizó retención fija inferior y retenedor tipo circunferencial superior estético.
Case report of an 11-year-old female patient with bilateral cleft lip and palate sequelae complete on the left side, incomplete on the right side with absence of upper lateral incisors and enamel hypoplasia on tooth #21. Treatment objectives were: to achieve functional occlusion, improve facial and dental esthetics, improve her quality of life by encouraging her self-esteem. An orthodontic treatment was performed with the use of 0.022 Roth brackets and with the extraction of lower first bicuspids as well as the remaining temporary teeth. Vertical elastics where used to settle the bite. At the age of 16 a removable denture was used to rehabilitate the area of the missing upper lateral incisors and to place a restoration on tooth #21. Surgery was performed to place a bone graft on teeth 12 and 22. Once growth has ceased dental implants will be placed. A lower fixed and an upper circumferential retainer was used.
Las hendiduras labio-palatinas constituyen uno de los tipos de malformaciones congénitas que con mayor frecuencia afectan las estructuras bucofaciales del ser humano; por su ubicación, constituyen un problema biológico y psicológico importante que repercute en el núcleo familiar y en el entorno social.1
Se denominan fisuras naso-labio-alvéolo-palatinas a las malformaciones craneofaciales congénitas, producidas por defectos embriológicos durante la formación de la cara; su grado de compromiso se focaliza en ciertas zonas del macizo facial, especialmente el labio superior, la premaxila, el paladar duro y el piso de las fosas nasales.2
Estas fisuras ocurren cuando los elementos del labio superior y los segmentos palatinos derechos e izquierdos no se unen dentro de las primeras nueve semanas de vida intrauterina, siendo la sexta semana la de mayor riesgo.1
Éstas pueden ser de causa genética o desarrollarse por la acción de agentes teratógenos o enfermedades contraídas por la madre durante el embarazo; los factores ambientales también contribuyen al desarrollo y expresión de la malformación.3
Una de las clasificaciones más utilizadas es la de la OMS que utiliza un sistema decimal para describir las categorías de fisuras y la clasificación de Kernahan y stark en donde se utiliza un diagrama en forma de «Y» en el que se representan los órganos anatómicos a diagnosticar.4
La incidencia de LPH en México, de acuerdo con Armendares y Lisker, está tasada en 1.39 casos por cada 1,000 nacimientos vivos.5 De acuerdo con el Sistema Único de Información para la Vigilancia Epidemiológica (SUIVE), en Baja California se presentaron un promedio de 18.7 casos nuevos por año durante el periodo del 2003 al 2006.6
Debido a la complejidad de la malformación se requiere un enfoque de rehabilitación multidisciplinario en el que participan ciertas áreas de la salud; por mencionar algunas se encuentra Pediatría, Otorrinolaringología, Psicología, Foniatría, y Cirugía Plástica así como las del área de la Odontología como Cirugía Maxilofacial, Periodoncia, Prostodoncia, Prótesis Maxilofacial y Ortodoncia, la cual coordina junto con Cirugía Maxilofacial los tiempos para la colocación de injertos.
En 1961 se reporta por primera vez en la literatura inglesa el cierre de fístula nasoalveolar descrita por Boyne y Sands, quienes demostraron que el desarrollo del maxilar podría favorecerse si se realizan injertos óseos en etapas adecuadas, de esta manera se describen cuatro etapas ideales para la colocación de injertos y cierre de fístula nasoalveolar.7
- 1.
Injerto óseo primario
Se realiza durante los primeros meses de vida y consiste en la colocación del injerto en el sitio de la hendidura; en la actualidad, si se utiliza, deberá combinarse con ortopedia maxilar.
- 2.
Injerto óseo secundario temprano
Se realiza antes de la erupción de los dientes permanentes entre los cinco a ocho años; la principal ventaja es que produce una guía ósea para la erupcion del incisivo lateral y el canino, si es que éstos se encuentran presentes.
- 3.
Injerto óseo secundario
Este injerto se realiza en la dentición mixta, entre los 8 y 12 años en conjunto con ortodoncia para aproximar los segmentos maxilares antes de la cirugía. Lo ideal es realizar el injerto cuando la raíz del canino se encuentra en la ½ o ¾ de su desarrollo total.
- 4.
Injerto secundario tardío
Se realiza cuando ya está presente la dentición permanente para darle continuidad al reborde alveolar y favorecer a la rehabilitación.
De acuerdo con su composición los injertos se clasifican en:
Aloinjerto: compuestos de tejidos tomados de un individuo de la misma especie pero genéticamente diferentes.
Xenoinjerto: compuestos de tejidos tomados de un donador de otra especie.
Aloplásticos: sintéticos y/o naturales, como la hidroxiapatita.
Autoinjerto: está compuesto por tejidos tomados del mismo individuo.
El autoinjerto se puede obtener de zonas extraorales como la cresta ilíaca, tibia, costilla y calota, así como de zonas intraorales como tuberosidad del maxilar, hueso cigomático, rama mandibular ysínfisis mandibular,8 siendo una zona donante de fácil acceso.
Las características del mentón hacen que sea un material ideal para incrementar la dimensión transversal de la cresta alveolar, especialmente en el maxilar superior y en sectores posteriores de la mandíbula, más aún si se van a colocar implantes.9
Dentro de las ventajas biológicas del injerto óseo de mentón podemos destacar lo siguiente:
- 1.
El hueso medular da propiedades osteoinductoras, a su vez que la cortical del injerto sirve como una membrana biológica para dar propiedades osteoconductoras.9
- 2.
El hueso cortimembranoso se revasculariza más rápido que los injertos esponjosos de gran grosor.9
- 3.
Permiten una mayor capacidad de regeneración ósea.9
- 4.
Posee una capacidad de reabsorción más lenta, en comparación con otros injertos autógenos, por lo que favorece la regeneración ósea a largo plazo.9
Paciente femenino de 12 años de edad quien acudió al Postgrado de Ortodoncia UABC Mexicali; su motivo de consulta fue: «tengo los dientes desacomodados». Fueron solicitados los estudios de rutina. A la inspección clínica se observa paciente asimétrica, cara ovalada, biotipo dolicofacial, perfil convexo, mentón retrusivo, tercio inferior ligeramente aumentado, cicatriz de secuela de labio hendido bilateral, labios gruesos, cartílagos alares aplanados e hipoplásicos y columela corta (Figura 1).
El examen clínico intraoral reveló mordida cruzada anterior y posterior, así como colapso maxilar de lado izquierdo, dentición mixta; se observa una cicatriz que va desde el reborde alveolar de lado izquierdo que compromete paladar duro y paladar blando; se aprecia diente en línea de fisura, apiñamiento superior e inferior, defecto del esmalte del incisivo central superior izquierdo, clase I molar bilateral, clase canina indeterminada e incoordinación de arcadas (Figura 2).
En la radiografía panorámica se observa dentición mixta, ausencia congénita de segundos premolares superiores y del incisivo lateral superior derecho, así como los gérmenes de los segundos molares superiores e inferiores (Figura 3).
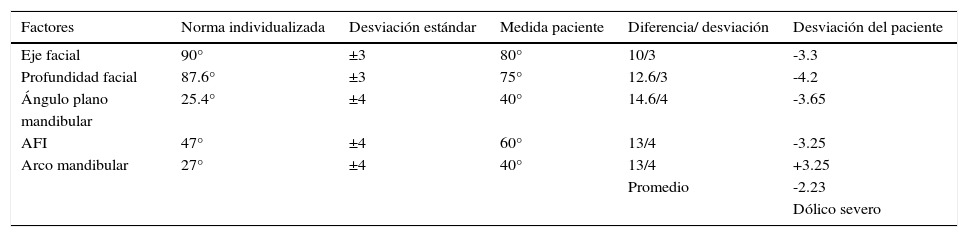
DIAGNÓSTICOEl análisis cefalométrico de Jarabak-Roth reveló un diagnóstico de clase II esquelética con crecimiento en sentido de las manecillas del reloj, retroinclinación de incisivos superiores e inferiores y según el VERT de Ricketts es un paciente dólico severo, clase II molar bilateral en tentativa de relación céntrica, y de acuerdo con el análisis de Pont presenta una compresión de 8.9mm en la anchura transversal de premolar a premolar (Figura 4).
Lista de problemas- I.
Esqueletal
- •
Clase II
- •
Secuela de labio y paladar hendido
- •
- II.
Dental
- •
Clase II molar bilateral y canina indeterminada en tentativa de relación céntrica.
- •
Secuelas de labio y paladar hendido.
- •
Colapso transversal del maxilar.
- •
Mordida cruzada anterior y posterior.
- •
Retroinclinación de incisivos superiores e inferiores.
- •
Apiñamiento superior e inferior.
- •
Ausencia de lateral superior derecho y segundos premolares superiores.
- •
Hipoplasia del esmalte del central superior izquierdo.
- •
Sobremordida horizontal y vertical de 0mm.
- •
Incoordinación de arcadas.
- •
- III.
Estético
- •
Perfil convexo.
- •
Tercio inferior ligeramente aumentado.
- •
Objetivos
- I.
Esqueletal
- •
Mantener clase II
- •
- II.
Dental
- •
Lograr clase I canina y molar funcional.
- •
Expansión maxilar.
- •
Descruzar mordida.
- •
Lograr sobremordida.
- •
Eliminar apiñamiento.
- •
Coordinar arcadas.
- •
Remitir al departamento de prótesis para la rehabilitación de los dientes ausentes en línea de fisura y restaurar el central superior izquierdo con defecto en el esmalte.
- •
- III.
Estético
- •
Mantener perfil.
- •
No aumentar el tercio inferior.
- •
| Factores | Norma individualizada | Desviación estándar | Medida paciente | Diferencia/ desviación | Desviación del paciente |
|---|---|---|---|---|---|
| Eje facial | 90° | ±3 | 80° | 10/3 | -3.3 |
| Profundidad facial | 87.6° | ±3 | 75° | 12.6/3 | -4.2 |
| Ángulo plano | 25.4° | ±4 | 40° | 14.6/4 | -3.65 |
| mandibular | |||||
| AFI | 47° | ±4 | 60° | 13/4 | -3.25 |
| Arco mandibular | 27° | ±4 | 40° | 13/4 | +3.25 |
| Promedio | -2.23 | ||||
| Dólico severo |
Tomando en cuenta que se trataba de una paciente que presentaba secuelas de labio y paladar hendido, se realizó interconsulta con las otras áreas de la medicina como: Psicología; Otorrinolaringología, Foniatría, Cirugía Plástica, así también, con otras áreas odontológicas, como periodoncia, para valorar la salud periodontal, cirugía maxilofacial para coordinar etapas de injertos y prótesis para la rehabilitación dental.
El tratamiento ortodóncico se realizó con extracciones de primeros premolares inferiores debido al apiñamiento que presentaba y a la ausencia de segundos premolares superiores, se utilizó un Quad Hélix para lograr la expansión, además, de un arco transpalatino y un arco lingual como anclaje, así también se colocó aparatología Roth ranura 0.022”.
La paciente inició el tratamiento con la aparatología fija superior, la etapa de alineación y nivelación fue iniciada con arcos de Nitinol 0.014” (Figura 5).
Después de seis meses, se realizó la extracción del diente que se encontraba en línea de fisura y le fueron colocados arcos 0.020” Nitinol; es evidente que se logró una mejor forma de arco superior con los arcos iniciales, ayudando a la corrección de la mordida cruzada anterior y posterior, evitando así el uso de expansión con Quad Hélix (Figura 6). A los 12 meses se colocaron arcos 0.017” x 0.025” de acero y elásticos para la corrección de la clase II canina del lado derecho (Figura 7).
Posteriormente se colocaron arcos 0.019” x 0.025”de acero con open coil entre el incisivo central superior izquierdo y el canino superior izquierdo para corrección de la línea media que se encontraba ligeramente desviada, además, para la corrección de la clase canina.
Se pidió como estudio complementario una tomografía para corroborar que los dientes se encontraran dentro de sus bases óseas, y al revisarlas, se encontró un diente amorfo localizado entre las raíces del primer molar y primer premolar superior derecho, el cual fue extraído (Figuras 8 y 9).
Se recolocaron los brackets de los primeros premolares superiores y se coloca una prótesis transicional, agregando los incisivos laterales ausentes (Figura 10). En el transcurso del mismo mes, se le realizó una rinoplastia y queiloplastia en Estados Unidos. Una vez cerca de finalizar el tratamiento ortodóncico se llevó a cabo la colocación de un injerto óseo secundario tardío, en el Departamento de Cirugía Maxilofacial, con el objetivo de favorecer la rehabilitación protésica del área desdentada (Figura 11). Posteriormente se realizó una plastia de la papila interdental de los órganos dentales 11 y 21 y se elaboró un encerado de diagnóstico para la rehabilitación protésica de los incisivos laterales (Figura 12).
| Cefalometría Jarabak-Roth | Inicio | Final |
|---|---|---|
| Ángulo silla | 127.5° | 134° |
| Base craneal anterior | 71 mm | 75 mm |
| Longitud del | 61 mm | 64 mm |
| cuerpo mandibular | ||
| BCA- longitud | 1: .85 | 1: .85 |
| del cuerpo mandibular | ||
| Ángulo goniaco | 50° | 48° |
| superior | ||
| Ángulo goniaco | 80° | 79° |
| inferior | ||
| SNA | 77° | 75° |
| SNB | 70° | 66° |
| ANB | 7° | 9° |
| IS a ENP-ENA | 107° | 76° |
| IMPA | 97° | 92° |
| Esferas de Jarabak | 54.70% | 57.80% |
Se observa mejoría en el perfil de la paciente (Figura 14), se corrigió el colapso transversal y anteroposterior del maxilar, se obtuvo una clase I canina bilateral, coordinación de arcadas y una oclusión estable y funcional (Figuras 15 y 16).
Cefalométricamente se obtuvo disminución del ángulo de IS a plano palatino de 107o a 76o y en el IMPA una disminución de 5o (Figuras 17 y 18).
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/ortodoncia
Alumna de segundo año del Postgrado de Ortodoncia.