Paciente tratado en la Clínica de Ortodoncia de la Universidad Autónoma de Guadalajara, refiriendo como motivo de consulta «no puedo comer a gusto y siento pena por mi apariencia facial» se realizó estudio dentofacial completo. Se diagnosticó clase III esqueletal ocasionada por hipoplasia maxilar y prognatismo mandibular, se determinó tratamiento orto-quirúrgico. El paciente y sus padres fueron informados sobre el tratamiento, riesgos, beneficios, ventajas y desventajas, duración de tratamiento, costos y cuidados a seguir. Una vez aceptado el plan de tratamiento, los objetivos fueron lograr clase I esqueletal así como clase I canina y clase II molar bilateral, se indicó colocar Aparatología Roth 0.022“, se le realizaron extracciones de las primeras premolares superiores, así como las etapas de alineación, nivelación y cierre de espacios, se trabajó en equipo con el Departamento de Cirugía, se obtuvo un exitoso tratamiento de ortodoncia prequirúrgica y cirugía maxilofacial (avance maxilar y retroposición mandibular), obteniendo como resultados clase I esqueletal y clase I canina y clase II molar bilateral, devolviendo al paciente la función masticatoria y la seguridad en su persona por sentirse estéticamente aceptado ante la sociedad.
Patient treated in the clinic of Orthodontics of the Universidad Autonoma de Guadalajara, referring as reason for consultation «I can not eat comfortably and I feel ashamed of my facial appearance». A full dentofacial study was conducted. The patient was diagnosed with a skeletal class III malocclusion caused by maxillary hypoplasia and mandibular prognathism. Surgical-orthodontic treatment was determined. The patient and his parents were informed about the treatment, risks, benefits, advantages and disadvantages, duration of treatment, costs and post-operatory care. Once the treatment plan was accepted, the objectives were to achieve skeletal class I as well as bilateral canine class I and molar class II. 0.022 Roth appliance placement was indicated with upper 1st premolars extractions, going through the stages of alignment, leveling and space closure. We worked as a team with the Department of Surgery. A successful treatment of pre-surgical orthodontics and maxillofacial surgery (maxillary advancement and mandibular retroposition) was achieved thus obtaining as a result skeletal class I, canine class I and bilateral molar class II. The patient recovered his chewing function and self-esteem by being aesthetically accepted by society.
La publicación por parte de Angle de la clasificación de las maloclusiones en la década de 1890 supuso un paso muy importante en el desarrollo de la ortodoncia. Ya que no sólo subclasificó los principales tipos de maloclusión, sino que acuñó además la primera definición clara de la oclusión normal en la dentición. Angle postulaba que los primeros molares superiores eran fundamentales en la oclusión y que los molares superiores e inferiores deberían relacionarse de forma que la cúspide mesiobucal del molar superior ocluya con el surco bucal del molar inferior. Si los dientes estuviesen dispuestos en una línea de oclusión uniformemente curvada y existiese esta relación entre los molares, se produciría una oclusión normal. Posteriormente Angle describió tres tipos de maloclusión, basándose en las relaciones oclusales de los primeros molares:
Clase I: relaciones normales entre los molares, si bien la línea de oclusión es incorrecta por malposición dental, rotaciones u otras causas.
Clase II: molar inferior situado distalmente en relación con el superior, línea de oclusión sin especificar.
Clase III: molar inferior situado mesialmente en relación con el molar superior, línea de oclusión sin especificar.1
Graber describe la clase III como verdaderas displasias dento-esqueletales, donde se reconoce una relación antero-posterior de los maxilares en relación con la base del cráneo, estando presentes o no irregularidades de los dientes.2
En la década de1930 las radiografías obtenidas demostraban claramente que muchas maloclusiones de clase II y clase III se debían a alteraciones en las relaciones intermaxilares, y no sólo a una mala posición de los dientes.3
Esta relación oclusal de clase III parece ser particularmente común en la población de Asia (12%) y comparativamente menos frecuente en la Europea (1.55.3%) y caucásicos de América del Norte (1-4%).4,5
La etiología está ligada a factores hereditarios influenciados por el medio ambiente y de acuerdo con su origen se clasifica en esquelética, dental y/o funcional.6
Una maloclusion de clase III a menudo puede estar presente en el prognatismo de la mandíbula, pero esas relaciones oclusales constituyen sólo una parte de un síndrome mucho más grande. De hecho en los pacientes de clase III puede encontrarse casi cualquier combinación de crecimiento deficiente del maxilar y desarrollo excesivo de la mandíbula, siendo los dos igualmente probables.1,7
Ellis y McNamara encontraron en su estudio que una combinación de retrusión del maxilar y protrusión mandibular fue la relación esqueletal más común, estando presente en el 30% de los pacientes adultos clase III. Retrusión maxilar con una mandíbula normal predominó en 19.5% y un maxilar normal con una protrusión mandibular fue el 19.1% de los pacientes.7
Los determinantes de la oclusión, tales como distancia interoclusal, movimiento de masticación y relaciones de diente a diente, varían para las diferentes clases de oclusión. El paciente de clase III se somete a cambios en los patrones oclusales porque la morfología oclusal está determinada por la longitud y el tamaño mandibular. Por lo tanto, prognatismo de la mandíbula puede ser una característica responsable para maloclusión clase III.8
Realizar un análisis cefalométrico adecuado resulta esencial para confirmar el diagnóstico presuntivo. Determinar el origen real de la anomalía nos permite formular un plan de tratamiento adecuado, quirúrgico o no-quirúrgico, que responda a las exigencias del paciente y el clínico.9
Según Proffit el ortodoncista suele ser la persona clave a la hora de decidir el tiempo adecuado para iniciar los planes de tratamiento que se encuentran dentro de una de las siguientes categorías: sólo ortodóntico, ortopédico y ortodóntico (modificación del crecimiento), y ortodóncico y quirúrgico.1
Las indicaciones para la cirugía son un problema demasiado amplio para la ortodoncia. Los límites del tratamiento ortodóncico varían en función de la movilización dental necesaria (los dientes pueden moverse más en unas direcciones que en otras) y de la edad del paciente (los límites para la movilización dental varían poco o nada con la edad, pero el crecimiento sólo puede modificarse durante la fase de crecimiento activo). Hay que tener en cuenta, que la discrepancia marca los límites de los cambios de los tejidos duros hacia una oclusión ideal, siempre que no se apliquen otros límites relacionados con los objetivos prioritarios del tratamiento. Las limitaciones establecidas por los tejidos blandos suelen ser un factor muy importante en la elección entre el tratamiento ortodóncico o quirúrgico-ortodóncico.1,9
Jakobsone, Stenvik y Espeland en su estudio concluyeron que la cirugía bimaxilar (LeFort I y osteotomía sagital bilateral) para corregir la maloclusión clase III esqueletal da como resultado los siguientes aspectos: 1. Buena estabilidad oclusal; 2. La estabilidad de los maxilares varía dependiendo de la dirección y cantidad de los movimientos quirúrgicos; 3. Los factores de riesgo de la recidiva horizontal de la mandíbula fueron la cantidad de retroceso y la vertical fue el reposicionamiento posterior del maxilar; 4. Compensaciones dentoalveolares que contribuyen a la estabilidad oclusal, de ahí la importancia del tratamiento ortodóncico después de la cirugía y la estabilización.10
Existen reportes en la literatura del efecto negativo, que tiene cualquier desfiguración facial sobre el bienestar psíquico y social, y ésta es evidentemente la causa por la cual la mayoría de los pacientes buscan tratamiento ortodóncico. Si mejorar la apariencia es el objetivo principal del tratamiento, tiene sentido que además de los maxilares y los dientes, también se tengan en cuenta los cambios en la nariz y en los contornos de los tejidos blandos faciales. Por tanto, es muy importante dar asesoramiento y apoyo psicológico a los pacientes.1,11
Bhamrah, Ahmad y NiMhurchadha en su estudio demuestran que los pacientes quirúrgicos acuden a Internet para complementar información sobre su tratamiento propuesto. Esto puede sugerir una posible brecha en la provisión de información por parte de los profesionales de la salud. Sin embargo, es evidente que los pacientes suelen usar los foros de Internet para buscar información adicional, apoyo y consuelo de personas sometidas a un tratamiento similar. Por lo tanto, es necesario que los clínicos se cercioren de que los pacientes tienen acceso a los recursos de Internet adecuados y pertinentes.11
REPORTE DE CASO CLÍNICODiagnóstico y plan de tratamientoPaciente de 15 años de edad, género masculino, sin antecedentes médicos relevantes que acudió a la Clínica de Ortodoncia de la Facultad de Odontología de la Universidad Autónoma de Guadalajara refiriendo como motivo de consulta «no puedo comer a gusto y siento pena».
El paciente describe un biotipo facial braquicefálico, tercio facial inferior ligeramente aumentado, el canto interno de los ojos coincide con las alas de la nariz, ancho bucal coincidente con la distancia inter-iris, frente recta, tabique nasal recto, perfil cóncavo, distancia cervicomental aumentada, ángulos nasolabial y mentolabial disminuidos, competencia labial, labios gruesos, labios por detrás de la línea estética, labio inferior ligeramente evertido y poco desarrollo malar (Figura 1).
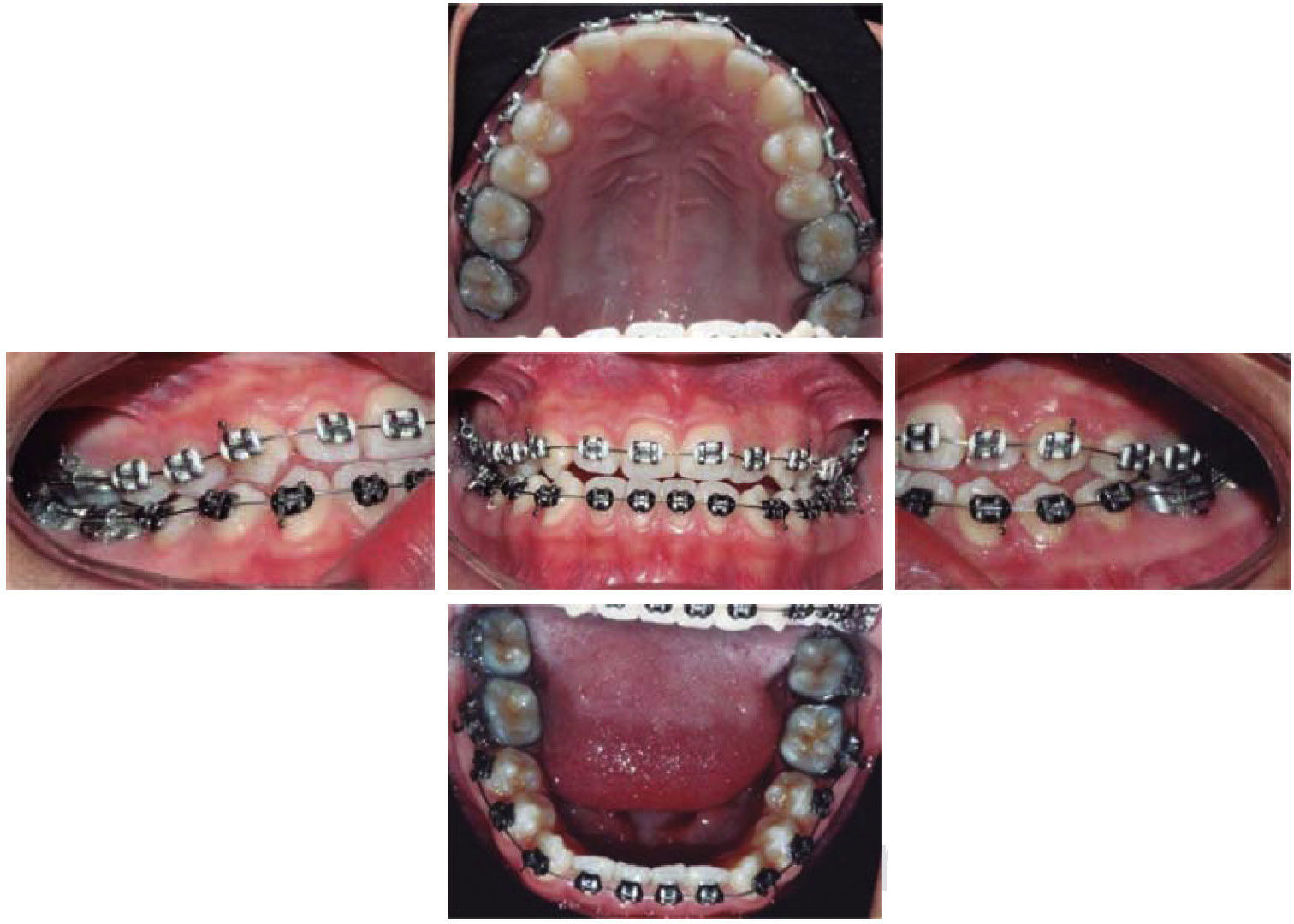
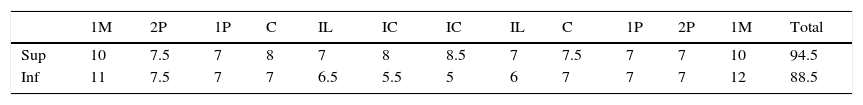
En el análisis intraoral presentaba mordida cruzada anterior, línea media inferior desviada con respecto a la superior 2mm hacia la derecha, overbite de -2mm, overjet de -1mm, relación molar clase III bilateral, relación canina clase III bilateral, arco superior ovoide, arcada inferior ovoide, apiñamiento leve superior e inferior, giroversiones y 3mm de curva de Spee (Figura 2yCuadro I).
Análisis de discrepancias de ambas arcadas.
| 1M | 2P | 1P | C | IL | IC | IC | IL | C | 1P | 2P | 1M | Total | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Sup | 10 | 7.5 | 7 | 8 | 7 | 8 | 8.5 | 7 | 7.5 | 7 | 7 | 10 | 94.5 |
| Inf | 11 | 7.5 | 7 | 7 | 6.5 | 5.5 | 5 | 6 | 7 | 7 | 7 | 12 | 88.5 |
| Arcada superior | Arcada inferior |
|---|---|
| Espacio disponible: 72 mm | Espacio disponible: 66mm |
| Espacio requerido: 74.5 mm | Espacio requerido: 65.5mm |
| Espacio necesario: -2.5 mm | Espacio necesario: +.5mm |
Radiográficamente la panorámica evidenció la presencia de los gérmenes de los terceros molares superiores e inferiores, niveles de crestas óseas aparentemente sanas, alturas radiculares adecuadas (Figura 2). La radiografía lateral de cráneo fue trazada con la cefalometría Steiner arrojando resultados de una maloclusion clase III debido a un problema bimaxilar, presenta una compensación dental mediante proinclinacion de incisivos superiores y retroinclinación de incisivos inferiores. Las características esqueléticas, dentales y de tejidos blandos permitieron el diagnóstico del paciente como clase III esqueletal. Diagnosticamos que la clase III se debe a una hipoplasia maxilar y prognatismo mandibular (Cuadro II).
Valores cefalométricos iniciales.
| Cefalometría de Steiner | ||
|---|---|---|
| Plano | Norma | Paciente |
| SNA | 82° | 92 |
| SNB | 80° | 96 |
| ANB | 2° | -4 |
| Plano GO-GN:S-N | 32° | 25 |
| Plano OCCL:S-N | 14.1° | 2 |
| Interincisal | 131° | 135 |
| ⊥ N-A | 4 mm | +4 mm |
| ⊥ y N-A | 22° | 28 |
| T – N-B | 4 mm | +3 mm |
| T y N-B | 25° | 20 |
| T y GO-GN (IMPA) | 93° | 78 |
| Otros | ||
| WITS | H -1mm | 7mm |
| M 0mm | ||
| ⊥ -Plano maxilar | 110° | 123 |
Se dividieron en tres grupos:Esqueletal:
- -
Corregir la clase III mediante ortodoncia y cirugía ortognática, y logar clase I esqueletal.
- -
Coordinar arcos para la cirugía.
- -
Lograr clase I canina bilateral.
- -
Proinclinar incisivos inferiores y retroinclinar incisivos superiores.
- -
Corregir apiñamiento superior e inferior.
- -
Eliminar giroversiones.
- -
Corregir líneas medias.
- -
Mejorar perfil.
- -
Corregir ángulos nasolabial y mentolabial.
Colocación de aparatología convencional en técnica Roth slot 0.022” con bandas en primeros y segundos molares superiores e inferiores, extracciones de los órganos dentarios 14 y 24 y se procedió a realizar las etapas de alineación, nivelación y cierre de espacios (mediante retracción del segmento anterosuperior), se realizó la evaluación prequirúrgica junto con el cirujano maxilofacial, se planeó la cirugía maxilofacial, una vez operado el paciente se recibe en la clínica de ortodoncia, para realizar las etapas finales de detallado, asentamiento y retención.
Progresión del tratamientoSe inició el tratamiento con la colocación de aparatología convencional Roth slot 0.022” con arcos 0.014” NiTi en ambas arcadas, sólo se cinchó el arco superior para evitar la inclinación de los incisivos superiores y se deja libre el arco inferior procurando la proinclinación durante todo el tratamiento (Figura 3).
Después de tres meses se colocan arcos 0.016” NiTi en ambas arcadas, con pequeños loops (OD 35-36 y 45-46) que funcionaron como topes para dejar el arco inferior sobrado en la zona anterior y ayudar a la proinclinacion de los incisivos inferiores, con estos arcos se concluye la etapa de alineación (Figura 4).
Se remite el paciente para realizar las extracciones de los primeros premolares superiores de ambos lados (OD 14 y 24).
Después de dos meses arcos 0.016” × 0.016” acero inoxidable en ambas arcadas, con los cuales se realiza la etapa de la nivelación y cierre de espacios, esta última etapa se realizó con ayuda de close-coils, los cuales se activaban 2mm por mes (Figura 5).
Se inició por distalizar únicamente caninos superiores para logar la clase I canina, se cambió el arco inferior por 0.018” NiTi con loops nuevamente para continuar proinclinación.
Después de tres meses se indicó al paciente la toma de radiografía lateral de cráneo para valorar las inclinaciones de incisivos superiores e inferiores; las radiografías nos dio como resultado que las inclinaciones tanto de incisivos superiores como inferiores se encontraban dentro de la norma (Figura 6).
Se inicia la retracción del sector anterosuperior para lo cual se coloca hooks en la zona anterior para con ayuda de los close-coils (14 oz/en cada lado), cerrar por completo los espacios superiores, en la arcada inferior se cierran los pequeños diastemas creados por la proinclinacion mediante cadena elástica. Se indica al paciente extracciones de terceros molares inferiores.
Después de dos meses los espacios de ambas arcadas se cerraron por completo, se colocan arcos 0.016” × 0.022” NiTi ambas arcadas, se realizó toma de impresiones para valorar la coordinación de los arcos, lo cual fue muy favorable (Figura 7).
Se colocan arcos 0.017” × 0.025” acero inoxidable, se remite al cirujano maxilofacial para que realice su valoración, después de 3 meses se colocan arcos quirúrgicos.
El cirujano maxilofacial indica al paciente la toma de estudio digital completo (radiografías panorámica y lateral de cráneo y fotografías intra y extraorales) antes de la cirugía (Figura 8).
Cuatro días antes de la cirugía se realiza junto con el cirujano maxilofacial, el análisis de tejidos blandos (Bell), predicción de acetatos (avance maxilar de 5mm y retrusión mandibular de 3mm), la cirugía de modelos y la elaboración de las dos férulas quirúrgicas (intermedia y final).
Después de 16 meses se realiza la cirugía ortognática en la cual se realizó avance maxilar de 5mm y retroposición mandibular de 3mm (Figura 9). Se le indica al paciente usar elásticos intermaxilares (1/8”, 3.5 oz, para vencer las fuerzas musculares.
Después de un mes de la cirugía se cita al paciente en la clínica de ortodoncia, se retiran los arcos quirúrgicos, se colocan arcos coaxiales 0.019” × 0.025” acero inoxidable, se siguen indicando elásticos intermaxilares en la zona posterior para ayudar en el asentamiento de la oclusión y se indica la toma de radiografía panorámica para valorar el paralelismo radicular (Figura 10).
Se coloca arco 0.017” × 0.025” TMA superior se reposiciona OD 11, en arcada inferior se coloca arco 0.017” × 0.025” acero inoxidable para dar torque positivo progresivo en lado izquierdo (OD 33-OD 37).
Después de tres meses se colocan arcos 0.017” × 0.025” acero inoxidable en ambas arcadas, cinchados y se indica elásticos cruzados intermaxilares (1/8”, 3.5 oz) en lado izquierdo, para mejorar la oclusión posterior, se indica toma de radiografías finales panorámica y lateral de cráneo (Figura 11).
Después de 22 meses de haber iniciado tratamiento y una vez que se lograron los objetivos se decide retirar aparatología, se remite con el periodoncista para que se le realice tratamiento de profilaxis y se inicia la etapa de retención para la cual se indica colocar retenedor fijo inferior de 3-3 y retenedor removible circunferencial en la arcada superior para, con la ayuda de éste, poder cerrar los espacios remanentes de las bandas (Figura 12).
RESULTADOSSe obtuvo clase I esqueletal, clase I canina y clase II molar bilateral, inclinaciones favorables para incisivos superiores e inferiores, sobremordida horizontal y vertical adecuada, líneas medias centradas, perfil recto, armonía facial, labios en un mismo plano, sonrisa agradable, y se logró que el paciente tuviera una adecuada función masticatoria (Figura 13), así como cambios importantes en los valores cefalométricos (Cuadro III).
Valores cefalométricos previos y posteriores al tratamiento.
| Cefalometría de Steiner | |||
|---|---|---|---|
| Plano | Norma | PX inicial | PX final |
| SNA | 82° | 92 | 94 |
| SNB | 80° | 96 | 93 |
| ANB | 2° | –4 | 1 |
| Plano GO-GN: S-N | 32° | 25 | 26 |
| Plano OCCL: S-N | 14.1° | 2 | 3 |
| Interincisal | 131° | 135 | 135 |
| ⊥ N-A | 4 mm | +4 mm | +4 mm |
| ⊥ y N-A | 22° | 28 | 23 |
| T N-B | 4 mm | +3 mm | +2 mm |
| T y N-B | 25° | 20 | 20 |
| T y GO-GN (IMPA) | 93° | 78 | 80 |
| Otros | |||
| WITS | H -1mm | –7 mm | -3mm |
| M 0mm | |||
| ⊥ -Plano maxilar | 110° | 123 | 119 |
Jakobsone, Stenvik y Espeland concluyeron en su estudio que los factores de riesgo de la recaída horizontal de la mandíbula fueron la cantidad de retroceso y el reposicionamiento vertical y posterior del maxilar. La estabilidad se incrementó en pacientes con poca o nula impactación posterior del maxilar.10 En el caso del paciente presentado en este caso clínico, se realizó un avance maxilar de 5mm y una retroposición mandibular de 3mm y después de 7 meses posteriores a su cirugía no se ha presentado ningún signo de recidiva, se ha mantenido estable. Podemos apoyar al estudio en que la estabilidad se deba en parte a que no se realizó impactación del maxilar, pero también atribuimos que ésta se debe a un buen manejo ortodóncico y quirúrgico.
Coincidimos con la investigación del doctor Cho en que los resultados postquirúrgicos oclusales dependen de la precisión y la estabilidad de la cirugía. Las compensaciones dentoalveolares contribuyen a la estabilidad oclusal, subrayando la importancia de terminar con una etapa ortodóncica postoperatoria y de estabilización.12
Proffit, Jackson y Turvey afirman en su estudio que las características de los pacientes que buscan y aceptan la cirugía ortognática parecen estar cambiando en el siglo XXI. El porcentaje de pacientes clase III aumentó de 35 a 54% y el porcentaje de la clase II, los pacientes se redujeron de 59 a 41%, mientras que los porcentajes de cara larga y asimetría mostraron pocos cambios. La disminución en los pacientes clase II fue acentuación de una tendencia a largo plazo; el aumento en los pacientes de clase III se produjo sólo después de la vuelta del siglo.13
Nicodemo, Pereira y Ferreira concluyen que los pacientes femeninos presentan autoestima y síntomas depresivos disminuidos debido a la intervención quirúrgica; mientras que los pacientes masculinos no demostraron ninguna alteración en autoestima y depresión con la intervención quirúrgica. A diferencia de nuestro caso clínico, el paciente después de la cirugía mostró cambios positivos en su comportamiento.14
Kilinc y Ertas creen que el nivel de calidad de vida relacionado a la condición oral de los pacientes de cirugía ortognática, puede alcanzar al de los individuos sin deformidad dentofacial, una vez que han desaparecido los efectos del proceso de tratamiento. Lo cual coincide con los cambios que presentó nuestro paciente tiempo después de la cirugía.15
A un inicio del tratamiento se propuso hacer cirugía en ambos maxilares, valorar resultados y de ser necesario en un segundo evento quirúrgico realizar retroposición del mentón para estéticamente lograr un perfil más recto, pero el paciente al ver los resultados finales no consideró necesario hacerlo.
CONCLUSIÓNCuando los problemas ortodóncicos en pacientes adultos son tan graves que no fueron modificados durante la etapa de crecimiento, y se demuestra que presenta un problema esquelético y no dental, y que ni el camuflaje es buena solución, el único tratamiento posible es la realineación quirúrgica de los maxilares y la recolocación de los segmentos dentoalveolares.
En este tipo de pacientes, la cirugía ortognática no es un sustituto de la ortodoncia, sino un complemento interdisciplinario que se debe coordinar adecuadamente con otros tratamientos odontológicos para poder conseguir resultados globales aceptables. Actualmente los espectaculares adelantos en la ciencia médica han permitido combinar estos tratamientos para corregir muchos problemas graves con mejores resultados, que eran intratables hace tan sólo unos años, cosa que antes era muy difícil de lograr.