Paciente de 21 años de edad, se presenta a la División de Estudios de Postgrado e Investigación de la Facultad de Odontología de la UNAM. El motivo principal de la consulta es la mordida cruzada. A la revisión clínica extraoral, en la vista frontal se observa una cara dolicofacial, sonrisa positiva, hipertonicidad del mentón, labios gruesos, línea media facial coincide con línea media dental e incompetencia labial. Intraoralmente presenta apiñamiento dental leve, rotaciones dentales, líneas medias dentales coincidentes, arcadas cuadradas y relación molar clase III y canina bilateral, mordida cruzada posterior del lado izquierdo, mordida borde a borde. El análisis de modelos mostró una discrepancia óseo-dentaria superior de (-2mm) e inferior de (-3.5mm). Sobremordida vertical de 0mm y horizontal de 0mm.
A 21-year-old patient attended the Orthodontics Clinic of the Division of Postgraduate Studies and Research at the Faculty of Dentistry, UNAM. The main reason for consultation was a crossbite. Upon facial assessment, in the frontal view, a dolichofacial face, a positive smile, hypertonic chin, thick lips, matching dental and facial midlines and lip incompetence were observed. Intraorally she presented mild dental crowding, dental rotations, matching dental midlines, squareshaped arches, bilateral class III molar and canine relationship, posterior cross bite on the left side and an edge to edge bite. Model analysis showed an upper tooth-bone discrepancy of -2mm and in the lower arch, -3.5mm. Overbite was 0mm and overjet, 0mm.
Aproximadamente el 4% de la población tiene una deformidad dentofacial que requiere tratamiento ortodóncico-quirúrgico para corregirla, las indicaciones más comunes para el tratamiento quirúrgico son las clases II y III esqueléticas severas y las discrepancias esqueléticas verticales, en pacientes que ya no están en crecimiento.1 Los pacientes clase III esquelética son una gran proporción de aquéllos quienes están buscando tratamiento ortodóncico-quirúrgico.2 Proffit et al, reportaron que de los pacientes con tratamiento ortodóncico-quirúrgico, el 20% tiene exceso mandibular, el 17% tiene deficiencias maxilares y el 10% tiene ambos. Los pacientes con clase III esquelética son más propensos a buscar una evaluación clínica que los pacientes clase II esquelética.3 La mayoría de personas con maloclusiones clase III tienen problemas dentoalveolares y esqueléticos y sólo la minoría de casos podrían ser tratados sólo con ortodoncia. Sin embargo, los pacientes con discrepancias clase III esqueléticas severas, frecuentemente son tratados con cirugía ortognática maxilar, mandibular o bimaxilar en combinación con tratamiento ortodóncico.4 Pocos estudios han examinado los factores que influyen en la elección entre tratamiento ortodóncico convencional y tratamiento ortodóncico-quirúrgico. Kerr et al, reportaron que los pacientes con ángulos ANB menores, a -4° e incisivos mandibulares con inclinaciones menores a 83°, son más propensos a tener tratamiento ortodóncicoquirúrgico que tratamiento ortodóncico convencional.5 Un estudio más reciente concluyó que los pacientes quirúrgicos podrían ser distinguidos de los no quirúrgicos basándose en las medidas del Wits, la relación de longitud maxilar/mandíbula, el ángulo goníaco y la distancia silla-nasion.6 El crecimiento circumpuberal está completo o casi completo, en pacientes con edades entre 15 años para chicas y 17 años para chicos. Aunque algo de crecimiento mandibular puede ocurrir hasta los 20 años de edad, en una investigación de más de 300 ortodoncistas reportaron que las edades más tempranas para iniciar el tratamiento de cirugía ortognática fue 14.9 años para chicas y 16.5 años para chicos.7,8 El tratamiento para un paciente adulto con maloclusión clase III esquelética, requiere descompensación dentoalveolar y procedimientos combinados de ortodoncia y cirugía, con el propósito de lograr una oclusión normal y mejorar la estética facial.9–12 Uno de los principales objetivos de la fase de ortodoncia prequirúrgica, es corregir las inclinaciones de los incisivos a lo normal o llevarlos dentro del hueso alveolar a sus bases óseas, para permitir una corrección quirúrgica máxima.13,14 Los objetivos principales del tratamiento ortodóncico-quirúrgico son normalizar el perfil facial, la corrección dentro de un rango de valores normales de los principales parámetros dentoesqueléticos y lograr una adecuada oclusión y función.15 En la planeación de un tratamiento convencional con cirugía ortognática, las discrepancias anteroposteriores son corregidas por avance o retroceso de los maxilares a lo largo del plano oclusal existente. Cuando se requiere el cambio vertical del maxilar, la mandíbula autorrotará; hacia arriba y adelante, como una consecuencia de esta rotación, se alterará el ángulo del plano mandibular. Cuando se requiere el cambio del plano oclusal por consideraciones estéticas, el maxilar y la mandíbula deberán rotar juntos de acuerdo con el nuevo plano oclusal definido.16 Reykene et al, establecieron que cuando un paciente necesita un cambio del plano oclusal de más de +2°, la situación es significativa para ser considerada como un caso de rotación intencional, en sentido o en contra de las manecillas del reloj. Este diseño de tratamiento además es conocido como una alteración del plano oclusal o la rotación del complejo maxilomandibular, es indicada frecuentemente en pacientes quienes tienen un ángulo del plano mandibular excesivamente bajo (hipodivergentes) o alto (hiperdivergentes).17 La rotación del complejo maxilomandibular en sentido de las manecillas el reloj, empleada en el caso de pacientes con patrón de crecimiento hipodivergente, provee una buena exposición de los incisivos maxilares y una excelente curvatura del arco en sonrisa y mejora el balance facial del paciente.18 El objetivo del artículo es presentar una alternativa de tratamiento en paciente clase III esquelética por prognatismo mediante ortodoncia y cirugía ortognática.
PRESENTACIÓN DEL CASOSe presenta caso clínico de paciente femenino de 21 años, que acude a la Clínica de Ortodoncia de la División de Estudios de Postgrado e Investigación de la Universidad Nacional Autónoma de México, con el motivo principal de consulta: «porque tengo la mordida cruzada». Antecedentes heredofamiliares negados. Paciente aparentemente sana.
Valoración clínica- a)
Análisis estético frontal
Paciente con cara ovalada, dolicofacial, sonrisa positiva; muestra el 100% de las coronas clínicas superiores al sonreír. Con un tercio inferior aumentado en relación con el tercio medio, presenta asimetría facial leve, deficiencia de proyección del tercio medio, hipertonicidad del mentón, labios gruesos, línea media facial coincide con línea media dental e incompetencia labial.
- b)
Análisis de perfil
Presentó un perfil cóncavo, nariz recta, proquelia inferior, ángulo nasolabial recto, competencia labial y escalón labial positivo (Figura 1).
- c)
Características intraorales
Intraoralmente presentó 32 órganos dentarios, con apiñamiento dental leve, rotaciones dentales, líneas medias dentales coincidentes, arcadas cuadradas y relación clase III molar y canina bilateral, mordida cruzada posterior del lado izquierdo, mordida borde a borde.
El análisis de modelos mostró una discrepancia oseodentaria superior de (-2mm) e inferior de (-3.5mm). Sobremordida vertical de 0mm y horizontal de 0 mm (Figura 2).
OrtopantomografíaEn la ortopantomografía se observó la presencia de los 32 órganos dentarios permanentes, buena relación corono-raíz (1:2), adecuado nivel de crestas óseas, asimetría de ramas mandibulares, no se encontró ningún signo de enfermedad articular (Figura 3).
Análisis cefalométricosEl análisis cefalométrico mostró clase III esquelética por prognatismo, hiperdivergencia mandibular, mordida cruzada posterior, proinclinación dental superior, retroinclinación dental inferior, biprotrusión dentoalveolar (Figura 4yCuadro I).
Datos cefalométricos iniciales.
| Ángulo o medida | Norma | Valor en el paciente |
|---|---|---|
| ANB | 2.0-4.0° | –0.5° |
| A-NPog | 0.0 ± 2 mm | –1.9mm |
| SNA | 80.0-89.0° | 82.6° |
| Pn-A | 0.4 ± 2.3 mm | 2mm |
| POr-NA | 90.0 ± 3° | 92.0° |
| SNB | 75.0-82.0° | 83.1° |
| POr-NPog | 87.8 ± 3.6° | 94° |
| MeGo-NPog | 68.0 ± 3.5° | 54.1° |
| SN-GoGn | 30.0° | 40.1° |
| FMA | 16-35° | 32° |
| arGoMe | 130 ± 7° | 132° |
| NBa-PtG | 90.0 ± 3.5° | 83.6° |
| S-Go:N-Me | 62-65% | 63% |
| Mand1-APog | 22.0 ± 4° | 35.2° |
| Max1-APog | 28.0 ± 4° | 23.5° |
| Max1-SN | 102 ± 2° | 110° |
| IMPA | 84-92° | 87° |
| Overjet | 2.5 ± 2.5 mm | 1.3mm |
| Li-NsPog’ | –4.0 ± 2 mm | -0.5mm |
El análisis posteroanterior de Ricketts arrojó colapso transversal del maxilar leve (Figura 5).
Los objetivos del tratamiento consistieron en corregir el prognatismo, mejorar el perfil y la posición labial, disminuir el tercio inferior de la cara, corregir el apiñamiento, rotaciones dentales y la mordida cruzada, obtener clase II molar y I canina bilateral, corregir el eje axial de los órganos dentarios superiores e inferiores, reducir la biprotrusión dental, coincidir líneas medias dentarias, mejorar sobremordida vertical y horizontal, mejorar forma de arcadas y conseguir clase I esquelética.
Después de establecer el diagnóstico y los objetivos del tratamiento, el Departamento de Ortodoncia realizó interconsulta con el Departamento de Cirugía Maxilofacial, con el fin de que juntos realizaran un plan de tratamiento quirúrgico.
Por lo anterior se le sugirió a la paciente la extracción de los terceros molares y primeros premolares superiores con el fin de corregir la proinclinación dental superior que presentaba la paciente, posteriormente un tratamiento ortodóncico-quirúrgico que consistió en tres fases: I. ortodoncia prequirúrgica llevada a cabo con aparatología Roth con slot 0.022” con una secuencia de arcos adecuada al problema que presentaba la paciente, posteriormente iniciando la fase II quirúrgica, llevada a cabo un año y medio después, osteotomía Lefort 1, avance maxilar 3mm e impactación anterior 1mm, osteotomías verticales de rama mandibular, retroposición mandibular de 3mm, y fase III ortodoncia postquirúrgica, donde se detalló el caso, corrigiendo patrones musculares y de asentamiento oclusal.
Progreso del tratamientoPosteriormente a la extracción de los terceros molares y primeros premolares superiores bilaterales, se procedió a la colocación de aparatología fija Roth slot 0.022” x 0.025” para así iniciar la fase I, iniciando con arcos NiTi 0.014” en ambas arcadas para comenzar con la alineación y nivelación (Figura 6).
El tratamiento continuó en la primera fase, alineando y nivelando, utilizando arcos redondos 0.016” NiTi, y posteriormente comenzar a expresar movimientos de torsión con arcos cuadrados 0.016” x 0.016” y rectangulares 0.016” x 0.022” NiTi, 0.017” x 0.025” NiTi y 0.019” x 0.025” NiTi, un mes después se utilizaron arcos DKHL 0.019” x 0.025” de acero inoxidable, para comenzar el cierre de espacios superiores (Figura 7).
El objetivo de la ortodoncia prequirúrgica es descompensar las inclinaciones de los ejes axiales dentales.
La fase de alineación y nivelación duró aproximadamente ocho meses y el cierre de espacios aproximadamente siete meses, de tal manera que al cabo de 15 meses se revalora el caso con la toma de modelos de estudio y trabajo, radiografía lateral, y ortopantomografía y junto con el Departamento de Cirugía Maxilofacial se programa la cirugía ortognática (Figura 8), no sin antes informarle a la paciente de los riesgos quirúrgicos y las complicaciones por medio del consentimiento válidamente informado.
Se colocaron arcos quirúrgicos previos a la cirugía 0.019” x 0.025” de acero inoxidable con ganchos crimpables. El procedimiento quirúrgico consistió en osteotomía Lefort 1, avance maxilar 3mm e impactación anterior 1mm, osteotomías verticales de rama mandibular, retroposición mandibular de 3mm. El material de osteosíntesis que se utilizó en el maxilar dos placas en L puentes cortos, con 12 tornillos en total y una placa de 6 orificios. En la mandíbula se utilizaron dos placas de 8 orificios cada una, 7 tornillos derechos y 6 izquierdos.
Siete días después de la cirugía se colocaron elásticos intermaxilares con el fin de corregir el patrón muscular. Estos elásticos tenían unos vectores de asentamiento clase III (Figura 9).
La paciente continuó usando elásticos para corregir patrones musculares y de asentamiento oclusal (Figura 10).
Se tomó ortopantomografía para verificar paralelismo radicular (Figura 11).
RESULTADOSEl tratamiento se terminó en 24 meses, se logró corregir el prognatismo, mejoró el perfil, se obtuvo disminución del tercio inferior de la cara, y se consiguió la clase I esquelética, brindándole mejoría en la armonía facial.
Se logró conservar su sonrisa positiva (Figura 12).
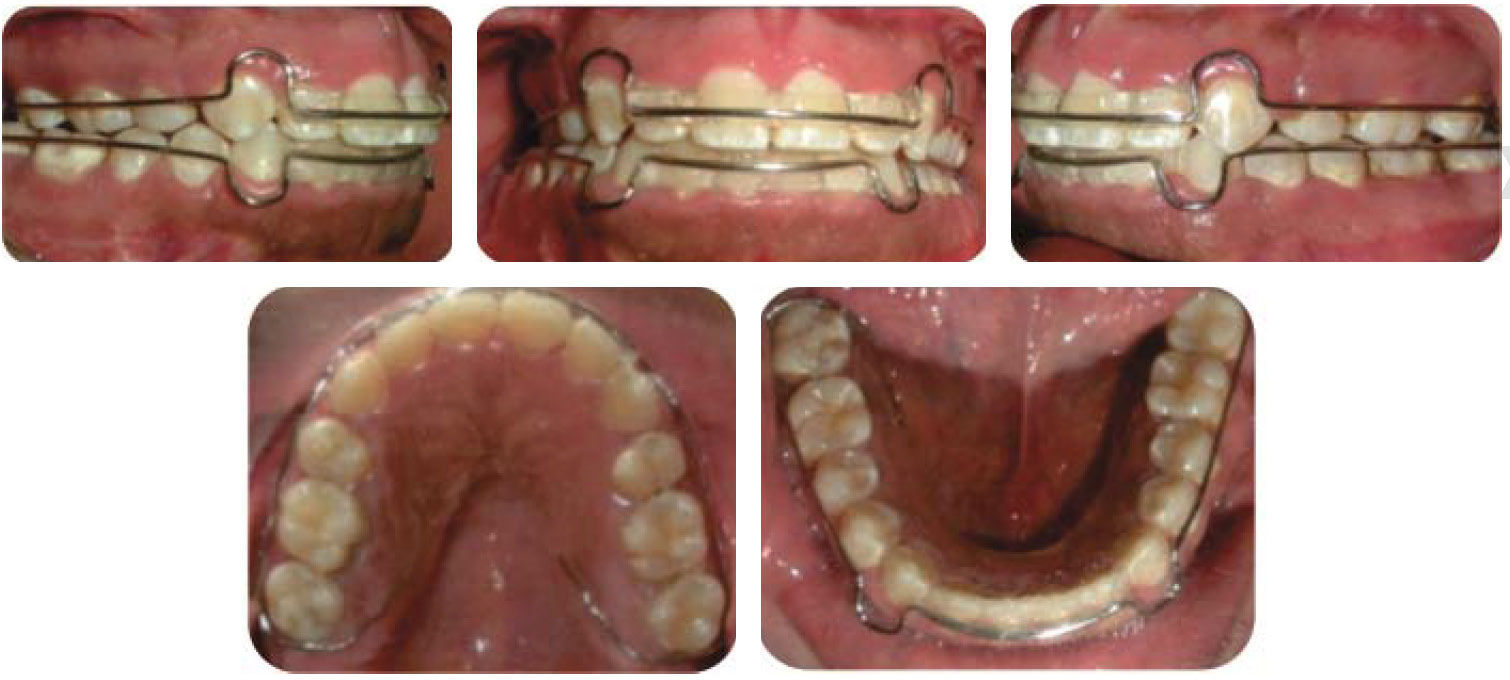
Se eliminó la mordida cruzada dejando así un caso más estable, se obtuvo clase I canina y II molar bilateral. Se logró centrar las líneas medias dentales, mejoró forma de arcadas y sobremordida vertical y horizontal. Se corrigió el apiñamiento dental y las rotaciones dentales (Figura 13).
Se consiguió mejorar las inclinaciones dentales y lograr paralelismo radicular, así como clase I esqueletal (Figura 14).
Se colocaron retenedores circunferenciales con alambre 0.036” y acrílico vestibular, de igual manera se realizó ajuste oclusal (Figura 15).
Se pueden apreciar los cambios obtenidos facialmente (Figura 16), oclusalmente (Figura 17), radiográficamente (Figuras 18 y 19) y cefalométricamente (Cuadro II) de la paciente.
Datos cefalométricos comparativos.
| Inicio | Final | |
|---|---|---|
| ANB | –0.5° | 3.4° |
| A-NPog | –1.9 mm | 3.0mm |
| SNA | 82.6° | 84.0° |
| Pn-A | 2 mm | 6mm |
| POr-NA | 92.0° | 95.4° |
| SNB | 83.1° | 80.5° |
| POr-NPog | 94° | 93° |
| MeGo-NPog | 54.1° | 56.1° |
| SN-GoGn | 40.1° | 40.4° |
| FMA | 32° | 31° |
| arGoMe | 132° | 131° |
| NBa-PtG | 83.6° | 83.0° |
| S-Go:N-Me | 63% | 63% |
| Mand1-APog | 35.2° | 29.1° |
| Max1-APog | 23.5° | 26.9° |
| Max1-SN | 110° | 105° |
| IMPA | 87° | 88° |
| Overjet | 1.3 mm | 4.0mm |
| Li-NsPog’ | –0.5 mm | –0.8mm |
| ANS-sto | 34.0 mm | 33.7mm |
Fuente propia.
Espeland y Bailey, señalan que las maloclusiones clase III esqueléticas son las anomalías que en la mayoría de las ocasiones son corregidas con cirugía ortognática combinada con tratamiento ortodóncico.17,18
Bailey y Johnston hicieron referencia a que históricamente las maloclusiones clase III esqueléticas, han sido tratadas solamente con retroceso mandibular, pero recientemente varios estudios, indican que los procedimientos bimaxilares se han hecho más frecuentes.14,18
Kwon reconoce que la maloclusión clase III esquelética frecuentemente está combinada con una discrepancia vertical. La naturaleza de la anomalía, provee indicaciones para realizar reposicionamiento quirúrgico y de esta manera lograr armonía facial. Se ha indicado que los cambios verticales pueden afectar la cantidad de recidiva mandibular.19 Bothur y Proffit et al, mencionaron que existen numerosos estudios sobre la estabilidad después de la cirugía de un maxilar.20,21 Jakobsone, Moldez, Costa y Proffit manifestaron que varios estudios establecieron que se ha mantenido la estabilidad después de cambios verticales en la posición del maxilar.22–25
La típica descompensación dental es para retraer o retroclinar los incisivos maxilares proclinados y proclinar los incisivos mandibulares retroclinados a una inclinación axial más normal. Esto incrementa la severidad de la maloclusión clase III dental y resulta frecuentemente en un perfil facial menos estético antes de cirugía.13,14,26 La descompensación dental prequirúrgica determina la magnitud y el tipo de los cambios quirúrgicos y es el factor principal en el éxito del tratamiento. La ausencia de una descompensación dental óptima compromete la calidad y la cantidad de la corrección ortodóncica.26,27
Proffit recabó que dentro de la jerarquía de los procedimientos de cirugía ortognática con estabilidad a largo plazo, la impactación maxilar es el procedimiento más estable y su mantenimiento con fijación rígida interna o con alambre, no tiene influencia en la estabilidad de las impactaciones maxilares.27
Es de suma importancia que los pacientes a quienes se les ha realizado descompensación dental, usen la aparatología ortodóncica durante algunos meses después de la cirugía ortognática, para permitir lograr estabilidad en las estructuras esqueléticas y dentoalveolares y lograr un resultado total armónico.28
Se consiguió un adecuado soporte óseo produciéndose una mejor apariencia de los tejidos blandos. El examen de la cara y el conocimiento de las repercusiones que originan los cambios quirúrgicos de la mandíbula a la hora de trasladarla horizontalmente, son la clave para mejorar el balance y armonía de la cara.
CONCLUSIÓNLas discrepancias óseas juegan un papel importante en los tratamientos de ortodoncia, antes de iniciar se debe contar con un diagnóstico preciso ayudándonos de todas las herramientas que tenemos en la actualidad. La planeación en los tratamientos ortodóncicos-quirúrgicos debe ser llevada a cabo a manera de interdisciplina desde el inicio del diagnóstico. La cooperación del paciente es fundamental. Cualquiera que sea la deformidad dentofacial, se deberá establecerse un protocolo de atención individualizada, enlistando en orden de importancia las necesidades de los pacientes con el fin de resolverlas en forma oportuna en el orden requerido.
En la práctica clínica, la elección entre varios procedimientos quirúrgicos es basada en el examen clínico y en la evaluación cefalométrica. Uno de los principales asuntos de los ortodoncistas y cirujanos maxilofaciales, en el diagnóstico y en la planeación del tratamiento de los pacientes quirúrgicos, es la apariencia estética final del perfil de tejidos blandos. Para lograr en la fase postquirúrgica un perfil óptimo, deberán evaluarse el balance de los contornos de los tejidos blandos y las posiciones relativas anteroposteriores de la nariz, los labios y el mentón. Pese a que la mayoría de la recidiva esquelética ocurre durante los primeros seis meses después de la cirugía, el paciente mostró estabilidad esquelética, fue beneficiado con la estabilidad obtenida por el avance y la impactación maxilar y la descompensación dental que contribuyeron a la estabilidad oclusal, resaltando la importancia de la fase de ortodoncia postquirúrgica con el detallado y la retención.
El protocolo ortodóncico-quirúrgico permitió que el paciente al final del tratamiento ortodóncico, presentara adecuado perfil facial, por el avance e impactación maxilar y la retroposición mandibular, la eliminación de la mordida cruzada posterior, clase I canina bilateral, clase I molar bilateral, líneas medias coincidentes, apropiadas sobremordidas horizontal y vertical, se obtuvo un adecuado paralelismo radicular, guía de desoclusión canina e incisiva; en sonrisa, una adecuada exposición de los incisivos maxilares y un excelente balance facial. El paciente respondió bien fisiológica y psicológicamente y quedó muy satisfecho con los resultados del tratamiento.
Estudiante del Departamento de Ortodoncia.
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/ortodoncia