Antecedentes La correcta elección del sitio de punción percutánea es un punto clave para el éxito de cualquier nefrolitotomía percutánea. La punción ideal debe maximizar la efectividad del procedimiento en términos de tasa libre de cálculos y minimizar el riesgo de complicaciones. Es necesario elegir correctamente el cáliz a abordar; en algunas ocasiones el cáliz idóneo es el superior.
ObjetivoReportamos nuestra experiencia en posición supina en el abordaje percutáneo del polo superior.
Material y métodoEstudio retrospectivo, descriptivo, observacional. Se incluyeron pacientes con cálculos renales en la pelvis o el cáliz superior que fueron tratados mediante nefrolitotomía percutánea.
ResultadosSe incluyeron un total de 17 pacientes y 17 unidades renales fueron tratadas. Se llevó a cabo anestesia general en las 17 (100%) cirugías. Nueve pacientes eran varones (53%), y 8, mujeres (47%), con una edad media de 45.8 (rango: 18-72) años. Sitio del cálculo derecho/izquierdo: 10 (59%)/7 (41%). Pacientes sintomáticos: 13 (76%). Índice de masa corporal 27 (rango: 20-34) m2sc. ASA I, 13 (76.4%), ASA II, 3 (17.6%), ASA III, uno (5.8%). Ocho pacientes habían sido sometidos a tratamientos previos (47%). Tamaño del cálculo: 28.5 (15-42) mm. Éxito del procedimiento o tasa libre de cálculo: 14 (82.3%) en el primer tratamiento y 17 (100%) en el segundo.
DiscusiónEl actual conocimiento de la anatomía pleurodiafragmática, el uso del ultrasonido en tiempo real para la punción percutánea y el desarrollo de nuevas técnicas quirúrgicas ha reducido notablemente el riesgo de complicaciones intratorácicas.
ConclusiónEl acceso al cáliz superior en posición supina es seguro y reproducible. Este acceso ofrece una excelente visión de todo el sistema pielocalicial y solo se debe reservar para casos en donde el cáliz inferior no resulta ser la mejor opción.
The correct choice for the percutaneous puncture site is key to the success of any percutaneous nephrolithotomy. The ideal puncture should maximize the effectiveness of the procedure in terms of stone-free rate and minimize the risk for complications. It is necessary to correctly choose the calyx to be accessed; in certain cases the upper calyx is the ideal site.
AimsTo report our experience with the percutaneous approach to the upper pole with patients in the supine position.
MethodsA retrospective, observational, descriptive study was carried out on patients with stones in the renal pelvis or upper calyx treated through percutaneous nephrolithotomy.
ResultsA total of 17 patients were included in the study, and 17 kidney units were treated. All 17 patients (100%) underwent general anesthesia. Nine (53%) of the patients were men and 8 (47%) were women, with a mean age of 45.8 years (range: 18-72). Stone site was the right kidney in 10 (59%) patients and the left in 7 (41%). A total of 13 (76%) patients were symptomatic. The mean body mass index was 27kg/m2 (range: 20-34). ASA classification was I in 13 (76.4%) patients, II in 3 (17.6%) patients, and III in one (5.8%) patient. Eight (47%) patients underwent previous treatments. Procedure success or stone-free rate was achieved in 14 (82.3%) patients with the first treatment and in 17 (100%) with the second treatment.
DiscussionCurrent knowledge of the pleural and diaphragmatic anatomy, the use of real time ultrasound for percutaneous puncture, and the development of new surgical techniques have considerably reduced the risk for intrathoracic complications.
ConclusionsAccess to the upper calyx with the patient in the supine position is safe and reproducible. This approach provides excellent vision of the entire pyelocaliceal system and should be reserved for cases in which the lower calyx is not the best option.
La correcta elección del sitio de punción percutánea es un punto clave para el éxito de cualquier nefrolitotomía percutánea (NLPC). La selección del mejor cáliz donde se va a ingresar a la vía urinaria debe ser planeado preoperatoriamente con base en la tomografía computarizada y otros estudios de imagen. La punción ideal debe maximizar la efectividad del procedimiento en términos de tasa libre de cálculos y minimizar el riesgo de complicaciones, particularmente el sangrado y el daño visceral1–5.
Una ventaja indiscutible de la posición supina es que previamente a la punción se puede llevar a cabo una ureteroscopia flexible diagnóstica con la finalidad de conocer el mejor sitio de punción (cáliz), las características del cálculo (si está o no impactado), la capacidad de dilatación del sistema piélico, el tamaño infundibular e, incluso, realizar un cambio en el criterio de tratamiento (NLPC a ureteroscopia flexible o viceversa)4.
La NLPC resulta ser el método de elección para el tratamiento de cálculos de gran volumen, complejos o bien en donde alguna otra terapia haya fallado o es muy probable que falle5.
Para cumplir con éxito el tratamiento percutáneo de la enfermedad renal es necesario elegir correctamente el cáliz a abordar. En algunas ocasiones el cáliz idóneo para abordar resulta ser el superior (CS), pero por no estar habituado el urólogo a acceder a este, o bien por el riesgo de complicaciones intratorácicas, los abordajes intercostales no son frecuentemente empleados en posición prona y menos aún en posición supina6–8.
El objetivo de este trabajo es reportar nuestra experiencia en posición supina en el abordaje percutáneo del polo superior utilizando 3 técnicas diferentes:
- 1)
Desplazamiento caudal del polo inferior.
- 2)
Punción intercostal guiada por fluoroscopia y ultrasonido.
- 3)
Punción intercostal guiada por fluoroscopia con control ventilatorio.
Se trata de un estudio retrospectivo, descriptivo, observacional, en el que se incluyeron en total 17 pacientes (17 unidades renales) con el diagnóstico de litiasis renal de predominio en CS o bien en los que se obtuviera la mayor tasa de éxito con acceso por CS. Las variables incluidas fueron: edad, género, riñón afectado, ASA, índice de masa corporal, si hubo tratamiento previo fallido, tamaño del cálculo, técnica empleada de punción al CS, tiempo quirúrgico, tasa de transfusión, uso o no de nefrostomía, uso o no de láser de holmio, tasa de éxito, tiempo de hospitalización y complicaciones. Todos los pacientes fueron operados por el mismo cirujano (JAZG). Se excluyeron los pacientes que no tuvieran expediente clínico completo y a los que se les realizaran 2 o más tractos percutáneos.
Protocolo preoperatorioSe les realizaron a los pacientes los siguientes estudios: tomografía axial computarizada y urocultivo; se manejó con antibióticos preoperatoriamente a todos los pacientes. El protocolo postoperatorio fue como sigue: se midió el dolor mediante escala visual análoga; uso o administración de analgésicos simples a todos pacientes; retirada de sonda de nefrostomía; y realización de tomografía axial computarizada para valorar el aclaramiento litiásico (tasa de éxito).
Técnica- 1)
Desplazamiento caudal del polo inferior
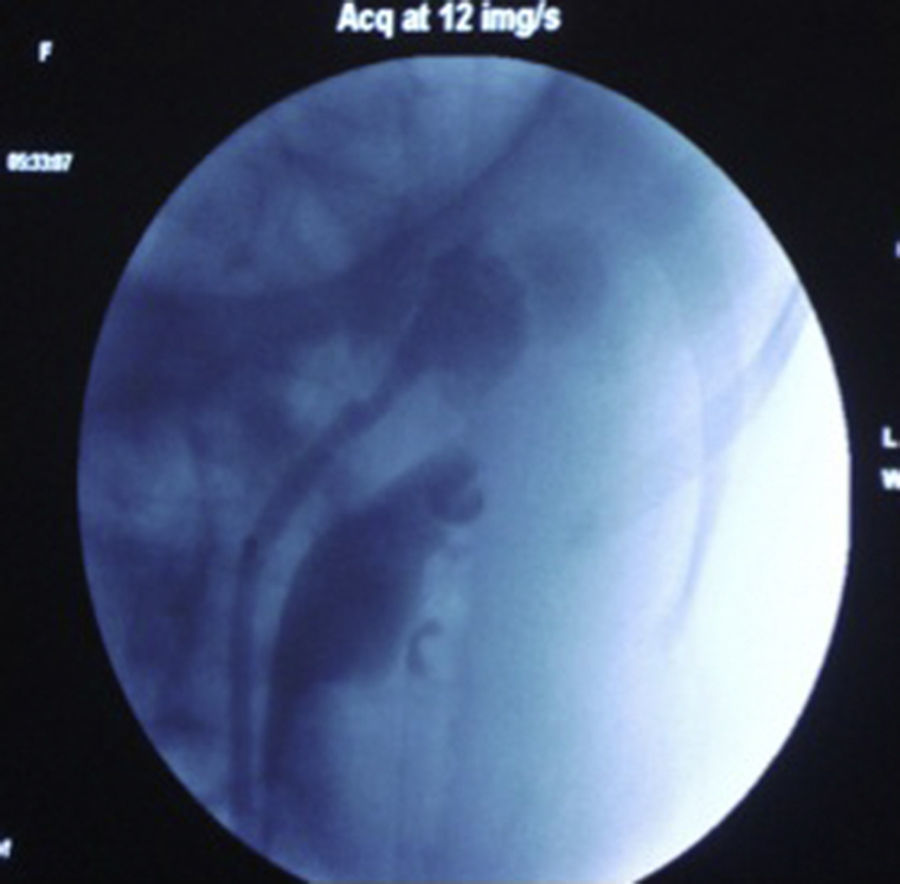
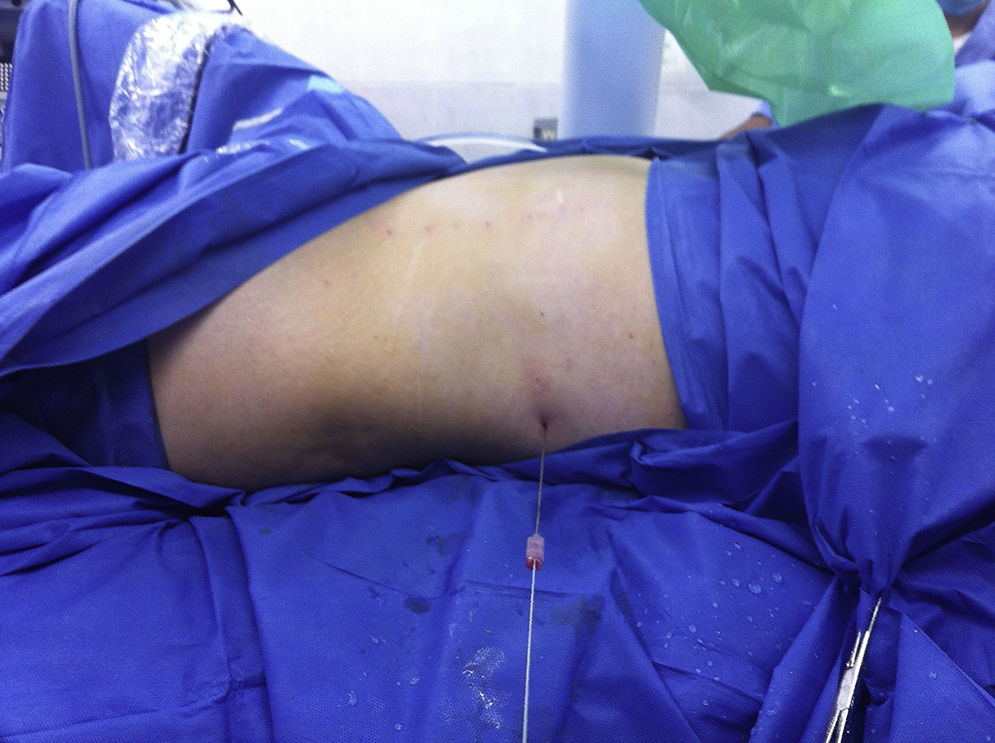
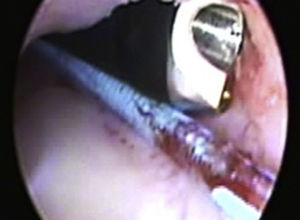
Se utilizó la posición y técnica de acceso percutáneo previamente descritas9. Indistintamente se utilizó anestesia general o regional. Se utilizó la posición de Galdakao o Valdivia modificada. Posteriormente a realizar cistoscopia y a colocar un catéter recto de 6Fr para realizar pielografía retrógrada o bien ureterorrenoscopia flexible diagnóstica, realizamos una punción inicial subcostal al cáliz inferior (CI) con una aguja de Chiba 18G con punta de diamante, introducimos una guía hidrofílica y posteriormente desplazamos el extremo proximal de la aguja cefálicamente, logrando el desplazamiento caudal del riñón (fig. 1). Dejamos fija esta aguja con un pinza Kelly y procedemos a la punción con una nueva aguja del polo superior de manera subcostal. Con esto logramos, en promedio, un desplazamiento del riñón de 3cm.
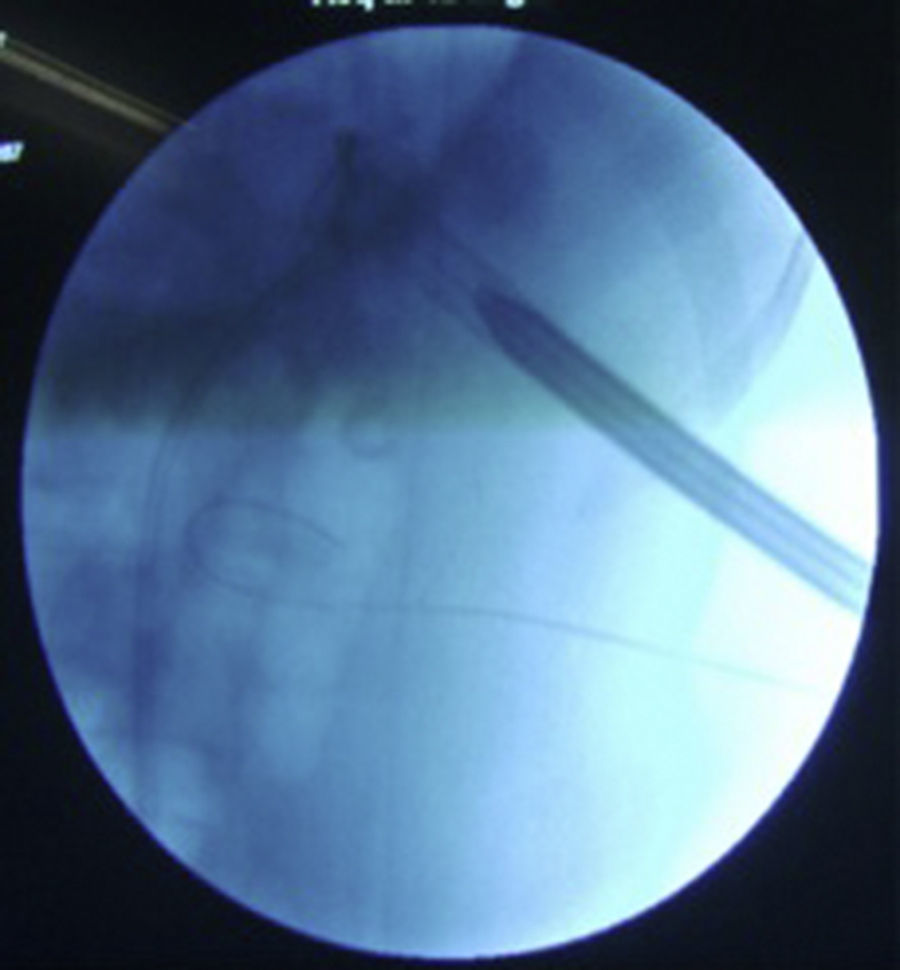
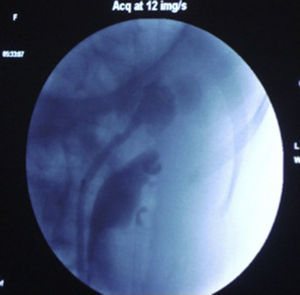
La punción del CS la realizamos totalmente subcostal y con la técnica one shot ya descrita (fig. 2)10,11.
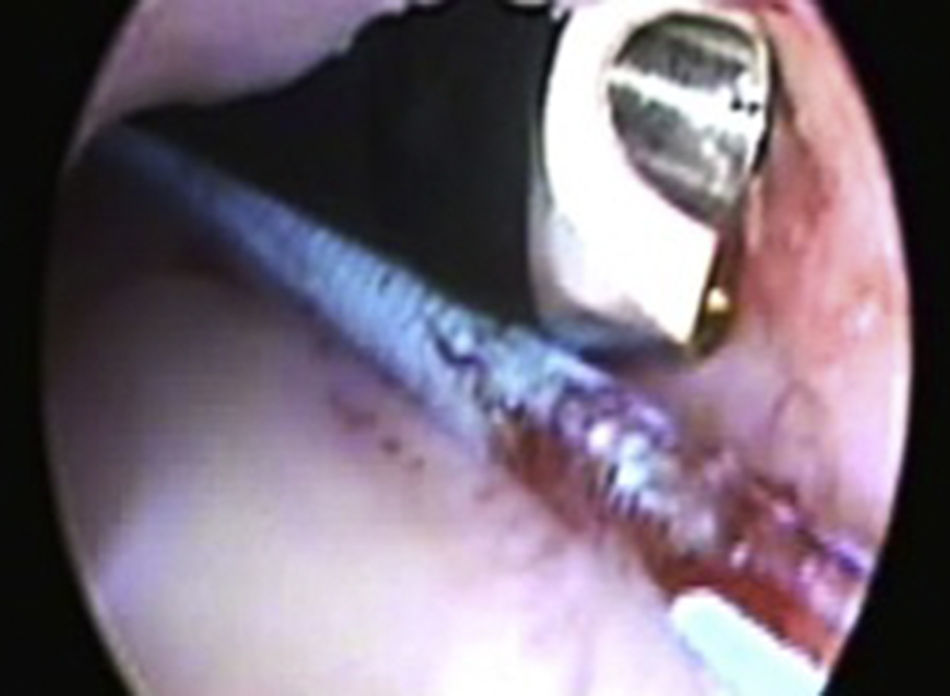
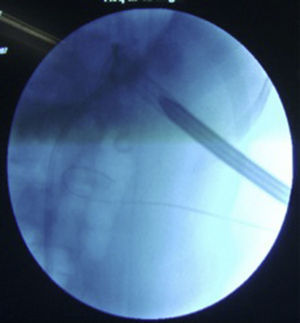
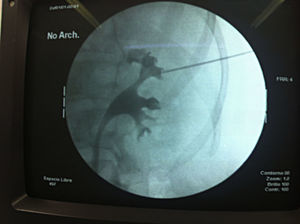
Algunas veces utilizamos endovisión para la exactitud y seguridad de la punción (fig. 3). La mayoría de las veces nos asistimos con un ultrasonido donde es posible identificar la pleura o el colon. En la nefrostomía, utilizamos generalmente una sonda Foley o una sonda Nélaton 16Fr.
- 2)
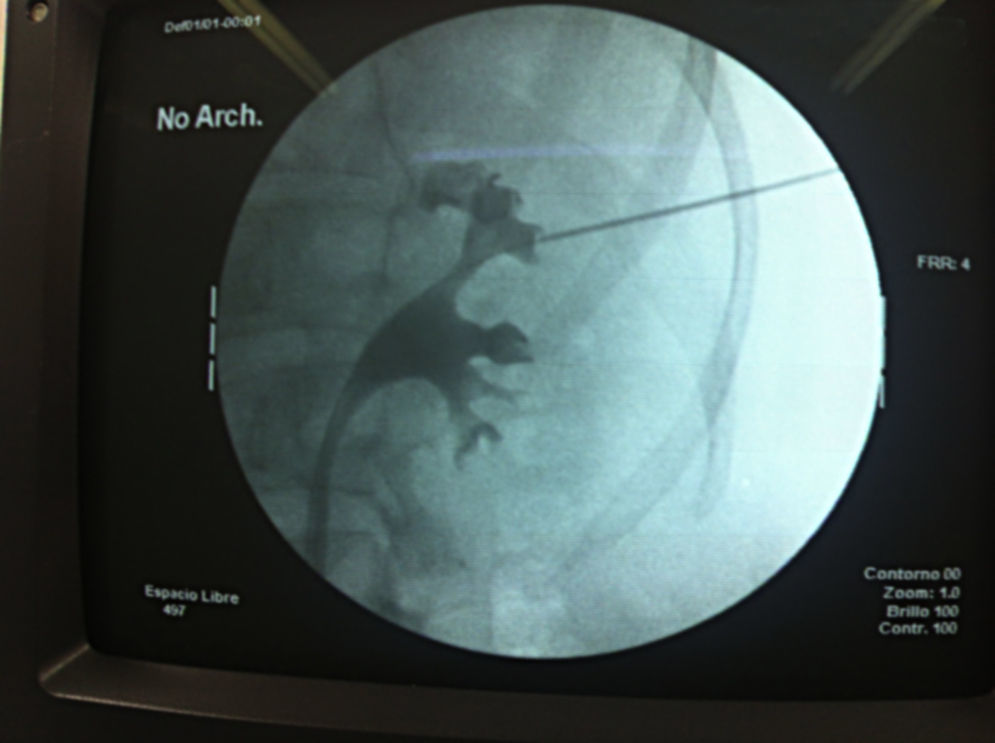
En algunas ocasiones el abordaje intercostal suele ser inminente. Ubicamos por medio del ultrasonido el polo superior; además, revisamos que no hubiera interposición de pleura, y guiados por fluoroscopia accedimos al sistema calicial superior; el transductor se colocó de manera perpendicular al eje mayor del riñón para la correcta visualización del CS.
- 3)
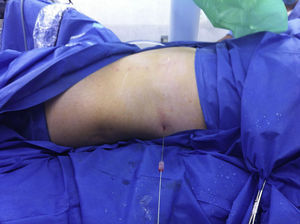
Punción intercostal guiada por fluoroscopia con control ventilatorio (fig. 4): cuando no contamos con ultrasonido transoperatorio, reproducimos la técnica descrita para punción en prono12; puncionamos la piel y los tejidos perirrenales en espiración, mientras que la punción al colector se realiza en inspiración. Teóricamente esto disminuye el riesgo de punción pleural. Posteriormente a puncionar, colocamos una guía Roadrunner® sobre la cual dilatamos en one shot a 24Fr (fig. 5). De manera rutinaria realizamos nefroscopia flexible al final del procedimiento indistintamente del cáliz abordado.
Se incluyeron un total de 17 pacientes en 17 unidades renales tratadas. Se utilizó anestesia general en 17 (100%) cirugías. Nueve pacientes fueron varones (53%), y 8, mujeres (47%), con una edad promedio de 45.8 (rango: 18-72) años. Lateralidad del cálculo, derecho/izquierdo: 10 (59%)/7 (41%). Pacientes sintomáticos: 13 (76%). Índice de masa corporal promedio de 27 (rango: 20-34) m2sc. ASA I: 13 (76.4%), ASA II: 3 (17.6%), ASA III: 1 (5.8%) (tabla 1). Pacientes sometidos a tratamientos previos: litotricia extracorpórea/ureteroscopia/NLPC fallida: 8 (47%). Cálculos coraliformes parciales: 5 (29.4%). Tamaño del cálculo: promedio de 28.5 (rango: 15-42) mm. Asistencia de ultrasonido para realizar el tracto: 12 (70.5%) pacientes. El acceso percutáneo fue por el CS en 17 (100%) pacientes. El tubo operatorio de 24Fr fue usado en 17 (100%) pacientes. Se dejó catéter JJ al 100% de los pacientes y se realizó nefrostomía solo a 14 (82.3%). El tiempo quirúrgico fue de 91.5 (rango: 55-140) min de promedio. Litotricia láser: 3 (17.6%) pacientes. Con respecto al éxito del procedimiento o tasa libre de cálculo: 14 (82.3%) lo obtuvieron en el primer tratamiento y 17 (100%) en el segundo. De entre estos últimos, 3 pacientes fueron sometidos a second look. Hospitalización promedio de 2 (rango: 1-4) días. Hubo complicaciones en 2 (11.7%) pacientes: ninguna transfusión (0%), una urosepsis (5.7%) y una fístula urinaria (5.7%) (tabla 2). Al paciente con fístula urinaria se le colocó una sonda transuretral por 7 días, resolviéndose la fístula.
Variables preoperatorias de los pacientes
| Pacientes/cirugías efectuadas, n | 17/17 |
| Edad (años), media (rango) | 45.8 (18-72) |
| Género F/M, n | 8/9 |
| Lado del cálculo (D/I), n | 10/7 |
| IMC 1/2/3, n | 13/3/1 |
| IMC, m2 de superficie corporal, n (rango) | 27 (20-34) |
| Tratamiento previo, n (%) | 8 (47) |
| Sintomáticos, n (%) | 8 (47) |
| Cálculo de medidas mm, media (rango) | 25.8 (15-42) |
Resultados del procedimiento
| Técnica de punción, n (%)Fluoroscopia solaFluoroscopia+ultrasonidoTécnica de distracción del polo inferior | 7 (29.5)12 (70.5)4 (23) |
| Tiempo quirúrgico (min), media (rango) | 91.5 (55-140) |
| Uso de láser, n (%) | 3 (16) |
| Éxito primer evento, n (%)Éxito segundo evento, n (%) | 14 (82)3 (18) |
| Complicaciones, n (%)UrosepsisFístula urocutánea | 2 (12)1 (5.7)1 (5.7) |
En 4 (23%) pacientes se puncionó el CS con la técnica de desplazamiento caudal del riñón.
En 4 (23%) pacientes utilizamos la técnica de control ventilatorio.
Tuvieron dolor intenso que obligó a retirar la sonda de nefrostomía en menos de 24h 3 (17%) pacientes.
El dolor postoperatorio fue tratado administrándose rutinariamente en el postoperatorio de 90 a 120mg diarios de ketorolaco.
DiscusiónLa posición supina para realizar abordajes percutáneos no es algo nuevo. En 1954, los radiólogos describen las punciones renales con la finalidad de realizar pielografías13. Posteriormente, Valdivia Uría et al. describen el acceso en posición supina encontrando los mismos resultados en cuanto a tasas de aclaramiento y complicaciones14.
Está ampliamente descrito que los abordajes supracostales conllevan un riesgo de lesiones pulmonares e intratorácicas. Y este riesgo aumenta progresivamente cuanto «más alta» sea la punción15–17.
La elección del cálix a puncionar está basada en la habilidad de proveer el máximo aclaramiento del cálculo a través de un punto de entrada con mínimo trauma al parénquima u órganos adyacentes. Una vez que el tubo operatorio se ha colocado, el CS ofrece la mejor trayectoria para revisar el sistema pielocalicial completo18.
Comparado con el abordaje del CI, poco es el torque que produce el tubo operatorio y ofrece una menor longitud e inestabilidad comparado con el abordaje subcostal.
El actual conocimiento de la anatomía pleurodiafragmática, el uso del ultrasonido en tiempo real para la punción percutánea y el desarrollo de nuevas técnicas quirúrgicas han reducido notablemente el riesgo de complicaciones intratorácicas. La gran versatilidad del acceso superior para resolver afección de colectores superiores, pelvis, colectores inferiores y tercio superior de uréter lo hacen idóneo en muchas situaciones18.
Algunas series ha reportado un índice de complicaciones entre 3-12.5% en pacientes sometidos a accesos intercostales. Obviamente, los accesos por encima de la undécima costilla tienen un índice superior de complicaciones comparados con los accesos por encima de la duodécima costilla7,8,18.
El acceso intercostal es transtorácico, pero extrapleural, mientras que por encima de la undécima costilla (supracostal) el acceso es transtorácico y transpleural12,19.
El polo superior del riñón derecho está rodeado de la duodécima costilla, mientras que el polo superior del riñón izquierdo está rodeado de la undécima y duodécima costillas. El polo superior es usualmente medial y posterior comparado con el inferior. El pulmón está localizado a nivel de la décima vértebra torácica posteriormente a la parte más baja que yace por encima de la undécima costilla y en el décimo espacio intercostal, y puede moverse caudalmente tanto como 2 cuerpos vertebrales durante la inspiración en posición prona. Durante la espiración total un 80% del polo superior yace por encima de la duodécima costilla, y al final de la espiración, cuando se está usando un abordaje supracostal, la pleura puede ser atravesada en el lado derecho en un 29% de los casos y en el izquierdo en un 14% de los casos20.
Con estos datos anatómicos se podría decir que la punción por encima de la duodécima costilla puede ser segura, pero nunca se debe hacer punción por encima de la undécima ni mucho menos de la décima costilla8.
Las recomendaciones descritas para disminuir la incidencia de complicaciones durante la punción intercostal son:
- 1)
Mantener un sitio de punción tan medial como sea posible, por fuera del borde lateral del músculo erector espinal.
- 2)
La punción debe ser realizada en la mitad lateral de la costilla.
- 3)
Con el paciente en espiración total el cirujano atraviesa el retroperitoneo, mientras que el ingreso al sistema colector es llevado a cabo con inspiración total, maniobra que desplaza caudalmente el riñón.
No obstante, algunas series han reportado el abordaje del CS a través de una punción subcostal del CI, con los riesgos y limitaciones que pudiera tener el curso oblicuo del tracto. Los instrumentos rígidos podrían dañar los vasos periinfundibulares al tratar de introducirlos en el CS por el ángulo agudo entre este y la pelvis renal21.
Con respecto al abordaje del CS, la literatura es clara en cuanto a las complicaciones intratorácicas que se pudieran tener16–21. Los accesos por encima de la décima costilla tienen un alto índice de complicaciones, por lo que debería abandonarse su uso. Muchas son las técnicas descritas en prono para llevar a cabo el acceso al CS21. Ninguna de ellas ha resultado mejor que otra. Estas mismas técnicas se han transpolado a la posición supina con resultados similares. Falahatkar et al. describen como método de punción la insuflación pulmonar para abandonar las punciones supracostales22. Goyal et al. describen la técnica de desplazamiento caudal del polo renal inferior; ellos mencionan que logran desplazar el riñón hasta 3.2cm en promedio caudalmente, evitando así las punciones intercostales23.
Se ha descrito que un ventaja de la Endoscopic Combined IntraRenal Surgery es que se abandona la necesidad de realizar punciones intercostales o bien multitractos; teóricamente el acceso retrógrado permite una mejor revisión de los sistemas colectores; el uso de instrumentos flexibles y la técnica de «pasar la bola» hacen que no sea frecuentemente empleado el abordaje del CS, algo con lo que nosotros no estamos de acuerdo4.
En posición supina el acceso al CS es mucho más corto que al CI. El tracto es más estable, se llega más fácilmente al resto de los sistemas caliciales y al uréter, pero tiene la desventaja de que es poco móvil y, en general, más doloroso en el postoperatorio inmediato que el acceso al CI. Quizá esto se deba al traumatismo del periostio de las costillas con los dilatadores o bien a la rotura de los músculos intercostales.
En cuanto al abordaje del CS, pocos son los reportes en la literatura. De hecho, Nour et al. refieren que la punción en los CS con el paciente en supino es casi imposible y que esto a menudo se suele emplear solo para tratar cálculos coraliformes en posición supina24.
La mayoría de los reportes refieren preferir acceder al riñón a través del CI tanto en posición de prono como en posición supina porque es más segura en términos de complicaciones intratorácicas. A pesar de esto, el acceso al CS y al cálix medio debe ser utilizado cuando se crea necesario. En la serie de Neto et al., el acceso al CS se utilizó en el 5.7% de sus pacientes, muy similar a nuestro resultado10,25.
En posición supina son escasos los reportes de complicaciones del abordaje del CS; sin embargo, la posición prona ha sido relacionada con un más alto índice de complicaciones que el abordaje subcostal. Las punciones en prono por encima de la undécima costilla tienen particularmente un gran índice de complicaciones. Neumo y hemotórax, así como fístula pleural, se suelen presentar en más de un 23% de los casos. Esto se relaciona con que es una punción transtorácica y transpleural, a pesar de que se realice con el pulmón en fase espiratoria.
Por lo que respecta a las punciones por encima de la duodécima costilla (o intercostales), la incidencia de hidroneumotórax ha sido reportada con un índice de 4 a 15%, y con accesos subcostales, de un 0%19,26.
En cuanto a las diferencias que hemos encontrado con respecto a un abordaje subcostal en supino destacan: 1) el riñón es menos móvil o flotante en el momento de realizar la punción al CS; 2) generalmente la dilatación one shot ofrece más resistencia; 3) el tubo operatorio tiene mucha menos movilidad; 4) el sangrado transoperatorio pudiera considerarse un poco mayor, y 5) el dolor en el sitio de punción en el postoperatorio es más intenso. Esto coincide con las observaciones propuestas por El Harrech et al.11.
A pesar de la literatura acumulada permanece incierto cuál es la mejor de las 2 posiciones (prono vs. supina); mucho menos hay algo definido sobre el lugar que debería ocupar el acceso intercostal en supino. Con base en los resultados de CROES es más probable recibir una punción de CS en posición prona que en posición supina (11.4 vs. 4.0%), así como punciones en múltiples sitios (9.0 vs. 4.1%). Los accesos supracostales (por encima de la duodécima costilla) son más comunes en posición prona (17.6 vs. 5.5%)6.
En su trabajo con más de 300 casos de cirugía percutánea resuelta en posición supino, El Harrech et al.11 mencionan utilizar como sitio de punción el CS en 78 casos (24.3%), el cáliz medio en 128 (40%) y el CI en 166 (51.6%), teniendo un 0% de complicaciones de hidro o neumotórax, coincidiendo con nuestros resultados.
ConclusionesEl acceso al CS en posición supina es seguro y reproducible. Se pueden emplear diferentes técnicas para asegurar el éxito del procedimiento. Es versátil en cuanto a la resolución de afecciones del tracto urinario superior. Este acceso ofrece una excelente visión de todo el sistema pielocalicial (uréter, pelvis y grupos del colectores). Solo se debe reservar para casos en donde no es factible el ingreso al sistema pielocalicial a través del colector inferior. El uso frecuente de ultrasonido en tiempo real nos permite familiarizarnos con una punción guiada por ultrasonido realizando en este momento pielografía anterógrada, excluyendo así la posibilidad de instrumentar el tracto urinario inferior de manera rutinaria.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.