¿ INTRODUCCIÓN
El adenocarcinoma de vejiga es el tercer tipo histológico más común de las neoplasias vesicales. Hasta el momento, su génesis se ha asociado a condiciones vesicales irritativas crónicas, tales como: antecedente de extrofia vesical, endometriosis y enterocistoplastía. Ocurre más frecuentemente en el sexo masculino y su mayor incidencia se da en la séptima década de la vida.1,2
Por análisis histológico, el tumor está compuesto de estructuras glandulares neoplásicas recubiertas por células productoras de mucina, semejantes al adenocarcinoma de colon.3 De acuerdo con su sitio de origen, se clasifica en primario, adenocarcinoma del uraco y secundario (metastásico). En la mayoría de los pacientes el cuadro clínico inicial es el de hematuria, la cual puede estar asociada a síntomas de almacenamiento y ocasionalmente al paso de moco por la orina. El sitio de predilección es el domo y el trígono vesical, con apariencia por cistoscopia usualmente sésil.4
De manera clásica se ha considerado al adenocarcinoma vesical una variante histológica con carácter biológico más agresivo en comparación con el carcinoma urotelial.5 Esto se debe en parte a que la mayoría de los casos informados en la bibliografía mundial se presentan en estadios avanzados, sin embargo a la fecha no hay estudios que demuestren que en base al grado y estadio el adenocarcinoma per se tenga un pronóstico distinto. Las opciones de tratamiento que han demostrado efectividad son limitadas, y la cirugía es considerada actualmente como la única opción con potencial curativo y resultados satisfactorios. De acuerdo a las guías de la Sociedad Internacional de Urología la cistectomía radical debe considerarse como estándar de tratamiento, con la cistectomía parcial como opción alternativa.
Los resultados oncológicos del tratamiento con cistectomía parcial, en un caso de adenocarcinoma vesical primario órgano-confinado y su discusión dentro del contexto de la bibliografía actual, se presentan a continuación.
¿ PRESENTACIÓN DEL CASO
Mujer de 25 años de edad, soltera, con escolaridad a nivel de preparatoria; dedicada al hogar, católica, originaria y residente de México, D. F. Niega antecedentes médicoquirúrgicos, medicamentosos, alérgicos, trasfusionales u hospitalizaciones recientes. Inició su padecimiento actual dos años antes de su ingreso, con hematuria macroscópica intermitente, sin coágulos, auto-limitada, asociada a síntomas de almacenamiento. Por persistencia de este cuadro, acudió con facultativo y fue tratada en múltiples ocasiones con antibióticos empíricos por diagnóstico de cistitis bacteriana; durante este tiempo no se aisló bacteria alguna en urocultivos repetidos. Tras un lapso de 20 meses, se realizó cistoscopia con la que se evidenció una tumoración en domo vesical, motivo por el cual fue referida al Instituto de Ciencias Médicas y Nutrición Salvador Zubirán.
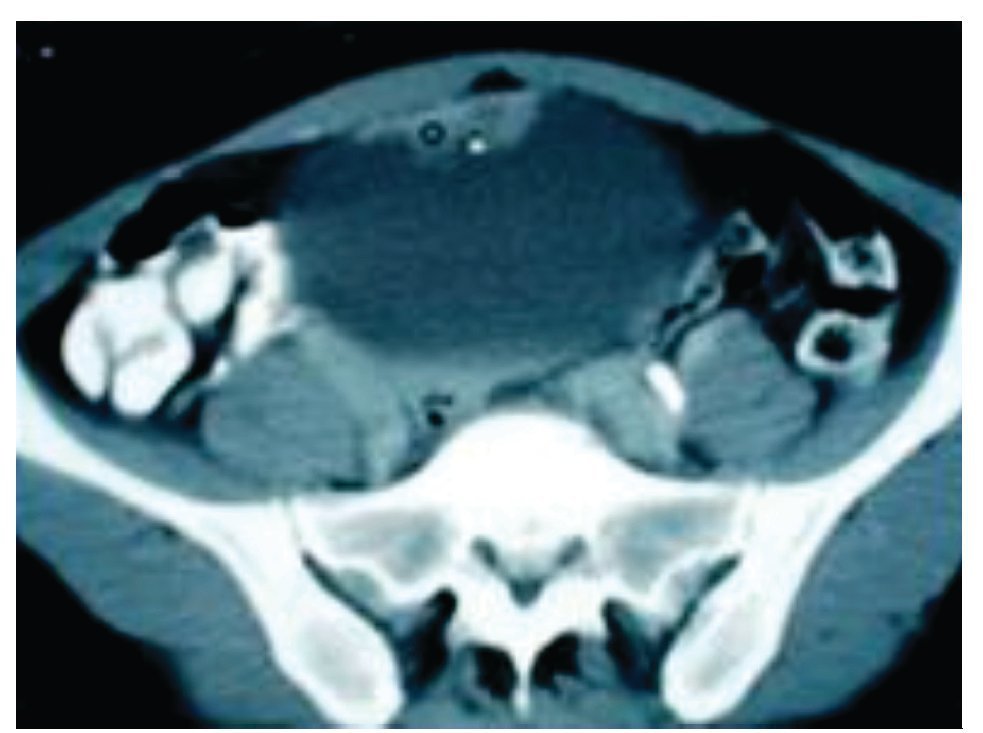
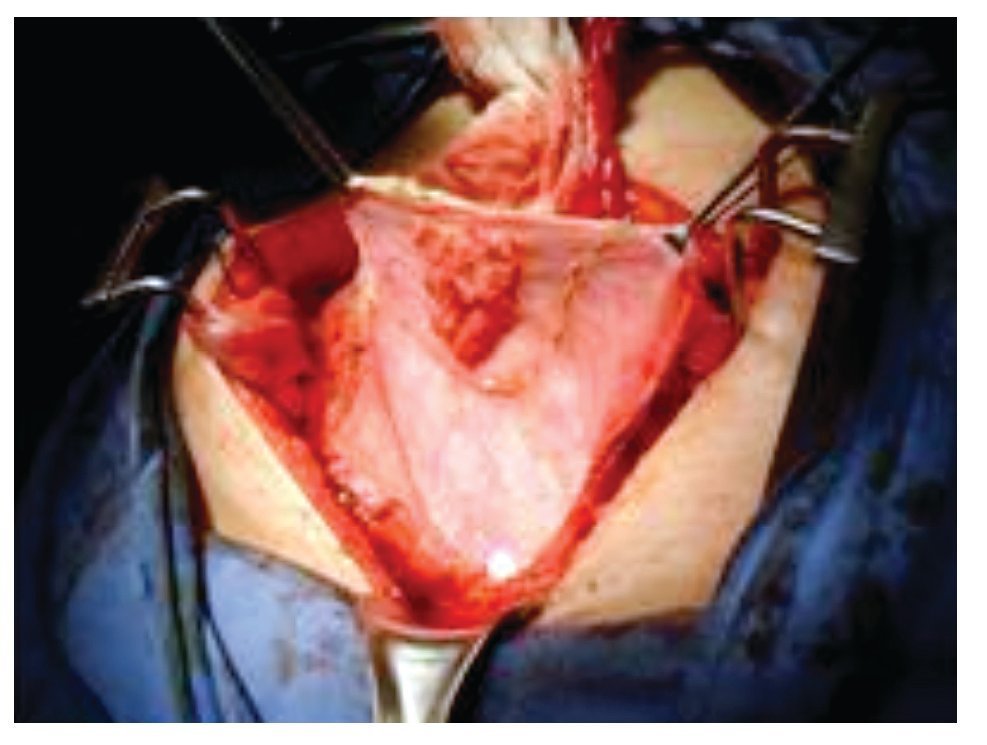
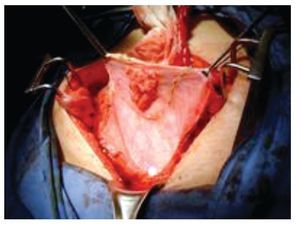
A su ingreso, se le realizó cistoscopia bajo sedación, encontrando tumor exofítico único, de base sésil, dependiente del domo vesical, de aproximadamente 2 cm; el resto de la mucosa se apreció de características normales. Durante el procedimiento, se realizó biopsia en frío de la lesión y mapeo vesical. El resultado patológico fue de adenocarcinoma moderadamente diferenciado y biopsias aleatorias negativas a malignidad. Los resultados de los estudios de extensión: panendoscopia, colonoscopia, radiografía de tórax (RxTx), gammagrama óseo y perfil metabólico negativos a enfermedad metastásica o primario extravesical. La tomografía computarizada (TC) abdomino-pélvica confirmó la presencia de una tumoración intravesical con valor de atenuación de 80 unidades Hounsfield y ausencia de metástasis ganglionares o intraabdominales (cTxN0M0) (Imagen 1). Se le programó para exploración quirúrgica, encontrando una tumoración en el domo de la vejiga, sin datos de extensión extravesical, con uraco macroscópicamente sano (Imagen 2); por lo que se decidió realizar cistectomía parcial con margen quirúrgico de 2 cm, resección de uraco y linfadenectomia pélvica estándar. El estudio patológico transoperatorio reveló márgenes vesicales libres de tumor. La evolución postoperatoria transcurrió sin eventualidades. El informe final del Servicio de Patología fue: adenocarcinoma vesical poco diferenciado de 2.2 cm por 2.1 cm, con invasión a lámina propia, sin tumor en bordes quirúrgicos, con uraco sin alteraciones histológicas y ganglios pélvicos (n=15) con hiperplasia mixta (pT1N0M0). Recibió dos ciclos de quimioterapia adyuvante a base de paclitaxel y carboplatino, con toxicidad mínima.
Imagen 1. Tumoración sólida en domo vesical visualizada por tomografía axial.
Imagen 2. Imagen intaoperatoria: nótese la protusión intravesical del tumor, con márgenes vesicales y uraco aparentemente sanos.
Posterior a su egreso, continuó con vigilancia periódica con cistoscopia, radiografía de tórax y perfil metabólico. A los 16 meses de tratamiento, la paciente acudió al servicio de urgencias con cuadro de dolor y distensión abdominal de 48 horas de evolución. Durante el abordaje diagnóstico se evidenció la presencia de ascitis asociada a anuria, sin elevación de azoados (Creatinina 0.57 mg/dL, BUN 3.0 mg/dL). El examen del líquido de ascitis fue positivo para creatinina (80 mg/dL), con citología negativa a células neoplásicas. Bajo la sospecha de fístula vésico-peritoneal, se realizó cistoscopia, con la que se visualizó un orificio en el domo vesical con resto de la vejiga de características normales. Se realizó laparotomía exploradora y cierre vesical primario en dos capas, previa confirmación por análisis patológico transoperatorio de ausencia de actividad tumoral en el borde fistuloso de la vejiga. Ninguna causa pudo ser identificada a la cual se atribuyera la perforación vesical. La evolución de la paciente fue satisfactoria. A cinco años del primer evento quirúrgico, la paciente continúa en vigilancia periódica -examen físico, perfil metabólico, TAC abdomino-pélvica, RxTx y cistoscopia- encontrándose hasta ahora sin evidencia de actividad tumoral, con función vesical preservada (capacidad de 300 mL y orina residual postmicción de 15 mL) y se manifiesta con buena calidad de vida.
¿ DISCUSIÓN
Los tumores no uroteliales de vejiga son raros y representan alrededor de 5% de todas las neoplasias vesicales. De estos, el adenocarcinoma es el tercer tipo histológico más común y representa entre 0.5% a 3% de estos tumores.1,2 A la fecha, no se han identificado agentes carcinógenos específicos, pero se considera que se desarrolla en respuesta a procesos de inflamación e irritación crónicos. Ocurre más frecuentemente en regiones endémicas de esquistosomiasis y es el tumor vesical más común en pacientes con extrofia, en quienes el riesgo de desarrollarlo es de alrededor de 4%. Se le ha asociado a otras condiciones como endometriosis vesical y enterocistoplastía.4-6 Muestra una predominancia en los varones de 2.7:1. A pesar de tener una incidencia máxima en la séptima década de la vida, existen pacientes jóvenes en quienes la enfermedad puede presentarse sin factores predisponentes como lo demuestran los resultados de dos series contemporáneas en donde las edades mínimas de presentación fueron de 20 y 27 años; rango en el que estuvo nuestra paciente al momento del diagnóstico.
Por estudio histológico, el tumor se integra de estructuras glandulares neoplásicas recubiertas por células productoras de mucina semejantes al adenocarcinoma de colon.3 Existen al menos siete patrones microscópicos reconocibles: tipo entérico, células en anillo de sello, mucinoso (coloide), células claras (mesonéfrico), hepatoide, no especificado y mixto.6 De estas variantes, sólo el de células en anillo de sello se ha asociado a un peor pronóstico.7-9 Sin embargo, en la actualidad no existe un sistema estándar de estadificación aceptado para esta neoplasia. El perfil de imunohistoquímica es variable y se asemeja al del adenocarcinoma de colon. La positividad para citokeratina-7 (Ck-7) varía entre 0 a 80%, a diferencia del resto que suelen ser positivos para Ck-20. Por otra parte, la β-catenina puede ser de utilidad para distinguir metástasis de adenocarcinoma de colon. De manera clásica, se ha considerado a la cistitis glandularis como una lesión precursora dado que se presenta de manera conjunta en 14% a 67% de los adenocarcinomas vesicales invasivos. No obstante, Corica y colaboradores pusieron en duda esta asociación cuando en un seguimiento de más de 10 años en 53 pacientes con extrofia vesical y cistitis glandularis señalaron que ninguno desarrolló este tipo de neoplasia.10
Clínicamente, el adenocarcinoma se clasifica de acuerdo a su lugar de origen en tres grupos: adenocarcinoma primario, del uraco y metastásico (secundario). Para establecer el diagnóstico de un origen vesical primario es indispensable descartar metástasis de adenocarcinomas más comunes tales como estómago, recto, endometrio, ovario, próstata, y mama.4 En la mayoría de los pacientes el cuadro clínico inicial cursa con hematuria, la cual puede estar asociada a síntomas de almacenamiento vesical y ocasionalmente al paso de moco por la orina (mucosuria).6 Los sitios de predilección son el domo y trígono vesicales, con apariencia a la cistoscopia, usualmente sésil. En la mayoría de los casos, tiende a presentarse como tumor único, aunque algunas series señalan multicentricidad hasta en 50%.2,3 En pacientes con el subtipo de células en anillo de sello, se ha informado una presentación en la que no se identifica un tumor exofítico y existe en cambio diseminación subepitelial infiltrativa comparable a la linitis plástica del estómago; por imagen radiográfica, la vejiga aparece parcial o difusamente engrosada.9 Un aspecto fundamental en el abordaje diagnóstico consiste en la distinción entre adenocarcinomas primarios y de uraco, lo cual puede resultar difícil especialmente si el tumor es localmente avanzado. Los criterios clínicos actualmente aceptados se enumeran en la Tabla 1. Para fines prácticos, varios grupos han propuesto que todos los adenocarcinomas con origen aparente en el domo, se consideren de uraco y sean tratados como tales, es decir, con cistectomía parcial, linfadenectomía pélvica, exéresis del ligamento uracal, ombligo y parte de la pared abdominal anterior.,11 En el Instituto de Ciencias Médicas y Nutrición la paciente fue tratada de igual manera bajo estos principios tomando en cuenta también los resultados del mapeo vesical preoperatorio, que en caso de resultar positivo para enfermedad difusa contraindica la posibilidad de realizar cirugía preservadora de vejiga.
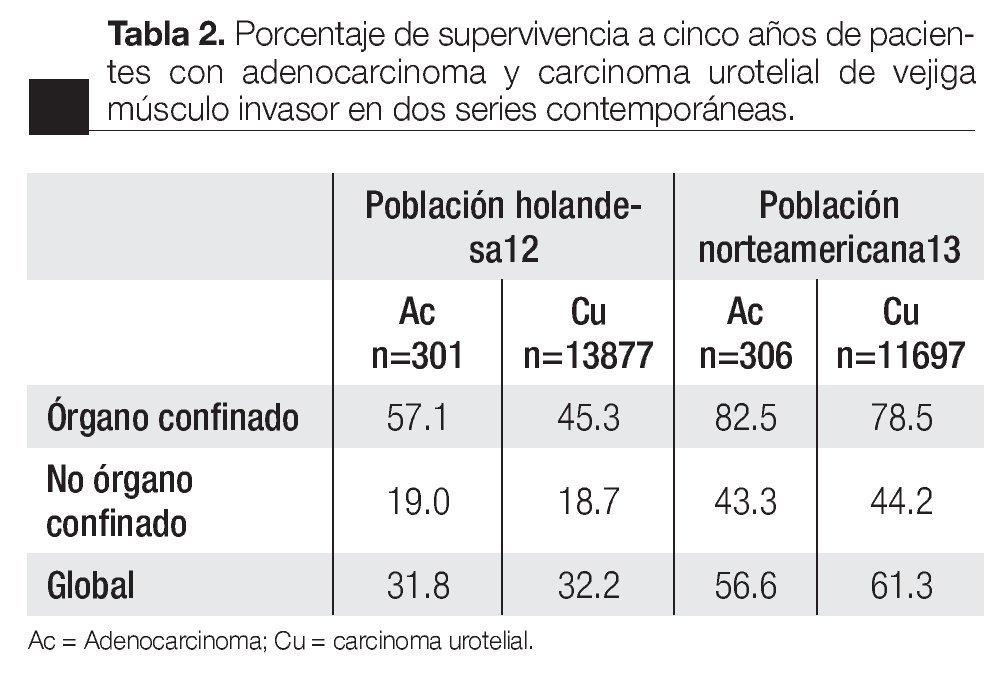
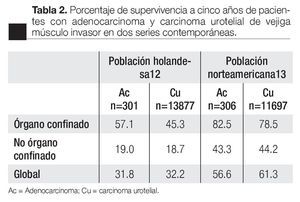
En cuanto al pronóstico de la enfermedad, de manera clásica se ha considerado al adenocarcinoma vesical una variante histológica de carácter biológico más agresivo en comparación con el carcinoma urotelial. Esta percepción continúa en la actualidad, y se debe en parte a que la mayoría de los casos reportados en la literatura mundial se presentan en estadios avanzados. Sin embargo, a la fecha no hay estudios que demuestren que en base al grado y estadio el adeno-carcinoma per se tenga un pronóstico marcadamente diferente. En series retrospectivas el estadio clínico parece ser el único factor altamente predictivo del resultado. Series contemporáneas parecen confirmar dichas aseveraciones. Ploeg y colaboradores Informaron, a través de una base de datos holandesa que incluyó a 28.807 pacientes, que 72.2% de los casos de adeno-carcinoma vesical se presentaron en estadios II-IV en comparación con 52% de los carcinomas uroteliales.12 Asimismo, Lughezzani y colaboradores, con el análisis de la base de datos de vigilancia epidemiología norteamericana y sus resultados finales (SEER), que incluyó a 12 003 pacientes, evidenciaron que la proporción de enfermedad extravesical entre estos dos tumores fue de 61.4% vs. 47.3% (p<0.001); respectivamente. Además, el porcentaje de metástasis a ganglios linfáticos fue más alta en pacientes con adenocarcinoma: 26.5% vs. 21.7% (p<0.04).13 Sin embargo, estos hechos parecen no influir en la supervivencia; por ejemplo, en estas dos series, la supervivencia al cáncer específica a cinco años de pacientes con adenocarcinoma músculo-invasor, fue similar al del carcinoma urotelial; incluso, cuando los resultados se estratificaron por estadio clínico (Tabla 2).12,13 Un hallazgo importante es que en comparación con los hombres, las mujeres tienen en promedio una supervivencia 13% menor. Estos resultados en conjunto sugieren que el adenocarcinoma tiene una historia natural similar al del carcinoma urotelial, y el análisis de nuestro resultado puede ser un reflejo de la misma.
Varias estrategias terapéuticas han sido utilizadas para el tratamiento de este tumor, sin embargo son pocas las que han tenido resultados satisfactorios a largo plazo. La radioterapia por ejemplo tiene una tasa de supervivencia a cinco años de 20% cuando se utiliza como tratamiento único, además que el utilizarla como parte de un tratamiento multimodal no parece influir en los resultados.2 La experiencia con quimioterapia (a base de 5-fluorouracilo) es limitada y los resultados en series publicadas han sido insatisfactorios.7,14,15
En la actualidad, la cirugía es considerada como la única opción con potencial curativo a mediano y largo plazo. La cistectomía radical ha sido utilizada con o sin terapia adyuvante, con tasas de supervivencia a cinco años entre 0 a 80%.8,14 A pesar de que las series reportadas con esta terapia han involucrado un número pequeño de pacientes y seguimientos cortos, la recomendación actual de la Sociedad Internacional de Urología es que el adenocarcinoma de vejiga debe de ser tratado con cistectomía radical sin importar el estadio clínico (grado de recomendación B).2 La cistectomía parcial se ha empleado como segunda opción en pacientes seleccionados, es decir, con tumores que cumplen los criterios convencionales para el procedimiento: tumor único en un sitio no fijo de la vejiga donde se puedan establecer márgenes quirúrgicos apropiados (uno a dos centímetros), vejiga con buena capacidad funcional y ausencia de CIS.17 Se estima que de todos los pacientes con cáncer músculo-invasor, sólo entre 5% a 10% son candidatos al procedimiento. Holzbeierlein y colaboradores en una serie heterogénea con 58 pacientes (que incluyó a cuatro con adenocarcinoma primario) informó una supervivencia de 69% a cinco años, con preservación de su vejiga en 79%.16,17 Asimismo, Kassouf y colaboradores informaron supervivencia a cinco años de 67% en pacientes con estadio dos y tres. Los resultados de estas series son alentadores aunque solo son aplicables a un pequeño porcentaje de la población con cáncer vesical, además que hay que tomar en cuenta que la histología predominante en estas series fue de carcinoma urotelial. De manera similar, series de pacientes con histología única de adenocarcinoma reportan periodos de supervivencia a cinco años de hasta 54%.15 No hay a la fecha estudios que comparen directamente a la cistectomía radical y la cistectomía parcial, pero dada la evidencia que el adenocarcinoma es comparable en su historia natural al carcinoma urotelial13,14 es lógico inferir que los resultados sean similares a los hasta ahora obtenidos con estas técnicas; independientemente de la estirpe histológica. Los reportes de supervivencia cáncer especifica prolongada en pacientes con adenocarcinoma de vejiga no músculo-invasor tratados con cistectomía parcial son evidencia de esto y en ausencia de evidencia que demuestre lo contrario, esta alternativa continua siendo una opción válida de tratamiento en aquellos pacientes dispuestos a continuar una vigilancia oncológica de por vida.18,19
¿ CONCLUSIONES
La cistectomía parcial, como tratamiento definitivo en pacientes con diagnóstico de adenocarcinoma vesical primario órgano-confinado seleccionados, es una alternativa de tratamiento que permite obtener resultados oncológicos satisfactorios a mediano plazo. La preservación de la integridad y funcionalidad del tracto urinario son ventajas directas que le permiten al paciente mantener una adecuada calidad de vida.
¿ AGRADECIMIENTOS
Agradecemos a todo el personal del departamento de Urología del Instituto Nacional de Ciencia Médicas y Nutrición Salvador Zubirán, por sus atenciones y comentarios para la publicación de este artículo, así como a la Dra. Elisa Gómez Reyes por su amable disposición para la redacción del escrito final.
Correspondencia: Dr. Jesús Gallardo Aguilar.
Malinche 383, Fracc. Colinas del Bosque. 14608. Tlalpan. México, D. F.
Teléfonos: 5487 0900 ext. 2145 o 2260; 04455 2690 9588.
Correo electrónico: doc_juli@live.com