¿ INTRODUCCIÓN
El carcinoma de pene (CaP) se presenta en hombres entre los 50 y 70 años de edad, representando solamente de 2% a 5% de los tumores urogenitales masculinos; sin embargo, su incidencia es variable en algunos países de América como Puerto Rico y Brasil, en los que se ha reportado que llega a representar hasta 10% de las neoplasias masculinas.1
El CaP se ha asociado con algunos factores de riesgo como el tabaquismo, fimosis, higiene deficiente con acúmulo de esmegma e irritación crónica. Por esto último, hace algunos años se propuso que la circuncisión neonatal tenía un efecto protector contra el CaP; sin embargo, en la actualidad no se ha demostrado un beneficio real. Actualmente, en la bibliografía se acepta como el factor predisponente más importante el contar con múltiples parejas sexuales debido a su asociación a infecciones de transmisión sexual, en especial el virus de papiloma humano (VPH). Dado que existen estudios que demuestran que un alto porcentaje de CaP está asociado a infección por el VPH, específicamente los serotipos 16 y 18 en 80% de los tumores primarios y 50% de los ganglios linfáticos.2,3 Sin embargo, esto es incongruente si consideramos que la frecuencia de este cáncer es mucho menor comparado con la incidencia de cáncer cervico-uterino, que también se asocia a la infección por VPH; así como a la elevada incidencia de infección de VPH en hombres que cursan asintomáticos. La estirpe histológica más común en el CaP es el carcinoma epidermoide, constituyendo 95% de los casos y 5% restante corresponde a carcinoma papilar.
Del CaP epidermoide, 96% son de estirpe epitelial y 4% son neoplasias basocelulares, melanomas, sarcoma de Kaposi (patología que aumentó su incidencia por su asociación al Síndrome de Inmuno-Deficiencia Adquirida (SIDA) y en tumores secundarios a leucemias o linfomas, así como reportes anecdóticos de metástasis de origen renal y prostático.4,5
Diagnóstico: El CaP se presenta como una lesión pequeña, visible, verrugosa o úlcerativa a nivel del glande o el prepucio que a veces es sangrante y frecuentemente se asocia a una infección bacteriana que produce un olor fétido con secreción purulenta. Generalmente es indoloro y por falta de educación médica así como tabúes culturales, muchos pacientes no acuden a la consulta en forma inicial. La progresión temprana de la enfermedad, así como la sobreinfección hacen frecuente la presencia adenopatías inguinales, uni o bilaterales que pueden generar grandes masas, fijas, adheridas a planos profundos, úlceradas y supurantes que se pueden acompañar de linfedema de miembros pélvicos y genitales. En estadios avanzados del CaP se suelen agregar síntomas asociados a la presencia de metástasis a distancia.6,7
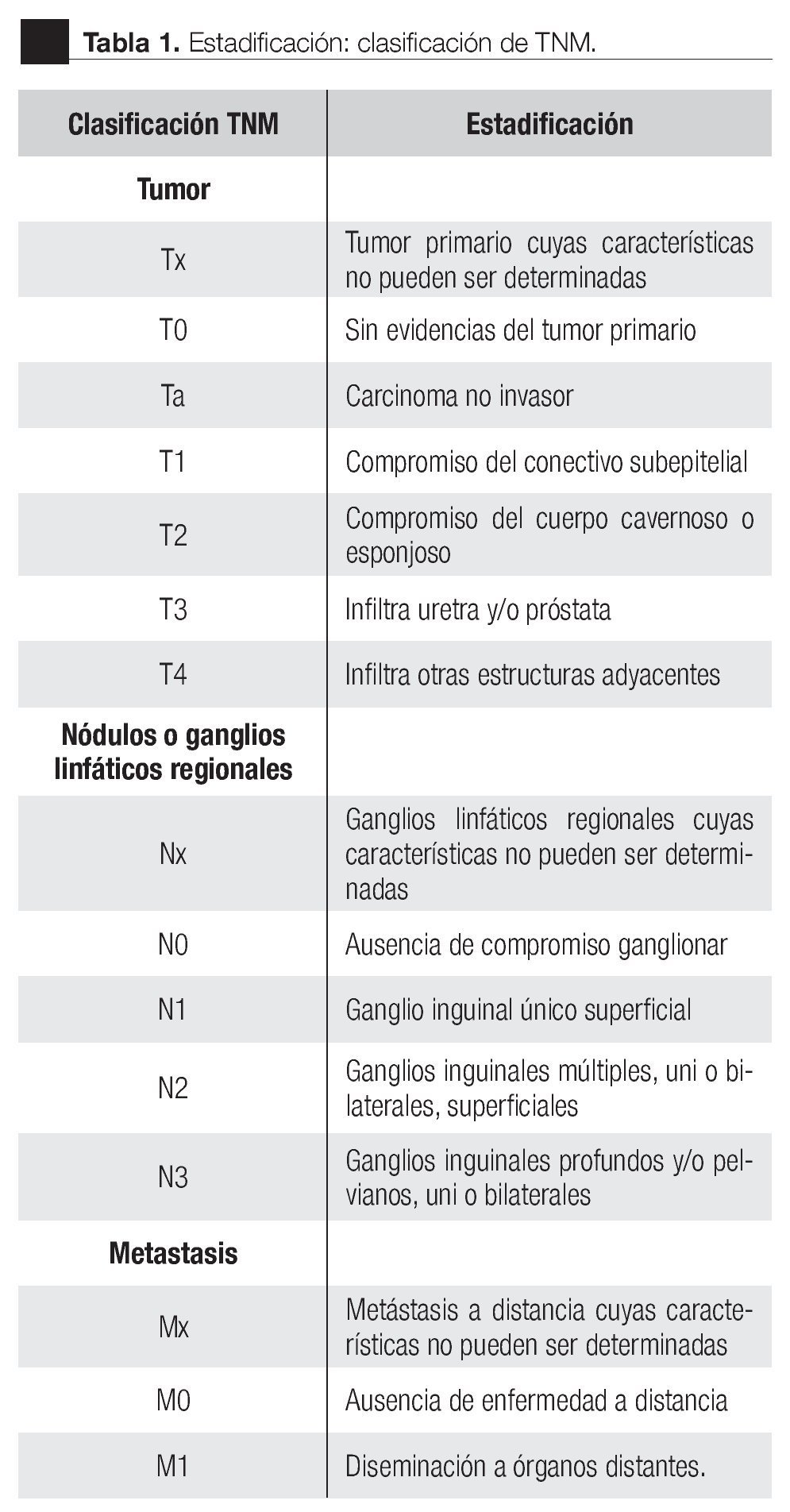
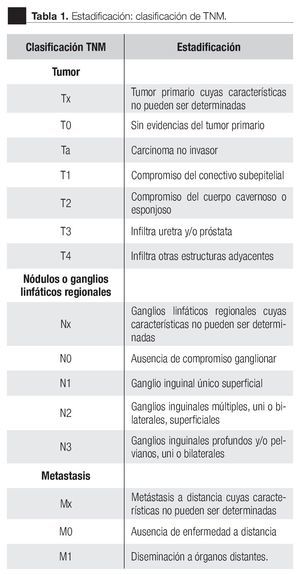
La vía de diseminación inicial es a través de los vasos linfáticos del prepucio a los ganglios inguinales superficiales y profundos; ya que el glande y uretra drenan a los ganglios inguinales externos profundos. Las metástasis a órganos sólidos por vía hematógena se presenta en menos de 10% de los pacientes, siendo los sitios más frecuentes de metástasis: pulmón, hígado y huesos. Existen varias clasificaciones del estadiaje clínico, la más utilizada en la literatura es la de TNM (Tabla 1).
La sospecha diagnóstica es clínica, por la apariencia y lo antes mencionado, estableciéndose el diagnóstico al momento de la falectomía radical o parcial, dependiendo del estadio clínico.
Dado que no existe un consenso de la necesidad de realizar linfadenectomía sistemáticamente en los pacientes con CaP por la elevada morbilidad (necrosis cutánea, fístula linfática y linfedema) que implica este procedimiento; se ha intentado mejorar los métodos de estadificación, mediante la búsqueda del ganglio centinela, en la que se determina el ganglio linfático de mayor riesgo como primer relevo para que se identifiquen las células neoplásicas metastásicas, mediante el uso de linfoscintillografía o con tinción con colorantes.8,9
La localización del ganglio centinela con medicina nuclear, se realiza mediante la inyección intradérmica alrededor del tumor o en la piel del eje distal del pene, con radioisótopo en forma de sulfuro coloide de tecnecio radiactivo y cuatro horas más tarde se busca el ganglio centinela con gammagrafía durante el procedimiento quirúrgico. En forma alterna también se puede utilizar inyecciones intradérmicas de tinte azul de metileno, que ha permitido la realización de una linfadenectomía parcial modificada con el beneficio de un adecuado estadiaje, sin los efectos adversos asociados a una linfadenectomía radical extendida.10
Tratamiento: El tratamiento inicial es la resección completa del tumor primario mediante falectomía buscando la extirpación total del tumor verificando mediante microscopía los márgenes de resección negativos, se recomienda el uso de antibióticos de amplio espectro durante cuatro a seis semanas, previo a la linfadenectomía o resección del ganglio centinela con el objeto de resolver el componente infeccioso regional, y así facilitar la disección que podría limitar las complicaciones inherentes a la linfadenectomía.
La Asociación Europea de Urología propone que el éxito terapéutico está relacionado con el tratamiento del tumor primario mediante una falectomía parcial o radical, acompañada de una linfadenectomía radical uni o bilateral de acuerdo a la estatificación clínica de los nódulos linfáticos (Tabla 2).11,12 Las modificaciones que se han reportado en la literatura para realizar una linfadenectomía parcial, buscan disminuir la morbilidad asociada a la extensión de la disección y la desvascularización de la piel, que provocan la necrosis cutánea, infección, linfedema y deformidad (30% a 50%).13,14
La cirugía de Mohs es otra técnica quirúrgica que permite la disección en capas de tumores cutáneos y la preservación máxima de tejido sano mediante la supervisión microscópica transoperatoria de cada uno de los bordes hasta obtener márgenes negativos del tejido resecado.15,16
En caso de que se opte por una falectomía parcial se recomienda que se realice histología por congelación de los bordes quirúrgicos transoperatoriamente para que se asegure un margen negativo con una linfadenectomía sin metástasis.17
Los tratamientos sistémicos en estadios avanzados se basan en esquemas de quimioterapia a base de cisplatino con o sin metotrexate, con una tasa de respuesta de 68.5% o bien se puede agregar además 5-fluorouracilo, bleomicina o metotrexate con lo que se han logrado resultados modestos, con tasas de remisión parcial o completa hasta en 32%.18
De acuerdo con la Asociación Europea de Urología, la radioterapia externa y la braquiterapia están indicadas en casos muy seleccionados de CaP y logran una tasa de respuesta completa de 56% y 70% respectivamente, aunque las tasas de fracasos locales son de 40% y 16%, teniendo como opción la resección quirúrgica de rescate que puede restaurar el control local de la enfermedad. Las complicaciones más frecuentemente asociadas a la radioterapia son: estenosis meatal o de la uretra y la formación de telangiectasias. La radioterapia profiláctica posterior a un esquema completo de antibiótico, se plantea en algunos centros para el tratamiento de ganglios linfáticos sugestivos de infiltración neoplásica; sin embargo, en caso de ganglios linfáticos clínicamente negativos no se recomienda, debido a que fracasa en prevenir el desarrollo de ganglios metastásicos posteriores y se asocia a una alta tasa de complicaciones, así como a un seguimiento más difícil secundario a los cambios fibróticos locales.19
Con relación a la lesión primaria, la tasa de recurrencia de enfermedad local con la falectomía total o parcial se sitúa entre 0% y 7%; con tratamientos conservadores como radioterapia y quimioterapia ésto se incrementa hasta un 50%.20 El seguimiento debe realizarse cada cuatro meses durante los primeros dos años, luego cada seis meses por dos años y finalmente anual de los cuatro a cinco años. Entre los exámenes recomendados se incluyen una exploración física minuciosa local y de los ganglios linfáticos regionales, asociado a una tomografía computarizada de abdomen y pelvis, así como una radiografía de tórax, que son estudios complementarios para identificar ganglios pélvicos o metástasis a distancia, en particular para las categorías N2 o mayores.
La mayoría de las recidivas linfáticas se observan durante los primeros dos años, por lo que se recomienda un seguimiento estrecho de estos casos, dado que el crecimiento es muy rápido y el pronóstico está relacionado con el tamaño, el número y la bilateralidad de los ganglios involucrados, lo que hace importante que se lleve un seguimiento oportuno para el diagnóstico y tratamiento temprano de las metástasis. Pacientes con una recidiva local tienen una sobrevida de aproximadamente siete años, mientras que la progresión de la enfermedad a ganglios inguinales no tratados se asocia a una mala sobrevida que generalmente es menor a dos años.
Se ha buscado un factor genético que pudiera explicar la baja incidencia del CaP, así como de su comportamiento agresivo en algunos casos. A la fecha se han estudiado 62 marcadores microsatelitales en seis diferentes cromosomas relacionados con la aparición de tumores primarios: 2q, 6p, 8q, 9p, 12q y 17p13 y siete marcadores asociados a metástasis de ganglios linfáticos ; 3p, 6p, 6q, 8q, 9p, 11q, 12q, 17p y 18q. Estos podrían en un futuro establecer parámetros de pronóstico, así como cierta predisposición genética que facilitarían su diagnóstico y probablemente su tratamiento.21
¿ PRESENTACIÓN DE LOS CASOS
Se realizó un estudio retrospectivo de cinco años de carácter observacional en el que se hizo una búsqueda dirigida de pacientes con diagnóstico de CaP en el departamento de estadística del Hospital de Especialidades Manuel Ávila Camacho del Instituto Mexicano del Seguro Social (H.E.IMSS) y del Hospital Universitario de Puebla de la Benemérita Universidad Autónoma de Puebla (HUP. BUAP) en el periodo comprendido de enero 2002 a febrero de 2008. Se identificaron 17 casos con diagnóstico de CaP, siendo posible localizar únicamente los expedientes completos de 10 de ellos, por lo que se excluyó a siete pacientes por no contar con su historia clínica completa, diagnóstico histopatológico confirmatorio o evolución del tratamiento.
Desafortunadamente, en México no existen estadísticas de incidencia del CaP en población mexicana, pero si traspolamos la incidencia muy infrecuente (0.5% a 1%) de los tumores urogenitales masculinos, reportada en la literatura. Entonces llama la atención la esperada tasa de incidencia en una población donde de acuerdo con el II Conteo de Población (2005), el Estado de Puebla cuenta con una población total de 5 383 133 personas, albergándose en la capital del estado aproximadamente 3 549 439, lo que la constituye como la cuarta área metropolitana más grande de México. Si consideramos que la consulta externa del HUP consta de 9,328 pacientes al mes de los cuales la población masculina es de 3276 individuos y por su parte el HE IMSS cuenta con una consulta externa de 32 000 pacientes mensuales, si calculamos 50% de la población como pacientes masculinos; el total de la suma de la población masculina que acudió a la consulta externa en ambos centros hospitalarios es de 992 760 pacientes en cinco años, aproximadamente.
El informe de casos de CaP en ambas unidades, fue de 17 casos en cinco años, lo que habla de una probable incidencia de 0.00001%. Sin embargo, este cálculo no es confiable dado que no incluimos todas las unidades de atención médica de la ciudad de Puebla, no es posible diferenciar las consultas de primera vez de las subsecuentes ya que estos resultados involucran las variaciones en los sistemas de cómputo de estadística de estas instituciones.
¿ RESULTADOS
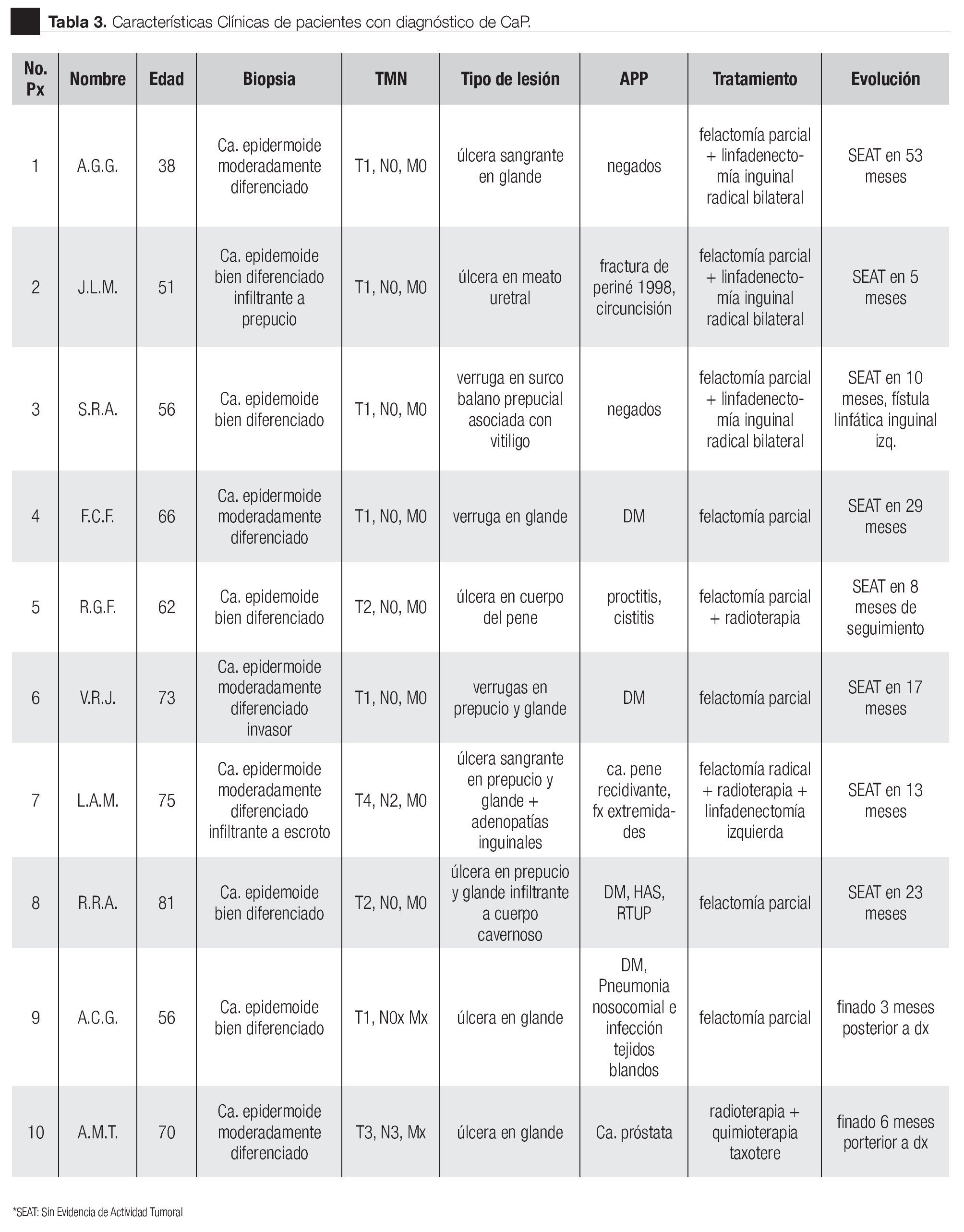
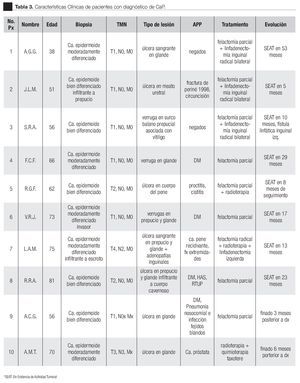
La edad promedio al diagnóstico fue de 63 años, con un rango de 38 a 81 años, entre los antecedentes personales patológicos: cuatro pacientes contaban con Diabetes Mellitus, uno con cáncer de próstata y uno con hiperplasia prostática benigna manejada con resección transuretral. En relación al diagnóstico histológico todos presentaron CaP de tipo epidermoide lo que confirma que esta estirpe histológica es la más común. El patrón histopatológico se encontró bien diferenciado en 50% de los pacientes, y moderadamente diferenciado en otro 50%. En cuanto a su localización se encontró más frecuentemente en el glande y prepucio en ocho individuos, un caso en la base y uno en el cuerpo del pene. Su forma de presentación fue como una úlcera sangrante en siete pacientes y como lesión verrugosa en tres individuos. De acuerdo a la clasificación TNM, cinco pacientes fueron estatificados como T1N0M0, dos de los casos como T2N0M0, uno T3N3Mx; y uno T4N2M0. Un caso fue reportado como T1NXMX al no poder determinar la presencia de metástasis a ganglios linfáticos a distancia debido a que el paciente fue referido de otra institución sin un estadiaje adecuado, en estado de sepsis, con infección de tejidos blandos y neumonía, lo que provocó su muerte.
En la mayoría de casos, el tratamiento de elección fue falectomía parcial en siete pacientes (tres con linfadenectomia inguinal): a dos se les realizó una falectomía radical con linfadenectomía y uno se manejó con radioterapia y quimioterapia con Polisorbato de Docetaxel debido al estadio avanzado T3N3, falleciendo a los seis meses de su diagnóstico. El seguimiento es limitado debido a que la mayoría de los pacientes no acuden a la consulta externa, de los ocho pacientes vivos, uno presentó una fístula linfática y metástasis linfáticas que se manejaron con radioterapia con control de ambas y falleció tres años posteriores a su manejo inicial. Los seguimientos fueron muy variables, de dos a 53 meses con un promedio de 20 meses. En la Tabla 3 se muestran las principales características clínicas de todos los pacientes.
¿ DISCUSIÓN
De acuerdo con los resultados obtenidos en este trabajo, podemos concluir que la incidencia en la ciudad de Puebla probablemente es menor a la señalada en la literatura médica.22 La forma de presentación de este tumor es similar a la informada mundialmente del CaP, ya que encontramos principalmente estadios tempranos predominando T1, N0, M0. En cuanto al tratamiento del CaP, existe una diferencia importante en cuanto a las técnicas y métodos utilizados en los países desarrollados,23 ya que en nuestro medio predomina la tendencia a realizar procedimientos radicales, siendo más utilizada la falectomía con linfadenectomía radical debido a la falta de seguimiento de los pacientes por no acudir a las consultas de control. La localización del ganglio centinela mediante la inyección subdérmica en el sitio de lesión con tecnecio radioactivo es una técnica con poco uso debido a su alto costo.
El uso de tinte azul patente no se ha difundido en la comunidad urológica en nuestro medio por desconfianza para un estadiaje definitivo. A pesar de la justificada utilidad de la cirugía de Mohs en el tratamiento de CaP por la preservación de tejido sano que permite, es una técnica poco utilizada en nuestro medio debido a la falta de infraestructura, tiempos quirúrgicos y altos costos que los estudios histopatológicos transoperatorios demandan.
El seguimiento de los pacientes es limitado en nuestro medio, debido al abandono del paciente de la consulta, a diferencia de países desarrollados donde el seguimiento de control del CaP se da de acuerdo a lo establecido en la literatura, dificultando así la adecuada evaluación de su evolución, así como el poder establecer una estadística sobre el índice de progresión.
Hacen falta más estudios en México para poder conformar una estadística de la incidencia de esta neoplasia poco frecuente, así como comparar los esquemas de tratamiento y evolución de los pacientes, todo lo anterior con objeto de lograr un consenso local sobre el manejo de estos pacientes.
¿ CONCLUSIONES
En México, la incidencia de CaP parece ser menor a la reportada en la literatura; sin embargo, no contamos con una adecuada contabilización de los casos y mucho menos una base de datos nacional que oriente hacia la real incidencia de esta neoplasia. Por otra parte, la realización de un diagnóstico temprano, con un tratamiento radical sustentado en las recomendaciones de la literatura disminuye la morbilidad y mortalidad de estos casos. En lo que corresponde a manejos más conservadores sustentados en la localización y biopsia del ganglio centinela, es un método poco realizado en nuestro medio por falta de difusión y estandarización, pero su aplicación podría mejorar su morbilidad.
En Puebla, se realizan tratamientos quirúrgicos más agresivos debido a la falta de asistencia de los pacientes a la consulta externa de control, pero la sobrevida libre de enfermedad parece ser muy alentadora.
Correspondencia: Dr. Carlos Arroyo.
13 sur y 25 poniente, Colonia Volcanes, Puebla 72000, Puebla, México. Tel. 52-222-303-8359. Fax. 52-222-2250380.
Correo electrónico: jcakurologia@yahoo.com.mx