¿ INTRODUCCIÓN
El cáncer testicular constituye de 1% a 1.5% de las neoplasias en el hombre. Corresponde a 5% de los tumores urológicos. Se presentan de tres a seis nuevos casos por cada 100 000 hombres por año en EUA y 5% de los casos es bilateral.1
En nuestro país de acuerdo al registro histopatológico de las neoplasias malignas (2001), el cáncer testicular representa el tumor solido más curable, siendo después del cáncer de próstata la neoplasia urológica más frecuente en el hombre en general y la neoplasia urológica más frecuente en el hombre en edad laboral.2
De todos los casos, 95% corresponde histológicamente a tumores de células germinales.2 Se presenta con mayor frecuencia en hombres de raza blanca 10:1 comparado con la raza negra, se ha observado mayor incidencia en profesionistas; asimismo, tienen mayor incidencia en mellizos y hermanos. La incidencia de 2% a 3% de tumores bilaterales sugiere componente genético, existe marcado predominio por el testículo derecho.1
Por histología, 90% a 95% son tumores germinales y de éstos: corresponden a seminoma de 30% a 60%, caréstos: corresponden a seminoma de 30% a 60%, carstos: corresponden a seminoma de 30% a 60%, carcinoma embrionario puro de 3% a 4%, teratoma de 5% a 10%, coriocarcinoma puro 1% y en 60% de los casos encontramos tumores de células germinales mixtos.1
Existen factores que se han relacionado con mayor incidencia de cáncer testicular, como en pacientes con antecedentes de criptorquidia en 7% a 10% de los pacientes con tumores testiculares, 5% a 10% de los hombres con antecedente de criptorquidia desarrollan neoplasia en la gónada contra lateral,3,4 alteraciones genéticas como anomalías del cromosoma 12 y alteraciones del gen supresor p53 y p16, también existen causas adquiridas como exposición a hormonas (anticonceptivos) 2.8% a 5.3% durante la etapa gestacional, atrofia como en el caso de los pacientes que padecieron parotiditis en la pubertad, han sido los traumatismos más que una etiología causal lo que ha permitido el descubrimiento de neoplasias durante el protocolo de estudio.5
En la actualidad se consideran tumores sólidos más curables y se consideran el paradigma del tratamiento polimodal de las neoplasias.
La mortalidad antes de 1970 era mayor de 50% y en 1997 menos de 5%; esto se ha debido en parte a su asociación con marcadores séricos específicos como la β-gonadotrofina coriónica humana (β-hCG) y la alfa-feto-proteína (AFP), los cuales han permitido un seguimiento adecuado, con una intervención más temprana en el curso de la enfermedad.5 También poseen otras características que favorecen un manejo terapéutico adecuado, como su origen en células germinales, que suelen ser sensibles a la radioterapia y a una amplia variedad de agentes quimioterápicos; su capacidad de diferenciarse en equivalentes más benignos desde el punto de vista histológico, su tasa de crecimiento rápida; su patrón sistemático de extensión y su presencia en individuos jóvenes sin enfermedad asociada que pueden tolerar tratamientos polimodales.5,6
En este trabajo efectuamos un análisis de los resultados de la serie inicial de pacientes con diagnóstico de cáncer testicular tratados en el servicio de Urología del Centro Médico del Instituto de Seguridad Social del Estado de México y Municipios (ISSEMyM).
¿ MÉTODOS
Se revisaron los expedientes de enfermos con diagnóstico histopatológico corroborado de cáncer testicular durante el periodo comprendido de noviembre de 2004 a julio de 2010 en nuestro servicio. Se analizaron variables como: edad al momento del diagnóstico, carga genética para cáncer testicular, factores de riesgo como criptorquidia. La evaluación de los pacientes incluyó en cada paciente exploración física completa, exámenes básicos de laboratorio y gabinete: biometría hemática, química sanguínea, pruebas de coagulación, determinación sérica de b-gonadotrofina coriónica humana (β-hCG) y la alfa-feto-proteína (AFP), y DHL; ultrasonido testicular, radiografía de tórax y tomografía computarizada simple y contrastada abdomino-pélvica. Se incluyó el informe histopatológico de cada uno de los pacientes, así como el estadio. La estadificación se realizó con base en el Sistema de la American Joint Committee on Cancer y la International Union Against Cancer de 1999. El sistema TNMS de la AJCC sub-clasifica la enfermedad en estadios, lo cual permite establecer criterios pronósticos así como establecer conductas terapéuticas.
El seguimiento se efectuó mediante visitas trimestrales el primer año del periodo postoperatorio, durante las cuales se efectuaron: exploración física y determinación de marcadores tumorales AFP, β-GCH y DHL, radiografía de tórax y tomografía abdomino-pélvica simple y contrastada.
Se determinó como enfermedad residual cuando los pacientes presentaron: 1). Márgenes quirúrgicos positivos, 2). Evidencia tomográfica o radiográfica de actividad tumoral retroperitoneal, 3). Cifras séricas de marcadores tumorales persistentemente elevados después de la orquiectomía.
¿ RESULTADOS
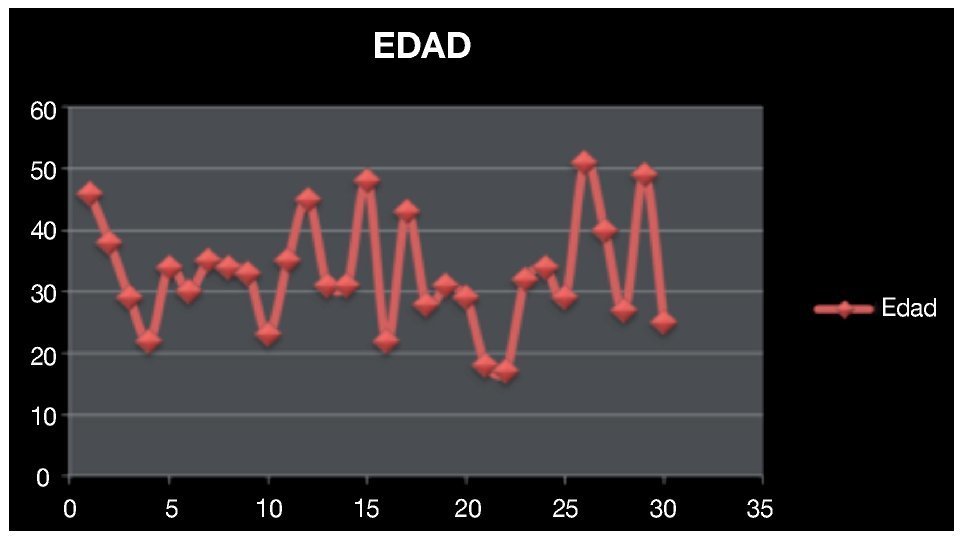
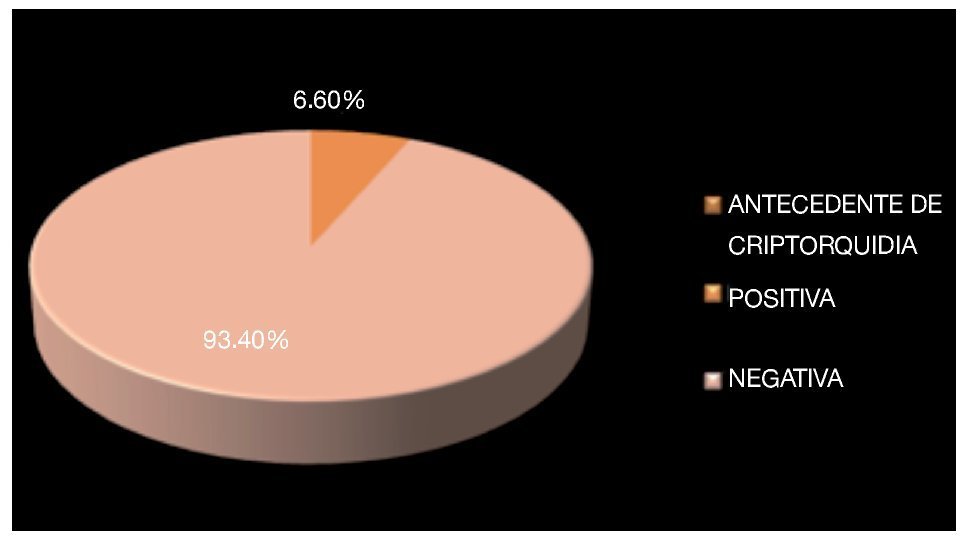
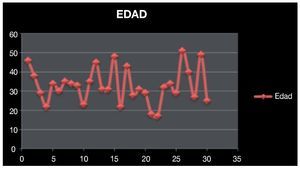
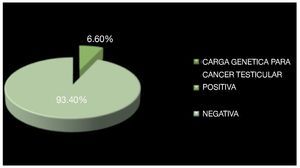
Se revisó un total de 36 expedientes, de los que se incluyeron 30 que estaban completos y contaban con un seguimiento adecuado en sus consultas postquirúrgicas. La edad promedio de los pacientes fue de 34.5 años con un rango de 17 a 54 años de edad (Imagen 1). De los pacientes incluidos, dos (6.6%) contaban con carga genética positiva para cáncer testicular, uno de ellos padre y otro paciente un tío y un hermano, mientras que en 93.4% se negó este antecedente (Imagen 2).
Imagen 1. Edad promedio de los pacientes incluidos en el estudio.
Imagen 2. Antecedentes hereditarios para cáncer testicular.
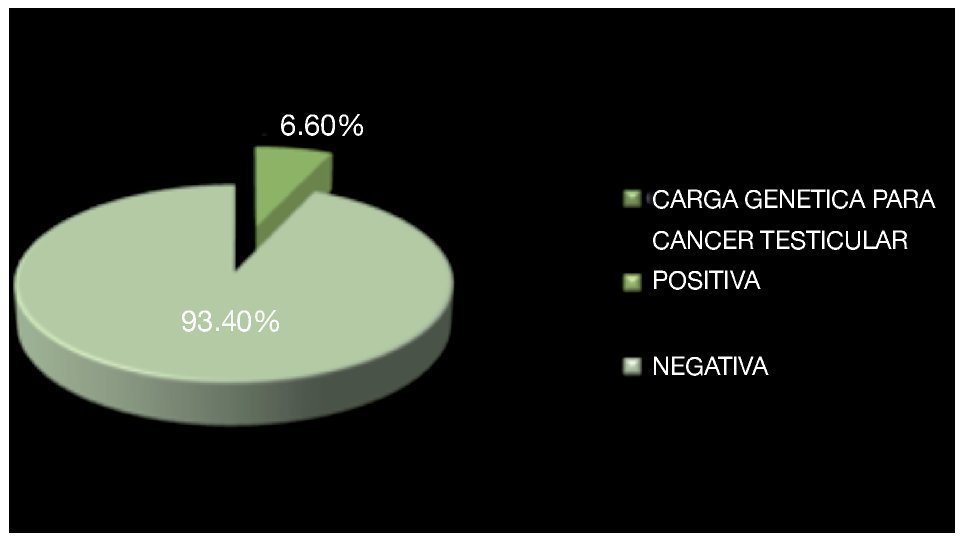
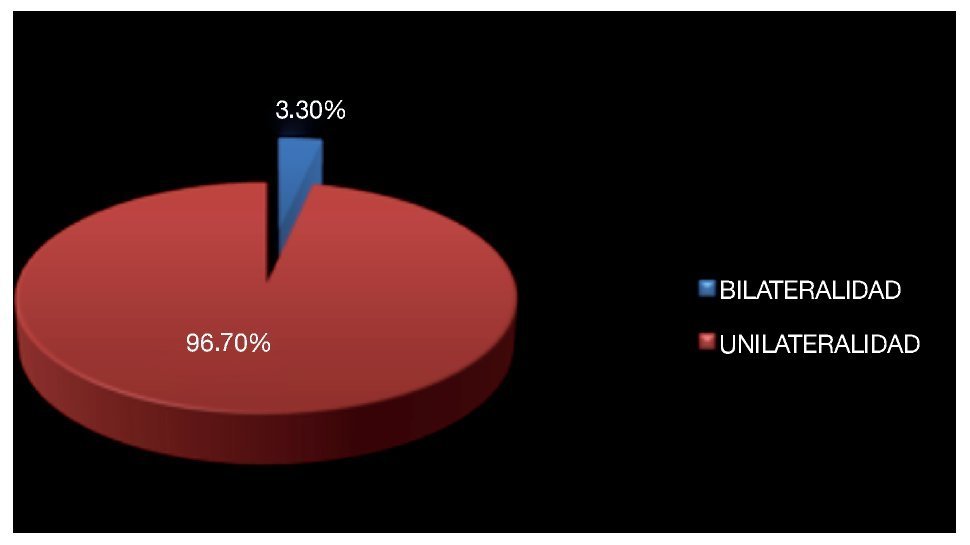
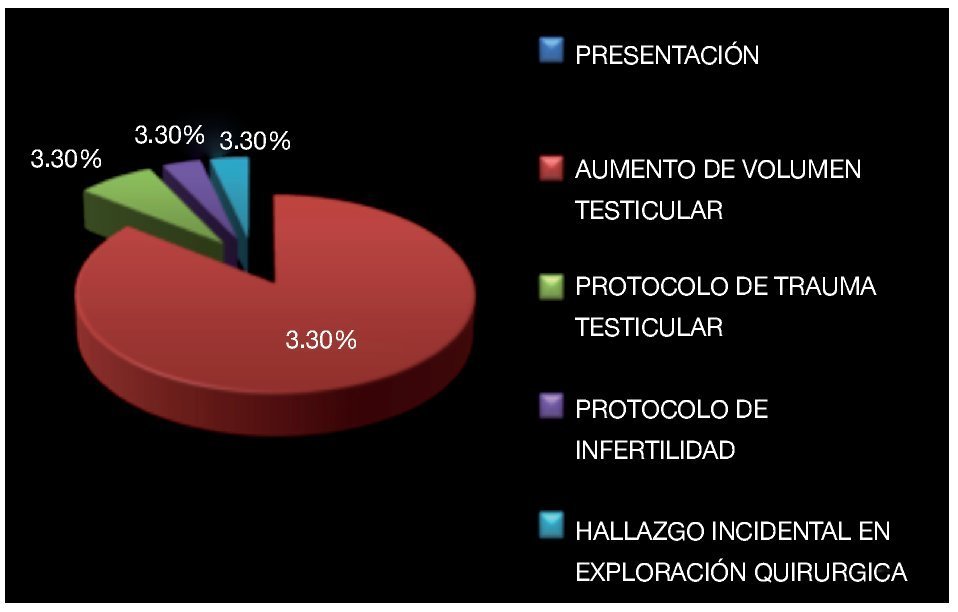
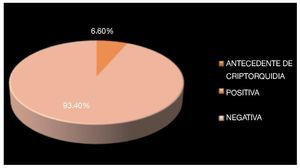
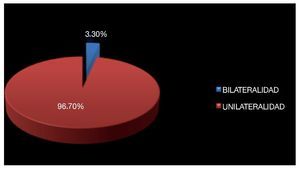
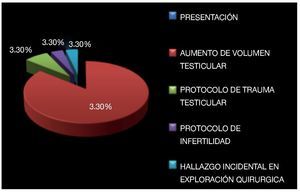
De los antecedentes de importancia, 42.9% tenía historia de tabaquismo positivo. Se encontró antecedente de criptorquidia en dos pacientes (6.6%) habiendo sido tratados con orquidopexia en la infancia (Imagen 3), el testículo afectado fue el que desarrolló la neoplasia, no se había documentado recidiva en el testículo contra lateral. La bilateralidad se documentó en un solo paciente (3.3%) siendo metacrónico, con un intervalo de tiempo de 24 meses aproximadamente (Imagen 4). Veinticuatro (79.2%) de los pacientes diagnosticados, acudieron a consulta por aumento de volumen testicular, dos (6.6%) se diagnosticaron durante protocolo de trauma testicular, uno (3.3%) por hallazgos ultrasonográficos durante protocolo de infertilidad, uno ingresó a urgencias con cuadro de abdomen agudo, encontrándose en la exploración quirúrgica testículo abdominal con cordón espermático con aéreas de necrosis, no se documentó otro foco del abdomen agudo y el reporte histopatológico reveló seminoma clásico de 5.5 cm (Imagen 5).
Imagen 3. Antecedentes de criptorquidia en los pacientes incluidos en el estudio.
Imagen 4.Afectación de uno o de los dos testículos.
Imagen 5. Modo de presentación en el momento del diagnóstico.
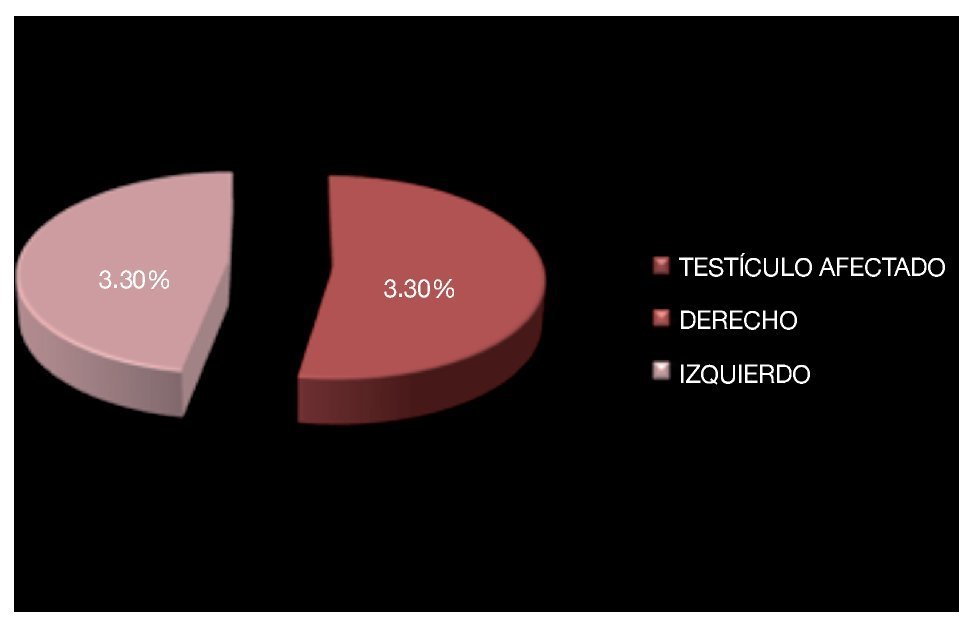
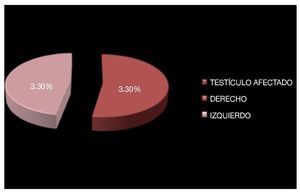
Existió predominio por el testículo derecho, con 16 casos (52.8%) vs. 14 (47.2%) con afección testicular izquierda (Imagen 6). Todos los pacientes fueron sometidos a orquiectomía radical mediante abordaje inguinal en 29 pacientes (96.6%) y un paciente por abordaje abdominal, tratándose del paciente que fue sometido a laparotomía por abdomen agudo.
Imagen 6.Testículo afectado.
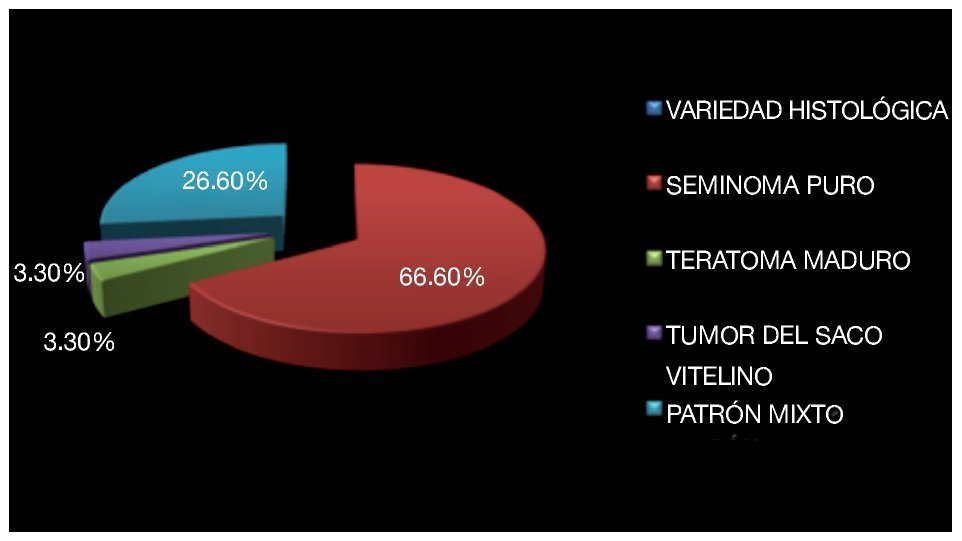
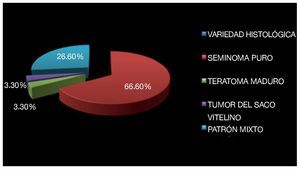
La histología más frecuente fue el seminoma puro en su variedad clásico: 20 pacientes (66.6%), teratoma maduro en un paciente (3.3%) y tumor de saco vitelino puro en un paciente (3.3%) (Imagen 7). Las neoplasias de células germinales con patrón mixto se observaron en ocho pacientes (26.6%), en los que se encontró en orden de frecuencia: seminoma en seis pacientes (75%), tumor del saco vitelino cinco (62.5%), carcinoma embrionario en cuatro (50%), teratoma maduro en cuatro (50%) y coriocarcinoma en tres (37.5%).
Imagen 7. Variedad histológica del tumor.
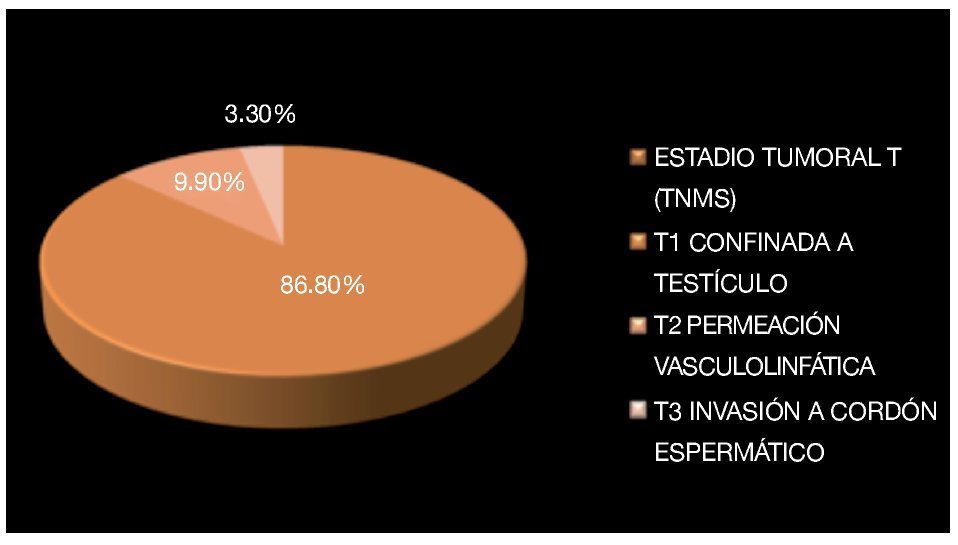
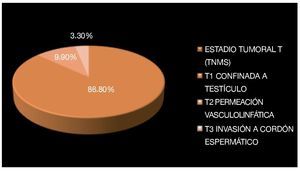
Se observó permeación vasculolinfática en dos pacientes (6.6%) con seminoma y un paciente con tumor de células germinales mixto (3.3%) siendo los tres catalogados como estadio tumoral T2 (TNMS), la invasión al cordón espermático se documentó en un paciente (3.3%) con seminoma puro siendo catalogado en estadio tumoral T3 (TNMS) (Imagen 8). El resto de los pacientes se consideraron en etapa T1 (TNMS).
Imagen 8. Estadio tumoral de acuerdo a la clasificación TNMS con base en la extensión del tumor.
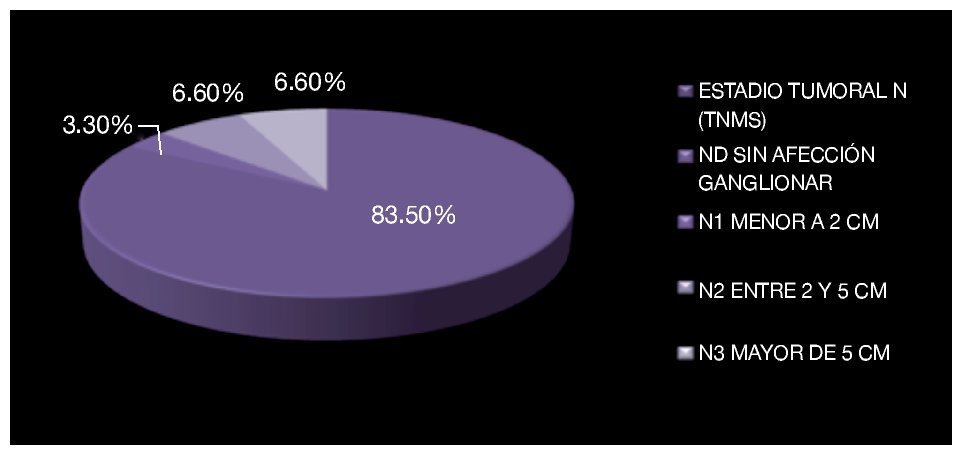
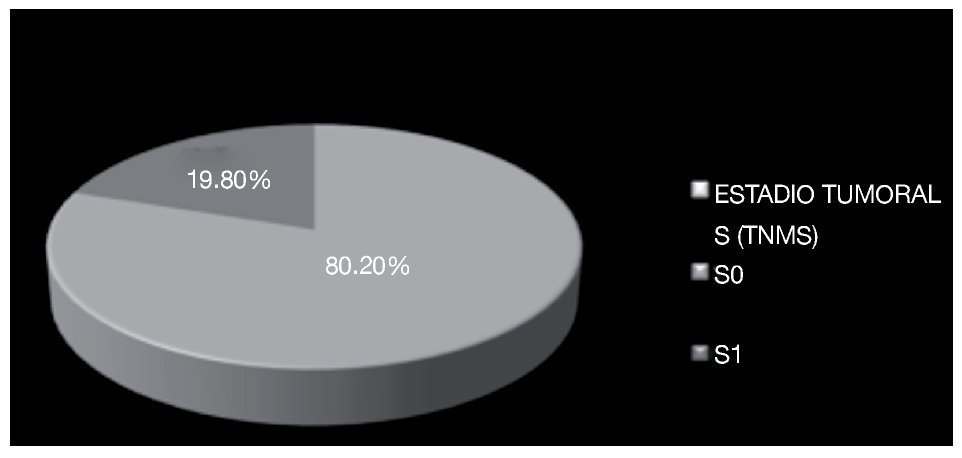
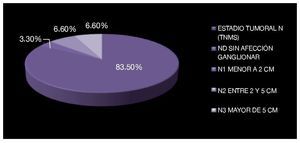
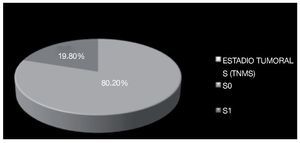
En cinco pacientes se evidenció actividad tumoral linfática retroperitoneal, uno de ellos (3.3%) con un ganglio paracaval menor a 2 cm (N1 de TNMS) y dos pacientes (6.6%) con ganglios retroperitoneales entre 2 cm y 5 cm (N2 de TNMS) y dos (6.6%) con ganglios retroperitoneales mayores de 5 cm (N3 de TNMS) (Imagen 9). No se documentó enfermedad metastásica a distancia en los pacientes estudiados (M0 de TNMS). Seis casos fueron catalogados en estadio S1 (TNMS); uno por elevación de fracción beta de gonadotrofina coriónica humana, otro por elevación de alfa feto proteína y cuatro por elevación de DHL (Imagen 10).
Imagen 9. Estadio tumoral de acuerdo a la clasificación TNMS con base en la extensión ganglionar.
Imagen 10. Estadio tumoral de acuerdo a la clasificación TNMS con base en el escape bioquímico.
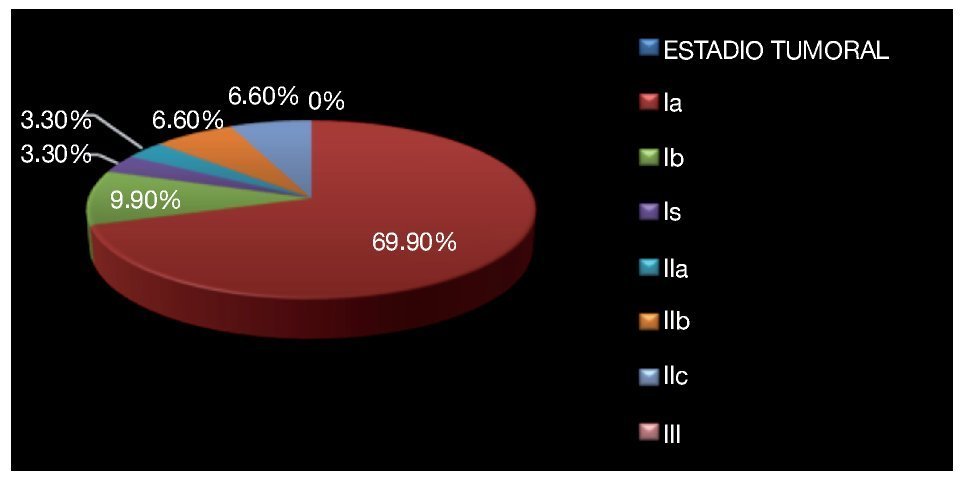
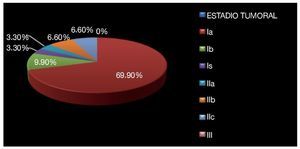
Esto permitió clasificar como estadio Ia a 21 pacientes (69.9%), estadio Ib a tres pacientes (9.9%), estadio Is un paciente (3.3%), estadio IIa un paciente (3.3%), estadio IIb dos pacientes (6.6%), estadio IIc dos pacientes (6.6%); hasta el momento no se han documentado pacientes con metástasis a distancia o en Estadio III (Imagen 11).
Imagen 11. Clasificación tumoral de los pacientes incluidos.
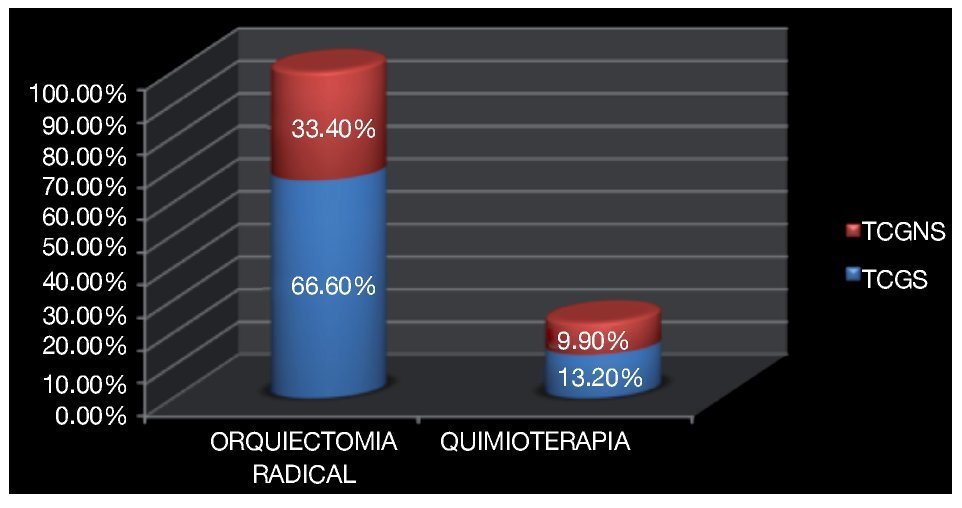
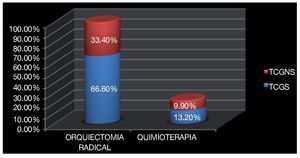
Siete pacientes (cuatro TCGS y tres TCGNS) fueron enviados a terapia adyuvante con quimioterapia cinco (16.6%) con evidencia de enfermedad retroperitoneal, de los cuales uno se encontró invasión a cordón espermático (T3) y dos más con permeación vasculolinfática (T2) con persistencia en la elevación de marcadores tumorales posteriores a la orquiectomía (Imagen 12)
Imagen 12. Pacientes sometidos a orquiectomía y quimioterapia de acuerdo a su patrón histológico, seminomatoso y no seminomatoso.
El seguimiento que se ha dado a estos pacientes es de dos meses a cinco años ocho meses, hasta el momento no se han documentado defunciones por esta enfermedad.
¿ DISCUSIÓN
Los resultados observados en el presente estudio nos permiten correlacionar la franca prevalencia de los tumores testiculares en la adolescencia tardía y las primeras etapas de la adultez (20 a 40 años). Si bien existen estudios en los que se observa una mayor incidencia de tumores testiculares en mellizos, hermanos y miembros de una familia como lo señalado por Johnson en 1976; en nuestro estudio este factor sólo se asoció en 6.6%.7
El antecedente de criptorquidia se observó en dos pacientes (6.6%), similar a lo que señala la bibliografía (7% a 10% por Whitaker, 1970).8 Asimismo existió un discreto predominio por la gónada derecha con 52%. La bilateralidad ha sido reportada por autores como Sokal y colaboradores en 1980, entre 1% y 2.8%, en nuestro estudio se observó en un solo paciente (3.3%).9
La prevalencia por tipo histológico reportada en nuestro estudio es muy similar a lo reportado por Mostofi y colaboradores, en 1988 estandarizado por la Organización Mundial de la Salud en la que observamos mayor incidencia de los tumores seminomatosos.10 Mostofi en 1973 clasificó más de 6000 tumores testiculares y halló que en 60% había más de un patrón histológico, en nuestro caso esta asociación se relacionó con 26.6%.10
Como se ha demostrado en múltiples estudios la orquiectomía radical es el procedimiento para el diagnóstico anatomo-patológico definitivo y tratamiento de las neoplasia testiculares, la morbilidad es mínima y la mortalidad debería prácticamente ser igual a cero, ya que permite controlar la enfermedad local en 100%.
¿ CONCLUSIONES
El cáncer testicular en la actualidad es considerado como uno de los tumores sólidos más curables en el hombre, esto se ha debido en parte a su asociación con marcadores séricos específicos los cuales han permitido un seguimiento adecuado, con una intervención más temprana en el curso de la enfermedad. También poseen otras características que favorecen un manejo terapéutico adecuado, como su origen en células germinales, que suelen ser sensibles a la radioterapia y a una amplia variedad de agentes quimioterápicos; su capacidad de diferenciarse en equivalentes más benignos desde el punto de vista histológico, su tasa de crecimiento rápida; su patrón sistemático de extensión y su presencia en individuos jóvenes sin enfermedad asociada que pueden tolerar tratamientos polimodales.
En el Centro Médico del ISSEMyM se cuenta con excelentes resultados en el manejo de pacientes con cáncer testicular así como en la mayoría de las patologías que afectan el tracto genitourinario, lo cual se ve reflejado en la franca disminución en morbi-mortalidad de los pacientes.
Correspondencia: Dr. Axel Costilla Montero.
Av. Baja Velocidad 284, Col. San Jerónimo Chicahualco, C.P. 52140, Metepec, México.
Teléfono y fax: 722 2756300, ext: 2198.
Correo electrónico: axelcm2000@yahoo.com