El prolapso de órganos pélvicos, se refiere a la pérdida de soporte del útero, vejiga, colon o recto, que conduce al prolapso de uno o más de estos órganos por la vagina. Es común en mujeres entre los 20 y 60 años, con una incidencia aproximada del 30%. Los factores de riesgo conocidos son edad, obesidad e histerectomía. Las metas del tratamiento del prolapso vaginal es restaurar adecuadamente la anatomía vaginal, mantener la función (sexual, urinaria, intestinal) y durabilidad. La colposacropexia se considera el estándar de oro de tratamiento en prolapso pélvico. La colposacropexia laparoscópica ha demostrado tener los mismos resultados que la cirugía abierta, con menor morbilidad. Presentamos el caso de un paciente femenino con prolapso de órganos pélvicos, manejada con histerectomía laparoscópica más colposacropexia transperitoneal laparoscópica, obteniendo resultados favorables tanto en el soporte vaginal y en la mecánica miccional.
Pelvic organ prolapse refers to loss of support of the uterus, bladder, colon, or rectum that leads to the prolapse of one or more of these organs through the vagina. It is common in women between the ages of 20 and 60 years, with an incidence of approximately 30%. The known risk factors are age, obesity, and hysterectomy. The goals of vaginal prolapse treatment are to adequately restore the vaginal anatomy and maintain its function (sexual, urinary, intestinal) and durability. Sacrocolpopexy is considered the criterion standard in pelvic prolapse treatment. Laparoscopic sacrocolpopexy has shown the same results as open surgery, with less morbidity. We present herein the case of a woman with pelvic organ prolapse managed with laparoscopic hysterectomy plus laparoscopic transperitoneal sacrocolpopexy, obtaining favorable results in both vaginal support and voiding.
El prolapso de órganos pélvicos (POP), es una condición común que afecta a cerca de la mitad de las mujeres. Se relaciona con el incremento de la edad, así como con la histerectomía, siendo de esta, la principal complicación a largo plazo, ocurriendo aproximadamente entre el 0,2-43% de los casos1,2.
Se estima que una de cada 9 mujeres se le realizará histerectomía en el transcurso de su vida, y en el 10% de estas mujeres, se requerirá reparación quirúrgica3. En Estados Unidos, el riesgo de requerir reparación quirúrgica se estima entre el 11-19% para los 80 años de edad4.
Existen varias opciones de manejo para el POP, incluyendo colporrafia, colpopexia (vaginal o colposacropexia), contra manejo no quirúrgico incluyendo los pesarios. En los últimos 10 años en Estados Unidos se ha observado un incremento en el manejo quirúrgico del POP, ya sea vía vaginal o abdominal mediante laparoscopia o cirugía robótica5.
Los objetivos de cualquier manejo quirúrgico del prolapso vaginal es restaurar la anatomía vaginal, y mantener la función sexual y la durabilidad3.
La colposacropexia fue descrita por primera vez en 1950 por Huguier y Scali6. Se considera como el estándar de oro para el manejo del prolapso vaginal apical, debido a que preserva el eje normal de la vagina, la profundidad máxima de la misma, y el uso de material sintético provee la fuerza suficiente en pacientes con tejido nativo débil, por lo que es superior a la cirugía vía vaginal3,6,7. La tasa de éxito se ha reportado entre el 93-100% con este tipo de procedimiento quirúrgico, y del 74% de éxito a largo plazo2,8.
En 1994 Nezhat et al., reportaron la primera serie de colposacropexia laparoscópica9. La cirugía laparoscópica combina las ventajas del procedimiento abierto, con las ventajas propias de los procedimientos de mínima invasión, con resultados clínicos comparables entre ambos procedimientos, y permite múltiples tratamientos para la disfunción del piso pélvico, como la incontinencia por estrés, el prolapso uterino, el prolapso vaginal, el rectocele o el enterocele2,10.
Caso clínicoPaciente femenino de 52 años de edad, con antecedente de múltiples cirugías abdominales (colecistectomía laparoscópica, hernioplastia umbilical, manga gástrica). Inicia su padecimiento actual, posterior a disminución súbita de peso secundario a cirugía bariátrica presentando sensación de cuerpo extraño a nivel vaginal, negando incontinencia urinaria; a la exploración física se observa prolapso de órganos pélvicos (prolapso uterino grado II y cistocele grado I).
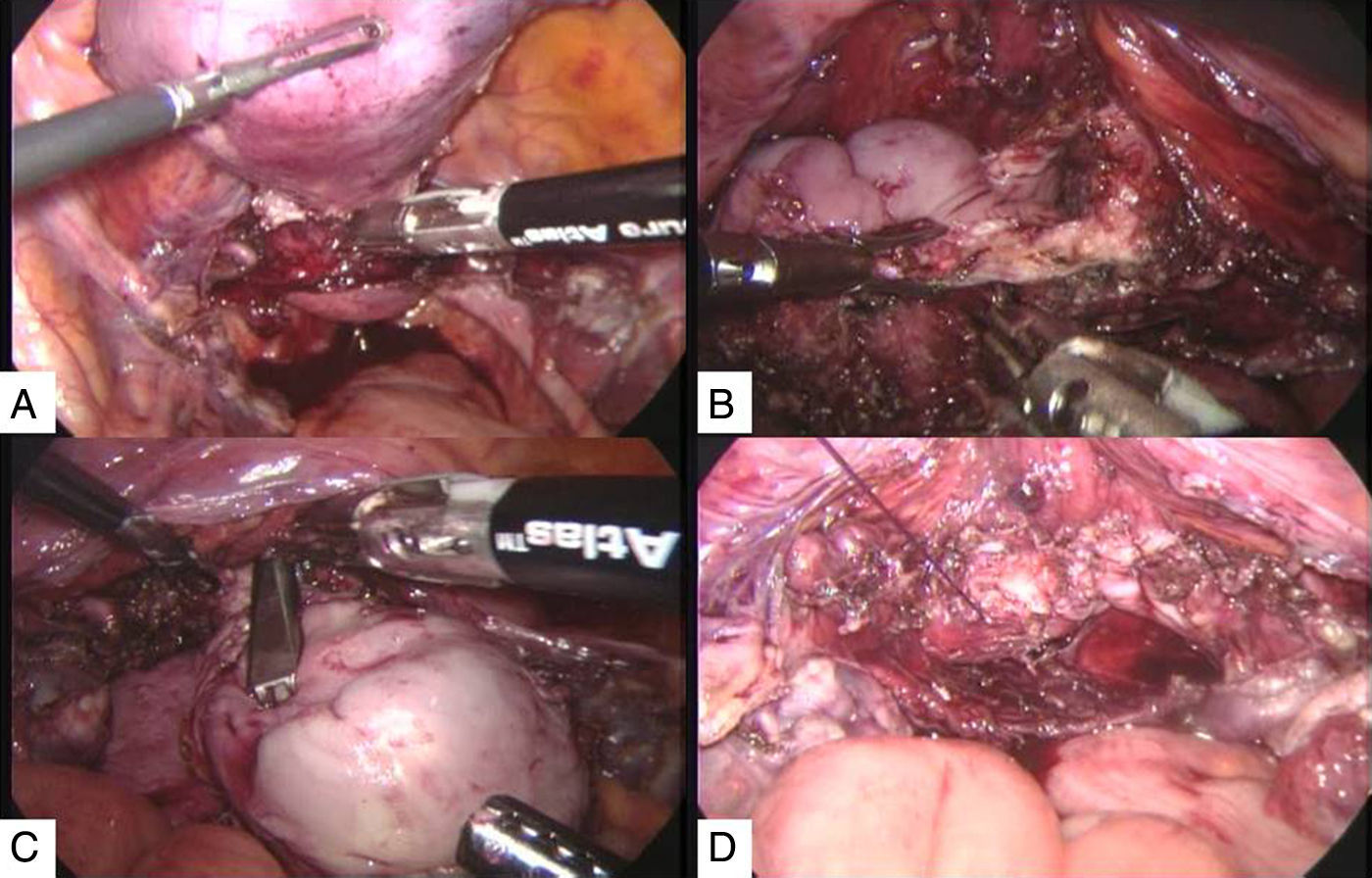
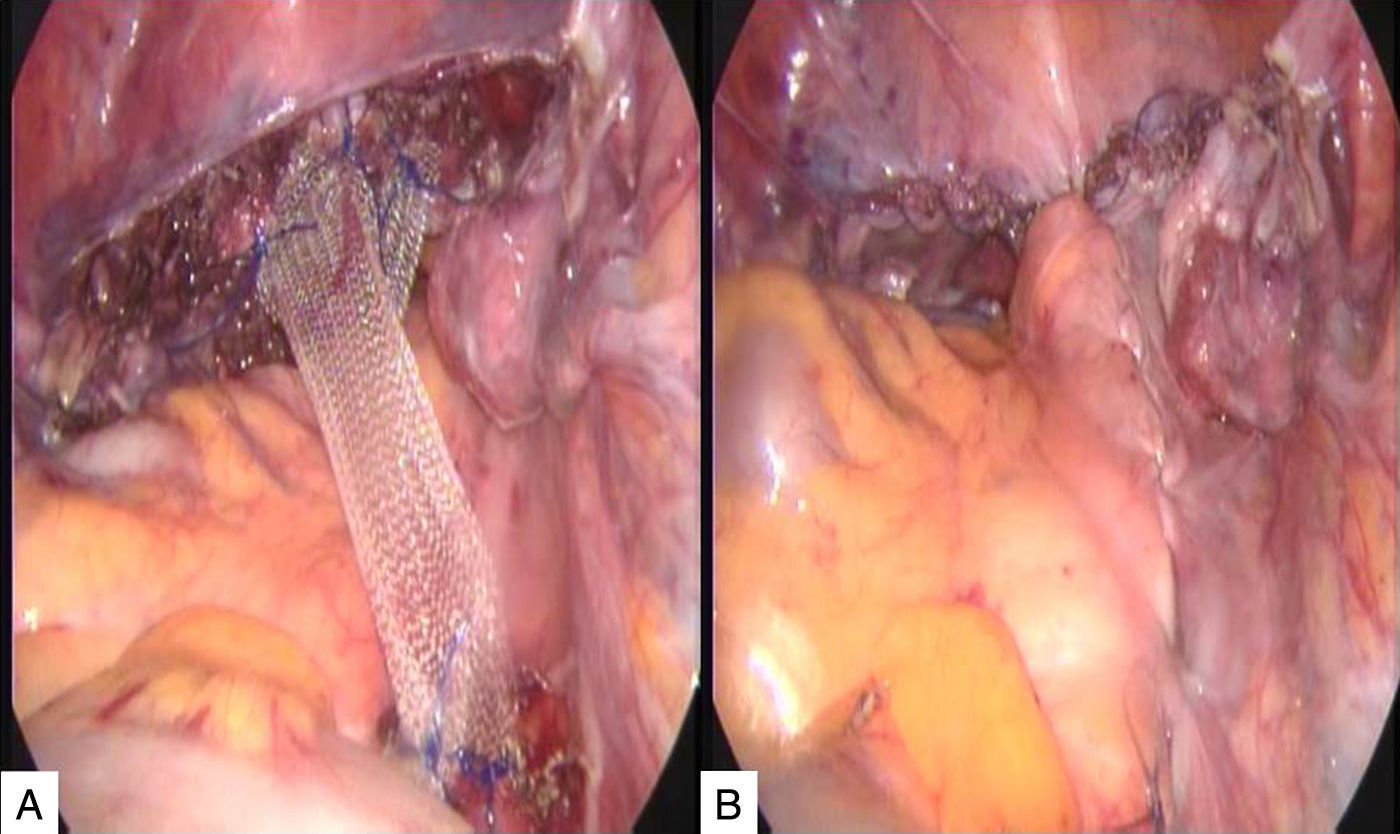
Debido a la presencia de prolapso de órganos pélvicos, se decide realizar histerectomía laparoscópica (fig. 1) y, posteriormente, se realiza colposacropexia con la técnica descrita por Nezhat, utilizando malla de polipropileno (fig. 2), con un tiempo quirúrgico de 2h y sangrado de 50cc.
Presentó evolución adecuada, con deambulación y tolerancia a la dieta en el primer día posquirúrgico, con estancia intrahospitalaria de 2 días. Durante el seguimiento se observó corrección completa de cistocele con adecuada mecánica miccional.
DiscusiónEl POP se refiere a la pérdida de soporte del útero, vejiga, colon o recto, que conduce al prolapso de uno o más de estos órganos por la vagina11. Cuando se relaciona con antecedente de histerectomía, es ocasionado por la desinserción de la fascia pubocervical de la fascia rectovaginal, y del soporte apical dado por los ligamentos cardinales o DeLancey2.
La prevalencia del POP basado en la sensación de cuerpo extraño vaginal, está entre el 5-10%, siendo más común en mujeres caucásicas e hispanas, y menos común en mujeres afroamericanas11.
El tratamiento de elección es la colposacropexia, que ha demostrado ser superior a la colpopexia sacroespinosa vaginal, con menor tasa de recurrencia12.
La colposacropexia laparoscópica ha demostrado tener los mismos resultados que la cirugía abierta, con menor morbilidad, pero se ha asociado con mayores costos, asociados a mayor tiempo quirúrgico dependiendo de la habilidad del cirujano10.
El uso de materiales sintéticos ha demostrado proporcionar adecuado soporte, así como menor tasa de fallo y reintervenciones en comparación con el uso de xenoinjertos13.
Las complicaciones intraoperatorias relacionadas a la colposacropexia, tienen una incidencia baja e incluyen lesión vesical, ureteral y hemorragia secundaria a lesión de los plexos venosos presacros. Las complicaciones posquirúrgicas, incluyen sintomatología urinaria inferior, infección urinaria, retención urinaria, alteraciones intestinales y exposición de la malla14.
En el caso de nuestro paciente, no se presentaron complicaciones intraoperatorias y tampoco se observó complicaciones posquirúrgicas, con adecuada corrección del POP. Realizar la técnica en forma laparoscópica disminuye la morbilidad del procedimiento, aun con el antecedente de múltiples cirugías abdominales.
FinanciamientoLos autores no recibieron ningún patrocinio para llevar a cabo este estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.