¿ INTRODUCCIÓN
Existen numerosos tratamientos disponibles para pacientes con síntomas urinarios obstructivos, secundarios a hiperplasia prostática, incluyendo el manejo conservador, terapia farmacológica, resección transuretral y prostatectomía abierta. A pesar del uso cada vez más amplio de tratamientos médicos, una proporción significativa de pacientes sigue requiriendo tratamiento quirúrgico.1
Aún con los avances de la terapia mínimamente invasiva, la resección transuretral de próstata continúa siendo el estándar de oro para aquellos adenomas de próstata cuyo volúmen permita resecarlos en aproximadamente una hora. Uno de los instrumentales designados a disminuir la morbilidad de la resección transuretral de próstata es el bisturí bipolar el cual realiza corte y hemostasia al mismo tiempo además de utilizar solución fisiológica para irrigación, la posibilidad de trabajar con solución fisiológica en lugar de soluciones hiposmolares (glicina), disminuye la posibilidad de un síndrome de reabsorción posresección transuretral prostático.2,3
Este síndrome se origina por la absorción de fluidos, en respuesta a lo cual se origina una hiponatremia dilucional e intoxicación hídrica. Durante el procedimiento endourológico, una de las funciones del líquido de irrigación es mejorar la visualización. La presión del fluido debe ser igual o mayor que la originada por el sangrado del tejido resecado, a su vez el líquido atraviesa los capilares abiertos ingresando al torrente sanguíneo originando un estado hipervolémico con hiponatremia dilucional.3
Al mismo tiempo, la resección transuretral de la próstata (RTU-P), requiere frecuentemente una cateterización transuretral extendida y una estancia hospitalaria variable además de estar asociado a distintas complicaciones tales como sangrado, incontinencia urinaria, disfunción eréctil y estenosis del cuello vesical.1,3-5
El objetivo de este estudio es analizar las posibles ventajas que ofrece la RTU-P bipolar (Gyrus), frente a las RTU-P monopolar convencional, durante la intervención quirúrgica por hiperplasia prostática y en el posoperatorio inmediato.
¿ MÉTODO
Se realizó un estudio prospectivo aleatorizado (uno a uno) de 30 pacientes entre agosto 2008 y enero 2009 con el diagnóstico de hiperplasia prostática benigna y volúmen prostático ecográfico entre 20 y 80 cc. Quince pacientes fueron intervenidos con el resector monopolar convencional, camisa 26 Fr y óptica de 30 grados utilizando solución de glicina. En quince pacientes se utilizó el resector Bipolar Gyrus ACMI®, generador de 200 W de potencia y con Voltaje de coagulación de 80-100 V, camisa 26 Fr. y con óptica de 30 grados utilizando irrigación continua con suero fisiológico.
Se excluyeron todos los pacientes anticoagulados, pacientes con vejiga neurogénica y aquellos con diagnóstico de adenocarcinoma prostático o sospecha del mismo. En pacientes bajo tratamiento con antiagregantes plaquetarios, se suspendieron estos medicamentos, dos semanas previas a la cirugía. Todos los pacientes fueron sometidos a profilaxis antibiótica con monodosis de ciprofloxacino 400 mg intravenoso inmediatamente antes de iniciar el procedimiento. La técnica de la resección fue la misma en todos los casos: una vez descartada la presencia de tumores vesicales se realiza la resección prostática con la técnica de Nesbith. Tras la finalización del procedimiento se realizó revisión hemostática y se extraen fragmentos con evacuador de Ellik, se colocó finalmente sonda Foley de tres vías, de calibre 22 Fr inflando el balón con 40 cc de solución fisiológica e irrigación continua a razón de 1000 cc cada dos horas de agua inyectable.
El estudio fue realizado por dos cirujanos, cada uno de los cuales al terminar la intervención, completó un cuestionario para evaluar subjetivamente cinco parámetros: capacidad de corte del resector (excelente-notable-buena-mala), visibilidad perioperatoria (excelente-notable-buena-mala) y capacidad de coagulación (excelente-notable-buena-mala), grado de adherencia de fragmentos al asa (muy abundanteabundante-moderada-escasa-nula) y sangrado durante el corte (muy abundante-abundante-moderada-escasanula).
Se evaluó además el tiempo de resección, volúmen resecado, días de lavado, días de sonda, días de estancia hospitalaria, disminución del hematocrito y necesidad de transfusión, disminución del sodio plasmático y episodios de retención aguda de orina tras el retiro de la sonda vesical.
Los resultados han sido analizados con el paquete estadístico STATA-IC-10-2008, licencia INTERMED-08-191-0531-ECE, también se utilizaron programas desarrollados en nuestro hospital. Para pruebas de distribución normal se contrastaron promedios por medio de pruebas de distribución t de Student. Los porcentajes fueron comparados por medio de pruebas no paramétricas y ji cuadrada.6-9 Las diferencias se consideraron significativas cuando p < 0.05.
¿ RESULTADOS
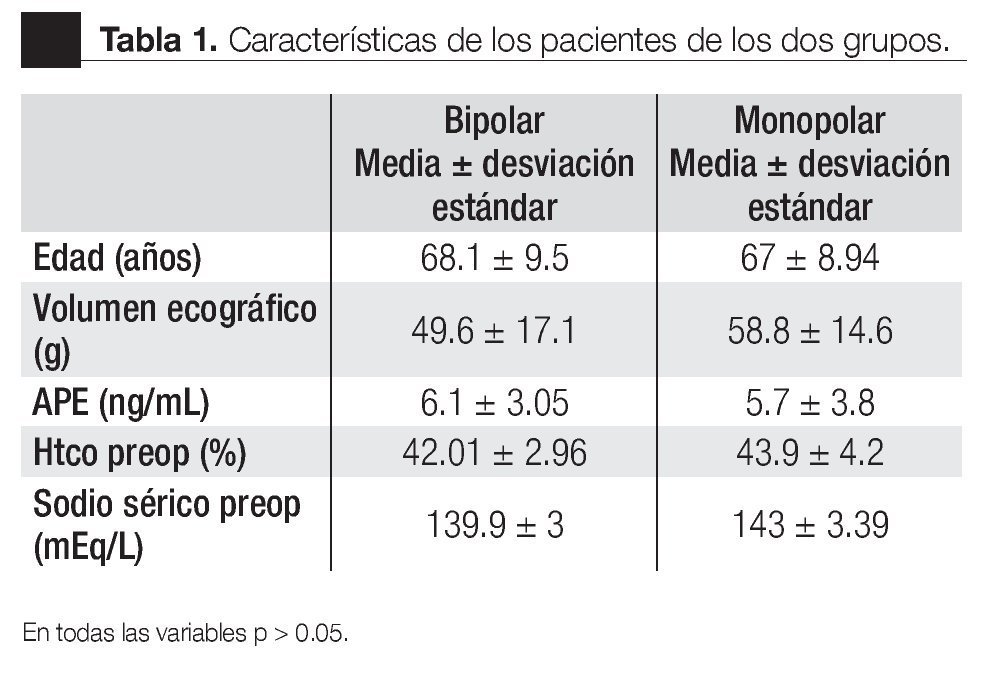
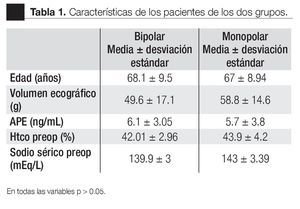
La distribución de los dos grupos se observa en la Tabla 1, los datos se describen de acuerdo al resector utilizado. Encontramos como media los siguientes datos, para la edad, en el grupo monopolar y bipolar fue de 67.4 y 68.1 respectivamente, el volúmen ecográfico fue de 58.8 gr y 49.6 gr y la media en el antígeno prostático fue de 5.7 y 6.1 ng/mL.
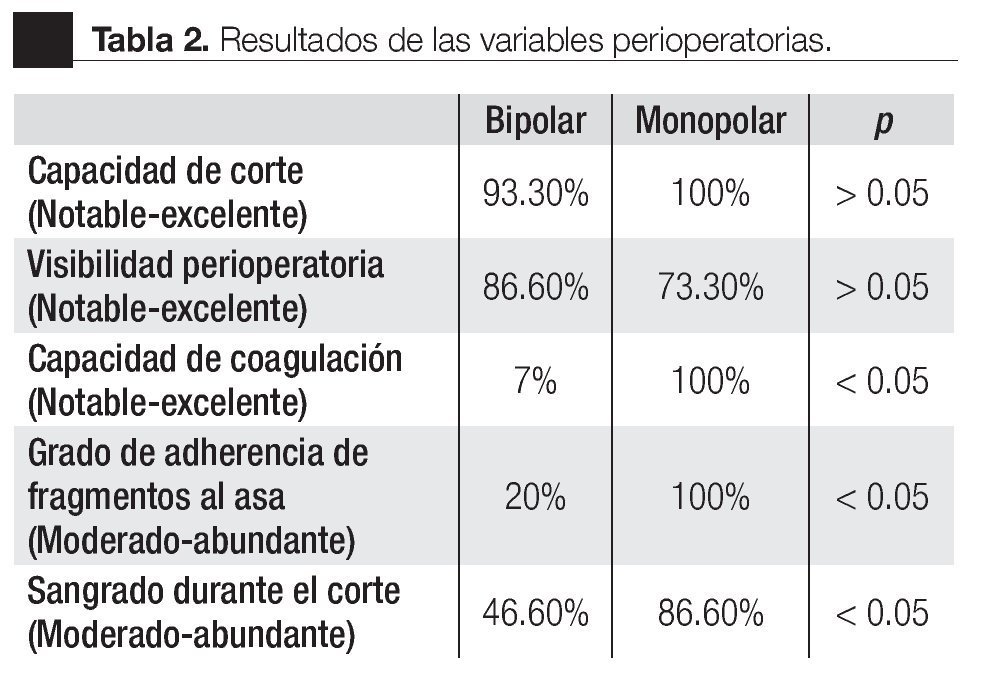
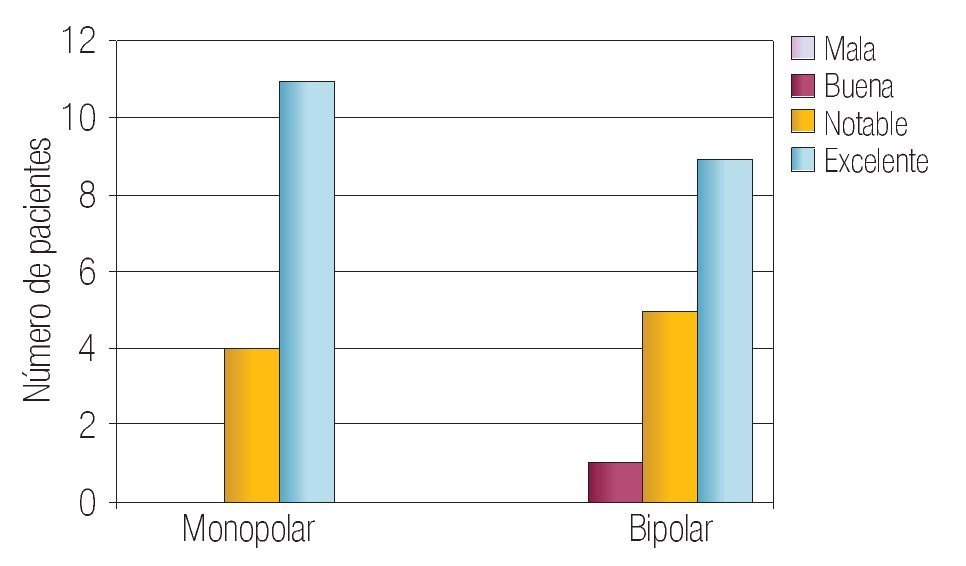
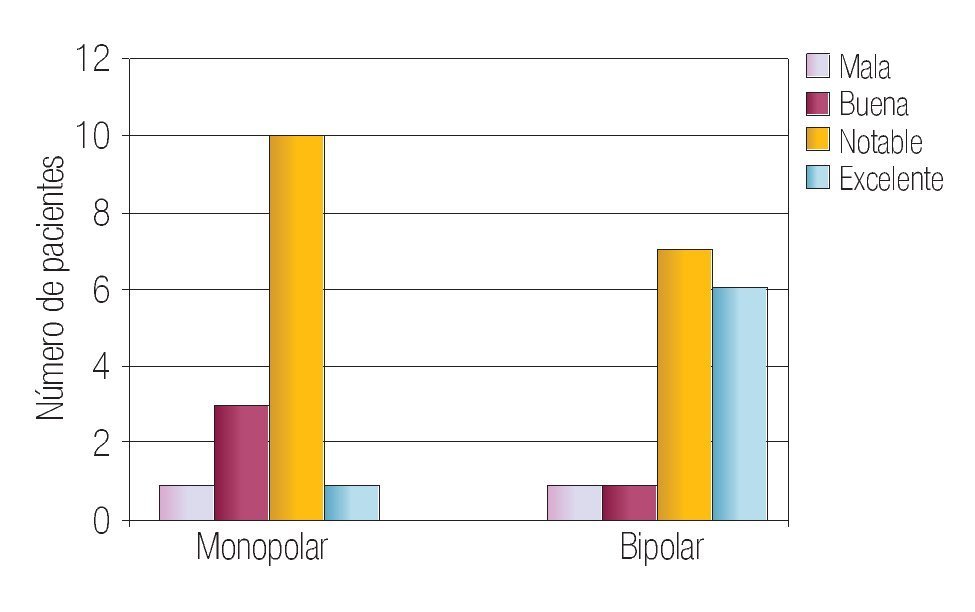
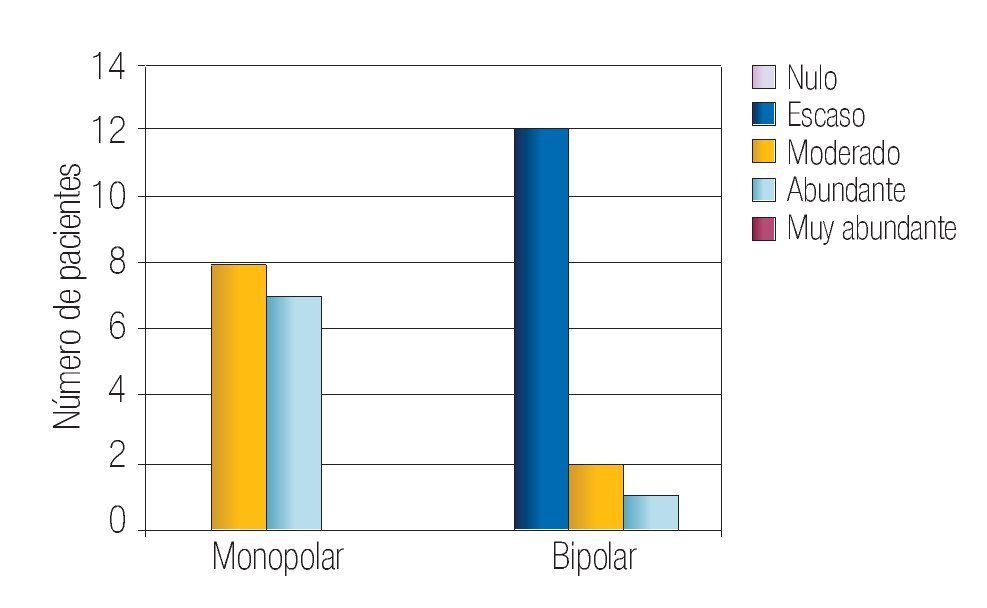
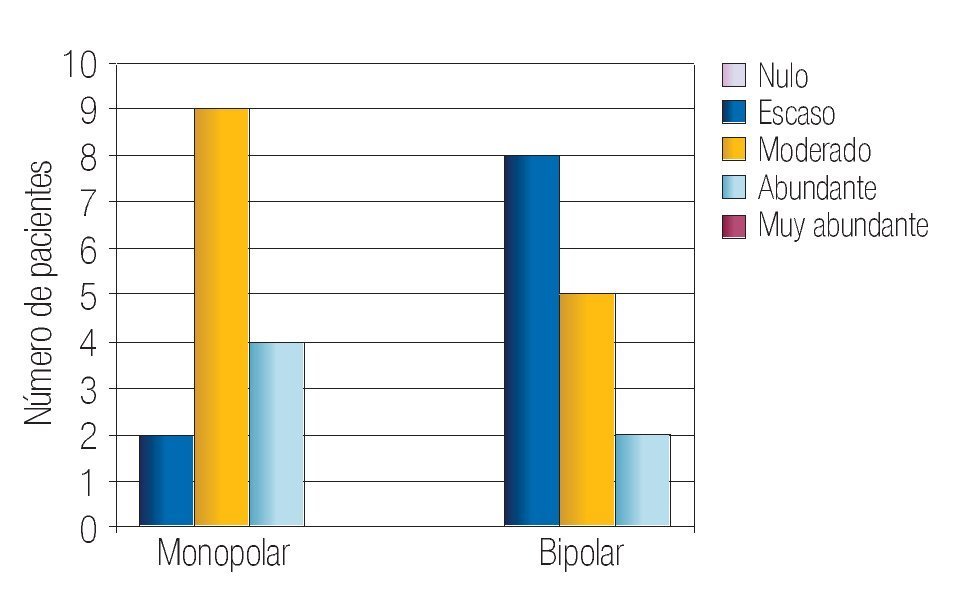
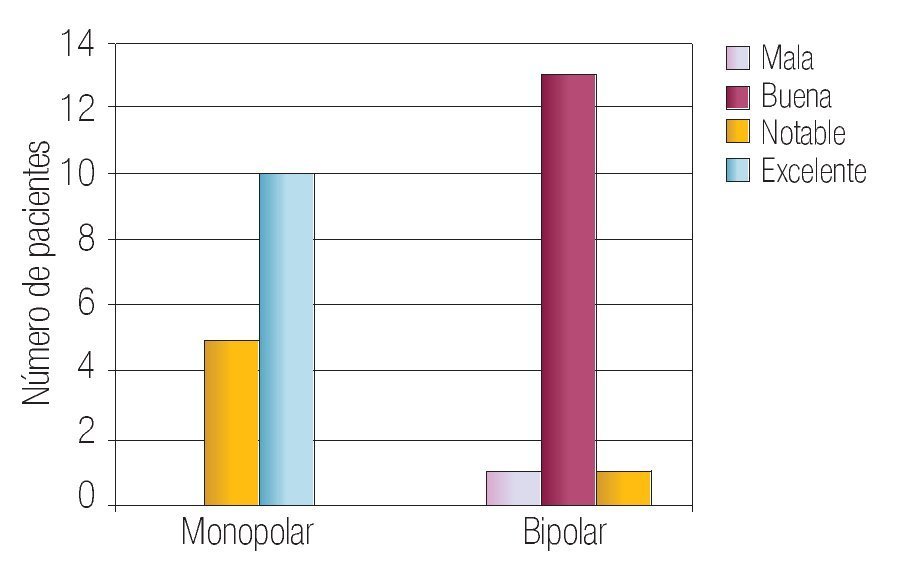
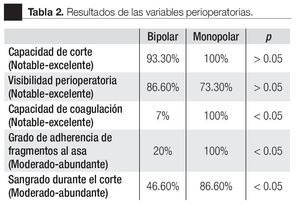
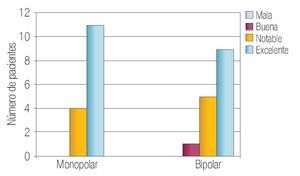
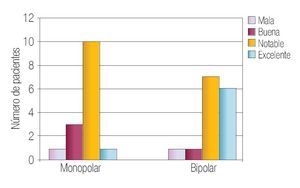
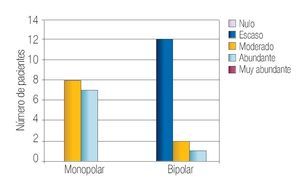
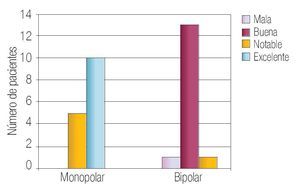
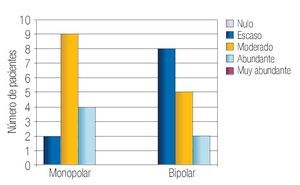
En la Tabla 2 se resumen los resultados de las características perioperatorias según el tipo de resector utilizado. La capacidad de corte se calificó en el rango de notable-excelente en 100% de los casos en el grupo monopolar y como notable-excelente en 93% de los casos en el grupo bipolar (p > 0.05) (Imagen 1). La visibilidad perioperatoria se calificó en el rango notable-excelente en el 73% de los casos de resector monopolar y como notable-excelente en 86% del grupo bipolar valor de p > 0.05 (Imagen 2). Resultó una diferencia significativa a favor del resector bipolar la calificación del grado de adherencia de fragmentos al asa de resección que se definió en el rango de moderadoabundante en 100% de los casos del grupo monopolar y sólo en 20% de los casos en el bipolar tomando en cuenta ese mismo rango, valor p < 0.05 (Imagen 3). Por el contrario, obtuvimos resultados significativos a favor del resector monopolar a la hora de analizar la capacidad de coagulación la cual fue calificada en el rango de notable-excelente en 100% del grupo monopolar vs 7% del grupo bipolar, valor de p < 0.05 (Imagen 4). El sangrado durante el corte fue calificado en el rango de moderado-abundante en 86% de los casos en el grupo monopolar y 46% del grupo bipolar encontrandose a favor de este último, con valor de p < 0.05 (Imagen 5)
Imagen 1. Capacidad de corte en ambos grupos.
Imagen 2.Visibilidad perioperatoria.
Imagen 3. Calificación del grado de adherencia en ambos grupos.
Imagen 4. Calificación de la capacidad de coagulación en ambos grupos.
Imagen 5. Calificación del grado de sangrado durante el corte en ambos grupos.
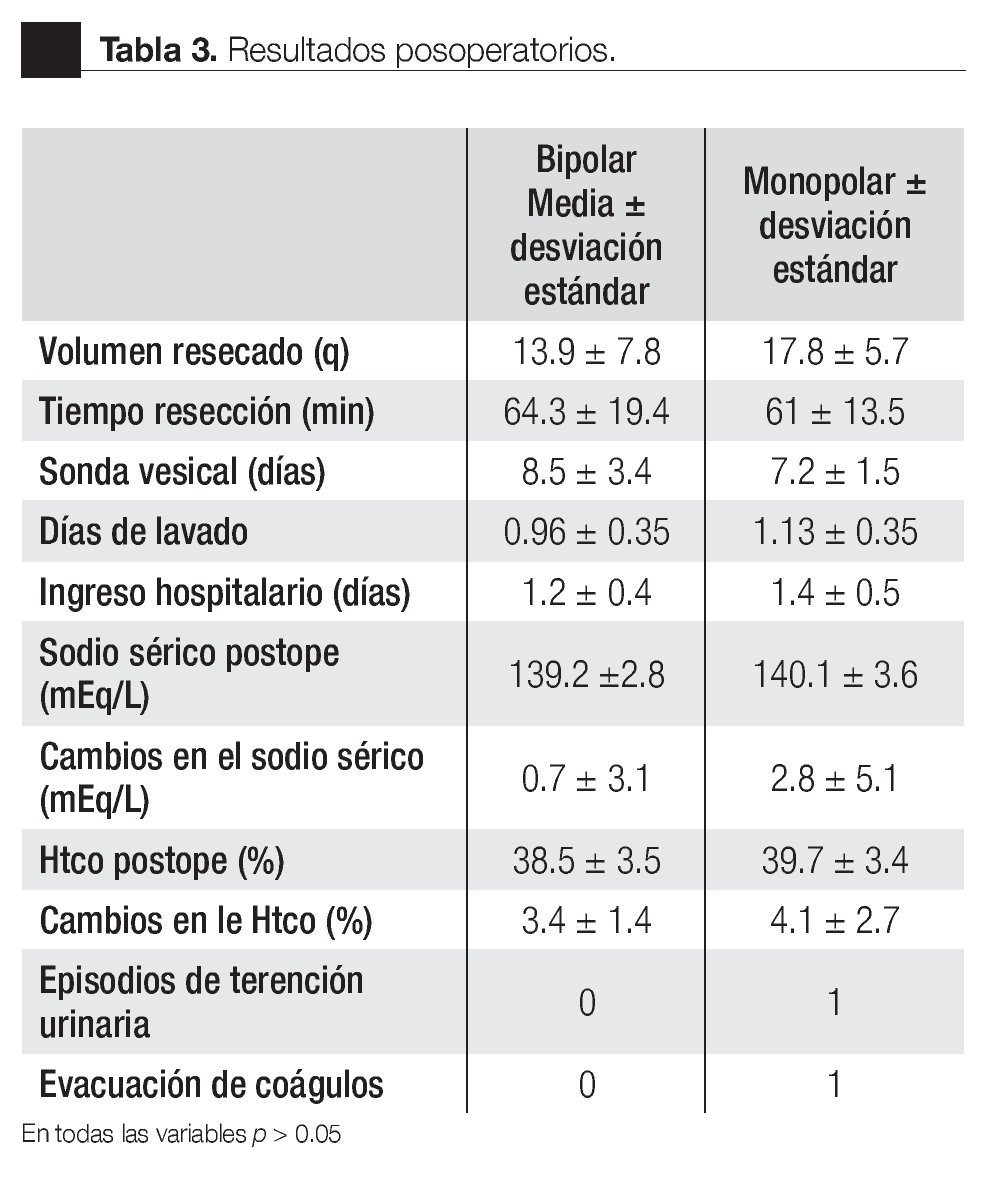
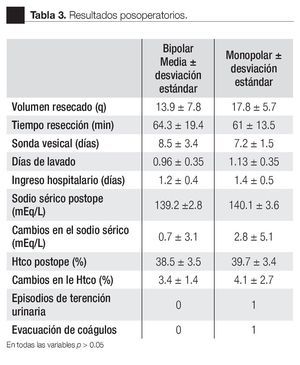
Las variables analizadas en el postoperatorio se resumen en la Tabla 3, no se encontraron diferencias significativas, p > 0.05, en cuanto al días de lavado (1.13 vs 0.96); días de sonda vesical (7.2 vs 8.5), los días de sondaje se prolongaron debido a la necesidad de ingresar pacientes para tratamiento de otros trastornos urológicos, por este motivo se egresaban con sonda transuretral retirandose en la consulta presentado todos orina clara, la estancia hospitalaria se evaluó en días (1.4 vs 1.2). Tampoco se encontraron diferencias en cuanto a la disminución del hematocrito tras la cirugía (4.1 puntos vs 3.4 puntos) ni del sodio plasmático (2.8 mEq/L vs 0.7 mEq/L). En ningún paciente se necesitó transfusión sanguínea ni se dieron casos de síndrome de reabsorción post-RTU, se observó un episodio de retención urinaria tras el retiro de la sonda transuretral en el grupo monopolar el cual se manejo con la recolocación de la sonda y retiro 24 horas después sin presentar nuevamente retención, en otro paciente de este mismo grupo se tuvo que realizar una evacuación de coágulos 24 horas posterior a la cirugía.
En uno de los casos del grupo bipolar en el cual la próstata presentaba un volúmen de 80 cc se tuvo que cambiar a la utilización del resector monopolar debido a la coagulación inadecuada del resector bipolar.
¿ DISCUSIÓN
Las metas de la terapia para la HPB son mejorar la calidad de vida, reducir los síntomas y minimizar los efectos secundarios.1,10
Existen diversas opciones de tratamiento; desde el manejo conservador, terapia farmacológica, procedimientos mínimamente invasivos hasta la cirugía. La opción depende de diversos factores tales como la relevancia de los síntomas urinarios, la edad, autosuficiencia del paciente y su estatus, entre otros. Aunque la necesidad de la cirugía ha venido a la baja en los últimos años y diferentes tratamientos médicos han sido descritos, la RTU-P permanece como el estándar de oro entre los procedimientos de mínima invasión. La mortalidad de la RTU-P permanece por debajo de 0.25%.2 Sin embargo, existen dos complicaciones perioperatorias que actualmente no son infrecuentes: pérdida sanguínea, con una tasa de transfusión de 2.5% a 8.6%, y el síndrome de reabsorción del líquido de irrigación con hiponatremia dilucional: 2% si el tiempo de resección es mayor a 90 minutos y 0.5% si es menor a ese tiempo.2,11,12
Los nuevos equipos de resección con energía bipolar, intentan evitar esta morbilidad realizando corte y hemostasia al mismo tiempo, con el uso de suero fisiológico como líquido de irrigación continua.2 En nuestro trabajo, se han analizado variables que pueden repercutir en la duración y la calidad de la RTU-P, tales como el grado de adherencia de fragmentos al asa de resección y el sangrado durante el corte, estas dos variables se vieron evaluadas a favor del resector bipolar mientras que la capacidad de coagulación se observó ampliamente en ventaja con el equipo monopolar. El hecho de que la energía bipolar ofrezca corte y coagulación al mismo tiempo probablemente disminuye el uso de la coagulación pura, aún así, es importante mencionar que ésta se vio a favor del equipo monopolar. Estas calificaciones subjetivas fueron completadas por dos cirujanos diferentes. Se presentó un episodio de retención urinaria aguda en el grupo monopolar, tras el retiro de la sonda transuretral.
Existen diversos reportes valorando la eficacia del resector bipolar. Starkman y colaboradores,4 en 2005 comunicó una serie de 43 pacientes a quienes se les retiró la sonda transuretral a los 1.8 días en promedio para el grupo bipolar y 3.2 días para el monopolar, en cuatro de 18 pacientes sometidos a RTU-P monopolar, se presentó retención de orina, y en tres de 25 casos, en quienes se utilizó el resector bipolar. Abascal Junquera y colaboradores (2006),2 informaron una serie de 45 pacientes a quienes se retiró la sonda transuretral a los 3.1 días en el grupo monopolar y a los 2.92 días en el grupo bipolar, presentando RUA en sólo un paciente del grupo monopolar; no evidenciaron diferencias significativas en la disminución del hematocrito ni del sodio plasmático. Marco de Sio y colaboradores (2006),11 informaron una serie en donde se presentaron diferencias significativas en cuanto al tiempo de sondaje: 72 horas para el retiro en los pacientes con resección bipolar y 100 horas para el grupo monopolar; en ellos ningún paciente presentó retención urinaria ni tampoco se encontraron diferencias en lo referente a la disminución del hematocrito y del sodio plasmático; estos últimos dos grupos presentaron diferencias comparados con nuestro estudio en el rubro del tiempo quirúrgico, muy probablemente por el volúmen prostático presentado en nuestros pacientes, es importante mencionar también que el 5% del tejido resecado con el equipo Gyrus bipolar es vaporizado presentando un menor volumen al momento de evaluar el material resecado.10,13
Henry S.S. Ho y colaboradores (2007),14 presentó resultados de 100 pacientes con quienes comparó el resector monopolar vs bipolar. Formaron dos grupos, de 52 y 48 pacientes respectivamente; los grupos presentaron resultados similares en cuanto al tiempo quirúrgico, cantidad de tejido resecado, disminución de la hemoglobina; únicamente hubo diferencias significativas en la disminución del sodio plasmático, dos pacientes presentaron síndrome de reabsorción posresección transuretral prostática.14
En nuestro estudio, el cambio en el sodio sérico y el hematocrito no fue significativo, cabe mencionar que ningún paciente presentaba sodio sérico previo a la cirugía menor de 135 mEq/L lo cual disminuye el riesgo de presentar un síndrome de reabsorción de líquido de irrigación. Nuestros resultados demostraron que el resector bipolar es equivalente al resector convencional monopolar, al considerar las variables posoperatorias mostradas y las variables perioperatorias que se exponen en este trabajo. Debe tomarse en cuenta que se trata de una muestra de casos pequeña, con lo que se insinúan ciertas ventajas para ambos grupos; es recomendable incrementar el número de pacientes para constatar la evidencia de diferencias significativas.
¿ CONCLUSIONES
En nuestra experiencia, la RTU-P con el resector bipolar Gyrus, ofrece mejor capacidad en cuanto a coagulación durante el corte, así como menor adherencia de fragmentos al asa, lo cual es favorable para el cirujano permitiendo una resección más sencilla, aun así, el resector monopolar presentó ventajas en cuanto a coagulación pura presentando a su favor ésta variable. Los resultados posoperatorios fueron similares.
Correspondencia: Dr. Juan Antonio Acuña Lopez.
Servicio de Urología, Hospital Universitario Dr. José Eleuterio González, UANL. Avenida Francisco I. Madero y Avenida Gonzalitos S/N. Colonia Mitras Centro, CP 66460. Monterrey, Nuevo León, México.
Teléfono directo y Fax; 01(81) 83331713.
Correo electrónico:juan.acuna@urologiahu.org.mx