Evaluar la prevalencia de enfermedades pulpares y periapicales como factores de riesgo de la uveítis secundaria de pacientes del ISSSTE, Mérida, Yucatán, 2013.
IntroducciónLas enfermedades pulpares y periapicales pueden producir una reacción inflamatoria que afecta el órgano de la visión.
Material y métodosEstudio descriptivo, transversal y observacional. Se efectuó: consentimiento informado, cédula de investigación con: datos demográficos, resultados del examen clínico intraoral de 12 pacientes con diagnóstico a priori de uveítis secundaria confirmado por un oftalmólogo, con presencia de enfermedad pulpar o periapical acompañada con la historia de dolor (duración, frecuencia, tipo y calidad), exámenes pulpares (palpación, percusión, térmicos y de vitalidad). Se tomaron radiografías periapicales y panorámicas. Se realizó estadística descriptiva y se utilizó la prueba chi cuadrado (χ2) de bondad de ajuste para dos categorías con la corrección de Yates.
ResultadosDe 34 pacientes diagnosticados con diferentes tipos de uveítis, el 35.29% fue establecido como uveítis secundaria. El 33.33% de los pacientes con ésta estuvieron entre los 48-57 años de edad. Se estudiaron 19 órganos dentarios de los 12 pacientes, el 26.32% presentó enfermedad pulpar, y 73.68% periapical.
ConclusiónLas enfermedades que involucran a la pulpa dental y periápice, pueden producir reacción inflamatoria en el ojo.
Assessment of periapical and pulp disease prevalence as a risk factor for secondary uveitis in patients attending ISSSTE (Social Security Institute for Government Workers) in 2013 in the city of Merida, Yucatan, Mexico.
IntroductionPeriapical and pulp diseases can elicit inflammatory reactions which might affect vision.
Material and methodsThe present study was of a descriptive, cross-sectioned and observational nature. Patients’ Informed consent was secured. System identification card included demographic data, intraoral clinical examination results of 12 patients with an a priori diagnosis of secondary uveitis confirmed by a dentist, with presence of pulp or periapical disease along with history of pain (duration, frequency, type and quality), pulp examinations (palpation, percussion, thermal and vitality tests). Panoramic and periapical X-rays were taken, descriptive statistics were conducted as well as chi-square (χ2) test of goodness of fit for two categories with Yates correction.
ResultsOut of the 34 patients diagnosed with different types of uveitis, 35.29% was established as secondary uveitis. Of the aforementioned patients, 33.33% were in the 48-57 years age range. The examination encompassed 19 teeth of the 12 patients; out of these, 26.32% exhibited pulp disease and 73.68 periapical disease.
ConclusionDiseases involving dental periapex and pulp may cause inflammatory reaction in the eyes.
Es importante para el odontólogo conocer e interpretar la manera en que las bacterias presentes en la cavidad bucal pueden actuar en la génesis de nosologías sistémicas, donde cualquier lesión de la pulpa dental desarrollará una respuesta inflamatoria de la misma. Si no es atendida a tiempo, probablemente provoque necrosis pulpar. Los microorganismos anaerobios y bacterias Gram negativas son considerados como los principales agentes etiológicos en la patogénesis de las enfermedades pulpares y periapicales (al examen radiográfico exhiben un área radiolúcida alrededor de su ápice), por lo que es necesario prender el tipo de respuesta que generan los tejidos ante la presencia de agresores, así como los métodos utilizados para erradicar y controlar las infecciones del sistema de conductos y de los tejidos periapicales, evitando así, la destrucción del hueso que sostiene al diente.1–3
Los medios a través de los cuales esta infección puede llegar hasta la pulpa dental suelen ser a través de la corona (caries, fisuras, fracturas y defectos del desarrollo dentario) o de la raíz del diente (caries del cuello, bolsas periodontales y bacteremias). El 70 al 95% de las infecciones odontogénicas contienen una flora mixta (aerobia-anaerobia) producidas por unas 5 a 8 especies diferentes entre las que prevalecen cocos Gram positivos aeróbicos (Streptococcus en un 95%, Staphylococcus en 5%), cocos Gram negativos anaeróbicos (Peptococcus, Peptostreptococcus spp y Peptostreptococcus micros) y bacilos Gram negativos anaeróbicos (Bacteroides forsythus, Prevotella intermedia, Porphyromonas gingivalis y Fusobacterium spp).4 Las lesiones periapicales son infecciones asociadas a microorganismos de tipo anaerobios como Porphyromonas endodontalis y especies de Prevotella entre otros.3,5,6
De acuerdo con la clasificación establecida por la Asociación Americana de Endodoncia (AAE) en el 2009,7 las enfermedades pulpares y periapicales se basan para su correcto diagnóstico en las evidencias histológicas, complementadas con los hallazgos clínicos y radiográficos. Las enfermedades pulpares se clasifican como: pulpa normal, pulpitis reversible, pulpitis irreversible sintomática y asintomática, necrosis pulpar, así como mencionar si el órgano dental ha sido previamente tratado o ha sido previamente iniciado. Por otro lado, los productos tóxicos de la descomposición pulpar que son originadas por microorganismos, sus toxinas y enzimas, ejercen una acción irritante sobre los tejidos periapicales, originando variadas formas de reacción. Algunas se producirán en corto tiempo y estarán acompañadas de signos y síntomas; otras se desarrollarán de forma lenta y progresiva y serán en general asintomáticas. La clasificación periapical ha sido establecida de la siguiente manera: tejidos apicales sanos, periodontitis apical sintomática, periodontitis apical asintomática, absceso apical agudo, absceso apical crónico y osteítis condensante.7,8
Aunado a la situación antes mencionada, la uveítis es una inflamación de los tejidos que involucra el iris, cuerpo ciliar y las coroides, aunque también puede afectar otras estructuras intraoculares como la retina y nervio óptico. La úvea es una capa única que inicia en el iris, se transforma en el cuerpo ciliar y continúa en el polo posterior con las coroides. El término uveítis se aplica a todo proceso inflamatorio del tracto uveal (iris, cuerpo ciliar, coroides) que, en ocasiones, involucra a otras estructuras vecinas. Cualquier agente causal que afecte la úvea desencadenará los mecanismos fisiopatológicos de la inflamación. Estas afecciones pueden ser de tipo exógeno, tales como: postraumáticas y postquirúrgicas, así como de tipo endógeno (de mayor importancia), entre las que se destacan: las de causa infecciosa, las relacionadas con enfermedades sistémicas y las uveítis idiopáticas. Actualmente se emplean diversos métodos para describir las formas de inflamación intraocular que pueden afectar no sólo la úvea sino también las estructuras adyacentes. Su patogenia puede incluir infecciones y/o alteraciones en el sistema inmune y puede ser primariamente ocular (uveítis primaria) o asociada a enfermedades sistémicas o infecciosas (uveítis secundaria).1,9–11 La diseminación de microorganismos hacia el área orbital se debe a infecciones en zona de incisivos, caninos y premolares en el adulto y en el niño en cualquier órgano dentario del maxilar, extendiéndose hacia tejidos blandos, principalmente la zona labial superior, y debido a que de cada lado de esta región se encuentra el músculo canino, hay una comunicación de la infección con la región palpebral y el canto interno del ojo, entre las fibras del músculo elevador del labio superior, y entre éste y el elevador del ala nasal.4
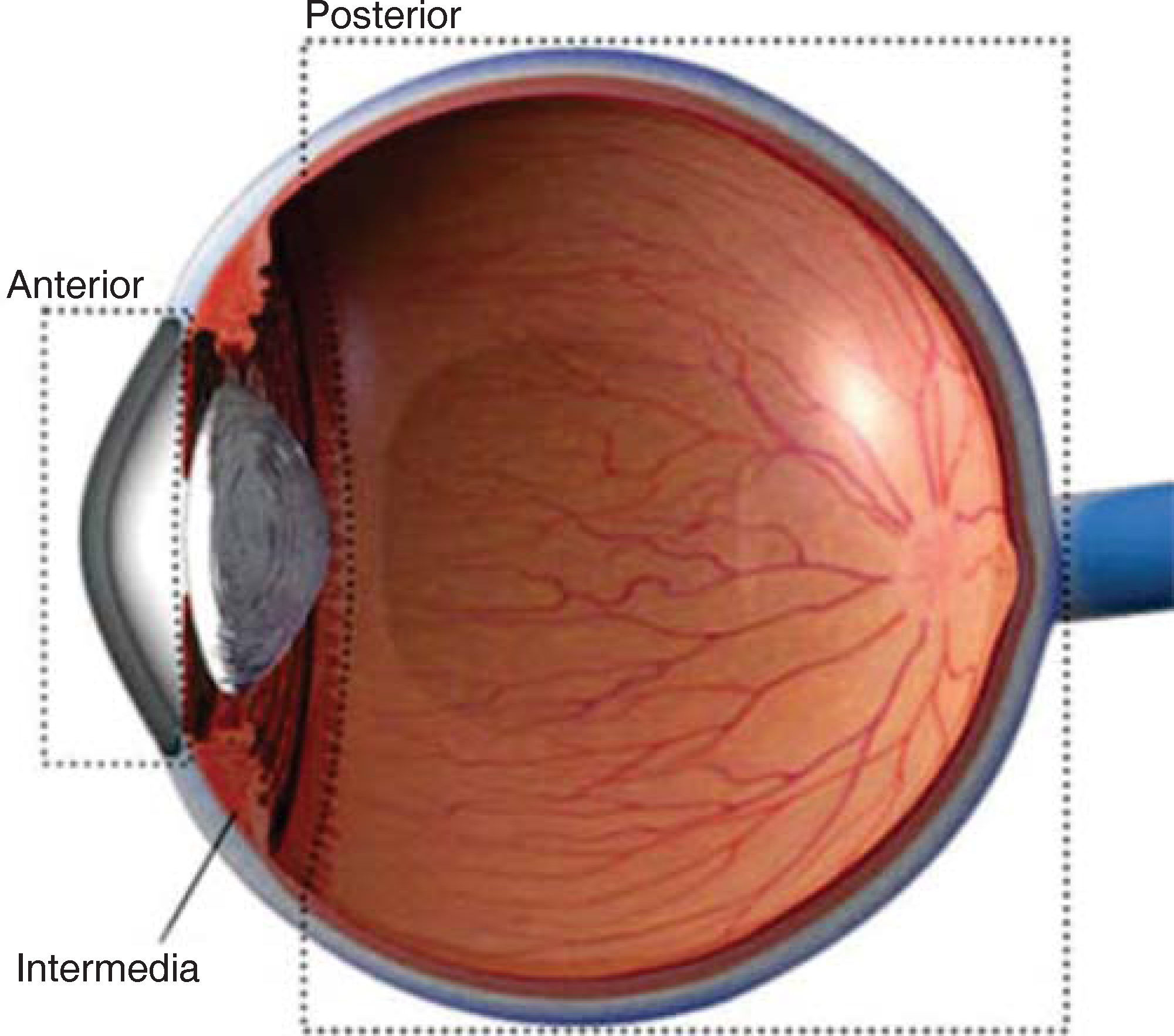
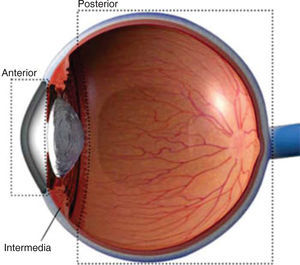
Se ha desarrollado un método de clasificación de la uveítis de acuerdo con el sitio de la inflamación, lo cual aporta una mejora para el diagnóstico y tratamiento de la uveítis. En esta clasificación se encuentra: la uveítis anterior o iritis, uveítis intermedia o parsplanitis, uveítis posterior y la panuveítis o difusa (Figura 1). Dentro de esta clasificación, la uveítis anterior es la más común, representando 50-60% de todos los casos de uveítis. Entre la sintomatología presentada se describe fotofobia, visión borrosa, dolor y enrojecimiento del ojo. Esta patología se diagnostica a través de exámenes radiográficos, de laboratorio y examen clínico, tanto oftálmico como odontológico.11 En cuanto a los exámenes oftalmológicos, se utilizan la oftalmoscopia directa, examen con lámpara de hendidura, tinción con fluoresceína como medio de contraste para la realización de la fluorangiografía (FAG) retínica y test de Shimmer.12 Por otro lado, se ha integrado a los exámenes oftalmológicos, una técnica no invasiva para evaluar el fondo del ojo llamada tomografía de coherencia óptica, cuya característica es la capacidad de medir cuantitativamente el grosor del punto central (GPC) y el volumen macular.13
La distinción entre etiología infecciosa y no infecciosa en la uveítis anterior es fundamental para un tratamiento adecuado. Más del 50% de los pacientes con uveítis anterior tienen un diagnóstico de enfermedad idiopática y se tratan con agentes inmunosupresores orales y tópicos que podrían empeorar una uveítis infecciosa subyacente. Debido a la sensibilización del tejido uveal por microorganismos que pueden ser comensales, lo que ha provocado la búsqueda de focos infecciosos a distancia, cuya eliminación determina la no remisión de la uveítis, rompiendo el ciclo de recidivas.11,14 Sin embargo, en algunos casos para aliviar las molestias de la uveítis se recetan gotas oftálmicas de dexometaxona/neomicina, aunque esto no es lo recomendable porque puede enmascarar la verdadera procedencia de la uveítis secundaria.
Aunque la mayoría de los casos de uveítis se consideran enfermedades mediadas por el sistema inmune, la enfermedad infecciosa es el segundo grupo en importancia dentro de la etiología de la enfermedad uveal. Cuando existe una causa infecciosa ésta puede permanecer latente y crónica, y mimetizar una uveítis asociada a enfermedades autoinmunes.15,16
El cuadro clínico de la uveítis secundaria infecciosa puede presentarse en uno o ambos ojos y suele aparecer de forma súbita y empeorar con rapidez. Como característica de la uveítis anterior es habitual el dolor en el ojo, sensibilidad ante la luz (fotofobia) u ojos enrojecidos. Cuando se trata de uveítis intermedia o posterior, el síntoma más habitual es la visión borrosa o disminuida a la que puede acompañar la percepción de puntos obscuros o aparentes moscas volantes.14
Dado que la uveítis es una entidad poco conocida en el campo odontológico, ésta puede ser primariamente ocular, pudiendo estar asociada a la inflamación de otras estructuras oculares o adyacentes a la cavidad orbitaria, por la proximidad que hay entre los tejidos. Sin embargo, de manera general su frecuencia depende de la enfermedad a la que se encuentre asociada. En el área odontológica, la uveítis se presenta de manera secundaria a través de diseminación de una infección focal presente en la cavidad bucal, ya sea a través de la inervación del complejo cráneo facial por el nervio trigémino y otros pares craneales, así como a través de la vía hematógena o bien debido a una reacción antígeno-anticuerpo. A menudo en pacientes con ningún foco aparente de infección se le diagnostica «uveítis» donde de acuerdo con este enfoque el aparente foco infeccioso es de origen dentario, ya que en el caso de un absceso dental éste se encuentra en contacto directo con el tejido óseo y éste se encuentra sujeto a cambios de presión e irritación como resultado de la acción masticatoria, provocando el ingreso de bacterias hacia el torrente sanguíneo y el sistema linfático.14,15,17,18
Las lesiones bucales que pueden formar un foco infeccioso primario en la población son adquiridas por malos hábitos de higiene, de alimentación o algunas de etiología desconocida o multifactorial. Aquí se incluyen caries, enfermedad periodontal, lesiones dentoalveolares, alteraciones de la cámara pulpar y alteraciones de la estructura dentaria ocasionadas por desgaste fisiológico (atrición), por desgaste patológico (abrasión) y por lesiones de tipo químico como la erosión dental, así como también son la infección alveolar residual, el quiste periapical, el granuloma periapical, afecciones pulpares y pericoronítis.17,19
El objetivo de este estudio es establecer la prevalencia de las enfermedades pulpares o periapicales como factor de riesgo de la uveítis secundaria de pacientes de la consulta externa de la Unidad Médica de Consulta Familiar del ISSSTE Lindavista de Mérida, Yucatán, México, durante el 2013.
MATERIAL Y MÉTODOSSe estudiaron 34 pacientes, 12 hombres y 22 mujeres, entre los 18 y 77 años de edad, con una media de 47.5 años, con diferentes tipos de uveítis previamente diagnosticadas por oftalmólogos de la Unidad Médica de Consulta Familiar del ISSSTE Lindavista de Mérida, Yucatán, México. De los 34 pacientes que se investigaron, a 15 que previamente presentaron uveítis secundaria infecciosa diagnosticada por especialistas acreditados en oftalmología, se les realizó el estudio bucal con base en la Norma Oficial Mexicana NOM-013-SSA2-2006 para el control de infecciones y en la búsqueda de procesos infecciosos a nivel bucal,20 se llevó a cabo el siguiente procedimiento: se proporcionó una carta de consentimiento informado y voluntario para preservar los aspectos éticos que demanda la Declaración de Helsinki de la Asociación Médica Mundial para la investigación médica,21 tratando al paciente con dignidad, responsabilidad, confidencialidad, equidad, honestidad, justicia y respeto a sus derechos;22 un cuestionario utilizando palabras sencillas, integrado por datos demográficos, historia médica y dental y evaluación de los signos y síntomas de dolor. Para el diagnóstico endodóntico, se utilizó la clasificación actual de la Asociación Americana de Endodoncia, 20097 y los términos de valores predictivos: «positivo» y «negativo» para establecer el diagnóstico pulpar actual, es decir, una relación de dientes con prueba positiva o negativa, resultados que se diagnosticaron con los métodos; A) pruebas pulpares; térmicas (calor y frío: con calor si proporcionó un estímulo positivo con agua caliente o más específicamente con una barra de gutapercha caliente en el diente sospechoso y con frío si proporcionó un estímulo positivo con Endo-Ice® sobre un hisopo de algodón que se aplicó al órgano dental dudoso. Las distintas respuestas de los aferentes pulpares a pruebas térmicas pueden determinar la salud o la enfermedad de la misma), y eléctricas (con vitalómetro de la marca Element®, se manejó la escala de 0 a 10 al aumento de la cantidad de voltaje, lo que incrementó la sensibilidad cuando el estímulo eléctrico se aplicó al diente de prueba, hasta que el paciente mostró objetivamente una respuesta violenta al alejar su cabeza del instrumento. Esto quiso decir que, cuanto más alto fue el número y más violenta la respuesta es positiva a una pulpa enferma vital, si fue negativa, el tejido pulpar no es vital); 2) palpación: 3) percusión (la palpación y la percusión pudieron mostrar el diente involucrado). Sin embargo, muchas de las veces no precisaron si está afectada la pulpa o el periodonto: 3) Asimismo, con abordajes diagnósticos: a) tinción o transiluminación (para observar presencia de caries, fisura o fractura), esencial para el criterio de inclusión; b) Examen radiográfico periapical con la técnica de paralelismo manejando el XCP de la marca Dentsply® como aditamento y radiografías No. 2 o toma de radiografías panorámicas (cuando se sospechó de más de un diente) utilizando el programa SIDEXIS-XG siguiendo la Norma Oficial Mexicana NOM-229-SSA1-2002 para la protección radiológica, recurriendo al uso de mandil de plomo con collar tiroideo para cada paciente. 23
Método estadísticoPara la descripción de los resultados se emplearon tablas cruzadas y métodos gráficos. Se utilizó la prueba chi cuadrado (χ2) de bondad de ajuste para dos categorías con la corrección de Yates, para comparar la proporción de pacientes con diagnóstico de uveítis secundaria con la proporción de pacientes diagnosticados con otro tipo de uveítis. Debido al incumplimiento del supuesto de normalidad se utilizó la prueba de Wilcoxon para muestras relacionadas en la comparación del número de piezas dañadas por lesión periapical y pulpar. Los resultados de las pruebas estadísticas fueron considerados significativos si p ≤ 0.05 y tendencias cuando 0.05 < P < 0.10.24,25
RESULTADOSEl Departamento de Oftalmología, refirió al Departamento de Odontología 34 pacientes diagnosticados con diferentes tipos de uveítis: el 65% (n = 22) tuvieron uveítis primaria y 35% (n = 12) fueron establecidos como uveítis secundaria infecciosa: 75% (n = 9) fueron mujeres y el 25% (n = 3) hombres.
Durante la inspección clínica intraoral y toma radiográfica el 58% (n = 7) de los pacientes con uveítis secundaria presentaron sintomatología referente a uveítis anterior, mientras que el 41.67% (n = 5) de uveítis intermedia.
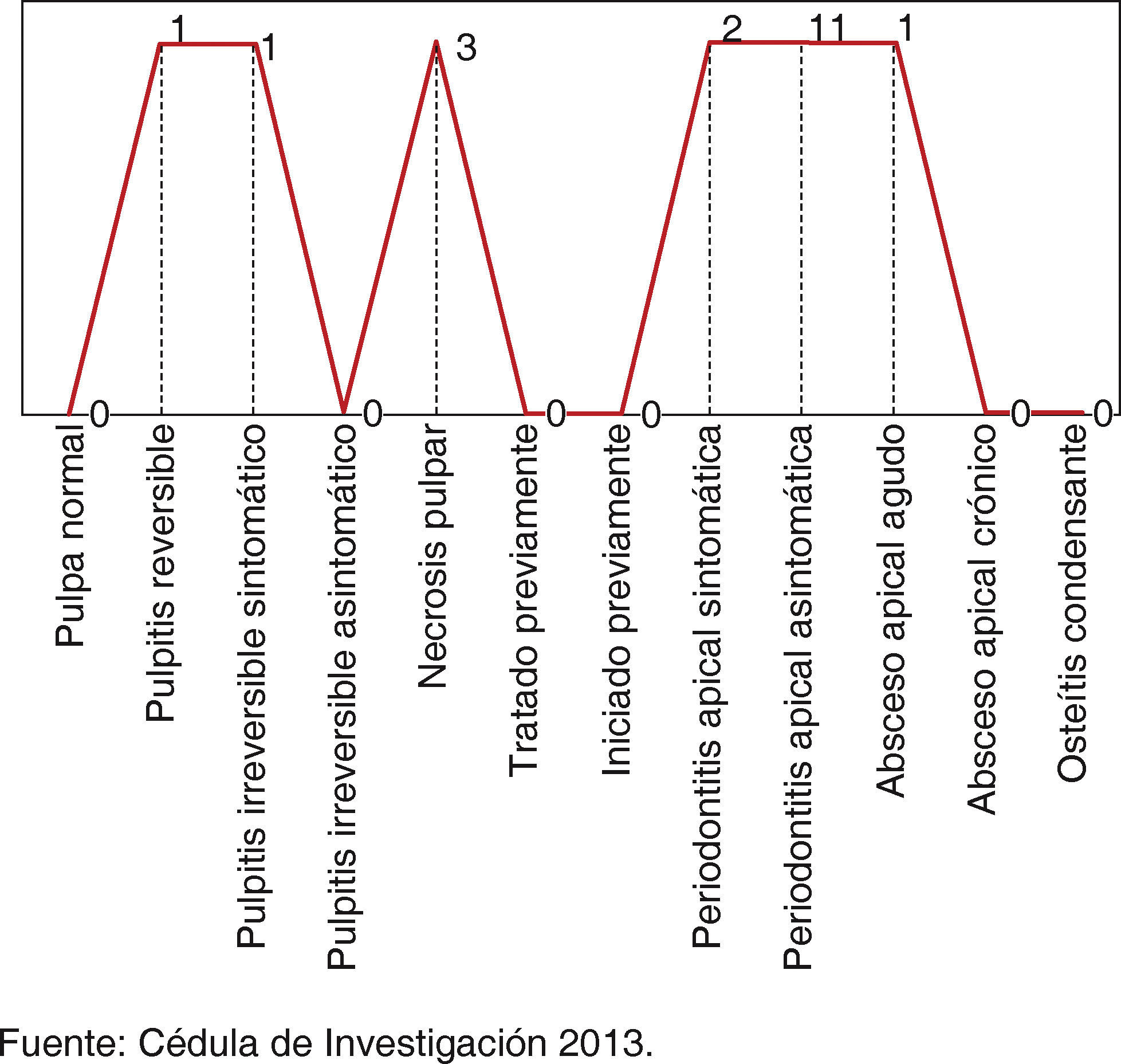
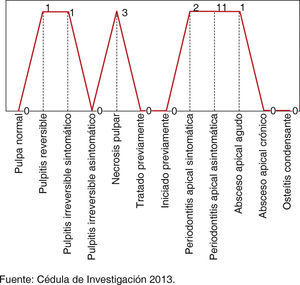
Se estudiaron 19 órganos dentarios con enfermedad pulpar o periapical pertenecientes a los pacientes con diagnóstico de uveítis secundaria, en que el 26.32% (n = 5) de las piezas afectadas exhibieron enfermedad pulpar, y 73.68% (n = 14) periapical. La necrosis pulpar se presentó en el 15.78% (n = 3) de los pacientes, el 57.89% (n = 11) periodontitis apical asintomática y el 10.52% (n = 2) periodontitis apical sintomática, siendo estos últimos los que presentaron un cuadro clínico inflamatorio acompañado de dolor (Figura 2).
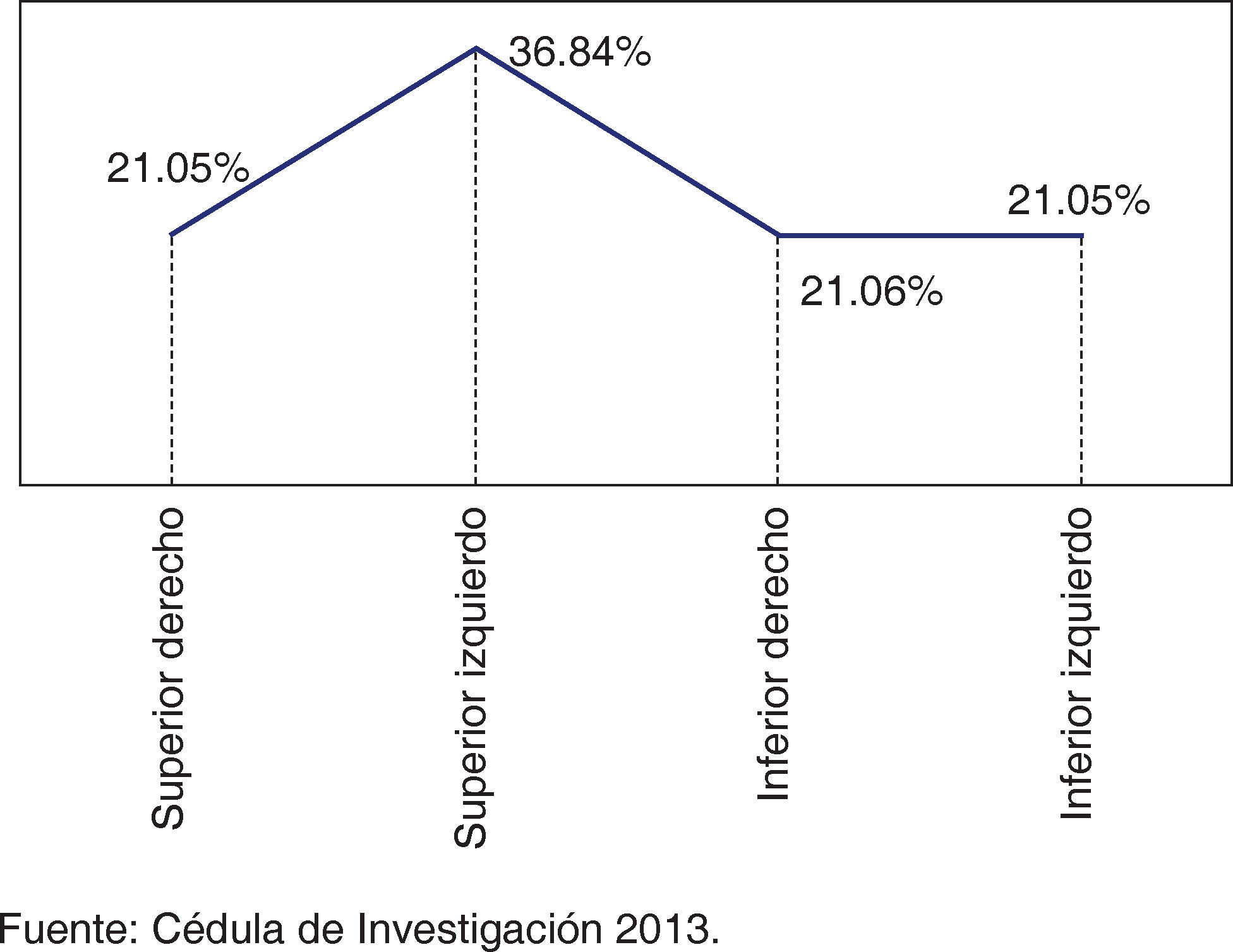
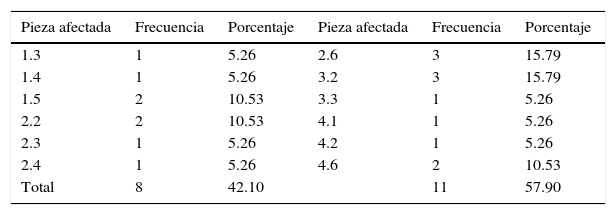
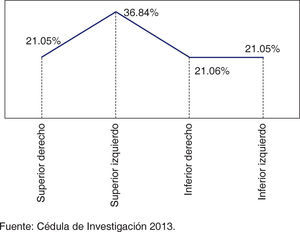
De acuerdo con la cantidad de piezas afectadas por enfermedades pulpares o periapicales el cuadrante de mayor afectación fue el superior izquierdo con 36.84% (n = 4) (Figura 3), mientras que los órganos dentarios (OD) más afectados por enfermedades pulpares o periapicales fueron el 2.6 y el 3.2 con el 25% (n = 3) en cada una (Cuadro I).
ro I}] Frecuencia de 19 órganos dentales afectados con enfermedad pulpar y periapical en 12 pacientes con uveítis secundaria, Mérida Yucatán, México, 2013
| Pieza afectada | Frecuencia | Porcentaje | Pieza afectada | Frecuencia | Porcentaje |
|---|---|---|---|---|---|
| 1.3 | 1 | 5.26 | 2.6 | 3 | 15.79 |
| 1.4 | 1 | 5.26 | 3.2 | 3 | 15.79 |
| 1.5 | 2 | 10.53 | 3.3 | 1 | 5.26 |
| 2.2 | 2 | 10.53 | 4.1 | 1 | 5.26 |
| 2.3 | 1 | 5.26 | 4.2 | 1 | 5.26 |
| 2.4 | 1 | 5.26 | 4.6 | 2 | 10.53 |
| Total | 8 | 42.10 | 11 | 57.90 |
Fuente: Cédula de Investigación 2013.
Numeración dental: FDI o doble digito.
De acuerdo con los datos obtenidos y al análisis estadístico llevado a cabo, se pudo obtener que la proporción de pacientes no difirió significativamente entre los diagnosticados con uveítis secundaria y los diagnosticados con otro tipo de uveítis (χ2 = 2.3824, g.l. = 1, p = 0.1227) es decir, que la uveítis secundaria a una infección de origen bucal como son las enfermedades pulpares y periapicales, tiene igual proporción de aparición que los otros tipos de uveítis (primarias).
Al estudiarse los órganos dentarios afectados de 12 pacientes con uveítis secundaria se compararon las enfermedades pulpares y periapicales que se presentaron y se obtuvo que no difirió significativamente (p > 0.05) el número de piezas dañadas entre los dos tipos de lesión. Sin embargo, se presentó tendencia (p < 0.10) de un mayor número de piezas afectadas por enfermedades periapicales que las ocasionadas por las pulpares (T = 8, p = 0.0586), es decir que las enfermedades periapicales tienen mayor propensión de ser un factor de riesgo de la uveítis secundaria.
DISCUSIÓNA lo largo del quehacer odontológico las enfermedades pulpares y periapicales se pueden considerar de los principales trastornos dentales por los que el paciente acude a la consulta odontológica, ya que éstas son capaces de provocar una alteración en el sistema estomatognático y repercutir como verdadero foco de infección para el organismo, sobre todo por las manifestaciones secundarias que éstas pueden provocar, como tal es el caso de la uveítis secundaria, la cual es una reacción inflamatoria que afecta el órgano de la visión.
En un estudio realizado por Peña M, et al1 en 2012 a 26 enfermos con uveítis en búsqueda de focos sépticos de origen bucal que pudiesen provocar la uveítis, se obtuvo que las enfermedades de tipo periodontal se presentan con mayor frecuencia. Sin embargo, éstas fueron seguidas por las enfermedades de tipo endodóntico, específicamente las periapicales, ya que se supone que al estar en contacto las bacterias, así como sus productos en contacto con los tejidos periapicales, éstos pueden ingresar al torrente sanguíneo provocando una reacción metafocal como la uveítis, ya que su cercanía con la cavidad bucal es realmente importante. Las enfermedades de tipo periapical y aquéllas donde la cronicidad aumenta el tiempo en el que los productos bacterianos están presentes, se pueden convertir en un posible factor de riesgo en la aparición de las uveítis. Concordando con el presente estudio, en el que al centrarse en estas enfermedades de tipo endodóntico, donde la periodontitis apical asintomática se encuentra con mayor frecuencia, aumenta la posibilidad de que éstas puedan constituir un posible foco de infección que termina desencadenando una reacción en el órgano de la visión.
Se considera a las patologías de tipo inmune como la espondilitis anquilosante o la osteoartritis como las principales causantes de la uveítis. Sin embargo, aquellas causadas por un foco infeccioso producen las llamadas uveítis secundarias, con base en esto, González J, et al15 2012, mencionan en su investigación bibliográfica que la uveítis se presenta siendo primariamente ocular o bien asociada a enfermedades sistémicas y focos infecciosos en el campo odontológico como manifestación secundaria a herpes zóster, estomatitis herpética o al síndrome de Sjögren. En sus conclusiones, establecen que su aparición generalmente es en la sexta década de vida sin predilección por algún sexo, siendo los principales síntomas la fotofobia, visión borrosa, dolor y enrojecimiento del ojo, las cuales aparecen de acuerdo con el sitio anatómico donde se encuentra la inflamación en el órgano de la visión sin omitir que éstas surgen acompañadas de lesiones presentes en la cavidad bucal. Las lesiones de tipo endodóntico provocan un conjunto de cambios a lo largo de la pulpa dental hasta alcanzar los tejidos de soporte del diente, es decir del periodonto, por lo que procesos inflamatorios derivados de enfermedades pulpares alcanzan tejido sano a nivel periodontal, lo que las convierte en un foco infeccioso inminente que puede dar origen a una afección ocular como la uveítis secundaria.10,11
La manera como un foco infeccioso de origen dental puede llegar a provocar una reacción inflamatoria del tracto uveal es complicado de comprender debido al poco registro que se tiene. Sin embargo, Díaz J, et al17 publicaron tres teorías o vías de diseminación de una infección, éstas son: la teoría neurovegetativa, la teoría infeccioso-alérgica y la teoría inmunopatológica. Las afecciones pulpares, periapicales y periodontales son las principales lesiones que pueden provocar un foco infeccioso primario en la cavidad bucal, donde las bacterias, ya sea a través del torrente sanguíneo o a lo largo de las conexiones del nervio trigémino, son capaces de provocar desde una endocarditis bacteriana, fiebre reumática, artritis reumatoide hasta afecciones oftálmicas como la uveítis.17
CONCLUSIONESAnte la presencia de una afección oftálmica como la uveítis secundaria a un proceso infeccioso cuyo factor de riesgo podría ser de origen dental, debe localizarse el sitio, así como el órgano dentario de donde provenga la afección focal y si la relación de ambas entidades es evidente (con pruebas clínicas y radiográficas), es necesario un tratamiento multidisciplinario con el Oftalmólogo y el Odontólogo y tener un seguimiento de ambos profesionales.
Es trascendental mencionar que los pacientes afectados con uveítis secundaria de la presente investigación, al realizarles la endodoncia o la extracción en los órganos dentarios sospechosos como factores de riesgo de la uveítis secundaria, disminuyeron sus signos y síntomas, hechos confirmados con las consultas de seguimientos de los especialistas acreditados como oftalmólogos de dicha institución. Por otro lado, en consulta efectuada en diferentes artículos sugieren que las células dañadas no se reparan.
Sin embargo, no se puede asegurar que las enfermedades pulpares y periapicales son factores de riesgo de la uveítis secundaria infecciosa, necesitándose efectuar más estudios con una mayor cantidad de pacientes, por lo que se sugiere seguir investigando sobre este interesante e importante tema de la uveítis secundaria, la cual no se debe considerar como una enfermedad rara.
AGRADECIMIENTOSLos autores agradecen la colaboración del personal del Departamento de Odontología, Radiología y sobre todo, a los Oftalmólogos de la Clínica de Medicina Familiar del ISSSTE Lindavista, Mérida, Yucatán, México, por su invaluable colaboración en la ejecución de esta investigación.
Docente de tiempo completo de la Facultad de Odontología de la Universidad Autónoma de Yucatán, México
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/facultadodontologiaunam
Cirujano dentista de práctica privada
Docente de tiempo completo de la Facultad de Matemáticas de la Universidad Autónoma de Yucatán
Médico General. Graduado de la Facultad de Medicina de la Universidad Autónoma de Yucatán y Residente de la Especialidad en Otorrinolaringología y Cirugía de Cabeza y Cuello en el Hospital General de México, D.F. Secretaría de Salud