La diabetes mellitus es una enfermedad crónica degenerativa que se caracteriza por un conjunto de trastornos metabólicos y la presencia de hiperglicemia. Al analizar el efecto de la diabetes sobre los implantes se ha demostrado una alteración en los procesos de remodelación ósea y una deficiente mineralización, que se traduce en una menor oseointegración. El objetivo de este estudio es describir el manejo quirúrgico e implantológico que se llevó a cabo para restablecer la función y estética de una paciente con estas condiciones sistémicas y periodontales. Los resultados de las preservaciones de reborde y elevaciones de piso de seno maxilar lograron un reborde adecuado para la colocación de los implantes por medio de una guía quirúrgica tomográfica para su posterior rehabilitación con prótesis fijas implantoretenidas. Como conclusión tenemos que el diagnóstico tardío de la periodontitis agresiva puede llevar al edentulismo en pacientes jóvenes lo que puede ser solucionado con los implantes endoóseos.
Diabetes mellitus is a chronic degenerative disease characterized by a set of metabolic disorders and presence of hyperglycemia. When analyzing the effect of diabetes on implants, bone remodeling process alteration and deficient mineralization have been observed: these factors result in poorer bone integration. The aim of the present study was to describe surgical and implant treatment conducted in order to reestablish function and esthetics of a patient's periodontal and general circumstances. Resulting ridge (flange) preservation as well as elevation of the maxillary sinus achieved a suitable flange to place implants, by means of a tomographic surgical guide in preparation for further rehabilitation of implant-supported prostheses. As a conclusion we might propose that late diagnosis of aggressive periodontitis can lead to edentulism in young patients, which could be solved with endoosseous implants.
La diabetes mellitus (DM) es una enfermedad sistémica con varias complicaciones que afectan la integridad del cuerpo humano a lo largo de la vida. Una de estas complicaciones es la enfermedad periodontal.1 La periodontitis agresiva generalizada se caracteriza por afectar a personas menores de 30 años de edad, con pronunciados episodios naturales de destrucción de hueso alveolar, tiene una pérdida de inserción proximal generalizada afectando por lo menos tres dientes distintos a los primeros molares e incisivos y presenta una deficiente respuesta sérica de anticuerpos a agentes infecciosos.2 Se ha demostrado la relación directa entre el trastorno metabólico, la incidencia y severidad de la periodontitis.3 Dichas enfermedades se les considera una contraindicación relativa para la colocación de implantes dentales. En múltiples investigaciones se ha mencionado que estos pacientes con DM tienen mayor tendencia a la infección y a una cicatrización retardada. Esto ha sido asociado al mal control glicémico y a la hiperglucemia, que tiene un efecto adverso en la formación de hueso; por lo que lleva a un aumento en su resorción y de esta manera afecta la oseointegración.4,5
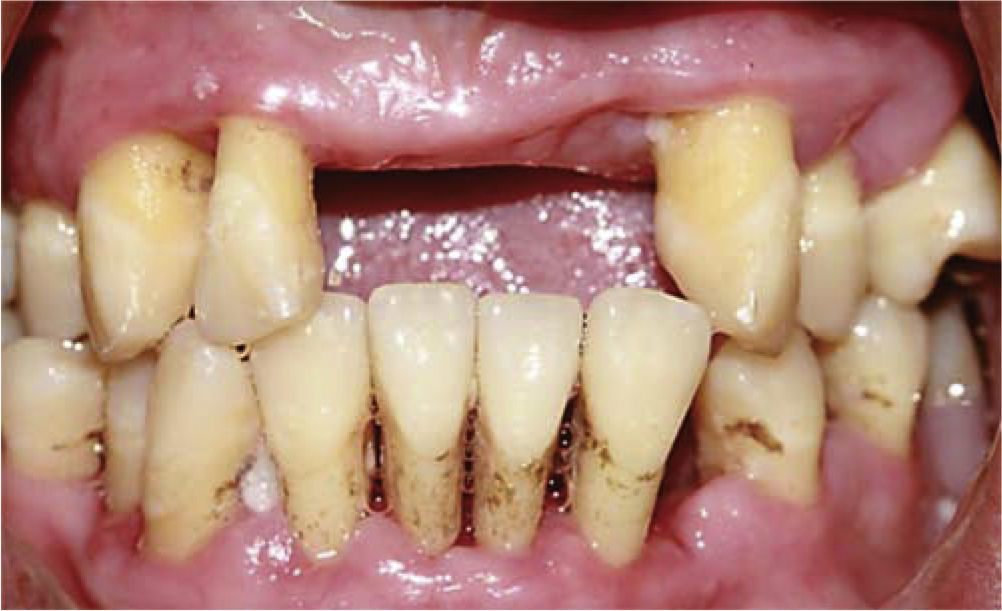
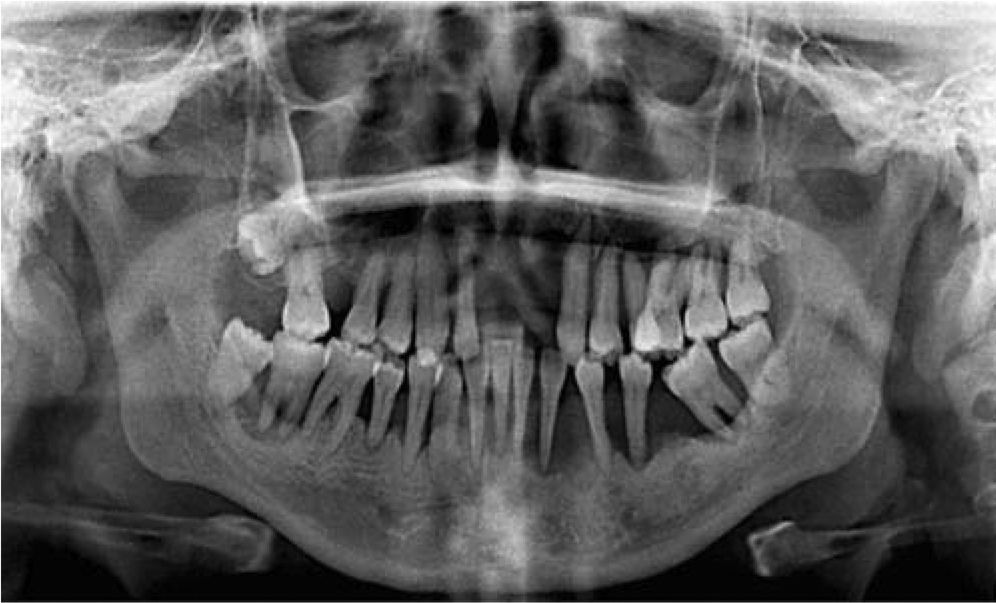
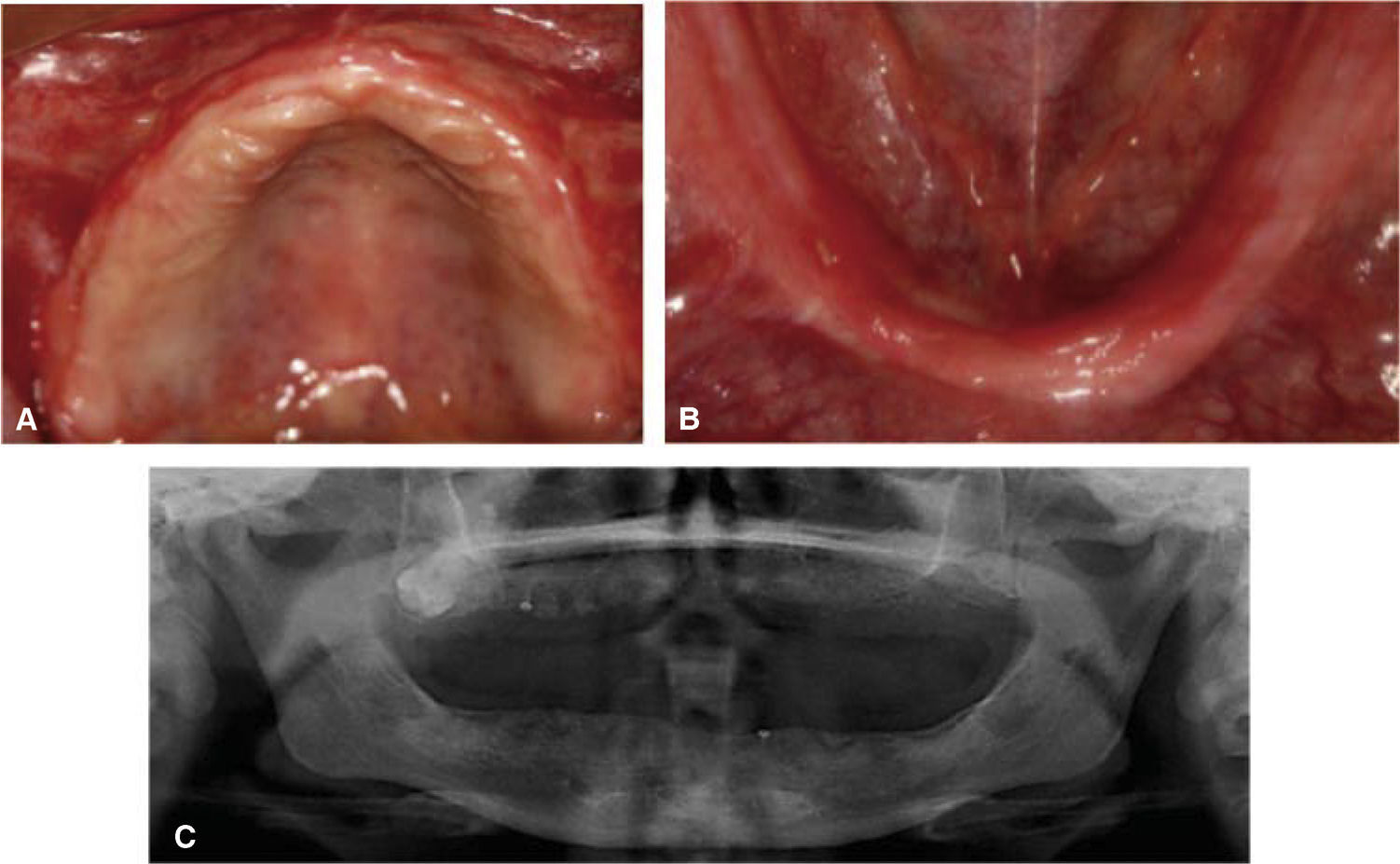
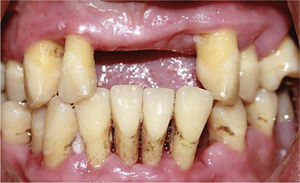
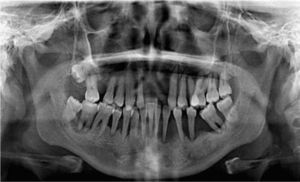
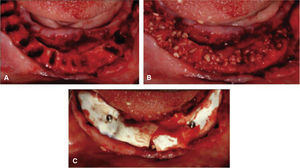
CASO CLÍNICOSe presenta al Servicio de Implantología paciente femenino de 25 años de edad, que refiere como antecedentes personales patológicos padecer diabetes mellitus tipo 2 desde hace tres años controlada con metformina. A la exploración bucal se observa un maxilar parcialmente edéntulo, presenta migración patológica generalizada, con depósitos de cálculo, exudado purulento, evidente inflamación gingival, movilidad dental grado II y III; durante el sondeo periodontal presenta pérdida de inserción mayor a 5mm (Figura 1A). Radiográficamente presenta resorción ósea severa, con defectos óseos múltiples (Figura 1B). Con base en lo anterior se diagnosticó a la paciente con una periodontitis agresiva generalizada severa asociada a diabetes mellitus con un pronóstico desfavorable para todos los dientes.
Después de analizar varias alternativas de tratamiento, se determinaron dos fases quirúrgicas y una fase protésica: en una primera fase se decidió realizar extracciones múltiples con preservación de reborde y elevación de piso del seno maxilar bilateral; una vez que se cumplieron los tiempos de integración de los injertos óseos se planea la segunda fase que consistió en la colocación de 12 implantes endoóseos; 6 en el maxilar y 6 en la mandíbula; finalmente en la tercera fase o de rehabilitación donde se colocaron 2 prótesis fijas implantoretenidas.
MEDIDAS PREOPERATORIASAntes de iniciar el tratamiento quirúrgico se verificó el nivel glucémico de la paciente con la ayuda de una hemoglobina glucosilada (HbA1c menor a 7%). El antibiótico de elección fue amoxicilina (2g por vía oral una hora antes de la cirugía), y 500mg cada ocho horas por siete días, colutorios con clorhexidina al 0.12% tres veces al día por 15 días. Se seleccionó amoxicilina como antibiótico, ya que es de amplio espectro y actúa contra los patógenos que con más frecuencia causan complicaciones postoperatorias tras la colocación de implantes como son los estreptococos, anaerobios Gram-positivos y anaerobios Gram-negativos.6 La profilaxis antibiótica, el uso de enjuagues de clorhexidina al 0.12% ha mostrado un claro beneficio al reducir las tasas de fracaso desde un 13.5 al 4.4% en pacientes diabéticos tipo 2, en un periodo de seguimiento de 36 meses.7
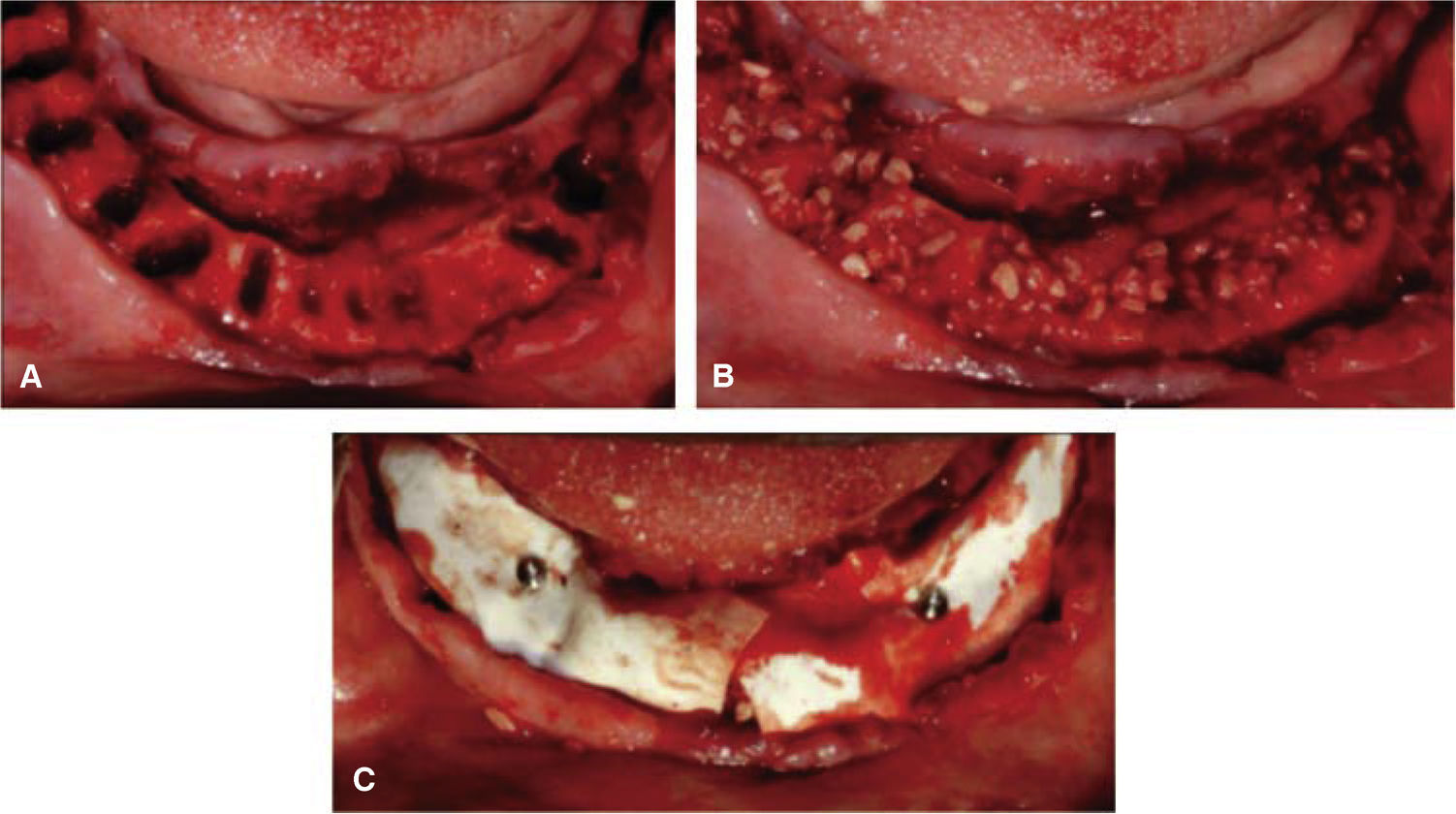
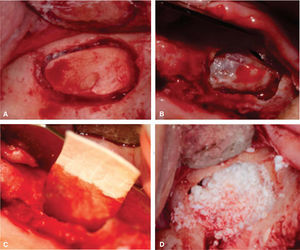
TRATAMIENTO QUIRÚRGICOPrevia anestesia de mepivacaína con epinefrina al 2%, se realizaron las extracciones múltiples con osteoplastia; posteriormente la colocación de aloinjerto a base de hueso cortical desmineralizado y membrana de colágena en ambas arcadas, se estabilizó la membrana con ayuda de tachuelas, el cierre primario de las heridas quirúrgicas fue de primera intención (Figura 2A-C)
Se elaboró una prótesis total inmediata, la cual asentó de una manera pasiva y transitoria. Se mantiene un tiempo de espera de seis meses para lograr la cicatrización de los tejidos blandos y duros.
En una segunda etapa quirúrgica se realizó elevación de piso de seno maxilar bilateral con la técnica de ventana lateral descrita por primera vez por Taum8 y modificada por Boyne y James.9
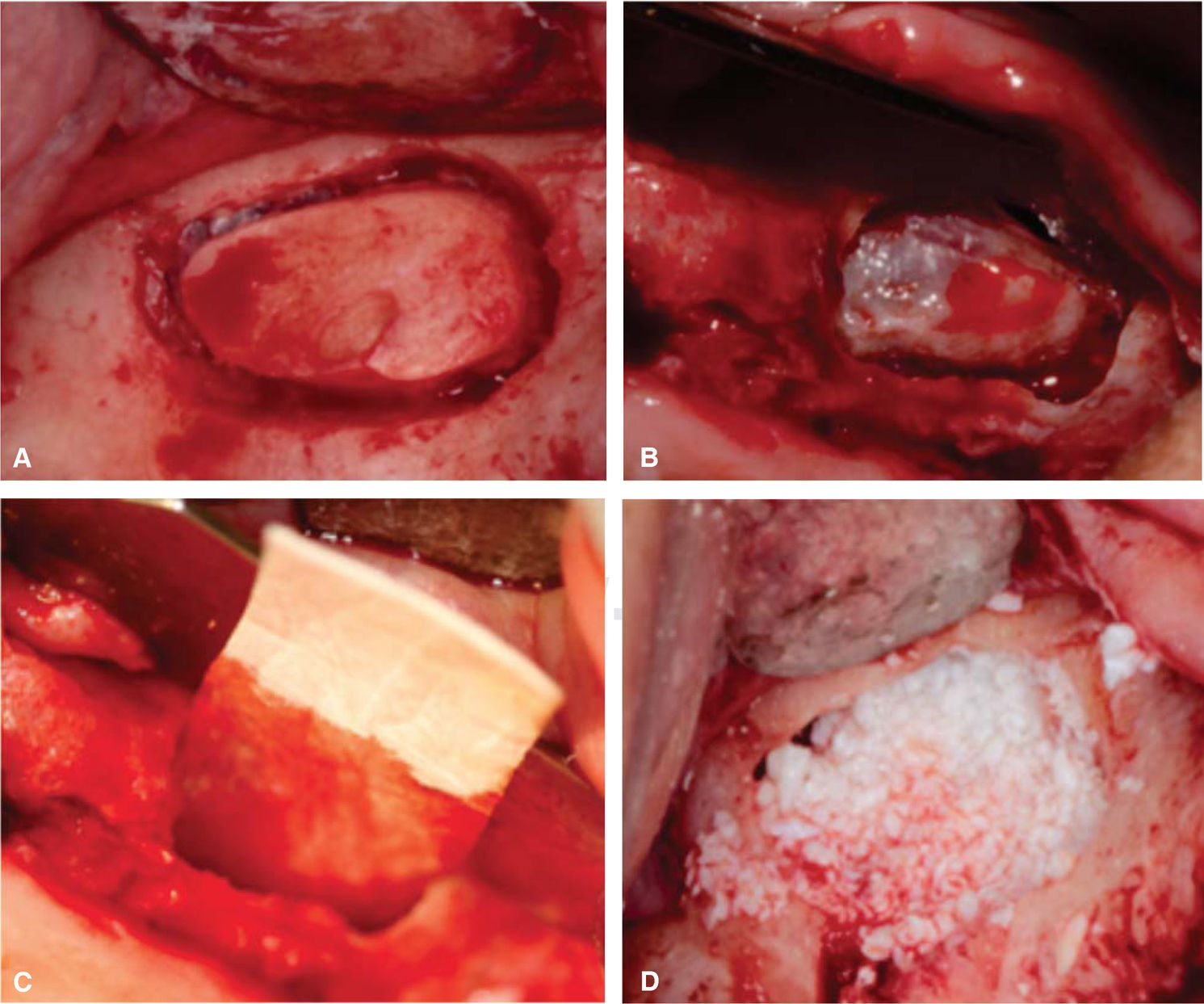
Se abordaron los senos de maxilar realizando la osteotomía de forma oval de aproximadamente 15 × 10mm y se retira el fragmento óseo fresado, en el abordaje del lado derecho se produjo una pequeña perforación (Figura 3A-B), por lo cual se colocó una barrera de colágena que sirve para reparar la perforación y proteger el acceso al seno.10,11 Se decidió colocar injerto óseo bovino, ya que ha demostrado favorecer la integración de los implantes gracias a su lenta reabsorción (Figura 3C-D).12,13
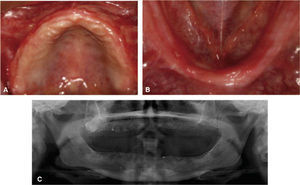
PLANEACIÓN QUIRÚRGICA Y TOMOGRÁFICAUna vez transcurridos los seis meses de cicatrización, se realizó un encerado diagnóstico, ya que la regeneración ósea guiada y las elevaciones de piso de seno maxilar presentaron un cambio favorable para la planeación y colocación de los implantes (Figura 4A-C).
Se inicia la fase protésica con el encerado diagnóstico (ED) el cual fue duplicado en acrílico transparente para realizar la prueba estética y decidir así el tipo de rehabilitación, ya que la interfase entre el reborde y el encerado diagnóstico es el aspecto más importante en la identificación del problema y en la expectativa que se tiene del resultado final de la prótesis (Figura 5).
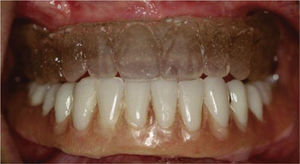
Con la prueba estética se determinó que la rehabilitación sería un par de prótesis fijas híbridas implantorretenidas. Una vez que el paciente y los especialistas quedaron satisfechos con el resultado proyectado, al ED se le colocó un medio de contraste para evaluar por tomografía axial computarizada (TAC) las zonas de colocación de implantes.
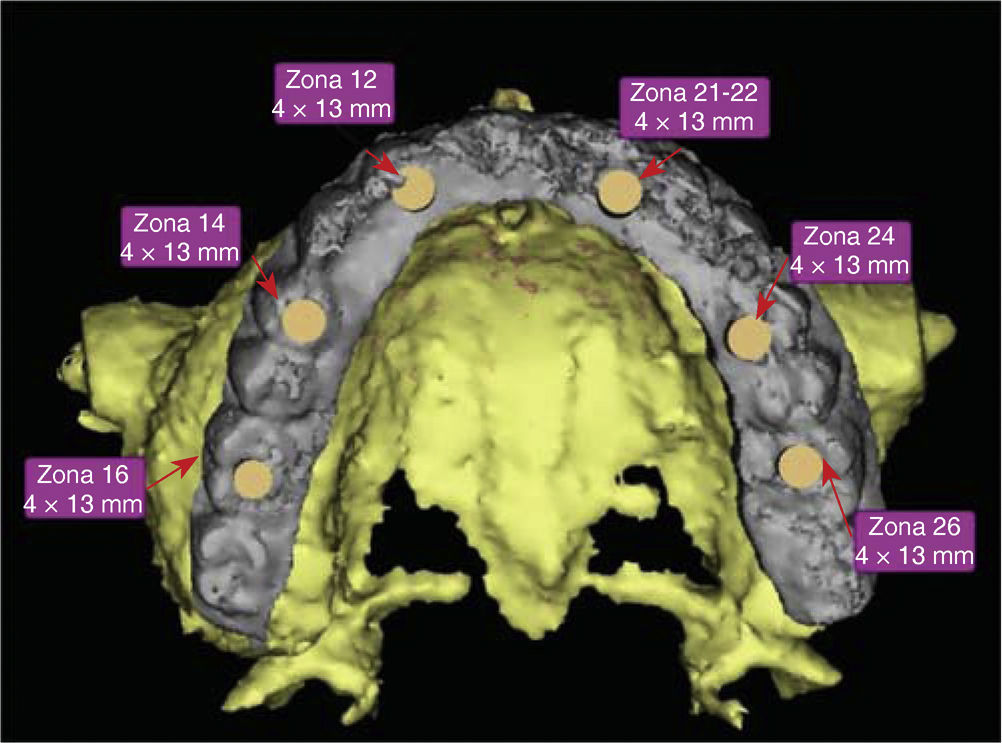
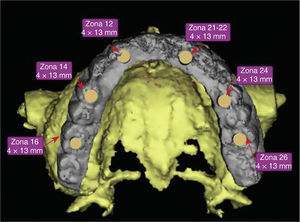
El análisis tomográfico mostró un reborde adecuado para la colocación de implantes; se observó la silueta de los dientes de la guía diagnóstica (Figura 6). La función de la guía es establecer las características del tejido óseo y su relación directa con el tipo de restauración planeada, estableciendo el ángulo que guarda la cresta residual con respecto al perfil axial propuesto de la restauración final, parámetro que este tipo de recurso puede determinar y así obtener una guía tomográfica. Una vez completado el estudio, los datos se cargaron digitalmente para ser procesado con un programa de tercera dimensión (Figura 7).
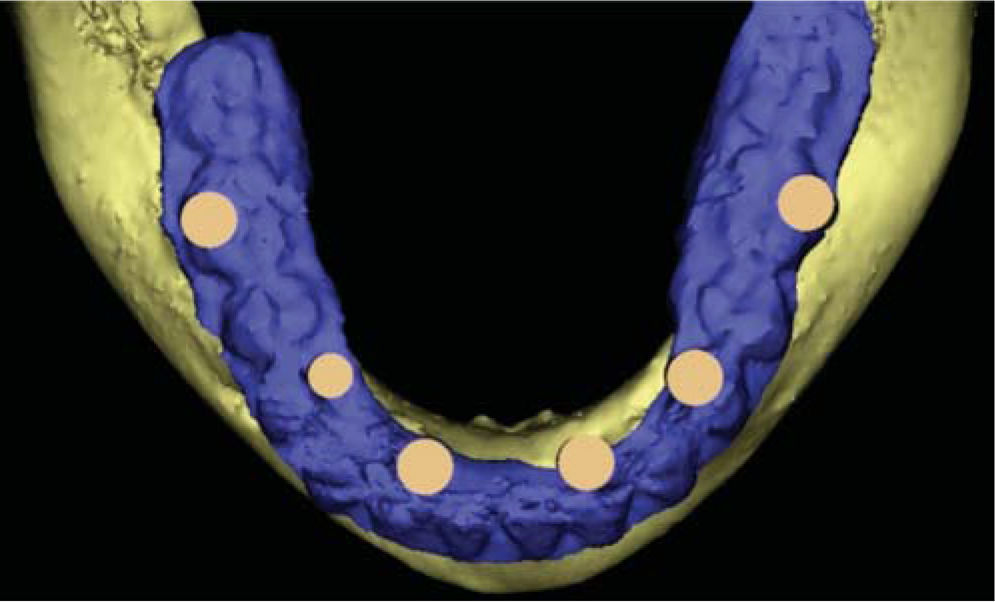
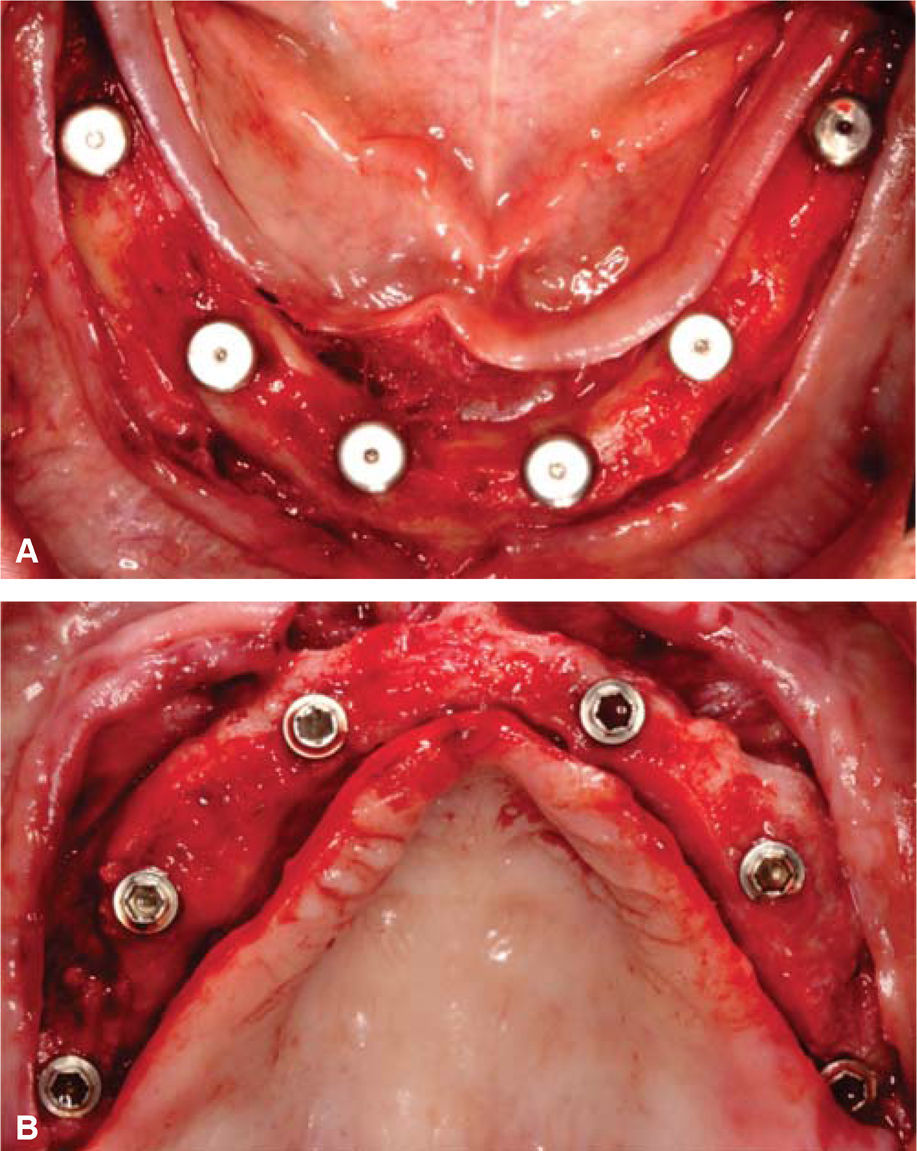
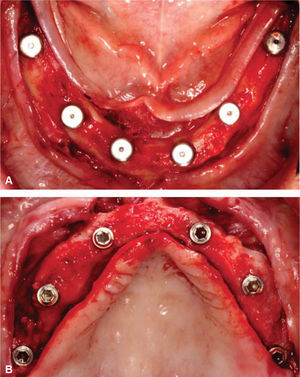
COLOCACIÓN DE IMPLANTESEl buen control glicémico del paciente nos permitió realizar la cirugía de colocación de implantes con los cuidados preoperatorios ya mencionados, así que se realizó un colgajo de espesor total en mandíbula, se verificó el asentamiento de la guía quirúrgica tomográfica la cual fue estabilizada con tornillos de fijación, se inició el protocolo de fresado obteniendo los lechos quirúrgicos y se colocaron seis implantes de conexión externa de diámetro regular distribuidos estratégicamente en las zonas de laterales, primeros premolares y primeros molares, con un torque de inserción mayor a 35N; los colgajos fueron aproximados con sutura Vycril 4-0 (Figura 8A-B). Un mes después se realiza el mismo procedimiento en la arcada superior.
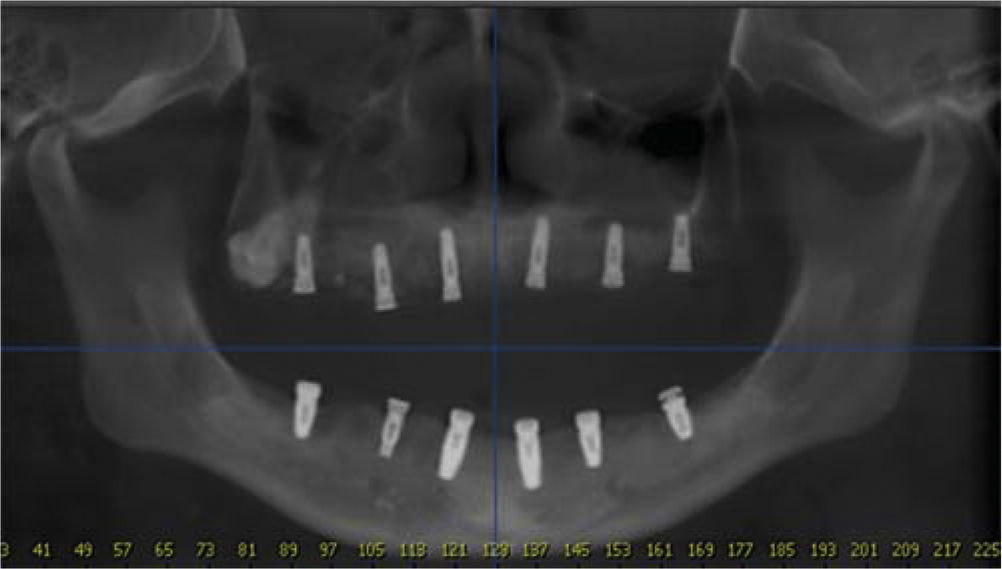
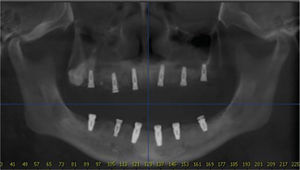
Se toma una radiografía panorámica de control al paciente verificando la posición de los implantes que corresponda a la planeación quirúrgica tomográfica (Figura 9).
DISCUSIÓNTras una revisión de artículos publicados en los últimos 10 años, la tasa de supervivencia de los implantes dentales en pacientes con diabetes oscila entre el 88.8 al 97.3% un año después de la inserción del implante y del 85.6 al 94.6% un año después de la carga funcional con prótesis.7,14
Fiorellini publicó un estudio retrospectivo de 215 implantes dentales en 40 pacientes diabéticos, 31 implantes fracasaron, de los cuales 24 (11.2%) ocurrieron en el primer año de carga funcional. Este análisis muestra una tasa de supervivencia del 85.6% después de 6.5 años.
Olson JW, y cols de igual manera realizaron un estudio prospectivo con 89 pacientes diabéticos tipo 2,178 implantes dentales en mandíbula los cuales reportan una tasa de fracaso temprano: 2.2% (4 implantes) y una tasa de fracaso tardío (un año después de la colocación de la prótesis) del 7.3%.15
El hecho de que la mayoría de fracasos se produzca tras la segunda fase quirúrgica y durante el primer año de carga funcional, podría indicar que la afectación microvascular es uno de los factores que intervienen en el fracaso de los implantes en pacientes diabéticos.16,17
Morris HF, y Farzard P, concluyen que, pese a que existe mayor riesgo de fracaso en el paciente diabético, el mantenimiento de niveles adecuados de glucosa en sangre junto con otras medidas, mejoran los porcentajes de supervivencia de los implantes en estos pacientes.7,17
CONCLUSIONESEl diagnóstico tardío de la periodontitis agresiva puede llevar al edentulismo en pacientes jóvenes y disminuir su calidad de vida.
La higiene adecuada, el control glicémico riguroso así como su programa de mantenimiento, ayudará a disminuir el riesgo de padecer periimplantitis; lo que conllevaría a la pérdida de los mismos.
RECONOCIMIENTOSPlaneación quirúrgica y protésica.
C.D.Esp. Salvador de la Maza
Mto. Juan Carlos Berrueto Luna
Diseño Informático Tridimensional.
Salvador Gómez Crespo.
Egresado
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/facultadodontologiaunam