Introducción
Los pacientes con enfermedad pulmonar obstructiva crónica (EPOC) presentarán un incremento de la colonización de su árbol respiratorio a medida que empeora su función pulmonar. La aspergilosis pulmonar es una infección respiratoria producida por el hongo colonizador Aspergillus spp. La especie Aspergillus terreus produce con rara frecuencia esta enfermedad, sin embargo, se caracteriza por tener una alta mortalidad y una resistencia a ciertos antifúngicos. Es importante sospechar esta infección precozmente para iniciar el tratamiento oportuno y reducir la elevada morbimortalidad de esta infección respiratoria.
Observación clínica
Varón de 69 años que fue remitido a nuestro hospital para estudio de síndrome constitucional, derrame pleural y neumonía de mala evolución. Entre sus antecedentes destacaban la presencia de una probable tuberculosis bien tratada en la infancia y EPOC grado II de la Global Obstructive Lung Disease (GOLD) sin tratamiento con corticoides orales. Entre sus hábitos tóxicos resaltaba el haber sido fumador de 42 paquetes/año. Al examen físico, el paciente presentaba un bajo estado nutricional. Se encontraba despierto y orientado. A la auscultación pulmonar, se observaban crepitantes bibasales. El resto de la exploración fue normal.
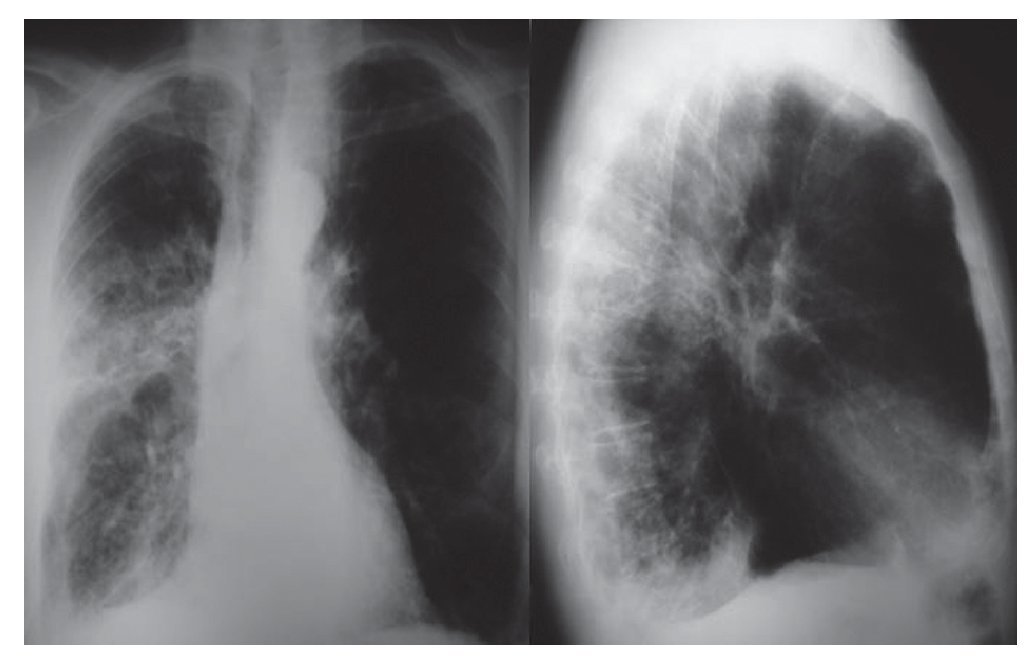
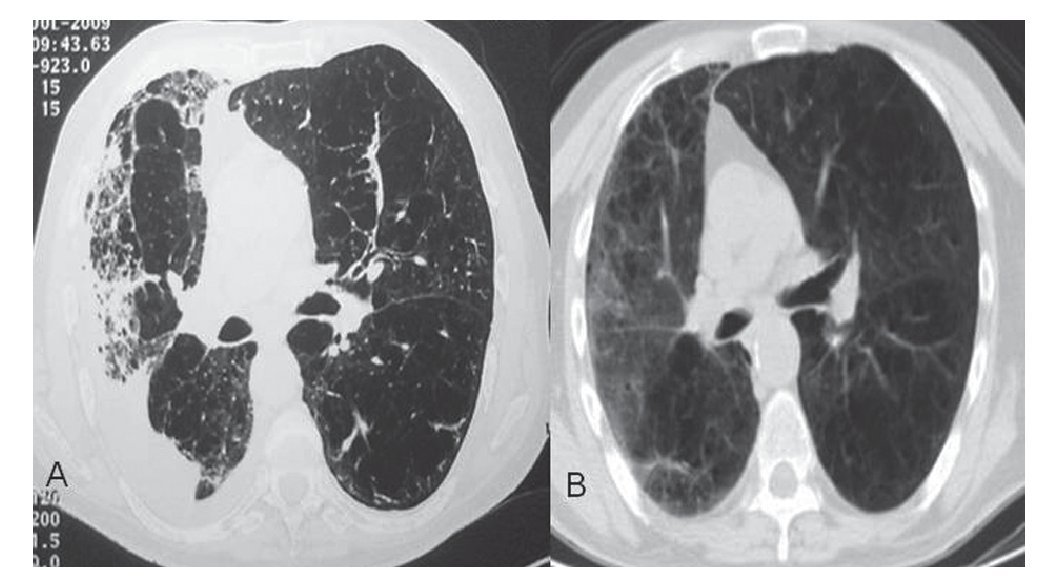
Se practicó una analítica sanguínea siendo normales el hemograma y la coagulación. En la bioquímica destacaba la proteína C reactiva de 81,17 mg/l. La gasometría arterial evidenció el pH 7,44, la pO2 79,1 mmHg y la pCO2 34,8 mmHg. El electrocardiograma era normal. Se le realizaron hemocultivos, serología para neumonías atípicas y serología para el virus de la inmunodeficiencia humana (VIH) que fueron negativas. El estudio inmunológico no mostró ninguna inmunodeficiencia. Se le realizó una radiografía de tórax que mostró signos de broncopatía crónica, acompañados de pérdida de volumen y de tractos fibrosos en hemitórax derecho (fig. 1). En la tomografía de tórax se apreció una importante destrucción parenquimatosa sobre todo en el pulmón derecho, con bronquiectasias de tracción e infiltrados relacionados con proceso infeccioso (fig. 2A). Se le solicitaron cultivos de esputo en los que se aislaron Candida glabrata y Candida parapsilosis, siendo negativos para bacterias y para micobacterias. La prueba del antígeno de galactomanano tuvo resultados negativos. En la fibrobroncoscopia que se le practicó se observaron signos de broncopatía crónica y se aisló en el lavado broncoalveolar (BAL) hongos filamentosos tipo Aspergillus terreus. Se inició tratamiento con voriconazol y se ajustó la dosis a niveles séricos terapéuticos (1-5 ug/ml). El tratamiento se mantuvo durante seis meses. La evolución del paciente fue favorable, tanto clínica como radiológica (fig. 2B).
Figura 1 Radiografía de tórax posteroanterior y lateral: se puede observar la presencia de pérdida de volumen y de tractos fibrosos en el hemitórax derecho.
Figura 2 Tomografía axial computarizada de tórax: corte a nivel de bronquios principales. A) Signos de destrucción del parénquima pulmonar derecho, asociados a derrame pleural ipsi-lateral. B) Resolución casi completa de las lesiones en hemitórax derecho.
Discusión
El género Aspergillus spp. se ha convertido en el patógeno fúngico aéreo más prevalente en las ciudades desarrolladas y produce diferentes enfermedades como son la aspergilosis broncopulmonar alérgica, el micetoma y la aspergilosis pulmonar invasiva1,2. La mayoría de estas entidades son causadas por A. fumigatus, y sólo el 3-12% las produce A. terreus3. La enfermedad pulmonar invasiva ocurre predominantemente en huéspedes inmunosuprimidos4. En el caso de la infección por A. terreus, se ha descrito que la administración previa de anfotericina es su principal factor de riesgo5. Nuestro paciente no tenía antecedente de inmunosupresión ni de tratamiento previo con anfotericina. En cuanto a la aspergilosis invasiva en pacientes con EPOC, se ha publicado que la mayoría de los casos ocurren en personas en tratamiento con corticoides y que el 1% de los enfermos con aspergillosis invasiva presentan también EPOC6,7. El A. terreus es una especie que raramente causa aspergillosis invasiva en pacientes con EPOC8. Los factores fisiopatológicos posiblemente implicados son la limpieza inadecuada de las conidias y la alteración de la fagocitosis9,10. El cuadro clínico es compatible con el de una neumonía de evolución tórpida, con fiebre, disnea y con presencia de reactantes de fase aguda, como en el caso de nuestro enfermo2.
El diagnóstico se realiza aislando el hongo en el esputo, lo que es posible hasta en el 48% de los casos11. La presencia de un resultado positivo no es diagnóstico de aspergilosis invasiva, pero sí lo es de alta sospecha cuando además, el paciente presenta una clínica compatible y el antecedente de uso de corticoides2. La prueba de detección del antígeno de galactomanano ha mostrado cierta utilidad en pacientes con neoplasias hematológicas12, no así en pacientes con EPOC13. En cuanto a la radiología, se pueden observar nódulos, condensaciones o signos típicos como el signo del halo, que es más frecuente en pacientes con enfermedades hematológicas2. Se requiere en muchas ocasiones la presencia de técnicas invasivas para el diagnóstico microbiológico y patológico de la enfermedad. La fibrobroncoscopia con la técnica de lavado broncoalveolar tiene una sensibilidad del 46-77%14. Para confirmar el diagnóstico se necesita demostrar la presencia de tejido pulmonar invadido por el hongo, por lo que pueden realizarse biopsias bronquiales o transbronquiales en la fibrobroncoscopia, punción con aguja fina, o biopsias pulmonares abiertas para lograr este objetivo2. El voriconazol es el fármaco indicado en el tratamiento15. También pueden plantearse cirugías si las lesiones se encuentran cerca de los vasos pulmonares16. La mortalidad de la aspergilosis invasiva por A. terreus en pacientes con EPOC es alta, con cifras que llegan al 67%17.
Aunque la presencia de Aspergillus en las vías respiratorias de los pacientes con EPOC es frecuente, la aspergilosis invasiva es una infección inusual. Esta enfermedad se debe considerar en el diagnóstico diferencial de neumonías de mala evolución. El A. terreus raramente causa esta enfermedad invasiva, pero debido a su alta mortalidad, debe incluirse siempre en el diagnóstico diferencial de infecciones respiratorias de mala evolución en pacientes con EPOC.
*Autor para correspondencia.
Correo electrónico:carlinjavier@hotmail.com (C.J. Carpio).
Recibido el 27 de septiembre de 2010;
aceptado el 31 de enero de 2011