Avaliar a repercussão da fisioterapia respiratória com a técnica de aumento do fluxo expiratório sobre a hemodinâmica cerebral de recém‐nascidos prematuros.
MétodosEstudo de intervenção no qual foram incluídos 40 neonatos prematuros (≤34 semanas) com 8‐15 dias de vida, clinicamente estáveis em ar ambiente ou em uso de cateter de oxigênio. Foram excluídas crianças com malformações cardíacas, diagnóstico de lesão cerebral e/ou em uso de drogas vasoativas. Exames de ultrassonografia com avaliação por dopplerfluxometria cerebral foram feitos antes, durante e depois da sessão de aumento do fluxo expiratório, que durou cinco minutos. Foram avaliadas as velocidades de fluxo sanguíneo cerebral e os índices de resistência e pulsatilidade na artéria pericalosa.
ResultadosA fisioterapia respiratória não alterou significativamente a velocidade de fluxo no pico sistólico (p=0,50), a velocidade de fluxo diastólico final (p=0,17), a velocidade média de fluxo (p=0,07), o índice de resistência (p=0,41) e o índice de pulsatilidade (p=0,67) ao longo do tempo.
ConclusõesA manobra de aumento do fluxo expiratório não afetou o fluxo sanguíneo cerebral em recém‐nascidos prematuros clinicamente estáveis.
To assess the impact of respiratory therapy with the expiratory flow increase technique on cerebral hemodynamics of premature newborns.
MethodsThis is an intervention study, which included 40 preterm infants (≤34 weeks) aged 8‐15 days of life, clinically stable in ambient air or oxygen catheter use. Children with heart defects, diagnosis of brain lesion and/or those using vasoactive drugs were excluded. Ultrasonographic assessments with transcranial Doppler flowmetry were performed before, during and after the increase in expiratory flow session, which lasted 5minutes. Cerebral blood flow velocity and resistance and pulsatility indices in the pericallosal artery were assessed.
ResultsRespiratory physical therapy did not significantly alter flow velocity at the systolic peak (p=0.50), the end diastolic flow velocity (p=0.17), the mean flow velocity (p=0.07), the resistance index (p=0.41) and the pulsatility index (p=0.67) over time.
ConclusionsThe expiratory flow increase technique did not affect cerebral blood flow in clinically‐stable preterm infants.
O controle do fluxo sanguíneo cerebral (FSC) envolve mecanismos neurais e metabólicos complexos, que são ainda imaturos no recém‐nascido pré‐termo (RNPT).1 Portanto, nessas crianças, há uma falha na autorregulação do FSC que se apresenta diretamente dependente da pressão arterial e tem um padrão conhecido como pressão passiva. A imaturidade do controle do fluxo sanguíneo cerebral se dá principalmente nos RN com idade gestacional de até 34 semanas, quando a matriz germinativa começa a involuir.2 A matriz subependimária, que se localiza na região adjacente aos ventrículos laterais, é local de proliferação neuronal e de células da glia2,3 e é altamente vascularizada por vasos irregulares e com poucas estruturas de apoio em suas paredes.2,4
Devido a questões clínicas, RN sob cuidados intensivos são mais propensos a apresentar flutuações do FSC, o que aumenta o risco de lesões cerebrovasculares hemorrágicas e isquêmicas, como a hemorragia peri‐intraventricular (HPIV) e a leucomalácia periventricular (LPV), respectivamente. Essas doenças neurológicas podem determinar sequelas motoras permanentes de graus variados, a depender da extensão da lesão, bem como distúrbios cognitivos, comportamentais e intelectuais.1,3‐5
As variações do FSC são comumente associadas à obstrução de vias aéreas superiores, às doenças respiratórias graves, à apneia, hipóxia, hipercapnia, hipocapnia, ventilação com pressão positiva intermitente, assincronia com o ventilador, aspiração traqueal e expansão de volume circulatório, bem como cuidados de rotina, tais como troca de fraldas e reposicionamento do tubo endotraqueal, manipulação excessiva e sono agitado.6‐8 Como observado, a grande maioria das situações que comprovadamente causam alterações significativas do FSC nos RNPT está relacionada às disfunções respiratórias decorrentes da imaturidade pulmonar, que levam à necessidade de um maior período de internação hospitalar e apoio ventilatório e, consequentemente, maior risco de complicações associadas à ventilação mecânica e maior morbimortalidade.
Nesse contexto, a fisioterapia respiratória tem se tornado necessária e rotineira na maioria das unidades de terapia intensiva neonatais (UTIN) mundialmente.9 Os principais objetivos da fisioterapia respiratória são a prevenção e o tratamento da obstrução brônquica por acúmulo de secreção, o que contribui para reduzir seus efeitos deletérios, como hiperinsuflação, atelectasia, alterações na relação ventilação‐perfusão e aumento do trabalho respiratório.10,11
Existem poucos trabalhos que investigaram a influência da fisioterapia respiratória sobre lesões cerebrais em RNPT no que diz respeito a alterações do FSC.12–15 Nenhum estudo, até o presente momento, descreveu quantitativamente o padrão de comportamento hemodinâmico cerebral nessa população antes, durante e após a feitura de manobras de fisioterapia respiratória.
O objetivo deste estudo foi avaliar a influência da fisioterapia respiratória sobre o FSC em RNPT clinicamente estáveis.
MétodoTrata‐se de um estudo de intervenção, conduzido nas unidades de terapia intensiva e de cuidados intermediários neonatais do Hospital da Mulher Prof. Dr. José Aristodemo Pinotti, Centro de Atenção Integral à Saúde da Mulher (Caism) da Universidade Estadual de Campinas (Unicamp) e outubro de 2013 a junho de 2014. A amostra estudada consistiu de RNPT com idade gestacional ≤34 semanas, clinicamente estáveis, entre oito a 15 dias de idade pós‐natal, que respiravam espontaneamente em ar ambiente ou com auxílio de cateter nasal de oxigênio e sem contraindicações para a fisioterapia respiratória e decúbito dorsal. Em nosso serviço, todos os RNPT, mesmo sem acometimento pulmonar, têm indicação de fisioterapia respiratória, porém naqueles que necessitam de oxigênio e/ou que apresentam secreções pulmonares e/ou nasais a fisioterapia respiratória é intensificada. Foram excluídos todos os RN com malformações cardíacas e/ou neurológicas, diagnóstico de lesão cerebral (hemorrágica ou isquêmica) durante qualquer período da internação e/ou em uso de drogas vasoativas. Consentimento esclarecido por escrito foi obtido pelo responsável legal de cada um dos sujeitos.
Para o cálculo do tamanho amostral, foi feito um estudo piloto, no qual 10 RNPT foram submetidos a avaliações idênticas às usadas para a coleta de dados deste estudo (descritas mais adiante). Considerando um erro tipo I de 5% e um erro tipo II de 20%, o tamanho amostral foi determinado com a diferença entre as médias para medidas pareadas para todas as variáveis estudadas. Dessa forma, foi determinado um tamanho amostral de 40 recém‐nascidos.
A idade gestacional (IG) foi obtida a partir da data da última menstruação. Caso essa fosse desconhecida ou incerta, considerou‐se a IG estimada em ecografia precoce (menor ou igual a 16 semanas) e/ou a avaliação clínico‐neurológica do neonato pelo método de New Ballard.16 Não consideramos a idade corrigida.
A avaliação do FSC foi feita por meio da ultrassonografia transfontanelar com Doppler, executada pelo mesmo médico neonatologista, a fim de se evitarem variações dependentes do observador. Usou‐se o aparelho Sono Site®, modelo M‐Turbo, com transdutor de 5MHz. Examinou‐se a artéria pericalosa, ramo da artéria cerebral anterior, adjacente ao joelho do corpo caloso. Essa artéria foi escolhida por ser bastante usada em estudos científicos para exames similares,17 bem como por seu fácil acesso através da fontanela anterior. Foram avaliados velocidade média de fluxo (VMF), pico de velocidade sistólica de fluxo (VFPS), velocidade de fluxo diastólica final (VFFD), índice de resistência (IR=VFPS‐VFFD/VFPS) e índice de pulsatilidade (IP=VFPS‐VFFD/VMF).
Os exames foram feitos com o RN posicionado em decúbito dorsal horizontal, com a cabeça na linha média, e mantido em repouso ou atividade motora reduzida por, aproximadamente, 10 minutos, após os quais foi feita uma ultrassonografia cerebral para a exclusão de lesões cerebrais e, posteriormente, o primeiro exame ultrassonográfico com Doppler (T0). Em seguida, iniciaram‐se as manobras de aumento do fluxo expiratório (AFE) durante cinco minutos. O exame foi repetido no 2° (T1) e no 5° (T2) minutos de fisioterapia e no 10° minuto após a finalização das manobras (T3). Após os testes, os RN receberam os cuidados de enfermagem, segundo a rotina do serviço. Os exames foram feitos uma hora antes do próximo horário de alimentação, para evitar vômitos e broncoaspiração. Os pacientes em jejum e os alimentados com dieta em infusão contínua em bomba de infusão ou nutrição parenteral foram avaliados uma hora antes do próximo cuidado de enfermagem para não interromper o horário de descanso e sono do RN. Os RN que se apresentavam agitados ou chorosos, durante a sessão de fisioterapia respiratória, foram acalmados com solução de sacarose 25% e/ou sucção não nutritiva com chupeta ou dedo enluvado. Todas as ecografias cerebrais de rotina, feitas posteriormente aos exames para este estudo, foram sistematicamente acompanhadas pelos pesquisadores.
A técnica de fisioterapia escolhida foi a de AFE lenta, adaptada aos pacientes prematuros, e aplicada sempre pelo mesmo fisioterapeuta de forma consistente e padronizada. Essa manobra consiste em aplicar lentamente, com uma das mãos, uma pressão leve sobre o tórax do paciente, no sentido oblíquo (cefalocaudal e anteroposterior), que se inicia no fim do platô inspiratório e termina no fim da expiração, a qual é prolongada. A mão deve ser posicionada entre a fúrcula e o processo xifoide do esterno do RN. A outra mão do terapeuta fica sobre as últimas costelas (sem exercer pressão) como uma ponte, cujos pilares são o polegar e o indicador (ou dedo médio) (fig. 1). Dessa forma, evita‐se o contato com o abdome da criança e limita‐se a expansão das costelas inferiores, o que permite melhor excursão do diafragma e evita aumento da pressão intra‐abdominal.2,18,19 Neste estudo, esse procedimento foi repetido durante cinco minutos, com breve pausa na metade do período para feitura do exame. Essa técnica de fisioterapia respiratória foi escolhida por ser atualmente uma das mais usadas em nosso serviço.
Foram coletadas variáveis sociodemográficas maternas e neonatais a partir do prontuário médico para a caracterização da amostra. Foram computadas as frequências absoluta e percentual das variáveis qualitativas e estatística descritiva das variáveis quantitativas, com valores de medidas de tendência central, posição e dispersão (média, desvio padrão e valores mínimo e máximo).
Frequência cardíaca e saturação de oxigênio foram acompanhadas continuamente em monitor multiparamétrico. A frequência respiratória foi avaliada por contagem visual. A pressão arterial (PA) foi aferida de forma não invasiva pelo método oscilométrico automatizado com monitor multiparamétrico, preferencialmente no membro superior direito.
Para investigar se a fisioterapia respiratória promoveu alteração do FSC, usou‐se análise de variância para medidas repetidas com as variáveis respostas transformadas em postos (ranks). Cada criança serviu como seu próprio controle. A variável gemelaridade foi usada para ajuste nos modelos, a fim de se evitar viés estatístico, uma vez que os RN gemelares não têm antecedentes obstétricos independentes. O nível de significância estatística adotado foi p<0,05. A análise estatística foi feita por meio do programa The SAS System for Windows, versão 9.2 (2002‐2008).
O protocolo referente a este estudo foi aprovado pela Comissão de Pesquisa do Caism e pelo Comitê de Ética em Pesquisa local sob protocolo 24/2013 e parecer 421.237, respectivamente.
ResultadosForam recrutados para este estudo 42 RN, dos quais dois foram excluídos devido à presença de leucomalácia periventricular (LPV), observada em ecografia transfontanelar pré‐alta hospitalar. Dessa forma, foram incluídos 40 recém‐nascidos, cuja maioria (95%) respirava em ar ambiente, era do sexo masculino (52,5%) e nascera via parto cesariano (67,5%). A idade gestacional e pós‐natal média foi de 31,8±1,6 semanas (variação: 28‐34) e 10,9±1, 9 dias (variação: 8‐15), respectivamente. Os RN apresentaram um peso de nascimento médio de 1.658±539g, de 830 a 3.840g. Quinze RN (37,5%) apresentaram peso de nascimento abaixo de 1.500g. A maioria dos pacientes (70%, n=28) foi considerada adequada para a idade gestacional, enquanto 27,5% (n=11) eram pequenos para a idade gestacional e apenas um (2,5%) foi considerado grande para a idade gestacional. Ao exame os pacientes tinham em média 1.617±519g, de 840 a 3.900g. Dos RN, 10 (25%) eram gemelares. Com relação aos antecedentes maternos, 12 (30%), quatro (10%) e sete (17,5) eram filhos de mãe hipertensas, tabagistas e diabéticas, respectivamente. Dos pacientes, oito (20%) eram filhos de mãe que fizeram uso de sulfato de magnésio e 33 (82,5%) de mães que receberam corticoide antenatal. As morbidades neonatais mais frequentemente observadas foram risco para infecção ovular (n=20, 50%), desconforto respiratório (n=36, 90%), uso de surfactante (n=20, 50), persistência do canal arterial (n=9, 22,5%).
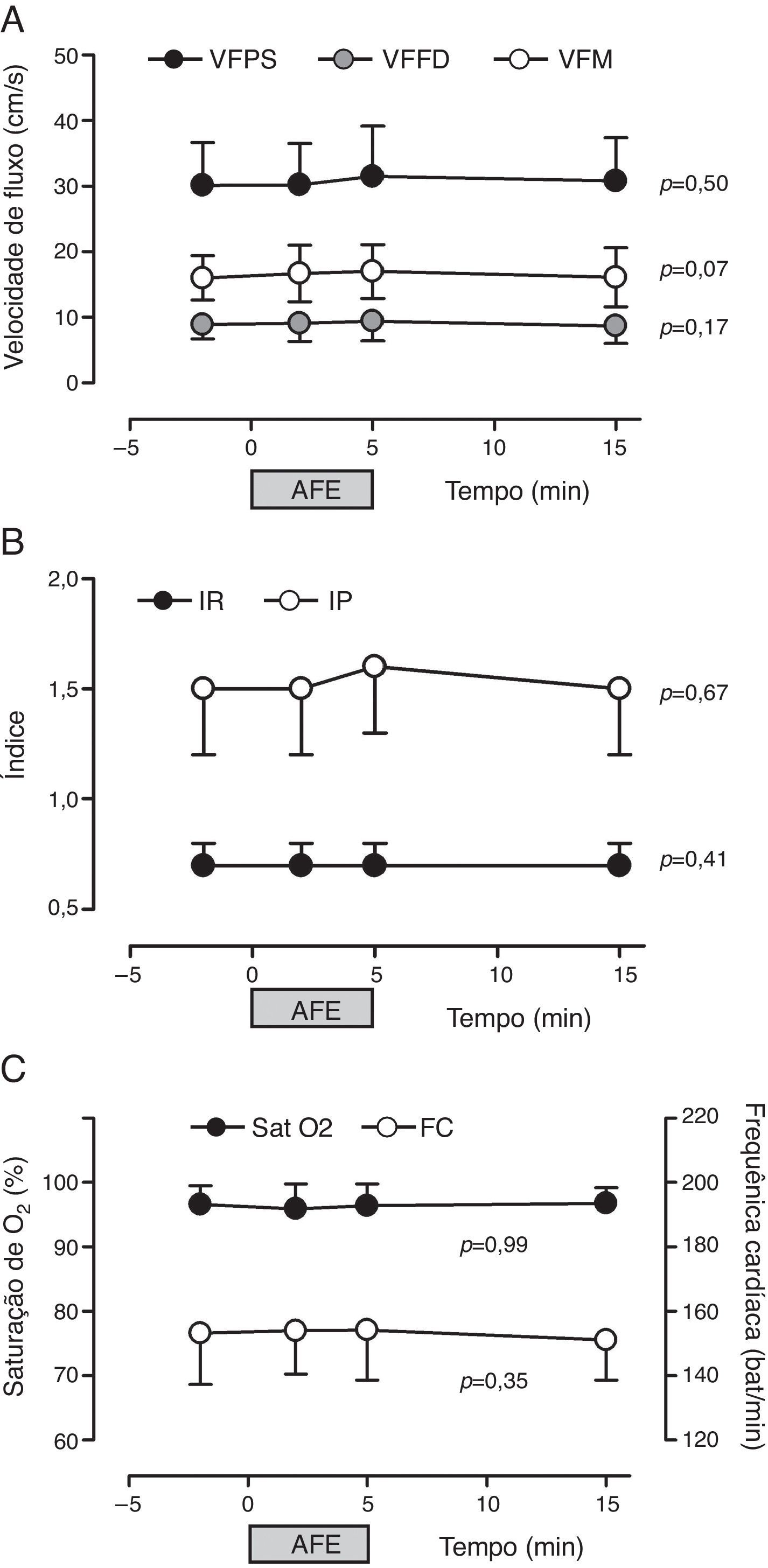
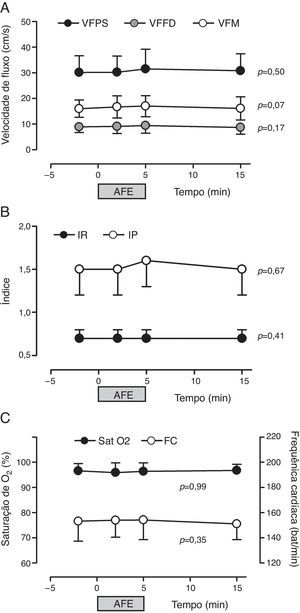
Nenhuma variável de FSC estudada (VFPS, VFFD, VFM, IR e IP) foi alterada significativamente pelas manobras de fisioterapia respiratória ao longo do tempo (T0, T1, T2 e T3) (fig. 2).
Influência da fisioterapia sobre as velocidades do fluxo sanguíneo cerebral (A), índices de resistência e pulsatilidade (B) e saturação de oxigênio e frequência cardíaca (C) de recém‐nascidos prematuros (n=40). VFPS, pico de velocidade sistólica de fluxo; VFM, velocidade média de fluxo; VFFD, velocidade de fluxo diastólica final; IP, índice de pulsatilidade; IR, índice de resistência; SatO2, saturação periférica de oxigênio; FC, frequência cardíaca; AFE, aplicação da técnica de aumento do fluxo expiratório.
A saturação de oxigênio da hemoglobina (p=0,99) e a frequência cardíaca (p=0,07) não sofreram alterações significativas com a fisioterapia respiratória ao longo do tempo e estavam dentro dos limites de normalidade (fig. 2). A pressão arterial sistólica (PAS, 70,5±17,5), diastólica (PAD, 39,7±11,8) e média (PAM, 47,7±10,3), bem como a frequência respiratória (FR, 49,2±10,5), também estava dentro da normalidade20 e, após a sessão de fisioterapia, mostrou‐se semelhante aos valores prévios de T0 (FR: 53,5±10,5rpm; PAS: 68,8±12,3mmHg; PAD: 38,2±10,3mmHg; PAM: 46,1±7,5mmHg).
DiscussãoO presente estudo mostrou, de forma inédita, que a fisioterapia respiratória com a técnica de AFE não alterou de forma significativa as velocidades de FSC, nem pareceu modificar a resistência vascular cerebral em RNPT clinicamente estáveis. Alguns estudos investigaram a relação entre a fisioterapia respiratória e a ocorrência de lesões cerebrovasculares.12‐15 No entanto, até o presente momento, desconhecemos a existência de trabalhos em que tenham sido avaliados os parâmetros de velocidade de FSC em RNPT antes, durante e depois de qualquer manobra de fisioterapia respiratória.
No fim da década de 1990, Harding et al.15 observaram a ocorrência significativa de porencefalia encefaloclástica em RN de extremo baixo peso e identificaram a fisioterapia respiratória como um dos fatores predisponentes. Na época, esses resultados geraram grande polêmica e, a partir daí, novos estudos sobre esse tema foram feitos, os quais demonstraram ausência de associação entre manobras de fisioterapia respiratória e lesões cerebrais em prematuros.12‐14,21 No entanto, esses estudos avaliaram técnicas fisioterapêuticas diferentes, como a vibração e percussão associadas ou não à aspiração traqueal. Apenas um estudo encontrado abordou a associação da técnica de AFE com a ocorrência de LPV e HPIV em RNPT. Os autores concluíram que a AFE não aumenta a incidência de lesão cerebral em RN com insuficiência respiratória, bem como não piora as lesões pré‐existentes.12
Cerqueira‐Neto et al.22 estudaram a hemodinâmica cerebral de 20 pacientes adultos com trauma craniencefálico grave, durante a fisioterapia respiratória (vibração torácica, AFE e aspiração endotraqueal com instilação de soro fisiológico). Os pacientes estavam sedados, recebiam analgésicos e bloqueador neuromuscular, estavam intubados e em ventilação mecânica invasiva. A pressão intracraniana (PIC) desses pacientes foi monitorada por meio de um cateter intraventricular. Os autores observaram que as manobras fisioterápicas de vibração torácica e AFE não produziram efeitos significativos sobre PIC, PAM e pressão de perfusão cerebral. No entanto, a aspiração endotraqueal aumentou significativamente PIC e PAM, que retornaram aos níveis basais em 10 minutos. Os autores sugerem que o aumento da PIC possa estar associado ao aumento da PAM e à limitação da autorregulação do fluxo sanguíneo cerebral, a qual pode ocorrer em pacientes com trauma craniencefálico grave,23 assim como no RNPT.1 Outro estudo relevante é o de Maynard et al.,24 que avaliaram o padrão da velocidade de FSC na artéria cerebral média antes, durante e depois de uma compressão torácica rápida (usada para teste de função pulmonar, mas que pode ser comparável à técnica de AFE rápida) em 12 RNPT e RN a termo. Os autores observaram um aumento significativo da VFFD e redução do IP durante a manobra, com retorno aos valores basais imediatamente após a liberação torácica. Espirros e vocalizações suaves produziram alterações semelhantes àquelas observadas durante a compressão torácica rápida. No presente estudo, alguns RN apresentaram espirro e/ou tosse durante a sessão de fisioterapia, o que é esperado. Uma limitação deste estudo foi não termos testado as influências isoladas de choro, tosse, espirro, soluços e vocalizações. Além disso, devido a dificuldades técnicas, as medidas de fluxo sanguíneo cerebral não foram tomadas no momento exato da compressão torácica.
Como atualmente a técnica de AFE é ampla usada nas UTIN, consideramos de grande importância avaliar quantitativamente seus efeitos sobre o FSC em prematuros, uma vez que essa manobra envolve compressão, mesmo que leve e lenta, de um tórax mais complacente. Não se sabe se essa situação poderia alterar a pressão intratorácica a ponto de afetar o retorno venoso e, dessa forma, alterar o FSC. Ressaltamos ainda que a técnica usada para prematuros não envolve a aplicação de pressão abdominal, a qual, na descrição original da técnica, deve ser aplicada em direção contrária àquela da aplicação da pressão torácica.18 É possível que a pressão exercida sobre o abdômen possa aumentar de forma significativa a pressão intra‐abdominal e, consequentemente, a pressão intratorácica e a PIC, porém essa possibilidade ainda não foi demonstrada. Vale notar que a equipe de fisioterapia do nosso serviço só atende RNPT após 72 horas de vida. Existe grande preocupação de se causarem variações do FSC nos RNPT, principalmente os de menores IG e peso de nascimento (<1.500g), devido à instabilidade hemodinâmica observada no período pós‐natal, particularmente dentro das primeiras 72 horas,25‐28 nas quais ocorrem maiores flutuações da circulação cerebral devido à autorregulação por pressão passiva1,27 e, consequentemente, é maior o risco de lesões cerebrovasculares hemorrágicas (HPIV) e/ou isquêmicas (LPV)1 e suas complicações. No entanto, há evidências de que o FSC ainda se encontra em estabilização durante a primeira e a segunda semanas de vida,29,30 o que justifica a investigação da nfluência da fisioterapia respiratória nas crianças com idade pós‐natal de oito a 15 dias. Uma limitação deste estudo é que não foi considerada a idade gestacional corrigida dos pacientes no momento do procedimento. Optamos por usar a idade cronológica como fator de risco para alteração do desfecho, pois esse foi o critério de seleção dos sujeitos. De qualquer forma, apenas quatro pacientes apresentaram idade corrigida superior a 34 semanas no momento do exame.
Nem todos os pacientes deste estudo tinham indicação absoluta de fisioterapia respiratória, já que a grande maioria se encontrava estável clinicamente e sem suporte de oxigênio. Por outro lado, a terapia foi indicada para os pacientes dependentes de oxigênio e para aqueles que apresentavam secreção pulmonar e/ou nasal. Vale ressaltar que nenhum sujeito tinha contraindicação para essa intervenção, a qual não traria qualquer prejuízo para o paciente. Portanto, a população de estudo era heterogênea com relação à indicação da terapia pulmonar, mas estável do ponto de vista clínico.
Além disso, é importante citar que as crianças não foram acompanhadas após a alta hospitalar. Alguns pacientes receberam alta logo após a avaliação para este estudo. As altas precoces se deveram a quadro clínico favorável ou a transferência inter‐hospitalar, o que foi o caso de 18 das 40 crianças estudadas. Portanto, não temos informações quanto ao possível aparecimento de lesões cerebrais mais tardias.
O conhecimento de fatores passíveis de alterar o FSC de RNPT é importante para a prevenção e o controle de complicações relacionadas à prematuridade, como as lesões cerebrovasculares. Como a grande maioria dos prematuros necessita de fisioterapia respiratória, é importante que se conheça o padrão da hemodinâmica cerebral desses pacientes durante a aplicação das técnicas fisioterápicas mais usadas. Essa informação pode contribuir para melhor cuidado dos neonatos, bem como melhor prevenção, tratamento e controle das doenças e complicações cerebrais que os acometem. Além disso, poderá auxiliar os fisioterapeutas na adequada indicação de terapia respiratória com maior segurança.
Pode‐se dizer que a AFE é uma técnica de fisioterapia segura quando aplicada em RNPT clinicamente estáveis, uma vez que não provocou alterações significativas do FSC. Nesta pesquisa, foram analisados RN clinicamente estáveis como um primeiro passo para avaliação da segurança da técnica. A extrapolação desses resultados em crianças clinicamente instáveis e nos primeiros dias de vida deve ser vista com cautela e se torna um campo interessante para novos estudos abordando o RNPT gravemente doente.
FinanciamentoO estudo não recebeu financiamento.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Os autores agradecem a Lúcio Gurgel e à equipe de enfermagem da Unidade de Terapia Intensiva e cuidados intermediários do Caism pelo apoio indispensável e à Câmara de Pesquisa da Faculdade de Ciências Médicas da Unicamp pelo apoio estatístico.