O hipopituitarismo constitui uma patologia que se associa a aumento da mortalidade, nomeadamente cardiovascular, sendo importante o seu diagnóstico e tratamento precoces. As causas mais frequentes são os tumores hipotálamo‐hipofisários ou as consequências do seu tratamento. A insuficiência hipofisária idiopática corresponde a cerca de 11% dos casos de hipopituitarismo. Descrevemos o caso de uma mulher de 79 anos, com história de várias intercorrências infeciosas com poucos meses de evolução, que recorreu ao serviço de urgência por vómitos, astenia, anorexia e febre. Tendo sido diagnosticada infeção do trato urinário foi decidido o seu internamento. Apresentava fácies ligeiramente edemaciada e apática e perfil tensional tendencialmente baixo. Analiticamente foi verificada anemia microcítica e hiponatremia. Perante a suspeita clínica, foi pedido estudo analítico hipofisário e verificado panhipopituitarismo. Não apresentava evidência sugestiva de diabetes insípida. A RM hipofisária não mostrou alterações de sinal antes e após contraste e a TC cerebral não revelou alterações. O estudo realizado permitiu a exclusão de sarcoidose, hemocromatose, tuberculose e hipofisite linfocítica. Iniciou substituição com hidrocortisona e levotiroxina, tendo‐se verificado franca melhoria clínica. Neste caso, a ausência de história sugestiva de etiologia vascular ou traumática e a ausência de lesões hipofisárias identificáveis conduziu ao estudo de etiologias pouco frequentes de insuficiência hipofisária. O hipopituitarismo é uma patologia rara e na presença de manifestações inespecíficas é necessário um alto índice de suspeição para o seu diagnóstico precoce, sendo fundamental que o clínico esteja alerta para a sua possibilidade.
Hypopituitarism is a condition associated with increased mortality, most commonly caused by cardiovascular disease, hence the importance of early diagnosis and treatment. The most common causes are hypothalamic‐pituitary tumors or the consequences of their treatment. Idiopathic pituitary insufficiency accounts for approximately 10% of all cases of hypopituitarism. We describe the case of a 79 year old woman, who presented at the emergency department with asthenia, anorexia, fever and vomiting. She was admitted for a urinary tract infection. She had an apathetic and puffy face and a low blood pressure profile. Microcytic anemia and hyponatremia were found. Given the clinical suspicion, a biochemical assessment of pituitary function was performed, which was compatible with panhypopituitarism. There were no abnormalities suggestive of diabetes insipidus. The pituitary MRI showed no signal changes before and after contrast and the brain CT scan was normal. The workup performed allowed the exclusion of sarcoidosis, hemochromatosis, tuberculosis and lymphocytic hypophysitis. Replacement with hydrocortisone and levothyroxine was begun, and the patient showed a significant clinical improvement. Because there was no history suggestive of vascular or traumatic etiology and in the absence of an identifiable pituitary lesion, a search for other rare etiologies was performed. Hypopituitarism is a rare condition and in the presence of nonspecific features, a high index of suspicion is the key to an early diagnosis.
O hipopituitarismo (HP), descrito inicialmente por Simmonds em 19141, caracteriza‐se por uma insuficiência completa ou parcial da secreção hormonal pela hipófise anterior, podendo resultar de doença hipotalâmica ou hipofisária2.
Constitui uma patologia rara, estimando‐se que a sua prevalência seja de 45,5 casos por 100.000 habitantes e a sua incidência de 4,2 casos por 100.000/ ano3.
As causas mais frequentes são os tumores hipotálamo‐hipofisários ou as consequências do seu tratamento (cirurgia, radioterapia). Outras causas, no adulto, incluem lesões peri‐hipofisárias (metástases, meningeomas e gliomas), apoplexia, síndroma de Sheehan, hemorragia subaracnoideia, doença cerebrovascular, infeções, hipofisite linfocítica, hemocromatose, histiocitose de células de Langerhans, doenças granulomatosas e traumatismo4. Em doentes com traumatismo cranioencefálico, o hipopituitarismo será muitas vezes subdiagnosticado2. Encontram‐se também descritas manifestações tardias de mutações nos genes de fatores de transcrição hipofisários, associadas a secreção hormonal insuficiente, isolada ou combinada4. A insuficiência hipofisária considerada idiopática corresponde a cerca de 11% dos casos de hipopituitarismo3.
As manifestações clínicas de HP são variáveis e frequentemente inespecíficas, dependendo da causa e do grau de insuficiência hormonal. A sua instalação pode ser bastante insidiosa e a doença subclínica pode passar despercebida5.
Doentes com HP, independentemente da evolução, apresentam excesso de mortalidade, sobretudo por patologia cardiovascular e do foro respiratório6,7.
A insuficiência hipofisária no idoso representa um desafio. A sua etiologia é semelhante à verificada em faixas etárias inferiores, mas os sintomas associados a HP parcial ou completa, como fadiga, diminuição da força muscular e diminuição da libido podem ser atribuídos ao processo de envelhecimento8.
Descrição do casoMulher de 79 anos, que recorreu ao serviço de urgência por quadro agudo de vómitos, astenia, anorexia e febre. Foi diagnosticada infeção do trato urinário (ITU), tendo sido decidido internamento. Tinha sido internada 5 meses antes por infeção respiratória e referia história recente de ITU de repetição. Apresentava antecedentes de colite ulcerosa (em remissão), osteopenia e diabetes mellitus associada a pancreatectomia cefálica (em 2001, por cistadenoma pancreático), sem complicações conhecidas, tratada com dieta. História de menarca aos 11 anos e de uma gestação aos 43 anos associada a parto distócico (cesariana) por pré‐eclâmpsia. Foi submetida a histerectomia com anexectomia bilateral por fibroma uterino aos 49 anos. Sem antecedentes de doença cerebrovascular, traumatismo cranioencefálico ou S. de Sheehan. Encontrava‐se medicada com messalazina (2.400mg por dia), carbonato de cálcio (1.500mg por dia) e colecalciferol (400U. I. por dia). Desconhecia história familiar de endocrinopatias.
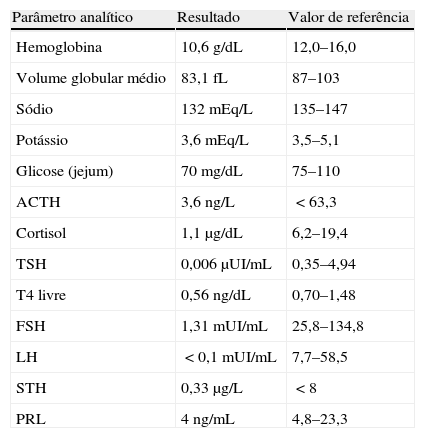
No internamento foi verificada astenia importante, palidez cutânea, fácies apática e edemaciada e pressão arterial baixa (90/63mmHg). Não apresentava outras queixas ou alterações de relevo ao exame objetivo. O estudo analítico mostrava anemia microcítica (Hb 10,6g/dL, MCV 83,1fL), hiponatremia (132mEq/L), normocaliemia (3,6mEq/L), glicemia em jejum de 70mg/dL. O estudo hormonal evidenciava: ACTH (8h)‐ 3,6ng/L (<63,3), Cortisol (8h)‐ 1,1μg/dL (6,2‐19,4), TSH ‐ 0,006μUI/mL (0,35‐4,94), T4L ‐ 0,56ng/dL (0,70‐1,48), FSH ‐ 1,31mUI/mL (25,8‐134,8), LH ‐<0,1mUI/mL (7,7‐58,5), STH ‐ 0,33μg/L(<8), PRL‐ 4ng/mL (4,8‐23,3) (tabela 1). Não apresentava elevação dos anticorpos antitiroideus. Clínica e analiticamente não manifestou alterações sugestivas de diabetes insípida. A RM hipofisária não mostrava alterações antes e após contraste e a TC cerebral não evidenciava lesões. Com o intuito de excluir outras possíveis causas de hipopituitarismo, como hemocromatose, sarcoidose e tuberculose, foi ainda pedido o doseamento de ferritina ‐ 208,4ng/mL (14‐233,1), saturação da transferrina ‐ 30,4% e ECA ‐ 39U/L(<52). O exame micobacteriológico do lavado gástrico foi negativo e a telerradiografia do tórax era normal.
Avaliação analítica inicial
| Parâmetro analítico | Resultado | Valor de referência |
| Hemoglobina | 10,6g/dL | 12,0–16,0 |
| Volume globular médio | 83,1fL | 87–103 |
| Sódio | 132mEq/L | 135–147 |
| Potássio | 3,6mEq/L | 3,5–5,1 |
| Glicose (jejum) | 70mg/dL | 75–110 |
| ACTH | 3,6ng/L | <63,3 |
| Cortisol | 1,1μg/dL | 6,2–19,4 |
| TSH | 0,006μUI/mL | 0,35–4,94 |
| T4 livre | 0,56ng/dL | 0,70–1,48 |
| FSH | 1,31mUI/mL | 25,8–134,8 |
| LH | <0,1mUI/mL | 7,7–58,5 |
| STH | 0,33μg/L | <8 |
| PRL | 4ng/mL | 4,8–23,3 |
Para exclusão de hipofisite linfocítica foi pedido o doseamento de anticorpos anti‐hipófisários genéricos (IgA, IgG e IgM) avaliados por imunofluorescência indireta. Obteve‐se um perfil de fluorescência negativo (diluição 1:10).
Foi iniciada terapêutica de substituição, inicialmente com hidrocortisona 100mg, via endovenosa, seguida de levotiroxina 50μg/dia, com posterior titulação das dosagens. Após início da terapêutica de substituição com hidrocortisona e levotiroxina, verificou‐se franca melhoria clínica e analítica, com resolução da hiponatremia e posteriormente, da anemia. Não se verificou aumento da diurese após instituição da terapêutica. A doente mantém vigilância regular na consulta de endocrinologia, não tendo apresentado, até à data, intercorrências de relevo. À data da última avaliação, a doente encontrava‐se assintomática, com bom estado geral, normotensa, com peso estável, sem alterações de relevo ao exame objetivo. Analiticamente apresentava hemoglobina de 14,0g/dl, sódio plasmático de 143mEq/L, T4L de 1,14ng/dL (0,70‐1,48), A1c de 7,6%. Encontrava‐se medicada com prednisolona (7,5mg por dia), levotiroxina (112μg por dia), Insulina detemir (12U por dia), para além da restante medicação previamente em curso.
ComentárioDescrevemos o caso de uma doente de 79 anos em que foi estabelecido o diagnóstico de pan‐hipopituitarismo, sem etiologia esclarecida até ao momento.
Foi fundamental a integração de dados clínicos e analíticos para a suspeição diagnóstica.
Neste caso, a presença de hiponatremia constituía um elemento a favor do diagnóstico de insuficiência hipofisária, sobretudo atendendo à normonatremia verificada em episódios prévios. O HP, e em particular o hipocortisolismo, nos doentes idosos encontra‐se frequentemente associado a hiponatremia, sendo esta menos comum noutros grupos etários9. O hipotiroidismo poderá igualmente ser causa de hiponatremia. A ausência de história sugestiva de etiologia vascular ou traumática assim como de lesões hipofisárias identificáveis conduziu ao estudo de etiologias pouco frequentes de insuficiência hipofisária.
Apesar de pouco provável neste caso concreto, foi excluída hipofisite autoimune, já que esta pode estar na origem de um número não desprezível de casos de HP idiopático10.
É defendida também a exclusão de hemocromatose em todos os doentes com HP de etiologia não esclarecida e sem evidência de lesões hipofisárias11.
Tem sido descrita a associação entre hipopituitarismo e colite ulcerosa, mas não é claro o possível mecanismo etiopatogénico comum12–14. Admite‐se que 0,05% dos doentes com colite ulcerosa tenham hipopituitarismo, sendo mais frequente em mulheres e indivíduos jovens (10‐19 anos)15.
A insuficiência hipofisária constitui uma patologia rara e está associada a aumento da mortalidade. Na presença de manifestações inespecíficas é necessário um alto índice de suspeição para o seu diagnóstico, sendo fundamental que o clínico esteja alerta para a sua possibilidade.
Conflito de interessesOs autores declaram não haver conflito de interesses.