A tetralogia de Fallot é uma doença congénita cardíaca grave que se caracteriza por 4 sinais típicos: estenose pulmonar, raiz da aorta sobreposta ao defeito septal ventricular, hipertrofia do ventrículo direito e defeito no septo ventricular. As manifestações orais mais frequentes são: estomatites, mucosas cianóticas, maior risco para a cárie dentária, atrasos na erupção dentária, aumento da frequência de anomalias de posição, agenesias e hipoplasias do esmalte. O objetivo deste artigo é apresentar o caso de um paciente pediátrico do género masculino, com tetralogia de Fallot e inclusão dos primeiros molares maxilares permanentes. Foi efetuada gengivectomia, para favorecimento da erupção dos dentes referidos, com LASER díodo 980nm, 2Watt de potência, fibra de 300μm, com contacto e sob anestesia local. Pretende‐se, assim, desenvolver o escasso conhecimento sobre o impacto desta doença na saúde oral e apresentar soluções para os mesmos.
Tetralogy of Fallot is a congenital heart defect which involve four typical anatomic features: pulmonary stenosis, overriding aortic root, right ventricular hypertrophy and ventricular septal defect. The most common oral manifestations are: stomatitis, cyanotic mucosae, increased risk of dental caries, delayed dental eruption, agenesis, increased frequency of positional anomalies and enamel hypoplasia. The aim of this paper is to present the case of a male paediatric patient, 9 years old, with tetralogy of Fallot and inclusion of first maxillary permanent molars, beyond the normal age of eruption. The patient, under local anaesthesia, was treated with a laser diode with 980nm in photo thermal ablation mode gengivectomy with contact for exposure of the first maxillary permanent molar. This study allows us to enrich the knowledge and the impact of this disease on oral health, which is still very limited.
A tetralogia de Fallot é uma cardiopatia congénita grave, mais frequente no género masculino, com uma incidência de 3,9/10.000 nascimentos. Representa 10% de todas as malformações congénitas cardíacas, sendo a cardiopatia cianótica mais comum1–4.
As cardiopatias congénitas podem ser classificadas em acianóticas e cianóticas. As cardiopatias acianóticas ocorrem por desvio do sangue da esquerda para a direita, por bloqueio das câmaras cardíacas ou por anomalias das artérias coronárias. Nas cardiopatias cianóticas, ocorre desvio do sangue da direita para a esquerda, devido a lesões obstrutivas das câmaras cardíacas direitas, acompanhadas de comunicação intraventricular, que levam à dessaturação do fluxo sanguíneo sistémico. A tetralogia de Fallot inclui‐se no grupo das cardiopatias cianóticas5.
A tetralogia de Fallot apresenta 4 alterações anátomo‐fisiológicas típicas, sendo elas a estenose pulmonar, a raiz da aorta sobreposta ao defeito septal ventricular, a hipertrofia do ventrículo direito e a existência de um defeito no septo ventricular que provoca a mistura de sangue arterial e venoso1,2,4.
Esta patologia é multifatorial e está frequentemente associada a condições da progenitora durante a gestação (diabetes, infeções graves), anomalias cromossómicas (microdeleção do cromossoma 22), e crianças pré‐termo e de baixo peso4,6,7.
O tratamento cirúrgico da doença, quando realizado entre os 3‐11 meses, apresenta uma taxa de sobrevivência de 86% aos 36 anos. A reparação cirúrgica permite o alívio do grau de cianose, normaliza a fisiologia cardiovascular e diminui os efeitos secundários no coração3. Quando se opta pelo tratamento não cirúrgico, a taxa de mortalidade atinge os 30% aos 2 anos de idade, aumentando para 50% aos 6 anos8.
Esta tetralogia pode apresentar manifestações craniofaciais ao nível da formação dentária, do desenvolvimento e crescimento ósseo4,7,9. A formação do esmalte dentário dos primeiros molares definitivos ocorre entre o 1.° mês de vida e os 2‐4 anos de idade. Este intervalo coincide, na maioria das vezes, com o momento do diagnóstico da tetralogia de Fallot e antecede a altura da reparação cirúrgica1. Os ameloblastos, células responsáveis pela formação do esmalte dentário, são suscetíveis a alterações do ambiente intracelular, nomeadamente à deficiente oxigenação, característica major desta cardiopatia congénita, conduzindo à formação de dentes com hipoplasia7. A mistura de sangue arterial com sangue venoso decorrente desta alteração cardíaca leva ao comprometimento de todas as células do organismo, incluindo as dos tecidos dentários, que têm dificuldade em receber o aporte de oxigénio necessário para um correto desenvolvimento. Esta situação provoca manifestações orais como estomatites; mucosas, língua e gengiva cianóticas; risco acrescido de desenvolvimento de cáries de infância; atrasos na erupção dentária e aumento da frequência de anomalias de posição dentária1,2,4,10.
Adicionalmente, os pacientes portadores de doença cardíaca congénita apresentam um índice CPO (número de dentes cariados, perdidos e obturados) mais elevado, um maior número de dentes com necessidade de tratamento endodôntico e uma higiene oral deficitária10,11.
As crianças portadoras de doenças cardíacas congénitas, em comparação com crianças saudáveis, possuem maior probabilidade para a colonização de um determinado grupo de bactérias – Hemophilus, Actinobacillus, Gardiobactet, Eikenella, Kingella – que podem potenciar a presença de inflamação gengival12. Segundo o estudo de Nosrati et al.12, estas têm maior prevalência de doença periodontal, hemorragia gengival, gengivite, placa bacteriana, recessão e tártaro2,12.
Uma das repercussões orais também encontrada na tetralogia de Fallot é o atraso na erupção dentária, sendo, por vezes, necessário o recurso à cirurgia oral e à periodontologia para a exposição dos dentes não erupcionados2.
Um diagnóstico precoce e um plano de tratamento adequado eliminam a necessidade de tratamentos dentários mais invasivos nos pacientes com tetralogia de Fallot1.
Caso clínicoPaciente do género masculino, com 9 anos, recorreu à clínica da Faculdade de Medicina Dentária do Porto, devido à inclusão dos primeiros molares maxilares permanentes, para além da idade de erupção normal (6 anos). O paciente possui tetralogia de Fallot, com antecedentes pessoais e familiares relevantes.
Sete dias após o nascimento, o neonato foi diagnosticado com agenesia do corpo caloso, doença das membranas hialinas, anemia, e tetralogia de Fallot. O paciente fez correção cirúrgica da tetralogia aos 2 anos de idade.
A progenitora possui doença de Graves e foi submetida a tiroidectomia e paratiroidectomia. Teve uma gestação de 28 semanas e 4 dias, e sofreu de pré‐eclampsia. O parto foi pré‐termo, eutócico e o paciente nasceu com 1.200g (baixo peso).
Atualmente, o paciente toma oxibutinina diariamente (tratamento das contrações involuntárias da bexiga) e cloridrato de metilfenidato (tratamento da perturbação da hiperatividade) durante a semana, exceto férias, e aos fins‐de‐semana, em caso de avaliação escolar.
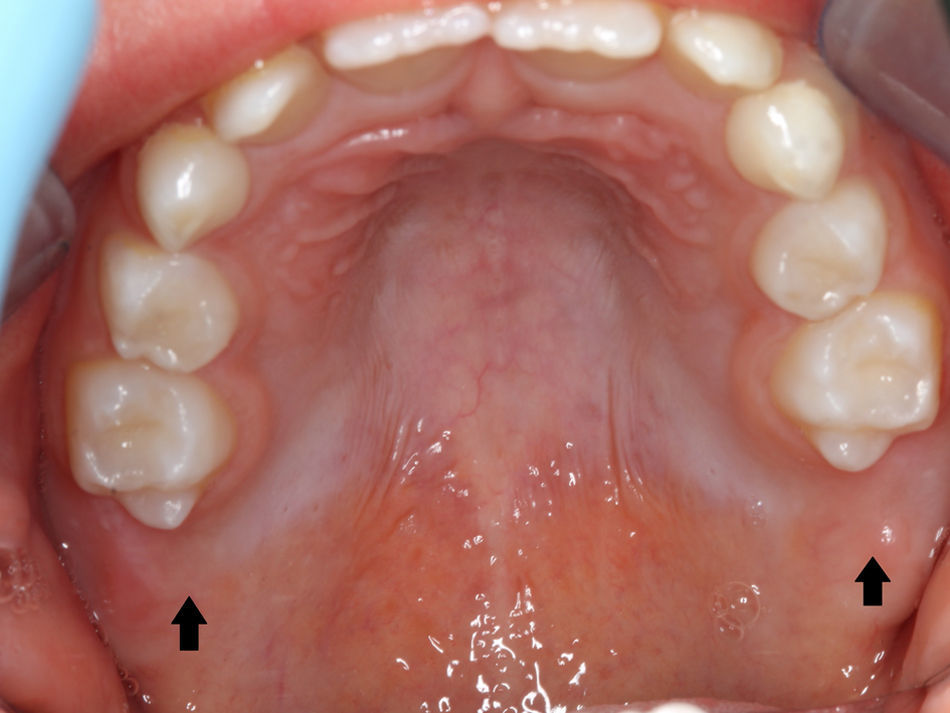
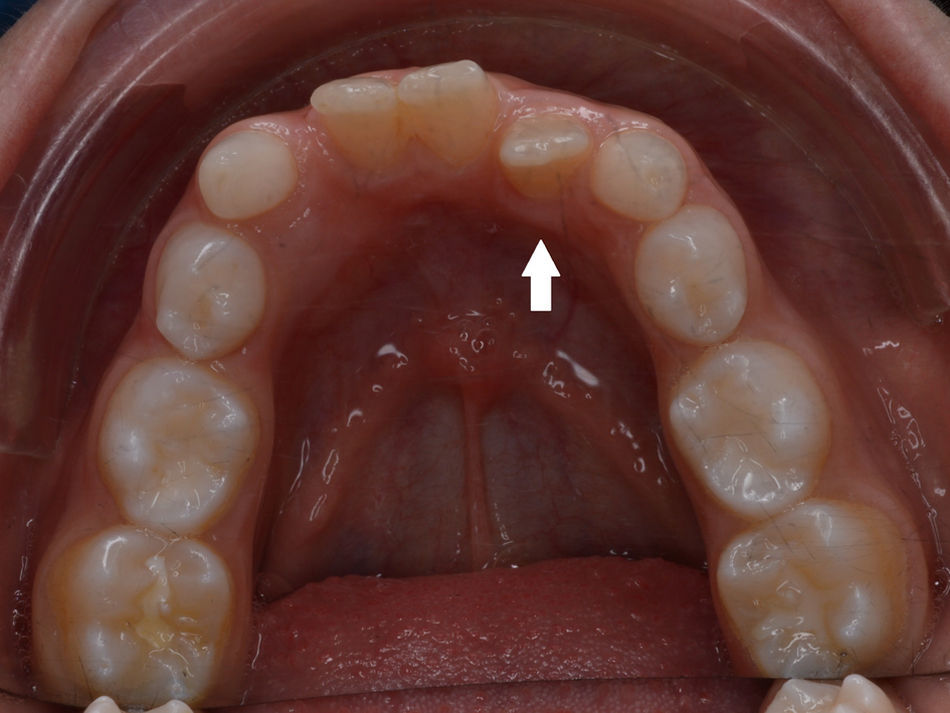
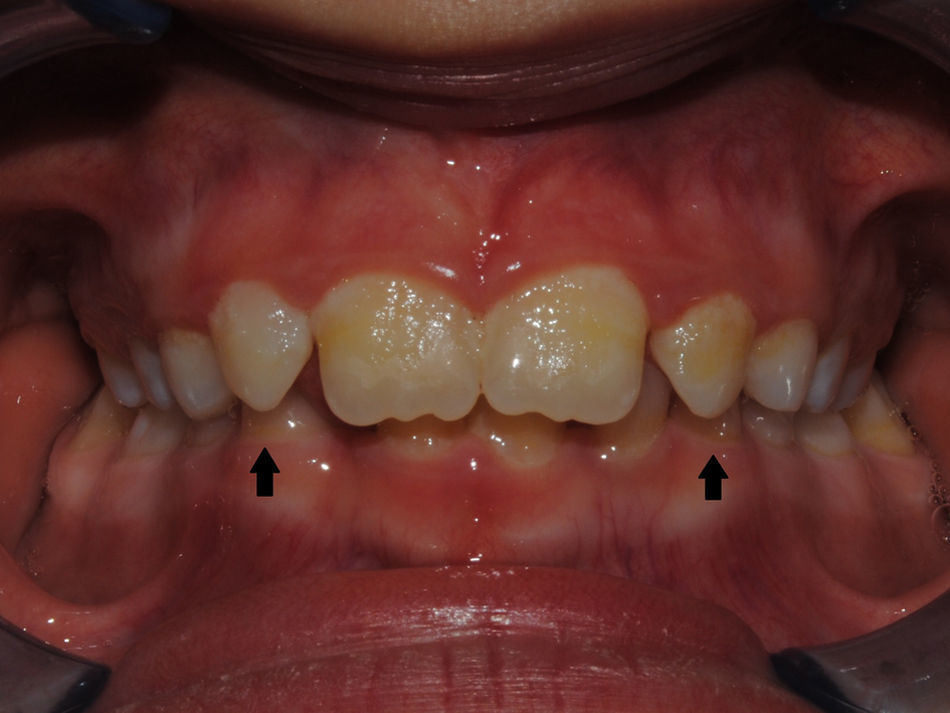
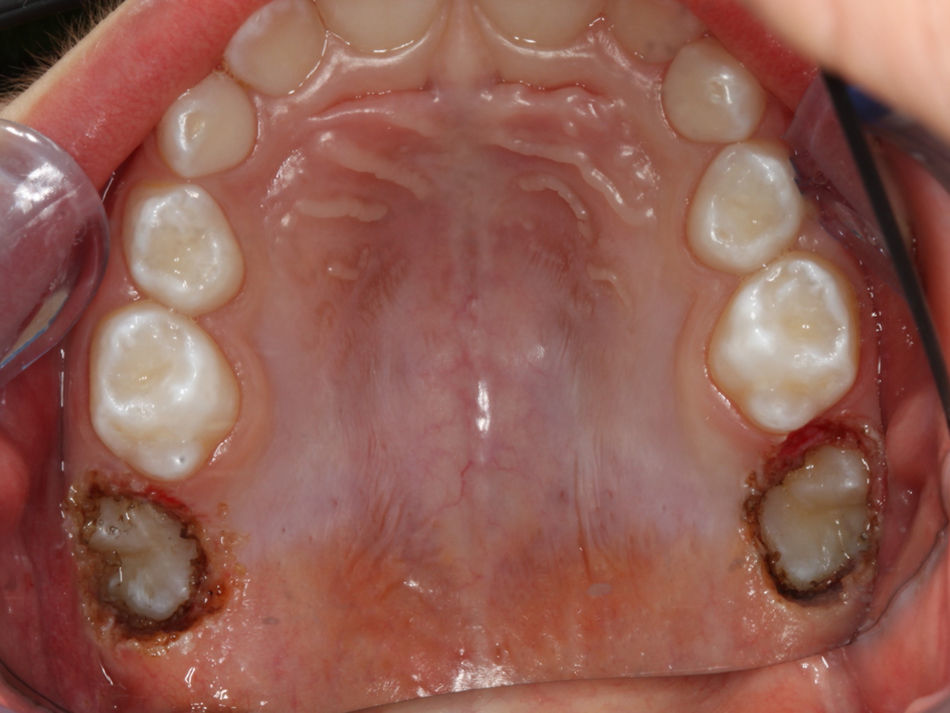
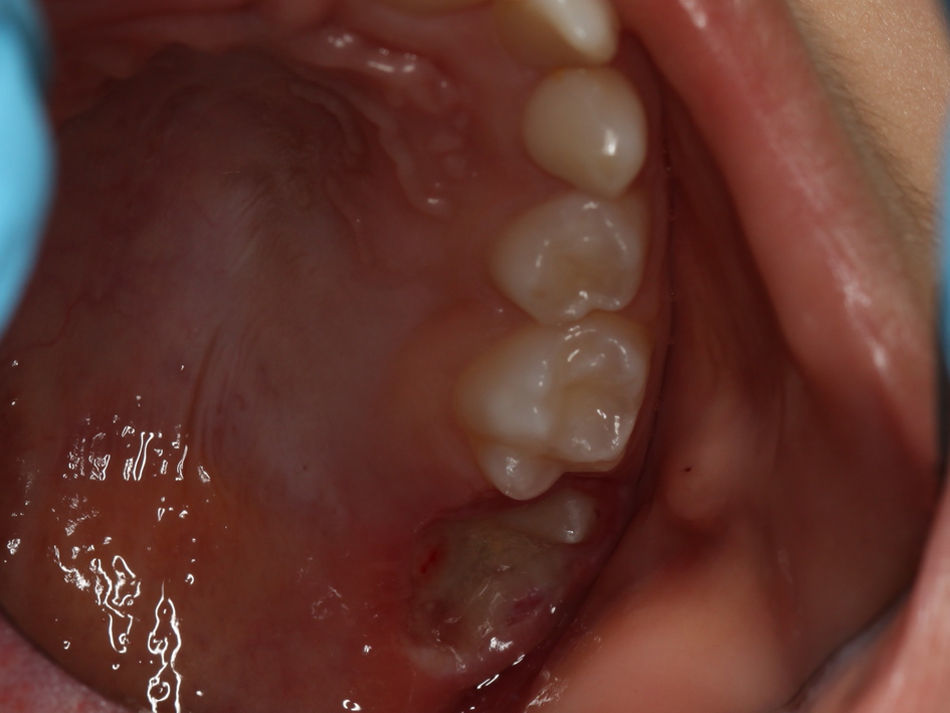
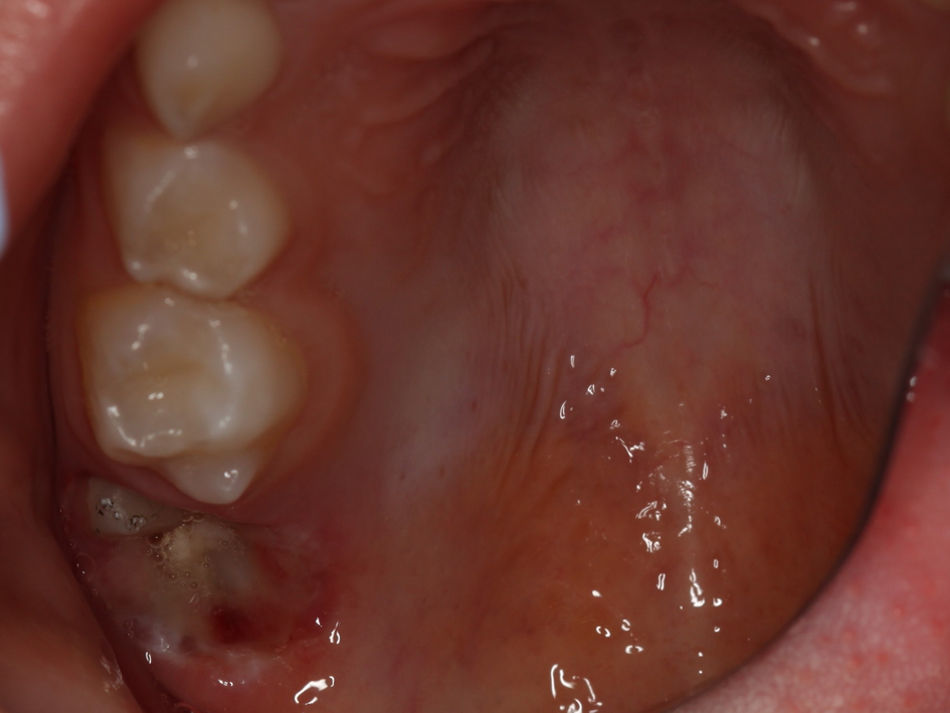
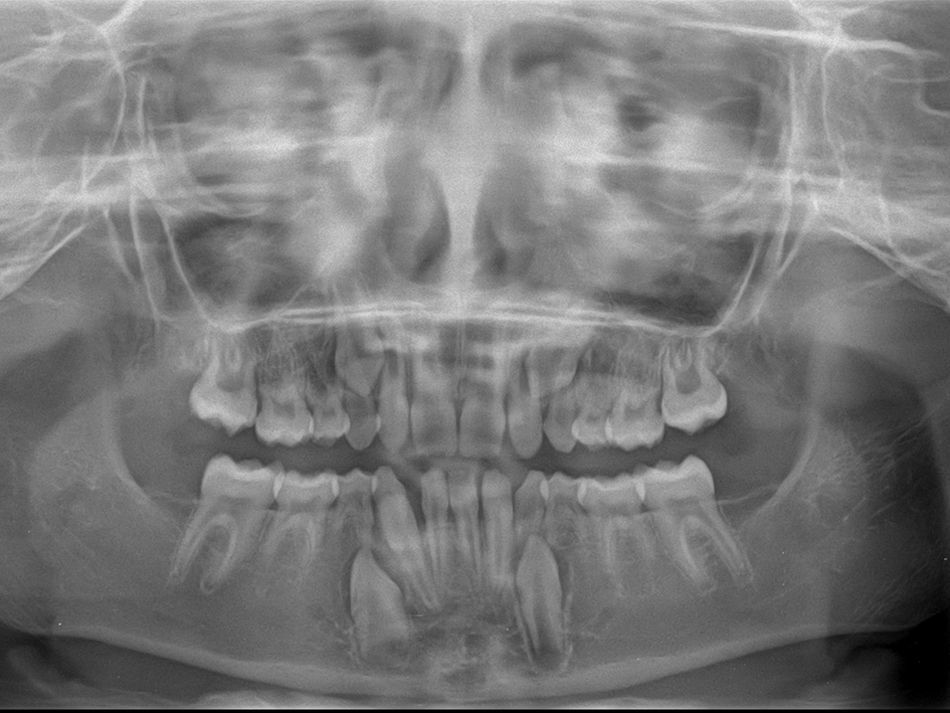
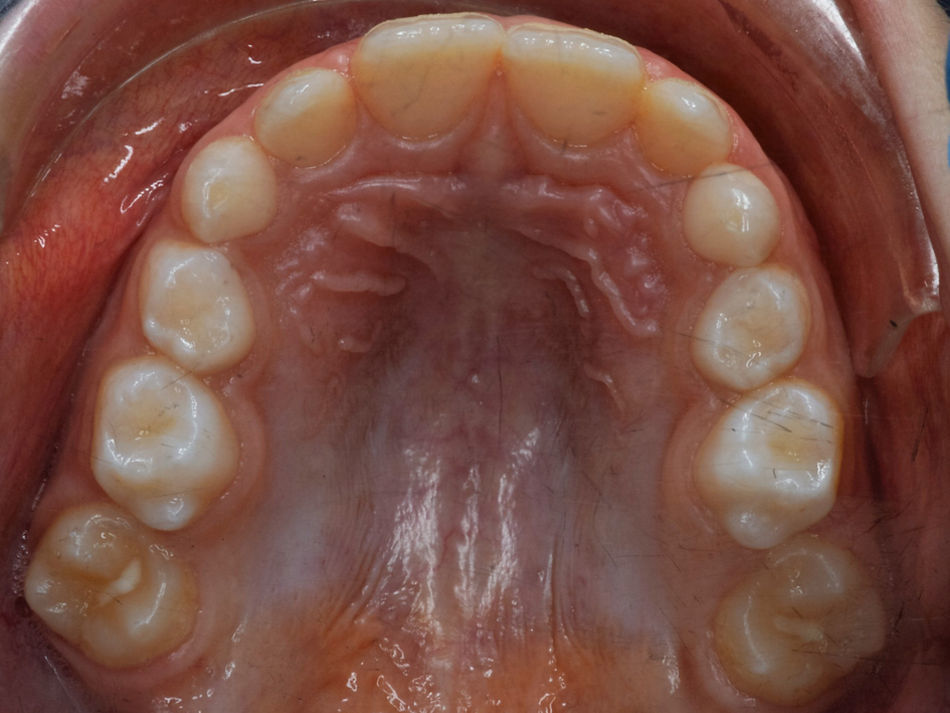
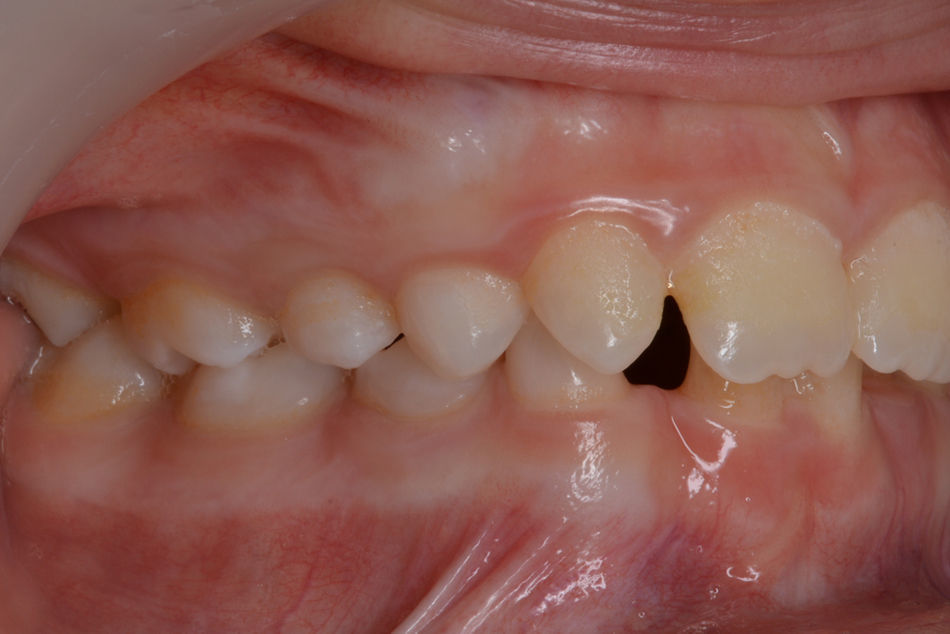
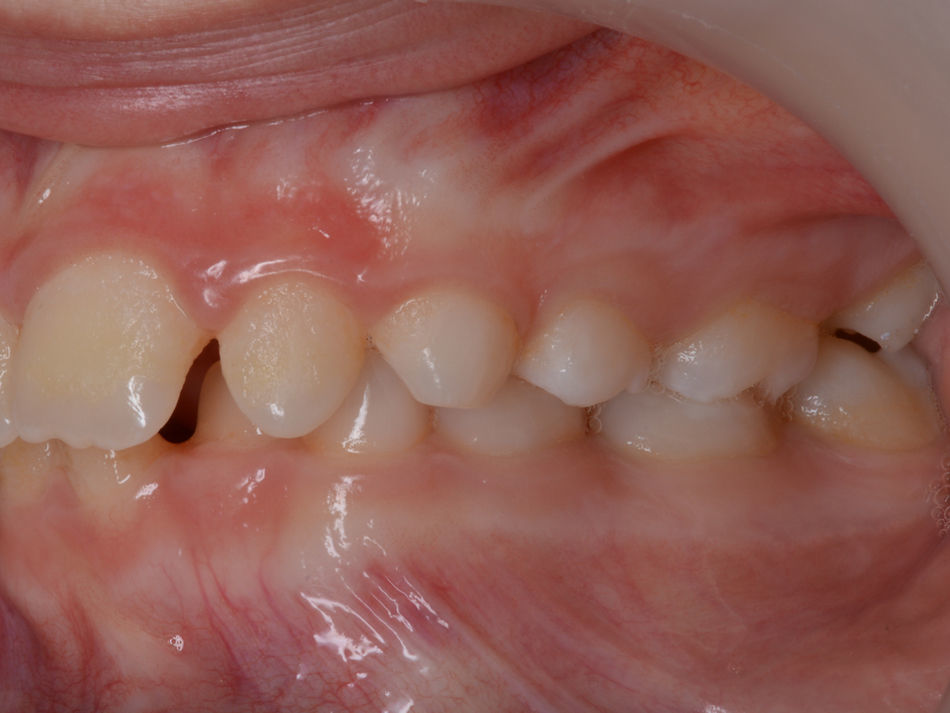
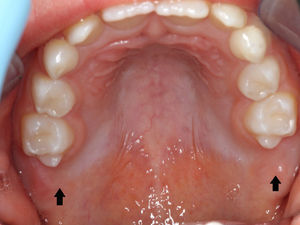
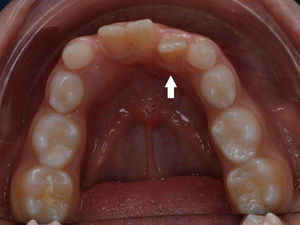
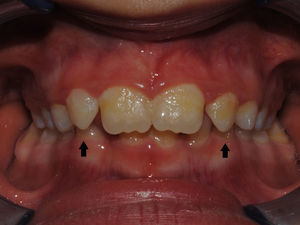
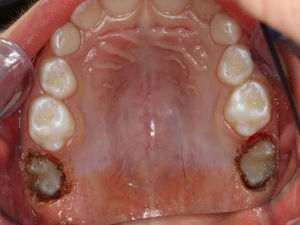
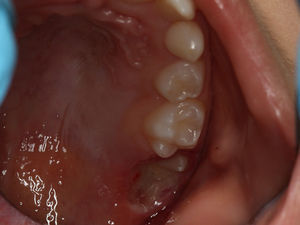
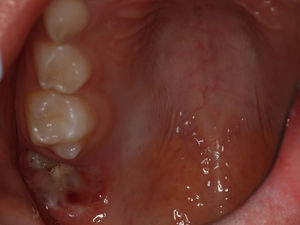
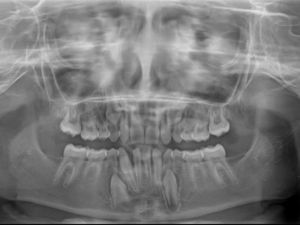
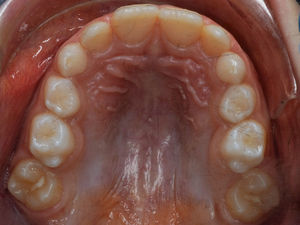
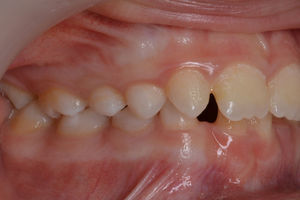
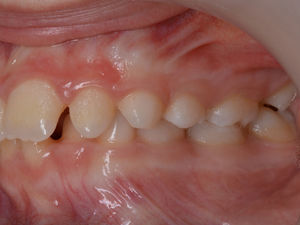
O exame clínico intraoral revelou, ao nível do primeiro e segundo quadrante, ausência dos dentes 16 e 26 sem alterações gengivais associadas, e não foram detetados obstáculos à erupção (fig. 1). Possuía atraso geral da formação dentária, ausência de perda óssea (avaliada radiograficamente), desvio da linha média, apinhamento dos incisivos mandibulares, incisivos laterais maxilares permanentes conoides e posição lingualizada do dente 32 (figs. 2 e 3).
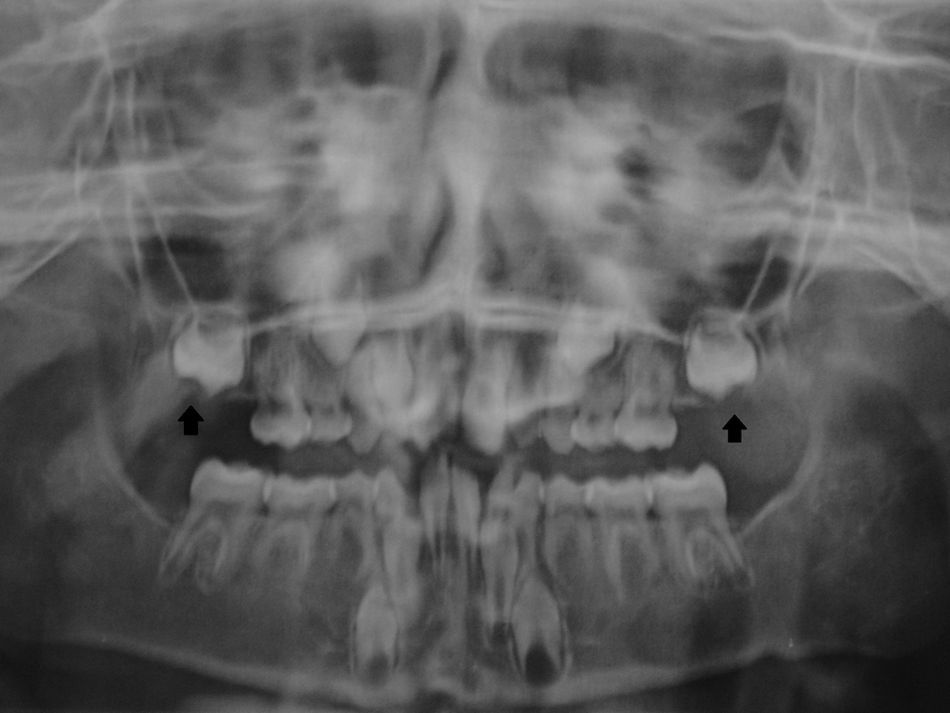
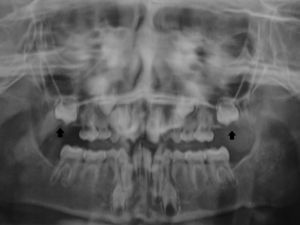
A radiografia panorâmica (fig. 4) revelou que os dentes 16 e 26 estavam parcialmente desenvolvidos e rodeados por tecido ósseo. Os dentes 36 e 46 estavam corretamente posicionados, e existia agenesia de todos os pré‐molares e dos segundos e terceiros molares maxilares e mandibulares.
A história dentária demonstrou que este paciente havia realizado uma gengivectomia com bisturi convencional pela técnica da cunha distal13, com a qual não se obteve sucesso. A técnica utilizada consiste apenas na remoção da gengiva hiperplasiada. No entanto, verificou‐se a necessidade de osteotomia, mas esta não se efetuou, pois o paciente não estava medicado para a hiperatividade e, portanto, pouco colaborante, o que a juntar à hemorragia característica da intervenção inviabilizou o procedimento.
Na consulta de cirurgia oral foi então proposta uma gengivectomia/osteotomia com LASER (light amplification by stimulated emission of radiation), sob anestesia local. O LASER utilizado emite um feixe com comprimento de onda de 980nm, através de fibra com 300μm de diâmetro, e foi programado para emitir em feixe contínuo com 2Watt (W) de potência (irradiância de 2.829,4W/cm2) em modo de ablação fototérmica com contacto, para exposição dos primeiros molares maxilares permanentes.
Protocolo da cirurgia com LASER díodo:
- 1.
Profilaxia de endocardite bacteriana com amoxicilina 50mg/kg, toma única, uma hora antes da intervenção14, e bochecho com clorohexidina a 0,2%, durante um minuto.
- 2.
Anestesia pela técnica infiltrativa supraperióssea por vestibular e lingual na zona correspondente aos dentes 16 e 26 (articaína 4% com epinefrina 1:200.000, 2 anestubos não completos). Foi administrado 1/3 de anestubo (0,6ml) em palatino e 1/2 (0,9ml) em vestibular, sendo 1/4 (0,45ml) em distal do dente 16 e 1/4 em mesial.
- 3.
Gengivectomia com laser díodo, com movimentos circulares até exposição das coroas (fig. 5).
- 4.
Prescrição pós‐operatória de paracetamol 500mg 8/8 horas, durante 3‐5 dias, e bochecho bidiário com clorohexidina 0,12% (10ml), durante um minuto.
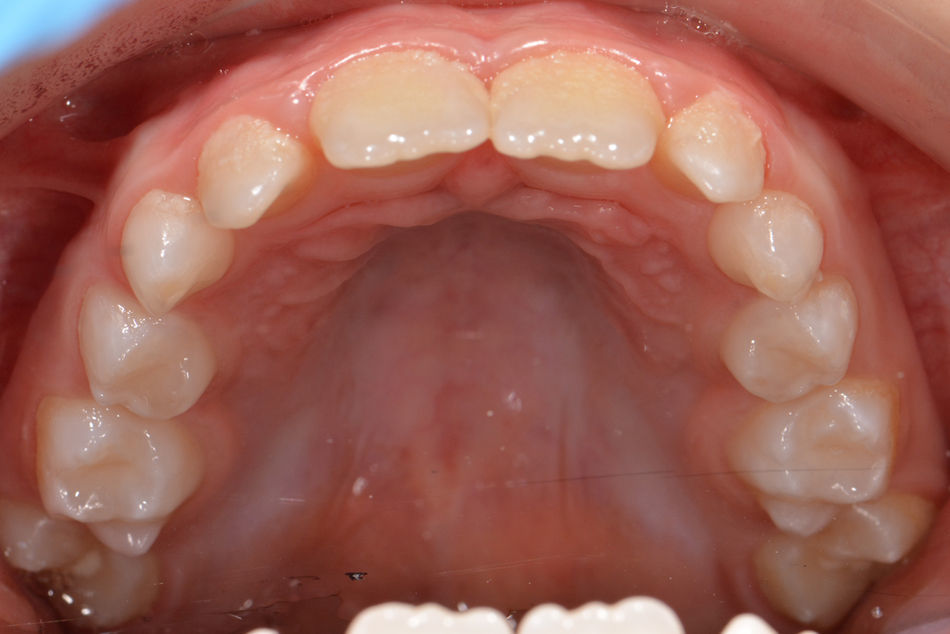
A proposta de tratamento foi aceite, tendo sido realizada a intervenção. Posteriormente, foram realizados controlos pós‐operatórios de uma semana, 3 e 9 meses. Na primeira avaliação, verificou‐se que a cicatrização foi bem‐sucedida e que a coroa dos primeiros molares superiores permanentes estava parcialmente visível (figs. 6 e 7). No controlo a 3 meses, os primeiros molares maxilares permanentes estavam quase totalmente erupcionados e apresentavam hipoplasia de esmalte, tendo sido devidamente selados (fig. 8) com a resina Fissurit® da Voco, aplicada segundo as normas do fabricante, sem adesivo intermédio e com isolamento absoluto.
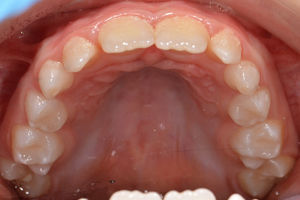
Foi efetuada uma nova radiografia panorâmica para avaliação ortodôntica, um novo controlo e registo fotográfico 9 meses após cirurgia (figs. 9–12).
É possível correlacionar a etiologia da tetralogia de Fallot com o caso clínico, uma vez que o paciente nasceu pré‐termo e com baixo peso. No historial clínico há referência a uma suspeita, por parte do pediatra, de anomalia cromossómica, tendo sido solicitada a realização do cariótipo. Porém, não foi possível o acesso ao resultado.
No caso clínico descrito, os primeiros molares maxilares permanentes erupcionados após gengivectomia com LASER díodo apresentaram hipoplasia de esmalte, pelo que foram selados. Foi recomendado: consultas de vigilância de 3 em 3 meses, escovagem pelo menos 2 vezes por dia com dentífrico fluoretado com 1.000‐1.500ppm de flúor, uso de colutório com 250ppm de flúor, aplicações tópicas de flúor semestrais, aconselhamento dietético e vigilância de cáries incipientes.
Não existe suporte na literatura que explique a relação entre agenesias e a tetralogia de Fallot, embora no nosso caso clínico estejam presentes.
Tendo em conta as alterações dentárias do paciente, deverá efetuar‐se uma intervenção imediata nos incisivos laterais maxilares através de uma coronoplastia de adição com resina composta, para melhorar a estética e a função. A curto prazo, será essencial controlar a erupção do dente 42 e 43, e avaliar se será necessária intervenção ortodôntica. A médio e longo prazo, deverão manter‐se os dentes decíduos em boca durante o máximo de tempo possível. No caso de perda desses dentes, deverá ter‐se em conta uma possível reabilitação com implantes.
Os pacientes portadores desta doença possuem elevada suscetibilidade para a endocardite bacteriana e pertencem ao grupo de risco «repaired cyanotic congenital heart disease», definido pela American Heart Association. Esta condição implica o cumprimento das guidelines para a profilaxia antibiótica no caso de procedimentos que impliquem hemorragia de qualquer grau, manipulação gengival e perfuração da mucosa. Em casos de dentes muitos destruídos ou com focos infeciosos, deve‐se optar pela exodontia, em detrimento da endodontia; o tratamento endodôntico de canal só deve ser realizado em dentes permanentes, com ápice fechado, canais retos e em tratamento de sessão única1,2,4,11,15.
Deve‐se também optar por procedimentos cirúrgicos, quando necessários, não invasivos e que minimizem o risco de infeção. O LASER díodo é uma opção extremamente correta e viável que permite uma sessão cirúrgica de curta duração, o que é também extremamente adequado em pacientes pediátricos com distúrbios de comportamento16–20. O LASER tem ainda a capacidade de excisar tecidos orais com hemóstase imediata, assepsia da ferida, menor dor e inflamação, recobro mais rápido e menor contração da ferida operatória do que a gengivectomia convencional16–20.
Antes dos procedimentos clínicos deverá ser instituído o bochecho com clorohexidina a 0,2%, durante um minuto, para diminuição do risco de infeção.
Os tratamentos deverão ser realizados num ambiente com baixos níveis de stress e poderá ser necessário o uso de um ansiolítico ou de sedação para a execução da consulta. Em caso de hipercianose, durante a consulta, o médico dentista deverá administrar oxigénio 0,2mg/kg e colocar o paciente com os joelhos contra o peito. Os tratamentos devem ser realizados com 2‐4 semanas de intervalo2,4,12,21.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos do seu centro de trabalho acerca da publicação dos dados de pacientes.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.