A reabilitação com implantes dentários em pacientes com reabsorção mandibular acentuada torna-se um procedimento complexo e limitado. Algumas opções para tratamento diante desta limitação estão disponíveis na literatura, sendo que uma destas possibilidades é a utilização de implantes curtos associados à instalação de uma placa de titânio para reforço mandibular, prevenindo-se, assim, uma possível fratura de mandíbula quando esta for submetida à função mastigatória. O propósito deste trabalho é apresentar os aspectos mais relevantes sobre a reabilitação de pacientes com mandíbula atrófica, bem como relatar um caso clínico de uma paciente com uma mandíbula acentuadamente atrófica tratada através de implantes dentários curtos e placa de titânio de 2,4mm de espessura.
Oral rehabilitation by means of dental implants in patients with severe atrophic mandible is a complex procedure with some limitations. The use of short dental implants to treat these patients is an alternative but the risk of mandible fracture under chewing function becomes evident. A titanium plate used to reinforce the atrophic mandible in this type of treatment could prevent such complication. The aims of this paper is to report a case of a patient with severe atrophic mandible treated by means of short dental implants and a 2.4mm thickness titanium plate as well as to discuss the relevant aspects of this kind of treatment.
O edentulismo é uma doença que afeta a população mundial, sendo a maioria pessoas idosas. A atrofia mandibular é uma condição caracterizada pela extensa reabsorção óssea, estando relacionada ao edentulismo. Um estudo realizado descreve que muitos países europeus como Reino Unido (46%), Holanda (65%) e Islândia (64%) possuem alta prevalência de pessoas edêntulas. Os autores relataram também que mais da metade dos canadianos acima de 65 anos já perderam seus dentes, bem como um terço dos americanos desta idade1.
Durante décadas o tratamento para o edentulismo foi a utilização de próteses totais, as quais muitas vezes causavam diversos problemas como irritações gengivais, dificuldade para alimentação, deficiências nutricionais, dores, disfunções temporo-mandibulares, alterações psicológicas, alem de favorecer a reabsorção óssea2.
A atrofia da crista óssea alveolar ocorre frequentemente em pacientes como consequência de periodontite, lesões periapicais, perda dentária precoce, agressões locais (próteses mal adaptadas e exodontias por alveolectomias), trauma crânio-maxilofacial, doença óssea sistémica, como osteoporose, e disfunções endócrinas, que limitam a reabilitação oral por meio de implantes dentários2–4.
Um dos mais complexos procedimentos em cirurgias reconstrutivas é a reabilitação de pacientes portadores de mandíbulas atróficas. Para reabilitação algumas opções de tratamento são relatadas na literatura, tais como utilização de implantes curtos, realização de enxertos ósseos, lateralização do feixe vásculo-nervoso alveolar inferior, entre outros3–5.
O presente trabalho tem como objetivo apresentar os principais aspectos referentes à reabilitação de pacientes com mandíbulas atróficas e relatar um caso clínico de reabilitação de uma paciente com uma mandíbula acentuadamente reabsorvida utilizando implantes dentários e placa de titânio de 2,4mm de espessura.
Caso clínicoPaciente do género feminino, 63 anos de idade, leucoderma, apresentou-se em fevereiro de 2011 numa clínica privada com a seguinte queixa: «não consigo usar a minha prótese e desejo realizar implantes dentários». À anamnese a paciente apresentava uma hipertensão arterial controlada farmacologicamente com losartana potássica. Ao exame clínico pôde-se observar que a paciente apresentava próteses totais superior e inferior e uma acentuada reabsorção óssea em mandíbula, que não favorecia a retenção da prótese. No maxilar superior apresentava reabsorção moderada, a qual permitia a retenção adequada da prótese superior. Nenhuma outra alteração foi digna de nota.
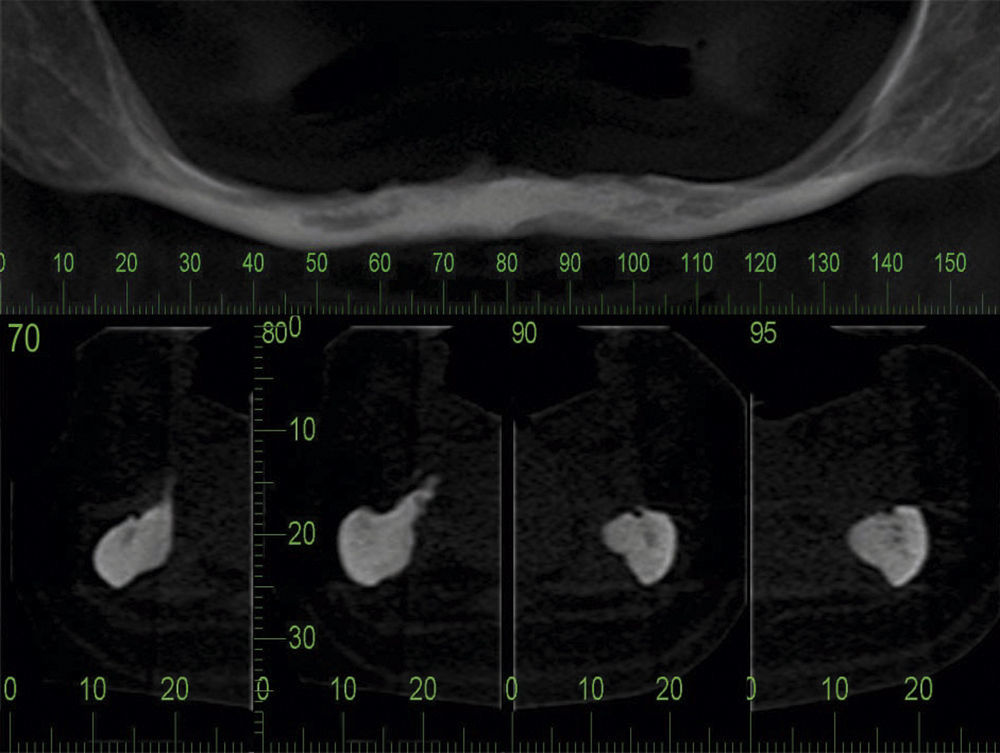
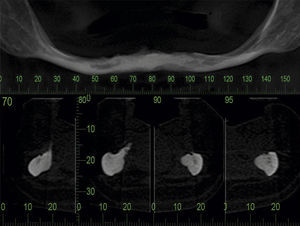
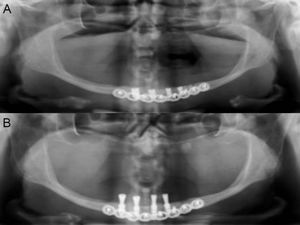
A paciente era portadora da radiografia panorâmica solicitada previamente pelo seu médico-dentista na qual pode ser verificada a acentuada atrofia da mandíbula e a indisponibilidade de altura óssea para instalação de implantes. A tomografia computadorizada de mandíbula, também solicitada pelo profissional que a encaminhou ao nosso serviço, revelava perda óssea em altura e espessura do rebordo alveolar (figura 1), o que contraindicava a terapêutica com implantes dentários osseointegráveis de maneira convencional, sem a realização de algum tipo de intervenção de preparo prévio do leito, como por exemplo enxerto ósseo e vestibularização da estrutura neurovascular (lateralização do nervo alveolar inferior). Diante da possibilidade de parestesia na lateralização da estrutura neurovascular e do risco de fractura mandibular nas regiões anterior e inferior foi proposta a reabilitação com implantes osseointegráveis e sobredentadura, ou overdenture, através da utilização de 4 implantes de dimensões reduzidas na região anterior de mandíbula e instalação de uma placa de titânio de 2,4mm de espessura para reforço e estabilidade da mandíbula, em ambiente hospitalar, sob anestesia geral.
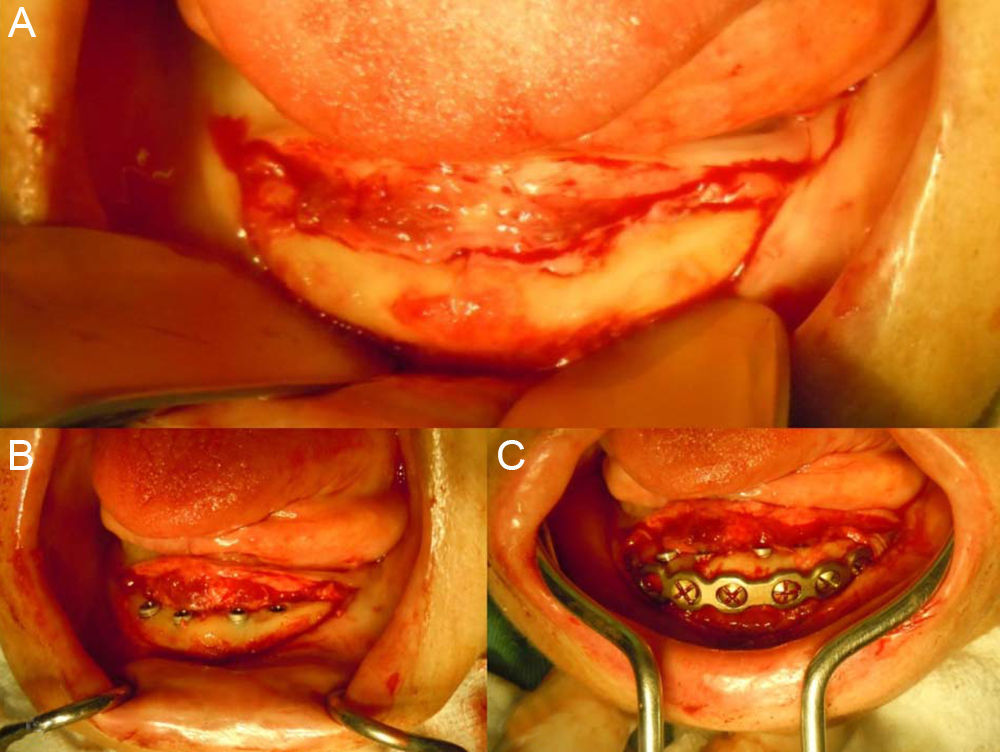
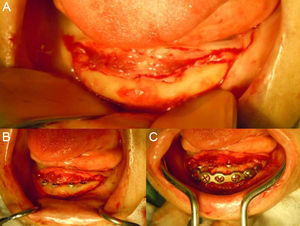
Com a paciente sob anestesia geral e entubação naso-traqueal procedeu-se a antissepsia intra e extra bucal com digluconato de clorexidina a 0,12 e 2%, respectivamente e colocação de campos estéreis. Seguiu-se com a realização de anestesia terminal infiltrativa (lidocaína 2% com epinefrina 1:100.000da marca DFL (Rio de Janeiro, Brasil) com o intuito de se obter vasoconstrição. O acesso iniciou-se com uma incisão linear na crista do rebordo alveolar, estendendo-se da região do segundo molar 37 ao 47 (figura 2). Após descolamento mucoperiosteo e exposição do leito, realizou-se a instalação dos implantes de acordo com o planeamento protésico.
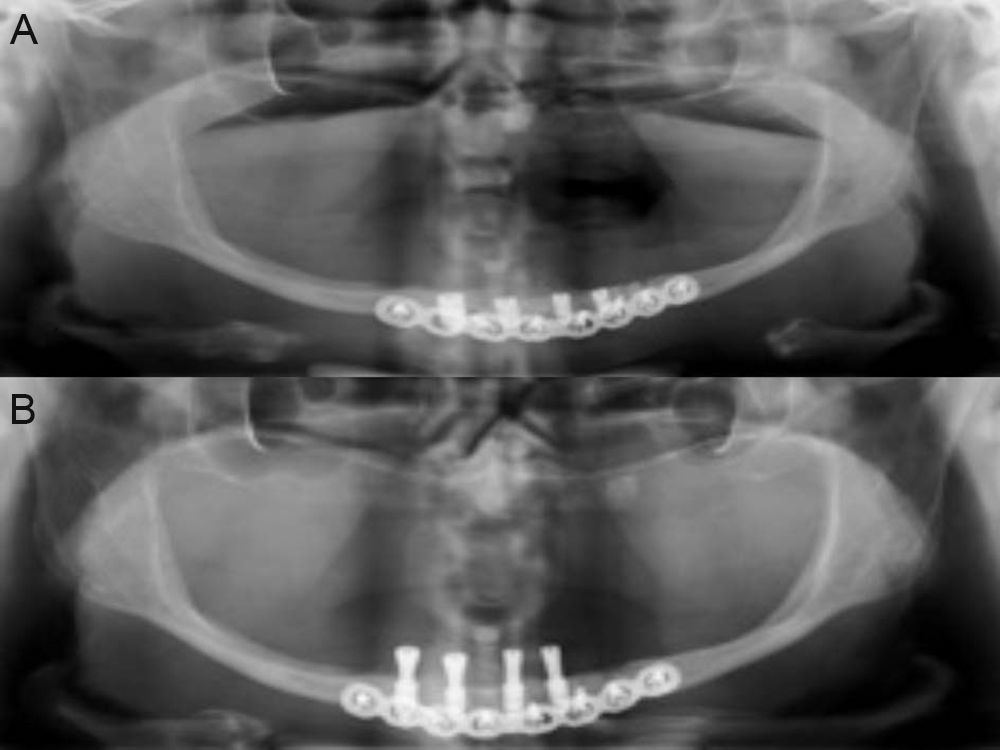
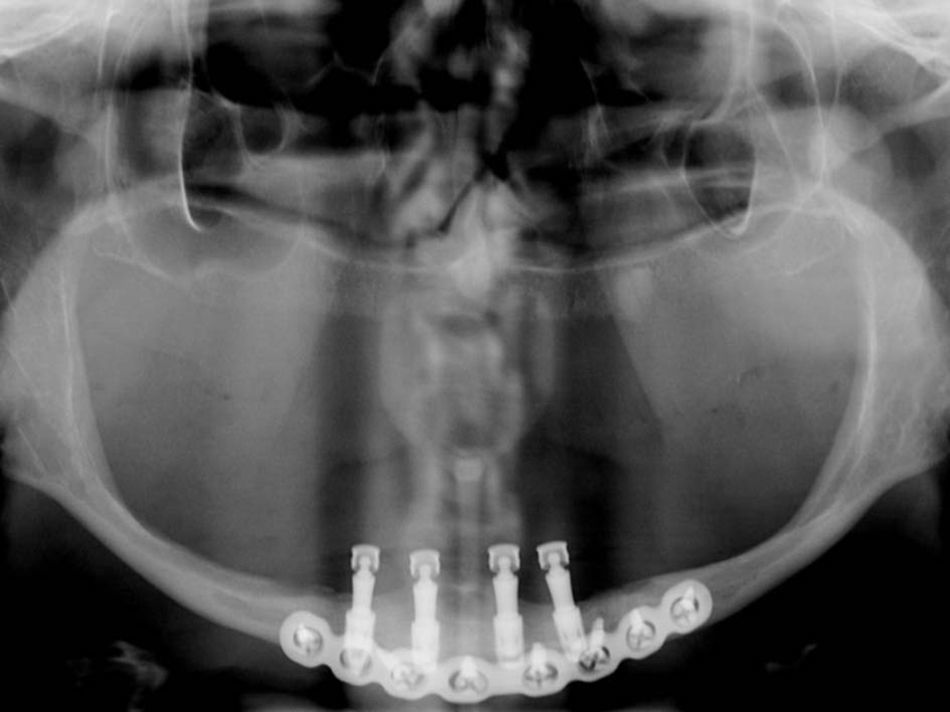
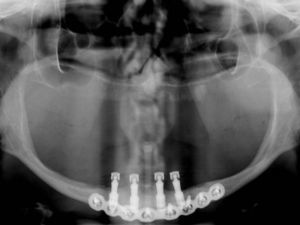
Com o rebordo descolado, procedemos ao protocolo convencional do leito receptor para inserção dos implantes. Foram utilizados 4 implantes tipo Cone Morse (Superfície NeoPoros), da marca Neodent (Curitiba, Brasil), com diâmetro de 3,5mm e comprimento de 7,0mm, observado travamento e estabilidade primária adequada (figura 2). Após inserção do parafuso de cobertura, foi instalada uma placa de titânio de 2,4mm de espessura, reta e com 8 furos, do sistema Locking, da marca W. Lorenz (Jacksonville, Estados Unidos), adaptada na face vestibular, paralela ao rebordo inferior da mandíbula, fixada através de parafusos de 6mm de comprimento instalados nas áreas que não coincidiam com os implantes, tomando-se o cuidado de se identificar e preservar os feixes neurovasculares mentonianos, bilateralmente (figura 2). A sutura foi realizada com fio vicryl 4.0da marca ETHICON (São Paulo, Brasil) em pontos simples. O protocolo terapêutico pós-operatório utilizado foi o de rotina obtendo-se uma radiografia panorâmica imediata para visualização dos implantes e da placa de titânio (figura 3). A sutura foi removida após 7 dias.
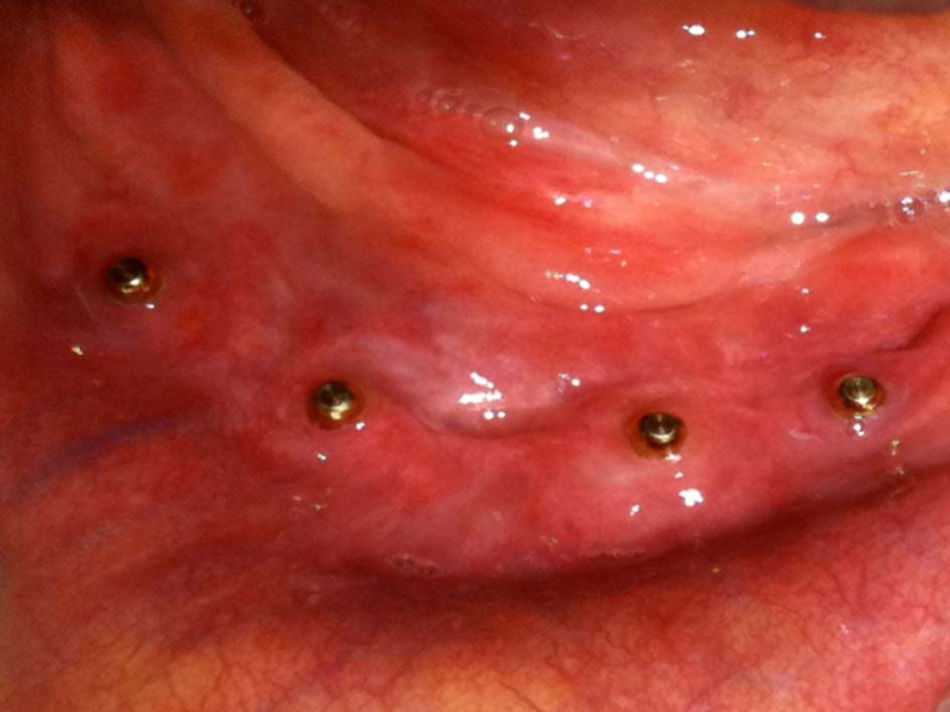
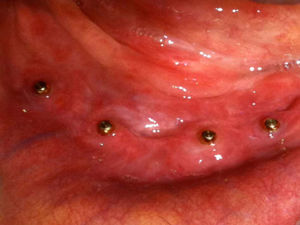
Durante o período pós-operatório imediato e tardio a paciente não relatou nada digno de nota. Após 4 meses realizamos o segundo tempo cirúrgico para instalação dos parafusos cicatrizadores com diâmetros correspondentes aos implantes utilizados. Durante este procedimento, após avaliação clínica e radiográfica, constatamos osseointegração primária dos implantes (figura 4). Após o período de cicatrização do tecido peri-implantar, realizamos a moldagem de transferência e confeção da prótese overdenture sobre-implantes.
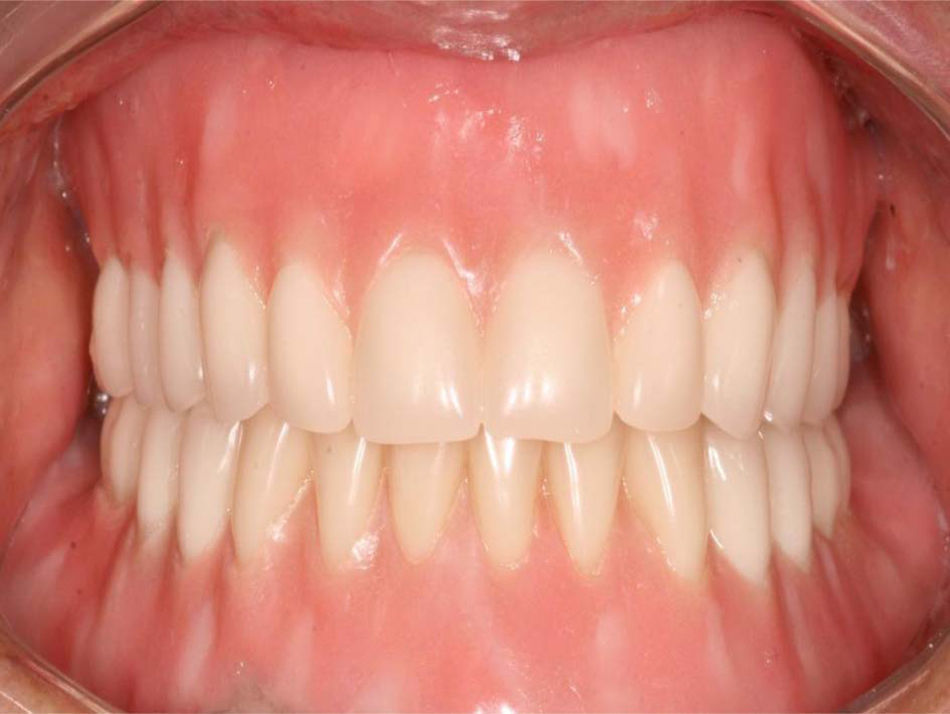
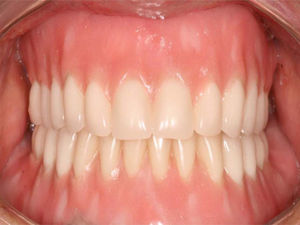
Após 24 meses de preservação, sob carga oclusal funcional, avaliamos princípios funcionais e estéticos, os quais consideramos satisfatórios (figuras 3, 5 e 6). A paciente relatou estar muito satisfeita com o resultado do tratamento.
DiscussãoUm dos mais desafiadores procedimentos em cirurgias reconstrutivas é a reabilitação de pacientes portadores de mandíbulas com atrofia óssea acentuada. Pacientes com estes defeitos apresentam aparência senil, são severamente debilitados sob o ponto de vista funcional e, frequentemente, apresentam um risco significante aumentado de sofrerem fraturas patológicas da mandíbula6,7.
Para reabilitação de mandíbula atrófica com implantes dentários algumas opções de tratamento são relatadas na literatura, tais como, utilização de implantes curtos, realização de enxertos ósseos, lateralização do nervo alveolar inferior, distração osteogênica alveolar, entre outros3–5.
Nos últimos anos, enxertos ósseos biomateriais e regeneração óssea guiada têm sido utilizados para os aumentos ósseos alveolares. Ainda que muitos tipos de ossos homogéneos, heterogéneos e aloplásticos tenham sido desenvolvidos, nem sempre podem ser usados para a reconstrução de rebordos alveolares atróficos devido à imprevisibilidade que apresentam para o tratamento de alguns tipos de defeitos, principalmente os verticais5. O osso autógeno ainda é considerado como o melhor enxerto para qualquer tipo de reconstrução, incluindo os rebordos atróficos, porém apresenta algumas desvantagens, tais como a necessidade de um segundo local cirúrgico de onde se retirará o enxerto, morbilidade da zona doadora, possibilidade de reabsorção óssea e dificuldade no encerramento do tecido mole sobre o enxerto, com maior possibilidade de deiscência da sutura e consequente infecção3,8,9. A possibilidade de enxerto ósseo autógeno com área doadora de região ilíaca foi ponderada, mas devido à escassez de tecido mole e a imprevisibilidade de resultados, visto o grande potencial de reabsorção óssea do osso enxertado quando adaptado sobre uma mandíbula muito cortical, além da morbilidade, fez com que afastássemos tal possibilidade para o caso.
A lateralização do nervo alveolar inferior é uma das opções para a reabilitação protésica de pacientes com defeitos ósseos ou reabsorção alveolar de moderada à severa na região posterior de mandíbula8,10,11. Essa técnica consiste em osteotomia no trajeto do canal mandibular e deslocamento do feixe neurovascular para vestibular, com a posterior colocação dos implantes e recobrimento da região osteomizada com osso autógeno. Como consequência pós-operatória desta técnica, podem existir distúrbios neurosensoriais (neuropraxia, axonotemese e neurotemese)8,10,11. O caso apresentado não seria adequado à utilização desta técnica devido ao alto grau de reabsorção da mandíbula e o provável risco de fratura mandibular.
A distração osteogênica alveolar é uma técnica de crescimento ósseo gradual que oferece a possibilidade de formar novo osso de forma rápida e previsível por meio dos mecanismos naturais de regeneração óssea, preparando o leito adequadamente para receber os implantes osseointegráveis4,12. As vantagens desta técnica são a ausência de área doadora, presença de osso vital na área da distração e ganho de tecido mole. No entanto, alguns autores relataram algumas complicações como: deiscência da mucosa, desvio do vetor de distração, reabsorção do segmento ósseo transportado, fratura de mandíbula, perda de implantes e infecção4,12,13. A distração osteogénica alveolar vertical para restaurar altura óssea em pacientes com atrofia mandibular é uma técnica cirúrgica delicada com um risco elevado de várias complicações, e esta técnica deve ser considerada contraindicada quando a altura residual vertical do osso for menor que 10mm12,13, como no caso apresentado.
A utilização de implantes curtos é uma opção atrativa na reabilitação de rebordos atrésicos, revelando uma taxa de sucesso significativamente alta de 88-100%. A possibilidade de restaurar áreas edêntulas com volume ósseo reduzido em mandíbula sem a realização de procedimentos cirúrgicos reconstrutivos apresenta-se como uma solução confiável e de prognóstico previsível14. Nesse caso clínico foram utilizados 4 implantes curtos na região entre os forames mentonianos.
Existem vários relatos da literatura sobre as ocorrências de fraturas em mandíbulas com atrofia óssea severa, após alguns tipos de cirurgias para colocação ou relacionadas aos implantes dentários. Em decorrência disto vários autores sugeriram que, para prevenir e evitar complicações aos pacientes que necessitam de reabilitação através dos implantes dentários, torna-se necessária previamente ao início do processo de reabilitação do paciente, a realização de cirurgias de enxertos ósseos para aumento do volume do osso mandibular15. No caso clínico apresentado o protocolo utilizado para prevenção de fratura da mandíbula foi a instalação de uma placa de titânio de 2,4mm de espessura na região do rebordo inferior da mandíbula.
A técnica de colocação de implantes e placa de titânio para reabilitação de mandíbula com atrofia óssea acentuada foi relatada por alguns autores, indicando o método para mandíbulas atróficas que impossibilitavam a reabilitação com implantes osseointegráveis sem a prévia realização de procedimentos cirúrgicos reconstrutivos16. Com relação ao tipo de placa de titânio, neste caso foi utilizada uma placa de 2,4mm de espessura o que o difere de outros casos em que autores relataram ter utilizado uma placa de 2,0mm, condizendo somente com a utilização dos implantes curtos. A utilização de uma placa de sistema de reconstrução de 2,4mm de espessura foi a escolhida para este caso em virtude da avançada reabsorção óssea mandibular desta paciente, diferente dos casos relatados na literatura, em que uma mandíbula menos atrófica permitiu a utilização de uma placa de 2,0mm de espessura. Primeiramente foram colocados os 4 implantes e após inserção dos parafusos de cobertura foi instalada a placa de titânio com os seus parafusos de fixação instalados nos espaços que não coincidiam com os implantes. Essa sequência foi utilizada para uma melhor distribuição dos implantes e para prevenir contacto entre implantes e parafusos de fixação da placa de titânio.
Algumas complicações cirúrgicas desta técnica que poderiam ocorrer seriam a lesão do nervo dentário, fratura mandibular, fracasso do implante, bem como a exposição da placa de titânio na cavidade oral. Em relação à lesão do nervo a mesma poderia ser no máximo temporária, visto que foi realizada a cuidadosa dissecção e exposição do mesmo para prevenção desta complicação. Para a prevenção da fratura mandibular foi utilizada a placa de 2,4mm de espessura, que provou ser efetiva nos 24 meses de acompanhamento. Já o fracasso dos implantes, caso ocorresse, levaria à necessidade de se considerar o tratamento com os implantes remanescentes ou uma nova tentativa de osseointegração através da colocação de novo implante. Quanto à exposição da placa a mesma só ocorreria no caso de insuficiência de cobertura por tecido mole, o que pode ser verificado como satisfatória.
A contraindicação para essa técnica é absoluta nos pacientes que apresentam um volume ósseo remanescente, insuficiente para a colocação dos implantes curtos, onde é grande o risco de fratura mandibular.
Esta técnica possui algumas limitações relacionadas com a utilização de aditamentos protésicos muito compridos o que poderia levar à dificuldade de higiene e formação de bolsas peri-implantares. No entanto, a paciente recebeu instruções de cuidados apropriados para o caso, com resultados satisfatórios nos controles clínicos realizados. Em caso do desenvolvimento de hiperplasias de tecidos moles a paciente poderia ser submetida a cirurgia pré-protésica corretiva, mas isso não se mostrou necessário no caso apresentado. O tratamento empregue não corrige a discrepância óssea e, apesar da biomecânica desfavorável em relação ao comprimento do implante e a distância ao plano oclusal, as taxas de êxito descritas na literatura variam de 88-100%14.
ConclusõesDe acordo com os resultados obtidos conclui-se que:
- -
A inserção de implantes dentários e placa de titânio para reforço da estrutura mandibular atrófica é uma técnica que, quando bem indicada, satisfaz requisitos de estética e função, podendo ser realizada no mesmo tempo operatório;
- -
A técnica apresenta menor morbilidade e menor tempo de tratamento quando comparada com a técnica de enxertia óssea;
- -
O método é simples e de fácil reprodução, o que viabiliza sua aplicação;
- -
Estudos em longo prazo e com maiores casuísticas devem ser conduzidos para avaliação desta técnica cirúrgica, bem como das possíveis variações, como número de implantes, desenho dos implantes, tamanho e modelo da placa de titânio.
Os autores declaram que os procedimentos seguidos estavam de acordo com os regulamentos estabelecidos pelos responsáveis da Comissão de Investigação Clínica e Ética e de acordo com os da Associação Médica Mundial e da Declaração de Helsinki.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.